INTRODUCCIÓN
Frente al contexto de emergencia sanitaria global producto de la pandemia de COVID-19, los sistemas de salud orientaron sus recursos y acciones hacia el control en la propagación de los contagios. Esto generó que otras problemáticas de salud, como las enfermedades crónicas no transmisibles y la salud mental, no sean contempladas como prioritarias en las agendas sanitarias de los países afectados.
Aranda Z1 destaca que las interrupciones en las prestaciones de salud afectaron principalmente a las poblaciones de países de bajos y medianos ingresos, debido al déficit de servicios básicos sanitarios que ya presentaban dificultades previo al COVID-19. Al mismo tiempo, Kola L2 señala que la interrupción de la atención en los servicios ambulatorios de salud mental y adicciones ha generado que los usuarios no puedan obtener medicación, ni asistir a los centros de tratamiento, ni recibir asistencia de los servicios sociales.
Según un estudio realizado por la Organización Mundial de la Salud (OMS)3, la pandemia por COVID-19 ha perturbado o paralizado a los servicios de salud mental esenciales del 93% de los países del mundo, sumado a un aumento en las necesidades de atención en salud mental. A nivel internacional, se ha informado un incremento en la violencia doméstica, en el estrés, depresión, ansiedad y en la ruptura de las redes comunitarias4. Sumado a esto, se registraron incrementos en el consumo de alcohol, tabaco y cannabis principalmente en las primeras etapas de las medidas de aislamiento, lo cual puede verse reflejado en las variaciones de los motivos de consulta en los servicios de salud mental5. La disminución en la oferta de atención, los cambios en la demanda y las modificaciones socioeconómicas han causado efectos sobre los servicios de salud mental. Estas condiciones llevaron a la reorganización de estos, tanto en las modalidades de atención, como en la forma de ordenar la oferta para dar respuesta a las necesidades de la población y a la reestructuración de las intervenciones desarrolladas por el personal de salud.
En los países de bajos y medianos ingresos (entre los cuales se encuentra Argentina), la OMS3 señala que sólo el 50% de los servicios de salud mental y adicciones adoptaron la telemedicina como forma de intervención para darle continuidad a la atención durante las medidas de aislamiento. En aquellos servicios donde se implementó, demostró ser útil para mantener el bienestar psicológico de los usuarios, convirtiéndose en una herramienta clave para la reorganización de los servicios y la continuidad de las prestaciones. Asimismo, Zhou X6 señala que los servicios de telesalud mental son viables y apropiados para el apoyo psicosocial de usuarios, familiares de usuarios y personal de salud durante el contexto de pandemia por COVID-19.
En Argentina, Ardila-Gómez S7 señala que los servicios de salud mental tuvieron el desafío de garantizar la atención de la demanda habitual, al mismo tiempo que se esperaba un incremento producto de las consecuencias emocionales, económicas y sociales de la pandemia.
Poder explorar las percepciones del personal de salud puede ayudar a identificar oportunidades claves para el mejoramiento de la atención8, comprendiendo que estos desempeñan un papel fundamental en el desarrollo de los servicios de salud mental y adicciones en contextos de emergencias sanitarias. Ante ello, el personal de salud cumple un rol activo en la organización de la demanda y en la provisión de tratamientos según las necesidades de los usuarios.
El Centro Asistencial Córdoba (CAS), el cual es un servicio especializado en el abordaje de las adicciones perteneciente a la Secretaría de Prevención y Asistencia de las Adicciones del Ministerio de Salud de la Provincia de Córdoba, Argentina. Este servicio, es el principal centro de atención del subsector público de salud de la región que lleva adelante intervenciones de prevención del consumo de drogas, promoción de la salud y tratamiento por trastornos relacionados con sustancias.
Desde el inicio de la pandemia, el CAS produjo una transición desde la atención presencial hacia la atención remota, mediante la implementación de la telemedicina para garantizar el acceso y la continuidad de los tratamientos. En un principio se puso en marcha la psicoterapia individual y posteriormente se habilitaron las prestaciones de terapia grupal a través de plataformas de videollamada.
Al mismo tiempo, se llevaron a cabo estrategias de acompañamiento psicológico vía mensajería de texto, redes sociales y página web oficial. Para ello, el personal de salud sostuvo la atención desde sus domicilios mediante el uso de recursos tecnológicos que fueron aportados por la institución. Se mantuvo la entrega de medicamentos y se establecieron estrategias de distribución, facilitando así el acceso a la medicación mediante hospitales generales y centros de salud.
El objetivo del presente estudio consistió en analizar las percepciones del personal de salud sobre los efectos de la pandemia por COVID-19 en la organización de un servicio de salud mental y adicciones.
MATERIALES Y MÉTODOS
Se realizó un estudio transversal descriptivo durante el mes de noviembre de 2020, en el Centro Asistencial Córdoba (CAS). La unidad de análisis estuvo compuesta por el personal de salud destinado a la atención de adicciones y violencia autoinfligida perteneciente al CAS.
Se incluyeron en el estudio a todos los profesionales del Centro Asistencial Córdoba con alguna relación contractual comprobable, remunerada y que aceptó participar voluntariamente del estudio.
La encuesta se distribuyó mediante un formulario electrónico a la totalidad de los trabajadores sanitarios que estaban brindando servicios al momento del estudio; de los 30 formularios enviados se obtuvieron 29 respuestas (97% tasa de respuesta). Se aplicó el Cuestionario sobre Dispositivos de Atención del Observatorio Argentino de Drogas perteneciente a la SEDRONAR9.
La encuesta estuvo conformada por los siguientes bloques de preguntas: datos sociodemográficos, profesión (psicólogo/a, médico/a psiquiatra, trabajador/a social, bioquímico/a, enfermero/a, otro), género (masculino, femenino, no binario), edad (se categorizó en joven, adulto y adulto mayor). Asimismo, se consultó sobre las percepciones del personal de salud con relación a: principales motivos de consulta (consumo de sustancias, violencia autoinfligida, judicializaciones, internación), variación de la demanda de atención (disminuyó, aumentó o se mantuvo), modificaciones en las modalidades de atención (presencial, virtual, sincrónico, asincrónico) y derivaciones de otras instituciones.
Los datos surgidos de las encuestas fueron capturados en una planilla electrónica de datos para su procesamiento, migrado al programa SPSS 27 IBM para Windows para su análisis estadístico. Se realizó el análisis estadístico descriptivo de los datos con el objetivo de explorar el comportamiento de las variables en general.
El estudio fue evaluado por el Comité Institucional de Evaluación Ética de las Investigaciones en Salud de la Universidad Nacional de Córdoba y los participantes brindaron su consentimiento informado.
RESULTADOS
La muestra estuvo compuesta por 8 varones y 21 mujeres que representan el 71,42% de los encuestados, con una media de edad de 37 años. Las profesiones estuvieron distribuidas de la siguiente manera: 1 enfermero/a, 1 bioquímico/a, 2 trabajadores/as sociales, 4 médicos/as psiquiatras, 4 operadores/as terapéuticos/as, 17 psicólogos/as.
Durante la etapa más restrictiva de las medidas de aislamiento, las instituciones sanitarias que no brindaban atención a pacientes con COVID-19 ni urgencias, se vieron obligadas a modificar su modalidad de atención o suspender las prestaciones. A los encuestados se les preguntó como percibieron la admisión para nuevos tratamientos en la institución, donde el 89,7% de los trabajadores manifestaron que se continuaron las admisiones en modalidad de atención virtual. Con relación a la suspensión de prestaciones y/o admisiones, el 66,7% declaró que la suspensión fue solamente sobre las prestaciones de terapia grupal durante la primera etapa, situación que luego se revirtió desarrollando grupos terapéuticos mediante plataformas de videollamadas. El 100% respondió que las urgencias se siguieron atendiendo.
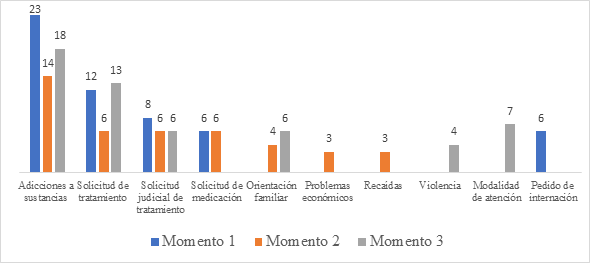
En cuanto al análisis de la variación de la demanda, se preguntó a los profesionales por los principales motivos de consulta durante tres momentos diferentes, determinados por las medidas de aislamiento. En primer lugar, se consideró como primer momento la etapa previa al inicio de la pandemia. El segundo momento, estuvo comprendido desde el mes de marzo hasta mayo de 2020. En ese lapso, las restricciones a la circulación fueron más estrictas y los servicios de salud se abocaron estrictamente a la atención de COVID-19. El tercer momento comprendió el periodo entre los meses de junio y agosto de 2020, donde las autoridades comenzaron a flexibilizar las medidas de aislamiento y se observó mayor movilidad y apertura de servicios.
En la Figura 1, se muestran las percepciones del personal de salud sobre la modificación de la demanda de atención en los diferentes momentos analizados.
En el primer momento, se observó que las consultas por adicciones a sustancias eran el principal motivo de atención y que hubo una disminución en la solicitud judicial de tratamiento. La solicitud judicial de tratamiento consiste en la derivación de usuarios en conflicto con la ley penal, como medida alternativa a la pena de prisión, dispuesta por las autoridades del Poder Judicial.
Durante el segundo momento, se halló una disminución de las consultas por adicciones a sustancias y una disminución en la solicitud judicial de tratamiento. Asimismo, se identificó que las solicitudes de internación se vieron suprimidas durante el segundo y tercer momentos.
Durante el tercer momento, se advirtió un aumento en las consultas por adicciones a sustancias y un crecimiento en las solicitudes de tratamiento. Respecto a la solicitud de medicación, se observó que se mantuvo estable.
Posteriormente, se encontró que durante el segundo y tercer momento (desde marzo hasta agosto de 2020) surgieron problemáticas poco convencionales en etapas previas a la emergencia sanitaria, tales como solicitud de orientación familiar, problemas económicos, recaídas, violencia y consultas sobre las modalidades de atención.
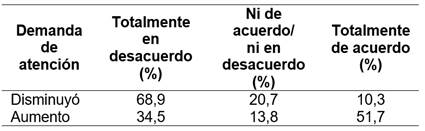
Al examinar las respuestas del personal de salud con relación al grado de acuerdo o desacuerdo sobre el aumento o disminución de la demanda de atención, como se puede observar en la Tabla 1, el 68,9% mencionó estar totalmente en desacuerdo con la afirmación de que la demanda de atención disminuyó.
Por otro lado, un 51,7% respondió estar totalmente de acuerdo con que la demanda de atención aumentó.
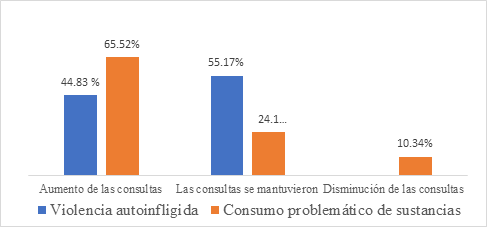
Al analizar las modificaciones en la demanda según los motivos, se preguntó a los profesionales si las consultas por violencia autoinfligida y adicciones aumentaron, disminuyeron o no se modificaron. Ante esto, el personal de salud declaró que hubo un aumento de un 44,8% en consultas por violencia autoinfligida y un 65,5% por consumos de sustancias, como puede verse en la Figura 2. Luego, un 55,2% manifestó que no se modificaron las consultas por violencia autoinfligida. Asimismo, ningún profesional escogió la opción de que estas consultas disminuyera
Cuando se indagó sobre las derivaciones de otras instituciones, el personal de salud respondió en un 58,6% que se recibió una mayor demanda de atención y/o derivación por parte de otras instituciones.
Con relación a cuáles fueron los principales motivos de la derivación de pacientes, el 37,9% del personal de salud destacó que se generaron como resultado de una reducción y/o eliminación de las prestaciones ofrecidas debido a la interrupción del servicio.
DISCUSIÓN
Los servicios de salud mental y adicciones interrumpieron sus prestaciones durante las medidas de aislamiento7,10. Sin embargo, las percepciones de los trabajadores del servicio de salud evaluado dan cuenta de que sí se mantuvieron las admisiones, urgencias y los tratamientos individuales y grupales mediante telemedicina. Al igual que en otros estudios, la telemedicina fue la herramienta utilizada para la reorganización de los servicios y para garantizar la continuidad de los tratamientos11.
El personal de salud destacó que la demanda de atención global aumentó considerablemente. En contraposición, Heresmann Solari L12 observó una disminución en la demanda de atención, atribuido a las situaciones de aislamiento y de evitación de la asistencia a centros de tratamiento que también atendían demandas de pacientes por COVID-19. Sin embargo, la Confederación en Salud Mental de España13 destaca un aumento significativo en la demanda de atención de salud mental.
Se observó un aumento en la demanda de atención por adicciones al igual que en otros estudios 14) (15. La aparición de consultas por violencia se podría relacionar con el aumento de la violencia descrita por una investigación realizada en Argentina por el Banco Interamericano de Desarrollo16.
El National Institute on Drug Abuse 17 alertó sobre un aumento en el consumo de drogas en Estados Unidos, particularmente entre aquellas personas que ya presentaban trastornos relacionados con sustancias al inicio de la pandemia. El personal de salud describió la misma situación en el dispositivo estudiado.
En algunos países la prevalencia de depresión, ansiedad y pensamientos suicidas aumentaron durante los períodos iniciales de la pandemia, pero esto no parece haberse traducido en aumentos de las tasas de suicidios 18. Si bien no existen indicadores sanitarios que permitan dar cuenta de un aumento significativo, es posible que se dé una mayor solicitud de atención de personas que atraviesan una situación de crisis con intentos de suicidios y/o violencia autoinfligida 19,20. Esta investigación, arroja un aumento en las consultas para el abordaje de esta problemática durante el período estudiado.
Según un informe de investigación publicado por el Proyecto SUMA21, en Argentina el 77% de los profesionales manifestaron que los usuarios presentaban preocupación y dificultades para acceder a la medicación. A diferencia del presente estudio, la solicitud de medicación no aparece entre los principales motivos de consulta.
La interrupción de las prestaciones ofrecidas por otras instituciones generó un aumento en las derivaciones hacia aquellos dispositivos activos 22,23, lo cual consolida la necesidad de reorganización que tuvieron que desarrollar los mismos. Aquellas instituciones que ya se encontraban trabajando mediante redes integradas pudieron generar estrategias más efectivas.
Como debilidad del estudio se menciona que fue realizado en un solo centro asistencial; no obstante, su fortaleza sería que es el principal centro en el abordaje de las adicciones de del subsector público de salud de la región.
Respecto al instrumento utilizado, el Cuestionario sobre Dispositivos de Atención del Observatorio Argentino de Drogas perteneciente a la SEDRONAR no está validado, pero fue aplicado en diferentes centros asistenciales de Argentina.
Es posible concluir que las emergencias sanitarias globales, como la del COVID-19, generan impactos significativos en la organización de los servicios de salud y afectan las modalidades de tratamiento que estos brindan. Sumado a ello, la implementación de la telemedicina se presenta como una herramienta útil para garantizar la accesibilidad y la continuidad de los tratamientos, fundamentalmente con poblaciones vulnerables como los usuarios de servicios con trastornos relacionados con sustancias. Finalmente, el estudio de las percepciones del personal de salud aporta elementos valiosos para la evaluación de la organización de los servicios y permite analizar las valoraciones sobre las condiciones de trabajo y medio ambiente del personal de salud.
Se sugiere continuar con el estudio de los efectos en los servicios de salud, el personal, así como incorporar la mirada de los usuarios, debido a que modificaciones en la organización de las prestaciones han permanecido y se han establecidos nuevas modalidades de atención como la telemedicina.