INTRODUCCIÓN
La esclerosis tuberosa es un desorden multisistémico, se cree que la penetrancia es completa, lo que dificulta el diagnóstico en algunas familias, particularmente en aquellas con rasgos sutiles1.
Los criterios de diagnóstico se revisaron en 2013 para tener en cuenta el papel de las pruebas moleculares, donde una variante de TSC1 o TSC2 patógena puede servir como criterio independiente 1.
El diagnóstico clínico es un desafío, ya que la enfermedad es muy variable y sus manifestaciones continúan desarrollándose durante la vida de los individuos afectados2.
DESCRIPCIÓN DEL CASO CLÍNICO
Madre de 25 años de edad, primera gesta, controles prenatales suficientes, sin antecedentes patológicos personales ni familiares de valor. En la ecocardiografía fetal del segundo trimestre se observaron tumores compatibles con túberes. (Figura 1)
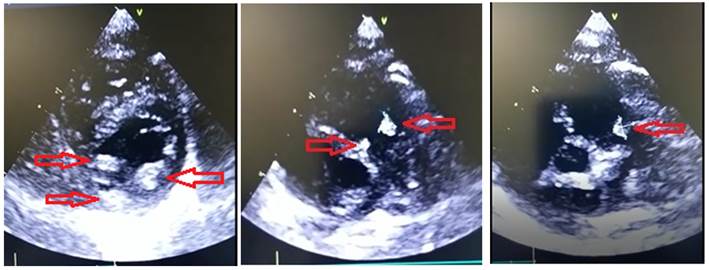
Figura 1 Ecocardiografía fetal con tumores en septum interventricular apical, otro adherido a pared posterior del ventrículo izquierdo e imagen con ecogenicidad aumentada en pared del ventrículo derecho, compatibles con túberes.
Fue hospitalizada a las 38,4 semanas, cesárea programada. Nace una recién nacida (RN) de sexo femenino, de 3125 gramos, talla 47,2 cm, APGAR 8/9, edad gestacional por Capurro de 38.2 semanas, sin complicaciones.
La RN ingresó a sala de Neonatología para monitorización y estudios. Examen físico normal; ecografía abdominal con imagen sugerente de angiomiolipoma en polo renal inferior izquierdo (Figura 2); la ecocardiografía neonatal confirmó hallazgos prenatales, con túberes múltiples, sin comprometer tracto de salida del ventrículo izquierdo; resonancia magnética de encéfalo (Figura 3) con nódulos sub ependimarios peri ventriculares, supratentoriales, bihemisféricos, que impresionan túberes corticales, dispersos. El examen oftalmológico reportó hamartoma periférico en región nasal superior y nasal inferior, con mácula conservada.
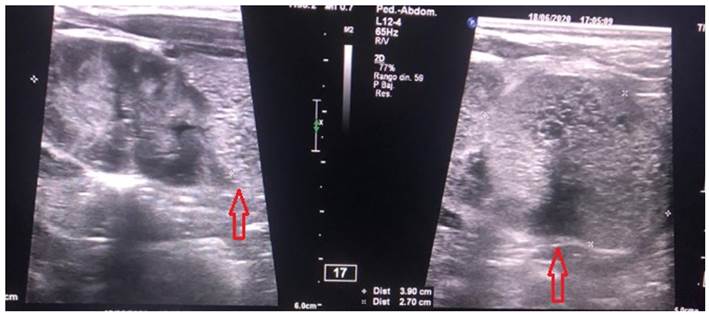
Figura 2 Ecografía abdominal: masa hiperecogénica bien delimitada, de 27 x 39 mm, en polo renal inferior izquierdo, sugerente de angiomiolipoma.
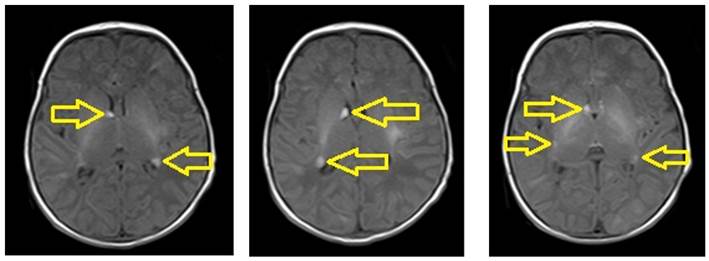
Figura 3 Resonancia magnética de encéfalo, cortes axiales en T1 con nódulos subependimarios periventriculares, bihemisféricos, espontáneamente hiperintensos.
De los criterios de Roach para el diagnóstico3 (Tabla 1), esta paciente cumplió con tres mayores (angiomiolipoma renal, rabdomioma cardiaco y nódulos subependimarios) y uno menor (hamartoma retiniano). No se encontraron otras alteraciones.
La madre fue reevaluada buscando signos sugerentes, los cuales no fueron detectados. La recién nacida fue evaluada en forma multidisciplinaria y dada de alta en buenas condiciones, en planes de seguimiento cercano, con signos de alarma.
Tabla 1 Criterios mayores y menores de Roach3 para el diagnóstico de Esclerosis tuberosa: aplicación al caso clínico
| CRITERIOS MAYORES | CRITERIOS MENORES | |||
| Angiofibromas faciales o placa en región frontal | Múltiples depresiones del esmalte dentario | |||
| Fibromas ungueales o peri ungueal no traumático | Pólipos rectales hamartomatosos | |||
| Manchas hipopigmentadas (› 3) | Quistes óseos | |||
| Parche Shagreen (nevus de tejido conectivo) | Fibromas gingivales | |||
| Hamartomas nodulares retinianos múltiples | Líneas de migración de la sustancia blanca cerebral | |||
| Tuberomas corticales | Hamartomas no renales | |||
| Nódulos subependimarios | x | Hamartoma retiniano | x | |
| Astrocitomas de células gigantes subependimarios | Lesiones cutáneas tipo confeti | |||
| Rabdomiomas cardiacos (únicos o múltiples) | x | Quistes renales múltiples | ||
| Linfangiomiomatosis pulmonar | ||||
| Angiomiolipomas renales | x | |||
Diagnóstico definitivo: 2 criterios mayores o 1 criterios mayor y 2 criterios menores
Diagnóstico probable: 1 criterio mayor y 1 criterio menor
Diagnóstico posible: 1 criterio mayor o más de 2 criterios menores
DISCUSIÓN
El complejo esclerosis tuberosa requiere una evaluación diagnóstica que incluya historia familiar y valoración multidisciplinaria, además estudios de imagen y de funcionalidad de órganos internos dependiendo de la edad del paciente4.
Los rabdomiomas cardíacos suelen ser la primera manifestación clínica de la esclerosis tuberosa en el período fetal y el examen de ultrasonido en el segundo trimestre permite identificarlos5.
El rabdomioma es un tumor benigno que se presenta en cualquier lugar del corazón, pero es más común en el ventrículo. Las localizaciones más frecuentes son el ventrículo izquierdo y el tabique ventricular, aunque hasta un 30% se localizan en la pared auricular o en el ventrículo derecho6.
Está estrechamente relacionado con la esclerosis tuberosa y se observa en el 60% de los pacientes y los síntomas que resultan del rabdomioma cardíaco son en gran parte consecuencia del tamaño del tumor o de la ubicación dentro del corazón. La cirugía se recomienda solo para pacientes con arritmias refractarias o compromiso hemodinámico severo6.
En la mayoría de los casos, tiende a involucionar espontáneamente antes de los 4 años de edad y como nuestra paciente no presentaba síntomas al momento de la evaluación, se decidió control clínico y ecográfico7.
La resonancia magnética fetal es útil para detectar hamartomas extracardíacos, pero es difícil de utilizar como herramienta de detección5.
La enfermedad renal es otra de las principales causas de mortalidad en estos pacientes, por lo que se justifica la vigilancia de por vida y la intervención temprana, siendo las mujeres más vulnerables a este tipo de problemas; hallazgo constatado en nuestra paciente, en planes de seguimiento por Nefrología pediátrica8.
La epilepsia es uno de los síntomas neurológicos más comunes en pacientes con esta patología, el estudio TOSCA mostró epilepsia en el 83,5% de la muestra, suele comenzar durante los primeros meses de vida y, en la mayoría de los casos, antes del primer año9.
Los pacientes con problemas de aprendizaje tienen un riesgo significativamente mayor de mortalidad temprana8 y esto implica la necesidad del diagnóstico temprano, antes del inicio de las convulsiones, fundamental para el manejo de la epilepsia y la mejoría de los resultados cognitivos10.
Nuestra paciente no presentó crisis clínicas durante la internación, en planes de seguimiento clínico por Neurología infantil.
Las únicas manifestaciones oculares que forman parte de los criterios de diagnóstico estandarizados son las características retinianas, siendo los principales los hamartomas retinianos, presentes en aproximadamente el 50% de los individuos afectados. Estas lesiones suelen tener un impacto mínimo en la función visual, aunque se han informado casos raros de hemorragia vítrea y hamartomas retinianos agresivos que causan ceguera11.
Por lo tanto, la atención médica debe ser individualizada, puntualizando el espectro clínico de la enfermedad, con el objetivo de garantizar un tratamiento oportuno, una mejor calidad de vida y poder brindar adecuado asesoramiento genético familiar4.














