INTRODUCCIÓN
Durante el embarazo son numerosas las infecciones que pueden ocurrir y que significan un riesgo para el feto o el recién nacido 1. Entre estas infecciones se encuentra el trastorno TORCH, que corresponde a las iniciales de Toxoplasmosis, Rubéola, Citomegalovirus, Herpes, pudiendo ser incluidas otras infecciones como Hepatitis, Sífilis, Parvovirus B19 y Virus de la Inmunodeficiencia Humana (VIH). Corresponde a un grupo de signos y síntomas que afecta al feto o al recién nacido, provocado por infección congénita que puede ser transmitida por vía transplacentaria, en el momento del parto o por lactancia materna 2. Estas tres vías de transmisión constituyen la llamada transmisión vertical de infecciones 1.
En general, las infecciones primarias durante el embarazo son sustancialmente más perjudiciales que las reinfecciones o reactivaciones de una infección. Asimismo, las infecciones contraídas a una edad gestacional menor tienden a producir cuadros más graves 3, especialmente si ocurren antes de las 20 semanas 4.
Las manifestaciones clínicas de las infecciones congénitas están influenciadas por múltiples factores independientes entre sí, como el efecto del patógeno sobre la organogénesis, la edad gestacional, la presencia o ausencia de inmunidad materna y el modo de adquisición de la infección 5. En el 80 al 90% de los casos, cursan sin signos clínicos al nacer o aparecen días después, mientras que en el 10 al 20% 6 los hallazgos clínicos habituales que sugieren una infección congénita aguda son: ictericia, petequias o hepato/esplenomegalia al momento de nacer o inmediatamente posterior al parto, en un neonato habitualmente pequeño para la edad gestacional (PEG) 5. Las infecciones congénitas pueden provocar abortos, muertes fetales o defectos congénitos 7, retraso en el crecimiento intrauterino, prematuridad y secuelas por infección postnatal crónica 8. En ciertos casos, las manifestaciones clínicas son tardías y se hacen evidentes solo en etapas posteriores de la vida, principalmente en los primeros años de la niñez 7. El diagnóstico se establece con la detección de anticuerpos o antígenos en el recién nacido, como en la madre, y debería realizarse en el periodo prenatal 9-11.
Con base en todo lo anterior, se planteó determinar la prevalencia de infecciones por TORCH en el binomio madre-hijo del Servicio Neonatal de Referencia durante los años 2022 y 2023.
METODOLOGÍA
Se realizó un estudio cuantitativo, observacional, descriptivo de corte transversal, con muestreo no probabilístico de casos consecutivos. La población estuvo compuesta por 229 recién nacidos admitidos en el servicio de Neonatología del Hospital Regional de Coronel Oviedo entre los meses de enero del 2022 y mayo del año 2023.
En cuanto a la unidad de análisis y observación, se seleccionaron expedientes clínicos de recién nacidos ingresados en dicho servicio. Para los criterios de inclusión fueron todos los recién nacidos ingresados al Servicio de Neonatología del Hospital Regional de Coronel Oviedo entre los meses de enero del 2022 y mayo del año 2023 y con fichas clínicas completas. Se consideró ficha clínica completa a aquella que contaba con información íntegra sobre antecedentes maternos (edad, controles prenatales, serologías) y neonatales (diagnóstico de ingreso, peso, edad gestacional y resultados serológicos para TORCH.
Las variables sociodemográficas fueron: edad de la madre, sexo del RN, estado civil, nivel educativo. Se consideró el diagnóstico registrado en las fichas clínicas. Además, se consideró el motivo de ingreso: incompatibilidad ABO o Rh, síndrome de distrés respiratorio, ictericia, asfixia perinatal, sepsis neonatal y otros.
Se consideró para las madres: a) toxoplasmosis durante el embarazo, a la gestante que cumple con los siguientes criterios: i) Gestante seronegativa, que durante el seguimiento se torne positiva en cualquier valor (seroconversión); ii) gestante sospechosa de infección aguda por T. gondii con pruebas de E.L.I.S.A. o ISAgA IgM e IgA positivas, y la presencia o no de: fiebre, cefalea, odinofagia, adenopatías, mialgias, artralgias o rash cutáneo; b) Embarazada en riesgo de rubéola: toda gestante que tiene la posibilidad de haber sufrido la infección por virus de la rubéola, por presentarse alguna de las siguientes situaciones: i) haber presentado un cuadro de enfermedad exantemático durante el embarazo, ii) haber estado en contacto con un caso sospechoso o confirmado de rubéola, iii) haberse presentado un brote de rubéola en su localidad o haber visitado un área endémica o con brote y caso confirmado con IgM para rubéola positiva; c) infección por Citomegalovirus, la detección de ADN-CMV o IgM-CMV (+); d) Hepatitis B, caso sospechoso, en que se demuestre la presencia de Anticuerpos contra el antígeno Core del HBV de clase IgM; e) Caso sospechoso sífilis primaria: toda persona que presente ulceración indurada, no dolorosa, con adenopatía satélite, caso sospechoso sífilis secundaria: toda persona que presente exantema en piel o pápulas en mucosas o condilomas o alopecia, sin causa aparente y caso confirmado por laboratorio: i) Toda persona con pruebas de tamizaje (VDRL/RPR) y confirmatoria para sífilis positiva (TPHA, FTA ABS., ELISA, quimioluminiscencia) sin antecedente de tratamiento previo, ii) Toda persona con prueba VDRL/RPR REACTIVO, a partir de 1:1 con un examen previo reciente NO REACTIVO, iii) Toda persona con prueba VDRL/RPR REACTIVO mayor a dos diluciones que el último test de VDRL/RPR realizado para el mismo evento y con la misma metodología, haya o no recibido tratamiento, y toda persona con prueba VDRL/RPR REACTIVO a partir de 1:1, cuando el tratamiento previo no se pueda comprobar o sea considerado un tratamiento inadecuado y sin prueba treponémica para descartar la infección.
Para los RN: a) Toxoplasmosis congénita a recién nacidos cuyos estados serológicos eran IgG e IgM positivos, después del quinto día, o IgG negativo e IgM positivo; b) Rubéola congénita, caso sospechoso con IgM para Rubéola positiva, o con títulos de IgG para Rubéola que persisten elevados durante los 6 a 12 meses de vida, o aislamiento del virus de la rubéola, o PCR en tiempo real positivo para Rubéola. c) infección congénita por Citomegalovirus, la detección de ADN-CMV o IgM-CMV (+) en los 21 primeros días de vida o si existían síntomas altamente indicativos de infección congénita por CMV en el nacimiento con PCR o IgM-CMV (+) posteriores a los 14 días de vida, d) Hepatitis b a recién nacido con presencia de anticuerpos contra el antígeno core del HBV de clase IgM; y e) Sífilis congénita a recién nacido o niño menor de 2 años nacido de una mujer con serología positiva para Sífilis o estado serológico desconocido, que presente: (i) (i) pruebas de RPR/VDRL con títulos cuatro veces mayores (equivale a un cambio de dos diluciones) que los títulos de la madre realizados en el momento del parto, o (ii) evidencia de cambio en la serología, VDRL anteriormente negativa que se hace positiva o elevación de título de VDRL en relación a títulos anteriores.
Se solicitó por escrito la autorización correspondiente a las autoridades de la institución para la realización del trabajo. Se procedió al análisis documental de las fichas clínicas de los pacientes en el área de estadística, teniendo como instrumento una planilla de recolección de datos, previamente elaborada por la autora y validada por el tutor.
Se solicitó la aprobación del protocolo de investigación y, posteriormente, la autorización para la revisión de las fichas clínicas de los pacientes del Servicio de Neonatología del Hospital Regional. Se tomó como referencia la ficha clínico-epidemiológica estandarizada de “Caso Probable de Síndrome de Rubéola Congénita” (- 10: P35.0) utilizada por el Ministerio de Salud de Perú. Se incorporaron modificaciones con base en el tipo de población específica y la representatividad de la muestra. Se incluyeron todos los casos disponibles conforme a los criterios de inclusión y en el periodo de estudio mencionado.
En lo que respecta a las consideraciones éticas, la naturaleza del estudio no implicó la manipulación de pacientes ni de tratamientos. La revisión de las historias clínicas se realizó por el autor principal de la investigación, respetando el anonimato de los pacientes y del personal de asistencia. Este trabajo también pasará a ser aprobado por el Comité de Ética en Investigación.
Con el fin de reducir los posibles sesgos durante la recolección de datos, se implementaron las siguientes medidas: a) se definió previamente un protocolo estandarizado de revisión de fichas clínicas, en el cual se especificaron los criterios diagnósticos para cada infección TORCH, tanto en madres como en recién nacidos, b) a recolección de datos fue realizada por un único investigador entrenado, bajo supervisión directa del tutor académico, lo cual permitió asegurar la consistencia en la interpretación de las variables, c) se utilizó una planilla de recolección validada, y ante la presencia de datos incompletos en las fichas clínicas, se aplicó un criterio de exclusión predefinido para evitar interpretaciones sesgadas y d) i bien no se contó con múltiples evaluadores independientes, se implementó un sistema de doble verificación aleatoria en el 10% de las fichas revisadas, realizado por un segundo evaluador, con el objetivo de detectar posibles discrepancias y garantizar la confiabilidad de los datos registrados. Estas estrategias permitieron fortalecer la validez interna del estudio y minimizar los sesgos relacionados con la recolección y clasificación de la información clínica.
Los datos recolectados fueron organizados y procesados en una planilla electrónica elaborada en Microsoft Excel 2013©, y el análisis estadístico fue realizado utilizando el programa Epidat 4.2. Las variables cualitativas se analizaron mediante frecuencias absolutas y relativas (%), presentadas en tablas y gráficos para facilitar su interpretación. Las variables cuantitativas fueron descritas mediante medidas de tendencia central (media, mediana) y de dispersión (desviación estándar, rangos), según la naturaleza de los datos.
No se realizaron análisis de subgrupos ni pruebas de hipótesis inferenciales, dado que el enfoque del estudio fue netamente descriptivo. Tampoco se implementaron comparaciones estadísticas entre grupos, ni análisis multivariados. La estimación de proporciones se complementó con el cálculo de intervalos de confianza al 95% mediante el método de Wald, a fin de otorgar mayor precisión a los resultados obtenidos.
RESULTADOS
Durante el periodo comprendido entre enero de 2022 y mayo de 2023, se revisaron un total de 231 expedientes clínicos de recién nacidos ingresados en el Servicio de Neonatología del Hospital Regional de Coronel Oviedo. De estos, se excluyeron 2 casos debido a la ausencia de datos clave en las fichas clínicas, lo que imposibilitó el análisis completo de las variables maternas y neonatales requeridas para el estudio.
En cuanto a las características maternas, la edad promedio fue de 23,8 años (DE = 6,1; rango: 15 - 42 años). El 41,92% (96) de las madres poseía nivel educativo primario, y el 38,86% (89) nivel secundario, y respecto al estado civil de las gestantes se distribuyó en 50,21% (115) estaba en unión libre, y 27,94% (64) casadas. El número promedio de controles prenatales fue de 4,8 (DE = 1,7), siendo que el 36% de las gestantes recibió menos de cuatro controles. (Tabla 1)
Tabla 1: Distribución de características generales de las madres de los recién nacidos ingresados al Servicio de Neonatología del Hospital Regional de Coronel Oviedo, durante el año 2022-2023 según el diagnóstico de ingreso (n=229).
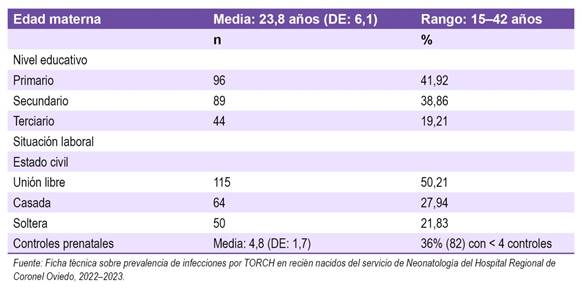
De las 229 madres, el 31,45% (28) tenía el diagnóstico de laboratorio de anticuerpos para toxoplasmosis, el 7,86% (6) de rubéola, el 29,21% (26) de sífilis, el 23,59% (21) de hepatitis B y el 14,6% (13) de citomegalovirus. De las 89 madres con diagnóstico de síndrome de TORCH, el 50,56% (45) no siguió tratamiento alguno durante el embarazo y el 49,44% (44) sí siguió.
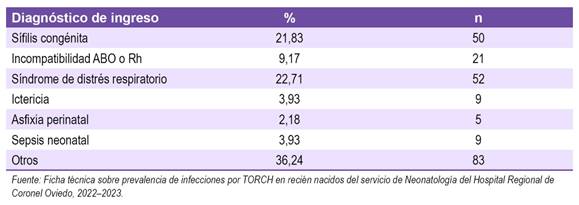
De los 229 recién nacidos estudiados, el 21,83% (50) fue ingresado con el diagnóstico de sífilis congénita, el 9,17% (21) con incompatibilidad ABO o Rh, el 3,93% (9) con ictericia, el 2,18% (5) con asfixia perinatal, el 3,93% (9) con sepsis neonatal y el 36,24% (83) con otros diagnósticos. (Tabla 2)
Tabla 2: Distribución de recién nacidos ingresados al Servicio de Neonatología del Hospital Regional de Coronel Oviedo, durante el año 2022-2023 según el diagnóstico de ingreso (n=229).
El 33,62% (77) presentó el diagnóstico de alguna de las infecciones que conforman el síndrome de TORCH. El 71,43% (55) fue de término y el 28,57% (22) de pre-término. El 77% (59) tenía un peso adecuado, el 19% (15) bajo peso, y el 4% (3) muy bajo peso. Del total de recién nacidos, el 50,64% (n=116) correspondió al sexo masculino y el 49,35% (n=113) al sexo femenino. El 71,43% (n=164) fue de término y el 28,57% (n=65) pre-término. El peso promedio al nacer fue de 3.050 g (DE = 450 g; rango: 1.430 - 4.200 g), y la talla media fue de 46,5 cm (DE = 3,2 cm). El puntaje APGAR promedio al minuto 1 fue de 7,2 (DE = 1,1) y al minuto 5 de 8,9 (DE = 0,5).
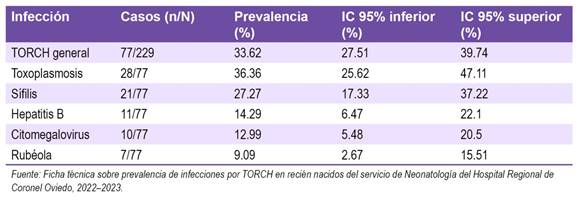
De los 77 recién nacidos con diagnóstico de TORCH, el 36,36% (28) (IC 95%: 27,5-39,7) fue diagnosticado con toxoplasmosis congénita, el 27,27% (21) con lúes congénita, el 14,28% (11) con hepatitis B, el 12,98% (10) citomegalovirus y el 9,09% (7) con rubéola congénita. (Tabla 3)
Tabla 3: Distribución de los recién nacidos con diagnóstico de TORCH ingresados al Servicio de Neonatología del Hospital Regional de Coronel Oviedo, durante el año 2022-2023, según el diagnóstico clínico de alguna de las infecciones que conforman el síndrome de TORCH (n=77).
El 48,05% (37) de los recién nacidos presentó ictericia no atribuible a incompatibilidad ABO o Rh, el 20% (15) nació con bajo peso, el 13% (10) presentó defectos cardíacos, el 10,38% (8) púrpuras o petequias y el 9% (7) defectos de audición y/o oculares.
DISCUSIÓN
El término TORCH le brinda al profesional de salud las herramientas para hacer un frente, tanto diagnóstico como en el tratamiento, y establecer un plan de acción para minimizar las secuelas producidas por estas infecciones, que para la madre representa una amenaza para la viabilidad y desarrollo del feto o recién nacido 8.
En la investigación se pudo observar dentro de los datos demográficos de las madres de los recién nacidos que el 40,61% tenía entre 25 y 35 años de edad y un 55,9% fue procedente de la zona urbana. En cuanto a sus antecedentes obstétricos, el 38,87% eran mujeres con dos embarazos previos o más, el 78,17% tuvo control prenatal durante su embarazo, el 59,83% de ellas tuvo su parto por vía vaginal mientras que el 40,17% por cesárea y el principal motivo observado fue una cesárea previa que contraindique un parto vaginal con un 36,95%. En el cribado de TORCH realizado se encontró que la infección más frecuente que conforma dicho síndrome fue la toxoplasmosis con un 31,45%. De las madres que resultaron con el diagnóstico de alguna de las infecciones, el 50,56% no siguió ningún tratamiento.
La prevalencia de TORCH en los recién nacidos fue de 33,62%, una proporción levemente mayor a lo esperado; sin embargo, muy cercana según la investigación realizada por Caicedo Zambrano et al. en Chile en el año 2021. En su trabajo encontraron que la prevalencia de TORCH fue de 32,35 %. En cuanto al sexo, el 50,64% eran del sexo masculino, lo cual difiere con lo observado en el mencionado estudio, donde afirman que hay diferencia entre los sexos para desarrollar infección congénita, siendo más frecuente en el sexo femenino 12,13.
En cuanto a la edad gestacional de los neonatos con diagnóstico de TORCH, el 71,43% fueron de término, dato que no coincide con lo observado por Caceido y colaboradores. Para ellos, la complicación más frecuente fue el nacimiento pretérmino con 25/33 casos o 75,7%.
Con respecto al peso, el 77% tuvo un peso considerado normal para los parámetros determinados, lo que coincide con un estudio realizado por Noyola y colaboradores en México, en el cual encontraron que el peso promedio al nacer fue de 3 161.34 g 14,15.
La infección que conforma el síndrome de TORCH más prevalente fue la toxoplasmosis con un 36,36%, lo que conlleva una gran diferencia con los resultados de Caceido, ya que el hallazgo de ellos fue que el citomegalovirus con 51,51% fue el microorganismo más frecuente 13,16-20.
En cuanto a las manifestaciones clínicas por TORCH, la ictericia fue la de mayor proporción con un 48,05%, un valor bastante cercano al resultado del estudio de Herrero Uribe y colaboradores, quienes observaron que la ictericia se presentó en un 58,5 por ciento de los casos 8,21.
Entre las principales limitaciones del presente estudio se encuentra la escasa disponibilidad de investigaciones similares realizadas en Paraguay, lo cual dificulta el análisis comparativo y el establecimiento de referencias nacionales para la prevalencia de infecciones TORCH. Esta carencia de literatura local también limita la posibilidad de contrastar los hallazgos con contextos sanitarios análogos en el país. Asimismo, el tipo de muestreo utilizado -no probabilístico por conveniencia- representa una restricción metodológica, ya que la muestra puede no reflejar de manera precisa las características de la población general. Este hecho podría haber generado un sesgo de selección, especialmente considerando que el estudio se realizó en un hospital regional de referencia, donde es probable que se concentren casos más complejos o con mayor sospecha clínica de infecciones congénitas. En ese sentido, la prevalencia observada del 33,62% de infecciones TORCH podría estar sobreestimada en comparación con otros niveles de atención o zonas rurales con menor acceso a servicios especializados.
Además, la calidad y completitud de los datos extraídos de las fichas clínicas constituyen otra fuente potencial de sesgo. La ausencia de información en algunas variables clave puede haber limitado la interpretación de ciertos resultados y generado errores de clasificación no diferenciales.
A pesar de estas limitaciones, los hallazgos del estudio resultan valiosos al aportar evidencia empírica sobre una problemática poco explorada a nivel nacional, y permiten identificar la necesidad de mejorar los sistemas de tamizaje, seguimiento prenatal y vigilancia epidemiológica de infecciones verticales en Paraguay.
Los resultados obtenidos en este hospital de referencia podrían no ser extrapolables a todos los servicios de salud del país, dado que el perfil epidemiológico puede variar según el nivel de complejidad y acceso a controles prenatales, sin embargo, se sugiere realizar más estudios a fin de conocer el comportamiento en el país.
A modo de conclusión, se resalta que la presencia de estas infecciones congénitas en la población estudiada tiene una importante prevalencia y por esto es necesaria la implementación de medidas de prevención y promoción de la salud, como la educación a las embarazadas sobre el trastorno TORCH y sus posibles complicaciones que pueden afectar al feto o recién nacido tanto a corto como a largo plazo.















