Introducción
La resistencia a la insulina (RI) es la presencia de una menor actividad de la hormona insulina, principalmente en el tejido adiposo y muscular1. Se le ha considerado el sustrato fisiopatológico del desarrollo de patologías crónicas como el síndrome metabólico, diabetes mellitus, obesidad, hipertensión arterial, alteraciones hepáticas, distintos tipos de cáncer, entre otros2.
Es por ello por lo que la detección temprana de RI es indispensable, y debe hacerse incluso en ausencia de síntomas en poblaciones en riesgo. La pinza hiperinsulinémica-euglucémica (PHE) se considera actualmente el estándar de oro para detectar RI;3 pero su realización resulta costosa e invasiva4. En reemplazo, la evaluación del modelo homeostático (HOMA-IR) es el método más utilizado para detectar RI5. Sin embargo, este tiene el problema de no ser de fácil acceso para toda la población6. Por ello, surge la necesidad de usar métodos más asequibles y menos costosos para diagnosticar RI7.
Los biomarcadores que han mostrado su buen rendimiento diagnóstico para RI son la relación triglicéridos/colesterol HDL (TG/HDL);8 el ratio de colesterol total/colesterol HDL (CT/HDL); 9 ratio de LDL colesterol/ HDL colesterol (LDL/HDL);10 el índice de triglicéridos y glucosa (índice TyG) con sus subtipos de índice de masa corporal (IMC) y cintura abdominal;11-16) el score metabólico para la resistencia a la insulina (METS-IR);17 la relación cintura-cadera (RCC);18,19 la relación cintura-altura (RCA);20,21) el Producto de acumulación de lípidos (LAP)22 y el índice de los adipocitos visceral (VAI)23. Sin embargo, sus parámetros varían según el país de estudio. Por eso mismo, es importante determinar su comportamiento en la población peruana.
Metodología
Estudio de pruebas diagnósticas. Análisis de base de datos secundario del estudio PERU MIGRANT (estudio primario), el cual fue publicado por el Centro CRONICAS, cuyo objetivo principal fue determinar las diferencias de los factores de riesgo cardiovasculares, entre la población urbana, rural y los migrantes urbano-rurales. La información sobre los criterios de selección, las variables tomadas, el tamaño de la muestra y las tasas de participación se han publicado en estudios previos24.
Los grupos del estudio primario fueron conformados por sujetos de 30 años o más, sin antecedentes de enfermedad mental y sin etapa de gestación. En este estudio, se incluyó solo a los sujetos que tenían las variables de interés. Se excluyó a sujetos con diabetes mellitus y con glucosa en ayunas ≥ 126 mg/dL
La variable respuesta fue la RI. Este se obtuvo con el índice HOMA-IR, el cual se calculó con la fórmula = (Glucosa (mmol/L) * Insulina (uU/ml)) / 22,56. Se categorizó los resultados en “Resistencia a la Insulina” si el HOMA-IR ≥ 2,8 (25) y " RI No resistencia a la insulina" si el HOMA-IR < 2,8.
Los biomarcadores que fueron puestos a prueba fueron los siguientes:
TG/HDL = triglicéridos (mg/dl) / HDL colesterol (mg/dl)
CT/HDL = colesterol total (mg/dl) / HDL colesterol (mg/dl)
LDL/HDL = LDL colesterol mg/dl) / HDL colesterol (mg/dl)
VAI mujeres = (CA/(36,58 + (1.89 x IMC))) x (triglicéridos/0.81) x (1.52/HDL-colesterol)
VAI varones = (CA/(39,68 + (1.88 x IMC))) x (triglicéridos/1.03) x (1.31/HDL-colesterol)
LAP mujeres = (CA - 58) x triglicéridos
LAP varones = (CA - 65) x triglicéridos
TyG = Ln (TG (mg/dL) x glucosa en ayunas (mg/dL)/2)
TyG-CA= Ln (TG (mg/dL) x glucosa en ayunas (mg/dL)/2) x CA (cm)
TyG-IMC= Ln (TG (mg/dL) x glucosa en ayunas (mg/dL)/2) x IMC
METS-IR = Ln((2* glucosa en ayunas)+ triglicéridos)*IMC)/(Ln(HDL-colesterol))
RCC = cintura abdominal (cm) / perímetro de cadera (cm)
RCA = cintura abdominal (cm) / altura (cm)
Las otras variables del análisis fueron edad (en años), sexo (masculino o femenino), grupo (urbano, rural o migrante), estado de fumador, bebedor de alcohol y actividad física. El consumo excesivo de alcohol fue definido si consumía baja o alta cantidad de alcohol, el cual fue evaluado mediante la pregunta "En el último año, ¿con qué frecuencia ha consumido 6 o más bebidas alcohólicas estándar en una ocasión?" Los que respondieron "mensualmente", "semanalmente" o "diariamente o casi a diario" fueron clasificados como "alto consumo de alcohol". Una bebida alcohólica estándar, según lo establecido por el Instituto Nacional sobre el Abuso del Alcohol y el Alcoholismo, se define como un vaso de cerveza de 355 ml (12 oz), una copa de vino de 148 ml (5 oz) o 44,3 ml (1,5 oz) de espíritus destilados. El tabaquismo fue definido en si fuma actualmente y si no lo hace. Los niveles de actividad física fueron definidos de acuerdo con el protocolo del Cuestionario Internacional de Actividad Física (IPAQ); así, los niveles físicos categóricos se codificaron con base en el número total de días de actividad física y el equivalente metabólico en minutos/semana en tres categorías: alto, medio y bajo.
El análisis estadístico fue realizado con el software STATA v17.0. La descripción de los resultados fueron resumidos en frecuencias absolutas y porcentajes, para las variables categóricas, y media más desviación estándar (DE) para las variables numéricas. Para el resto de los análisis se estratificó por sexo. Para evaluar el rendimiento diagnóstico se utilizó la característica operativa del receptor (ROC) con su respectiva área bajo la curva (AUC). Para escoger la mejor prueba se hicieron comparaciones de curvas ROC. Se calculó la sensibilidad (sens), especificidad (esp), valor predictivo positivo y negativo, y cociente de verosimilitud positivo y negativo. Para calcular el punto de corte óptimo se utilizó el índice de Youden.
Este manuscrito fue aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad Ricardo Palma. Al ser un análisis secundario de datos de acceso libre22 no se tuvo contacto alguno con sujetos humanos. En tal sentido, los posibles riesgos para los sujetos del análisis son mínimos.
Resultados
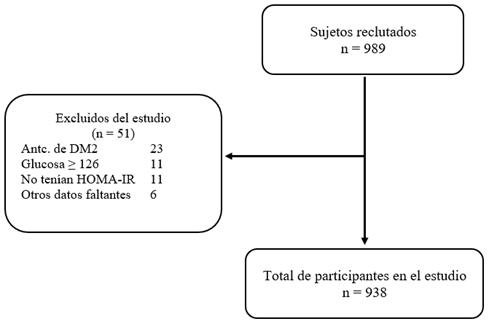
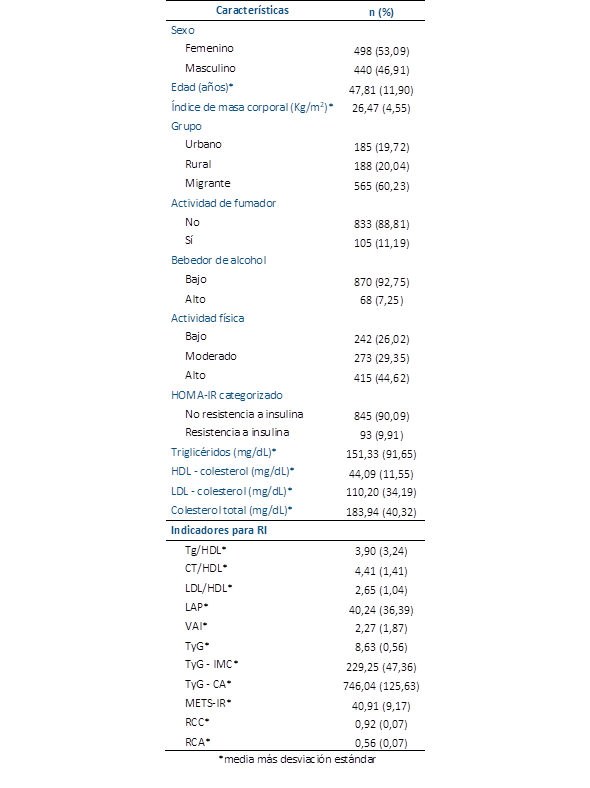
Del total, se excluyeron a 51 sujetos, quedando solo 938 participantes (Figura 1). La prevalencia de RI fue 9,91 %. La media de la edad fue 47,81 años (DE 11,90). El 60,2 3% perteneció al grupo migrante. Con respecto a los hábitos nocivos, la actividad de fumador y bebedor de alcohol fue 11,29 % y 7,25 %, respectivamente. El resto de las características y resultados bioquímicos y antropométricos se muestran en la Tabla 1.
En el estratificado según sexo, las variables que no encontraron asociación en ambos grupos fueron la edad (p=0,424 y p=0,487) y bebedor de alcohol (p=0,485 y p=0,424). No obstante, difirieron en el fumar, siendo significativo en varones (p=0,019), pero no en mujeres (p=0,198). El resto del análisis se puede visualizar en la Tabla 2.
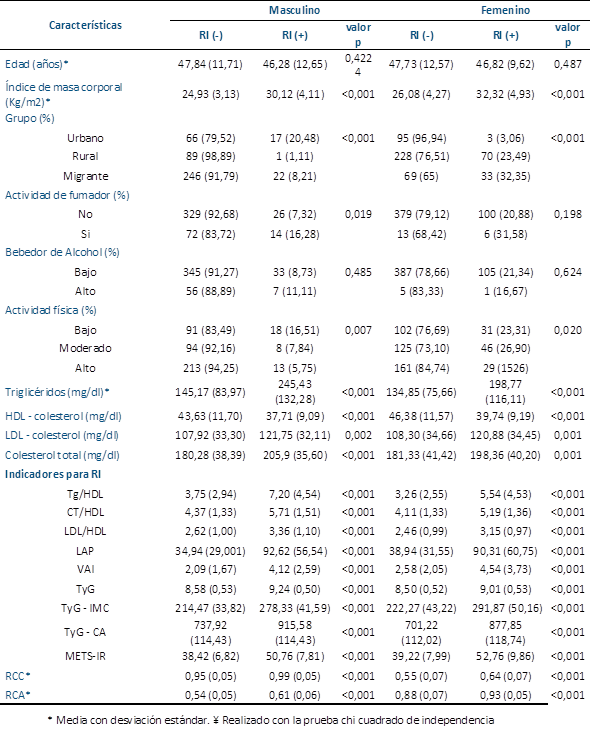
Tabla 2 Análisis bivariados de las características asociadas a la resistencia a la insulina según el sexo (n=938).
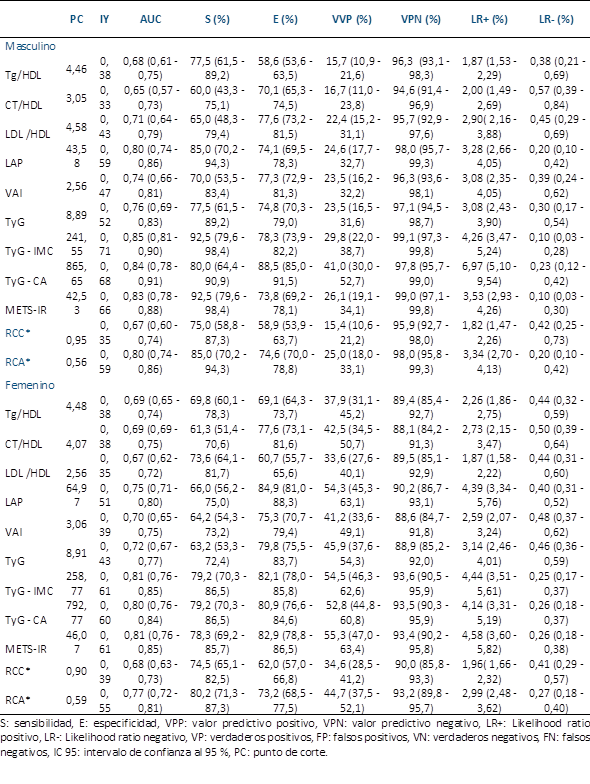
En relación con el análisis ROC, el índice TyG - IMC tuvo el mayor AUC, tanto en hombres: AUC=0,85 (0,81 - 0,90), corte=241,55; sens=92,5 (79,6 - 98,4) y esp=78,3 (73,9 - 82,2); como en mujeres: AUC=0,81 (0,76 - 0,85), corte=258,77; sens=79,2 (70,3 - 86,5) y esp= 82,1 (78,0 - 85,8). El resto de los biomarcadores se encuentran en la Tabla 3.
Discusión
La presente investigación reveló que TyG-IMC es el indicador sustituto más eficiente para la identificación de RI tanto en hombres como mujeres, en una muestra de peruanos sin diabetes. Los resultados del presente trabajo son consistentes con lo reportado en estudios previos, tales como el de una revisión sistemática que recopiló un total de 15 estudios (69 922 participantes) y recomendó al TyG como un índice simple y económico para evaluar la RI, cuando se le compara tanto con PHE como con el índice HOMA-IR15. Además, existe consistencia sobre la utilidad de este ratio como índice para definir RI entre diferentes poblaciones, que incluyen niños y adolescentes26, como en adultos tanto con alteraciones metabólicas como sin ellas14,27,28, así como adultos con peso adecuado para la estatura29. En línea con esto, cuando el ratio TyG se combina con indicadores antropométricos, el AUC del indicador mejora, tal como lo reportaron algunos trabajos como el de Er et al12 y Lee et al16. El primero encontró que el TyG-IMC (AUC=0,801) superaba al LAP, VAI y adipoquinas como la leptina y adiponectina, mientras que Lee et al16 clasificó los índices según raza/etnia y sexo para hombres (AUC de 0,823 a 0,829) y mujeres (AUC de 0,795 a 0,818), demostrando que AUC aumentaba cuando el IMC o la CA se combinaba con el índice TyG. De la misma forma, en el trabajo de Kim et al30, de todos las combinaciones de TyG que se realizaron, el TyG-IMC demostró ser superior. Además, el indicador ha demostrado ser un buen predictor de enfermedades relacionadas directamente a RI, como la DM231.
Aunque algunos estudios han reportado que otros indicadores como el índice LAP (27), el RCA (32) o el METS-IR17 serían mejores o iguales marcadores sustitutos para la RI que el TyG, debe considerarse que existen diferencias metodológicas que impiden comparar los resultados de dichos estudios con el presente trabajo, ya que aquellos utilizaron como estándares de comparación pruebas como el PHE o la presencia de condiciones de alteración metabólica como el síndrome metabólico para estudiar la resistencia a insulina. Adicionalmente, otro aspecto importante a considerar es que el origen étnico genera modificaciones para el estudio de la sensibilidad a la insulina, tal como se ha reportado previamente33,34.
La superioridad de TyG sobre cualquiera de los otros índices que estudiamos puede explicarse posiblemente por el hecho de que la glucotoxicidad y la lipotoxicidad son mecanismos clave en la modulación de la RI35. Se ha propuesto que la hipertrigliceridemia pudiera causar acumulación de ácidos grasos en tejidos no adiposos como el hígado, músculo esquelético y el corazón, lo que resultaría en un depósito de lípidos ectópicos con lipotoxicidad que se ha aceptado como un mecanismo para la RI. Además, la hipertrigliceridemia se ha asociado con el depósito ectópico y la acumulación de lípidos en el tejido adiposo visceral36. En este sentido, el tejido adiposo visceral tiene una mayor tasa de lipólisis y secreción de adipocinas proinflamatorias, lo que promueve un estado de inflamación de bajo grado, que altera la señalización de la insulina con su receptor37.
La glucotoxicidad no solo afecta la secreción de hormonas pancreáticas, sino que también participa en la resistencia a la insulina de los tejidos sensibles a la insulina, que incluyen el hígado, el músculo esquelético y el tejido adiposo. Se ha demostrado que la RI está presente antes del inicio de la hiperglucemia crónica, aunque esta última puede contribuir a agravar el estado diabético al aumentar la RI38. También se sospecha fuertemente que el estrés oxidativo está implicado en la RI inducida por hiperglucemia crónica. De hecho, se sabe que la incubación de células adipocitarias primarias con alta concentración crónica de glucosa puede inducir estrés oxidativo39. Finalmente, se ha encontrado que el estrés oxidativo puede inducir RI en el músculo40.
A su vez, el índice considera un parámetro de obesidad, que en este caso es el IMC. No obstante, es innegable la sorpresa que se ha generado al haber superado al conjunto del TyG-CA. Múltiples estudios han encontrado que el IMC no puede distinguir entre la grasa corporal de la masa libre de esta41. Sin embargo, la cintura abdominal es un marcador importante de grasa intrabdominal y ha demostrado su utilidad como predictor de eventos cardiovasculares42 y de otras enfermedades metabólicas, como la Diabetes mellitus tipo 243. En el presente estudio, tuvo un AUC igual al TyG-CA, pero un IC 95 % más amplio. Su sensibilidad es menor, pero la especificidad fue superior. Por eso mismo, podría servir más como un método de confirmación.
Primero, el diseño de tipo transversal de este estudio implica que no se pueden trazar relaciones temporales, por lo que la posibilidad de causalidad reversa podría estar implicada. Segundo, no se realizó el clamp HE, el estándar de oro para evaluar la sensibilidad a la insulina5; sin embargo, se ha demostrado que HOMA-IR, un sustituto de IR, se correlaciona bien con el índice de IR derivado de esta 44. Además, que su aplicabilidad no sería factible en poblaciones grandes. Tercero, no se han puesto a prueba otros marcadores como la leptina y las adipoquinas; no obstante, dado que no de toma común en los laboratorios, no serían aplicables. Cuarto, el estudio se realizó solo en dos zonas del país, por lo que una inferencia total no podría ser posible. Quinto, se han encontrado dos maneras de calcular el índice TyG, lo cual podría diferir en los puntos de corte, por lo que se necesita una heterogeneidad en estos.