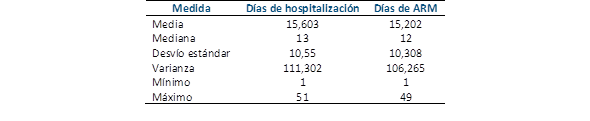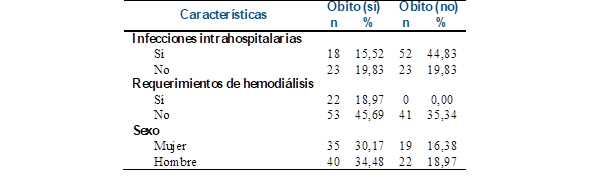Introducción
Desde el primer brote de COVID-19, reportado en diciembre de 2019 en la ciudad china de Wuhan, innumerables estudios se han puesto en marcha para dilucidar la epidemiología, fisiopatología y complicaciones médicas de la enfermedad, así como su impacto socioeconómico1,2. En un metaanálisis, publicado en agosto del 2020, se revisaron 29 investigaciones que detallaban las características clínicas y epidemiológicas de los pacientes, así como sus complicaciones, encontrándose relación entre las comorbilidades presentes al momento de la hospitalización y las complicaciones asociadas3.
Sobre el grupo de pacientes infectados con el virus SARS-CoV-2 que requiere de ingreso a unidades de cuidados intensivos de adultos, en una cohorte de 4244 pacientes en Alemania, se identificó una mediana de edad de 63 años y una frecuencia de 41% de obesidad. Asimismo, las comorbilidades más frecuentes fueron hipertensión y diabetes mellitus tipo 24,5. La presencia de estas últimas se asoció a una mayor probabilidad de desarrollar enfermedad grave por SARS-CoV-2 en comparación con individuos previamente sanos, sin estas comorbilidades6,7.
El síndrome de distrés respiratorio agudo es una de las complicaciones características de esta enfermedad, que frecuentemente precipita el traslado a unidades de cuidados críticos y, eventualmente, el requerimiento de asistencia respiratoria mecánica (ARM)8,9. Con respecto a lo anterior, en los pacientes que ingresan a unidades de cuidados críticos, la necesidad de ARM varía según la región considerada: 47% para Asia y 80,2% para Norteamérica8.
La mortalidad en pacientes infectados con SARS-CoV-2 que requieren ventilación invasiva es alta, viéndose mayores desenlaces fatales en aquellos pacientes con edad avanzada y niveles de dímero D altos al momento de la admisión10. Se ha difundido ampliamente la aplicación de estrategias de ventilación protectora para el distrés respiratorio agudo11,12, que también se aplican al provocado por el COVID-19. Investigadores han reportado valores de volumen corriente (tidal) de 5 a 7.5 mL por el peso predicho para la estatura; otras pautas de ventilación protectora incluyen presión meseta y driving pressure por debajo de 31 y 15cm H2O, respectivamente13.
Diversas investigaciones de pacientes adultos con COVID-19 sometidos a ventilación mecánica informan de una mortalidad en torno al 45 %14,15. En entornos más cercanos a Paraguay, como por ejemplo la provincia de Buenos Aires (Argentina), se ha registrado una mortalidad similar en pacientes ventilados aunque con limitaciones inherentes al diseño del estudio y el tamaño de la muestra16.
La pandemia de COVID-19 ha puesto en evidencia las falencias de los sistemas de salud de varios países del mundo, con especial énfasis en las unidades de cuidados intensivos en todas sus dimensiones: infraestructura, personal y abastecimiento, al tratarse de pacientes complejos, de los cuales más del 75 % es diagnosticado con síndrome de distrés respiratorio agudo y alrededor del 66 % dependerá de ventilación mecánica y uso de drogas vasoactivas. La mortalidad intrahospitalaria del COVID-19 oscila entre 23 y 33 %17,18.
El estudio de los factores tanto clínicos como laboratoriales concomitantes con la infección por SARS-CoV-2 pueden proporcionar herramientas que apoyen la toma de decisiones para el traslado oportuno de un paciente a unidades de cuidados críticos19. Datos como los signos vitales, el índice de masa corporal y la presencia o ausencia de comorbilidades e identificación oportuna de infecciones intrahospitalarias son potenciales predictores de gravedad y de fácil acceso para el médico internista e intensivista20. En este sentido, nuestra investigación buscó determinar la mortalidad y los factores asociados a esta en adultos con COVID-19 hospitalizados en la unidad de cuidados intensivos de un Hospital de Tercer Nivel de Paraguay.
Metodología
Diseño: Este fue un estudio observacional, descriptivo, de asociación cruzada, de corte transversal y temporalmente retrospectivo.
Muestreo y cálculo del tamaño muestral: El muestreo fue de tipo no probabilístico, de casos consecutivos. Se incluyó historias clínicas de pacientes adultos, de ambos sexos, que tenían diagnóstico confirmado (por prueba de antígeno y/o PCR) de infección por SARS-CoV-2 y que estaban hospitalizados en la unidad de cuidados intensivos de la Hospital General de San Lorenzo, Departamento Central, Paraguay, en el periodo de tiempo comprendido entre agosto de 2020 y agosto de 2021.
Para el cálculo del tamaño muestral se utilizó el programa estadístico EPIDAT, versión 4.2. Tomando en consideración un intervalo de confianza del 95 %, una precisión del 5% y el número máximo de individuos incluidos en publicaciones de biomarcadores predictivos de mortalidad en pacientes críticos con COVID-1920, el tamaño de muestra quedó establecido en 116 pacientes.
Asuntos estadísticos: Todas las variables se resumieron con estadística descriptiva. Se utilizaron la prueba de chi cuadrado y la t de Student para la búsqueda de asociaciones, a través del programa EPIDAT, versión 4.2.
Asuntos éticos: El Comité de Ética de la Investigación de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción (Paraguay) aprobó el estudio. Los datos fueron tratados con confidencialidad, igualdad y justicia, respetando los principios de Helsinki.
Resultados
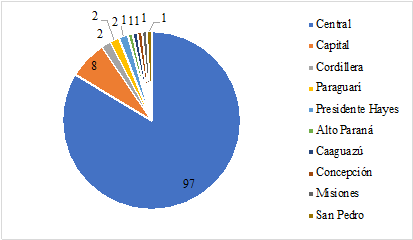
Del total de 116 pacientes incluidos, el 54 % eran del sexo masculino. Las edades se encontraron comprendidas entre un mínimo de 25 y un máximo de 90 años, con una media de 57 ± 12,9 años. El 60 % de las hospitalizaciones se dio entre agosto-diciembre de 2021 y el 40 % restante durante el año 2020. 97 pacientes procedían del Departamento Central de Paraguay. Resto de los Departamentos de procedencia puede observarse en la Gráfico 1.
Entre las comorbilidades registradas, las más frecuentes fueron hipertensión arterial (51 %) y diabetes mellitus (29 %). Un 77 % de los pacientes presentó otras comorbilidades diferentes de las mencionadas, que se encontraban la obesidad, enfermedad pulmonar obstructiva crónica, enfermedad renal crónica y otros estados comórbidos. Es de destacar que fue frecuente observar más de una comorbilidad en el mismo paciente.
El requerimiento de ARM se dio en un 85% de pacientes (n=116). El 75 % de los pacientes ventilados tuvo un desenlace fatal. Con relación a los días de ARM, el rango se encontró entre 1 y 49 días, con una media de 15,202 ± 10,308 y una mediana de 12 días (Tabla 1).
Sobre las complicaciones registradas en el curso de la hospitalización, el requerimiento de hemodiálisis durante la internación en la unidad de cuidados intensivos se presentó en 18 % de los pacientes. Las infecciones intrahospitalarias (demostradas por cultivos de materiales biológicos como secreción traqueal, sangre, orina, heces) afectaron al 60 % de los pacientes. Por último, el 64,6 % de los casos evolucionó al óbito, mientras que el 35, 4% de los pacientes recibió el alta y posterior traslado a servicios de medicina interna para su recuperación (Tabla 2).
Se encontró una asociación estadísticamente significativa entre la presencia de infecciones bacterianas durante el curso de la hospitalización y el desenlace fatal de los pacientes (p=0,0074). Asimismo, el requerimiento de hemodiálisis en la unidad de cuidados intensivos se asoció significativamente con la mortalidad con un valor de p=0,00011. No se encontró asociación entre el sexo de los pacientes y la evolución al óbito (Tabla 3). La media de las edades de los pacientes fallecidos fue de 59,5 años, mientras que el grupo de pacientes que recibieron el alta desde la unidad de cuidados intensivos arrojó una media de 54,2 años. La diferencia entre estas edades en relación con el óbito fue significativa, con una p<0,05.
Tabla 2 Desenlace de los pacientes hospitalizados en la unidad de cuidados intensivos (n=116).
| Desenlace | n | % |
|---|---|---|
| Óbito | 75 | 64,6 % |
| Alta de la unidad de cuidados intensivos | 41 | 35,4 % |
| Total | 116 | 100 % |
Discusión
Desde el inicio de la pandemia de COVID-19, los sistemas de salud de todo el mundo se han visto sobrepasados por la cantidad de infectados y la proporción de estos que requirieron hospitalización en unidades de terapia intensiva con o sin requerimiento de ARM.
Con relación a la edad de los pacientes con cuadros graves, en un metaanálisis realizado sobre 28 estudios, en los primeros meses de la pandemia, se reportó una media de 63 años en el grupo de pacientes con cuadros grave (ingreso a terapia intensiva, requerimiento de ARM, óbito) versus una media de 47 años en el grupo de pacientes hospitalizados con cuadros leves a moderados7. En nuestro trabajo se ha identificado un aumento de desenlaces fatales con relación a la edad avanzada.
La mortalidad reportada por COVID-19 ha variado ampliamente en los diferentes escenarios, siendo un factor para tener en cuenta la cantidad de pacientes con cuadros graves manejados dentro y fuera de unidades de cuidados intensivos. En un análisis a escala nacional, realizado en México, se estudió por separado la mortalidad de pacientes con requerimiento de ARM dentro y fuera de terapias intensivas, ya que en el transcurso de la pandemia se registró un aumento exponencial de “camas con ventilador” en las salas de hospitalización comunes, que fueron manejadas por médicos no especializados en medicina crítica. La mortalidad fue significativamente más alta en aquellos pacientes ventilados fuera de unidades de cuidados críticos15.
Durante el pico de la pandemia en Paraguay, alcanzado en la primera mitad del año 2021, se observó un escenario similar al mencionado en México, y que se ha reproducido también en otros países de Latinoamérica, al disponer ventiladores mecánicos en salas de urgencias y salas de hospitalización común, ante la falta de disponibilidad de camas en terapia intensiva15.
La mortalidad general de pacientes hospitalizados en México ascendió a 39 %, mientras que en aquellos pacientes con requerimiento de ARM alcanzó un 80 %15. Un metanálisis que incluyó 8 estudios de China, Estados Unidos de América, México, Francia, Italia y Reino Unido, reportó una alta heterogeneidad en los desenlaces de los pacientes admitidos a unidades de cuidados intensivos, arrojando una mortalidad agrupada que varía del 28 % al 60 %, incluyendo a un grupo de pacientes con desenlace desconocido. Asimismo, la mortalidad en pacientes ventilados ascendió a un 74 % en el mismo metaanálisis9. En nuestro trabajo se encontró una mortalidad general de 64,6 % en los pacientes admitidos al servicio de cuidados intensivos y de 75 % en pacientes que requirieron ARM.
Entre las limitaciones de la presente investigación se encuentran el diseño elegido, el limitado número de pacientes y el hecho de ser monocéntrico. Asimismo, si bien hemos descrito los días de ventilación de los pacientes en unidades de cuidados críticos, existen casos de pacientes que fueron ventilados previamente en sala de hospitalización común antes de poder acceder a una cama de terapia intensiva, lo que puede constituir una variable de confusión.
Como fortalezas se debe mencionar que este estudio fue realizado con la revisión de pancartas durante toda la hospitalización de los pacientes en cuidados intensivos, pudiendo evitarse un potencial sesgo debido a mal llenado de fichas-código y/o epicrisis. Por esta misma razón, pudieron recolectarse datos concretos sobre las intercurrencias infecciosas bacterianas durante la internación por COVID-19 grave, ya que se contó con el acceso a cultivos y antibiogramas que constan en las fichas de los pacientes. Además, se trata de una investigación que contribuye al conocimiento sobre el manejo de una enfermedad nueva en un centro de alta complejidad.
Se recomienda ampliar este estudio a otros centros declarados como “Hospitales COVID” por el Ministerio de Salud Pública y Bienestar Social de Paraguay y otros centros con gran afluencia de pacientes respiratorios desde el inicio de la pandemia. Asimismo, sería de interés estudiar la mortalidad posterior a la vacunación masiva21, además de las complicaciones a mediano y largo plazo para medir el impacto real de esta enfermedad en el sistema de salud. Todo esto debe acompañarse de una continua campaña de concienciación acerca de las medidas preventivas de la enfermedad22.