INTRODUCCIÓN
El lupus eritematoso sistémico neuropsiquiátrico (NPSLE, por sus siglas en inglés), forma severa y poco conocida puede afectar hasta el 75% de los pacientes con LES1 y ejemplifica bastante bien los efectos de la inflamación sistémica y la autoinmunidad que conducen al daño del SNC con resultados conductuales. Tanto el perfil como la gravedad del deterioro neuropsiquiátrico en pacientes con NPSLE fluctúan con el tiempo, independientemente de la actividad de la enfermedad.
En el 40% de los casos, el NPSLE es consecuencia de causas secundarias, como el trastorno metabólico basado en el daño del LES a órganos distintos del cerebro o debido a los efectos secundarios del tratamiento farmacológico y en el 60% de los casos, los síntomas se atribuyen a la afectación primaria del LES al cerebro2, siendo los trastornos convulsivos, las enfermedades cerebrovasculares, el estado confusional agudo y la neuropatía los más comunes, consecuencia de microvasculopatía y trombosis, o de autoanticuerpos y mediadores inflamatorios.
En la actualidad, el diagnóstico de NPSLE se sustenta en los signos y síntomas de la presentación clínica aplicando la nomenclatura y descripción de caso del Colegio Americano de Reumatología de 19993, que unifica y define criterios de clínica, laboratorio e imágenes o pruebas psicológicas para cada síndrome, con una prevalencia de que varía de 37 a 91% en seis estudios4-9; aunque, lo inespecífico de estas características clínicas obstaculiza el diagnóstico1,3,10-11.
En el 2001 Ainiala et al.5,12, revisaron la categorización original de 1999 y retiraron síntomas neuropsiquiátricos menores como cefalea y trastorno de ansiedad. Así, no existe consenso actualmente acerca de los criterios de inclusión o exclusión para NPSLE lo que ocasiona un sobrediagnóstico con la consecuente administración innecesaria de terapia inmunosupresora13-14.
El diagnóstico de NPSLE requiere la exclusión de o-tras causas y la evaluación clínica dirige la selección de investigaciones apropiadas que incluyen la medición de autoanticuerpos, análisis de líquido cefalorraquídeo, estudios electrofisiológicos, evaluación neuropsicológica y por neuroimagen para valorar estructura y función cerebrales15.
El NPSLE puede preceder, coincidir o seguir al diagnóstico de LES, pero comúnmente (50-60% de los casos) se produce en el primer año después del diagnóstico de LES y, en presencia de actividad generalizada de la enfermedad (40-50%)16.
Las manifestaciones clínicas de NPSLE son amplias y pueden involucrar el SNC y el SNP; por lo tanto, no existe una prueba diagnóstica única para NPSLE, y el diagnóstico sigue siendo principalmente un ejercicio de exclusión1.
Los pacientes con NPSLE muestran un índice aumentado de daño de órganos y alto grado de discapacidad laboral lo que ilustra la severidad del LES en este subfenotipo. Las manifestaciones clínicas del NPSLE están asociadas a disminución de la calidad de vida17-19, y cuando son severas, contribuyen de manera importante a la morbilidad y mortalidad de los pacientes lúpicos20.
El tratamiento implica el manejo de las comorbilidades que contribuyen al evento neuropsiquiátrico, el uso de terapias sintomáticas e intervenciones más específicas con anticoagulación o agentes inmunosupresores, dependiendo del mecanismo inmunopatogenético primario. Los pacientes con NPSLE con manifestaciones más graves, ya sean difusas o focales, generalmente requieren dosis altas de corticosteroides. Los pacientes con síntomas refractarios o progresivos se benefician de la metilprednisolona por pulso intravenoso o la terapia citotóxica21. El tratamiento experimental de NPSLE incluye dosis altas de quimioterapia con trasplante autólogo de células madre22-24.
Las dificultades comunes en el manejo del paciente con NPSLE incluyen evaluar si la psicosis se basa en los efectos secundarios de los esteroides o en la actividad del LES, evaluar si la disfunción cognitiva y el síndrome cerebral orgánico son resultado de actividad previa o aguda de la enfermedad y evaluar si los síntomas de esta afección se deben a infartos relacionados con un sindrome antifosfolipídico o a otros fenómenos autoinmunes25-26. Con el advenimiento de las técnicas de imagen avanzadas, se han logrado algunos avances para llenar estos obstáculos.
Existe evidencia de que, con la reducción de la mortalidad, la morbilidad aumenta debido a los efectos negativos a largo plazo del tratamiento27. Aunque el pronóstico es variable, los estudios sugieren un resultado más favorable para las manifestaciones primarias de NPSLE en comparación con los eventos neuropsiquiátricos atribuibles a causas no LES28.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional, descriptivo, de cohorte longitudinal en base a los datos obtenidos de las historias clínicas y los métodos auxiliares de los pacientes con diagnóstico de LES con afectación neurosiquiatrica diagnostricados en el periodo de estudio. Todos los pacientes incluidos cumplían los criterios de clasificación de LES, EULAR/ACR 201929. Fueron incluidos pacientes de ambos sexos, atendidos en el Hospital de Clínicas de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción (HC - FCM - UNA), San Lorenzo, y/o en el Hospital Nacional de Itauguá del Ministerio de Salud Pública y Bienestar Social (HNI - MSP y BS), Itauguá que aceptaron participar firmando el consentimiento informado, entre el mes de noviembre 2018 y el mes de septiembre de 2019 y además, al alta hospitalaria, se hizo el seguimiento con periodicidad quincenal para evaluar mortalidad y discapacidad laboral autoreportada a los 30 días de modo a medir las variables propias del pronóstico.
En este estudio, se aplicó la rigurosidad de los criterios para diagnosticar una afectación neurosiquiatrica secundaria a LES según la agrupación hecha por How et al.30 por tanto, en los pacientes incluidos el diagnóstico de NPSLE se estableció con la presencia de 1 criterio mayor, neurológicos: convulsiones - focalidad: déficit motor o sensitivo: hemiparesias, toque de par craneal, trastorno de la marcha o el movimiento, mielitis, neuropatía focal, periférica o craneana - trastornos generalizados (alteración de la conciencia, encefalomielitis, sindrome cerebral orgánico) o psiquiátrico: psicosis, depresión clínica endógena - desdesorden afectivo cíclico - desórdenes esquizofreniformes - sindrome cerebral orgánico, o con la presencia de 1 criterio menor: neurológicos: parestesias sin hallazgos objetivos - torpeza sin hallazgos objetivos - cefalea (de cualquier tipo, persistente) - pseudopapiledema e hipertensión intracraneana benigna o psiquiátricos (no asociados a otros signos neurológicos o psiquiátricos): cambios de humor - desórdenes cognitivos- ansiedad severa u otras psiconeurosis - trastornos conductuales, asociado a anormalidad en el EEG, RMI encefálica, LCR o el angiograma (si fuere pertinente).
Para determinar las características clínicas de los pacientes incluidos se utilizó los índices de daño y actividad del LES según escalas de Systemic Lupus International Collaborating Clinics/American College of Rheumatology - Damage Index (SLICC/ACR-DI)31 y Systemic Lupus Erythematosus Disease Activity Index 2000 (SLEDAI-2K)32, respectivamente. Para evaluar el grado de discapacidad funcional se utilizó el Health Assesment Questionnaire (HAQ) en su versión española33.
Para medir los niveles de interleucina 6 (IL-6) en plasma, se utilizó la técnica de determinación de ELISA - ensayo por inmunoabsorción ligado a enzimas multiplexado de los sistemas de R&D®, realizado en el Laboratorio Curie, de Asunción, Paraguay.
RESULTADOS
En este estudio se presenta una serie de diez casos, 8 mujeres, 2 hombres con edad promedio de 28.5 años, pacientes del Hospital de Clínicas de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción y del Hospital Nacional de Itauguá del Ministerio de Salud Pública y Bienestar Social, ambos del Departamento Central, Paraguay asistidos durante el periodo noviembre 2018 y septiembre 2019.
Optimizando precisión diagnóstica, cuatro pacientes jóvenes debutaron el LES con un compromiso neuropsiquiátrico (mediana con lapso de 5,5 meses).
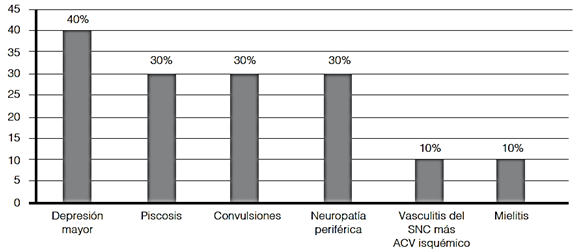
La manifestación neuropsiquiátricas registrada más frecuente fue la depresión mayor seguida por la psicosis tal y como se observa en el Gráfico 1. El 50% (n=5) de los pacientes presentó más de un compromiso neuropsiquiátrico (uno presentó incluso 3: depresión mayor, vasculitis del SNC y ACV isquémico).
Considerando el tipo de presentación clínica del NPSLE en este estudio, el 50% (n=5 pacientes) presentó compromiso neuropsiquiátrico focal y difuso, el 40% (n=4 pacientes) de los pacientes presentó exclusivamente compromiso neuropsiquiátrico difuso.
Se objetivó que un 20% (n=2) de los pacientes con NPSLE tenía alteraciones a la resonancia magnética nuclear (MRI). Una joven de 26 años que presentó al año y ocho meses del diagnóstico de LES, cuadro NPSLE con depresión mayor, vasculitis del SNC y accidente cerebrovascular isquémico (en el territorio de la arteria cerebral media derecha), además puntuó 3 en la escala de Fazekas32 por presentar lesiones periventriculares que se extienden hacia la sustancia blanca profunda, tal y como se observa en la Figura 1.
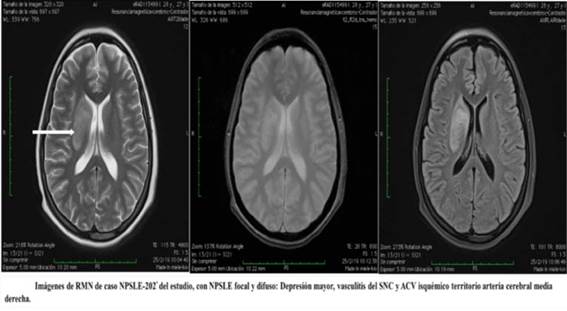
Figura 1 Imágenes de RMN de caso NPSLE-202 del estudio, con NPSLE focal y difuso: Depresión mayor, vasculitis del SNC y ACV isquémico territorio arteria cerebral media derecha.
Otro joven de 19 años debutó con NPSLE con psicosis y mielitis, requirió tratamiento con inmunoglobulina humana a más de los pulsos de corticoides. En la Figura 2, puede verse el aumento de la señal centro medular cervical, visible principalmente a nivel de la transición bulbomedular, hasta la altura de C2-C3 y con compromiso más tenue y parcheado a nivel de C4-C5 y C6-C7.
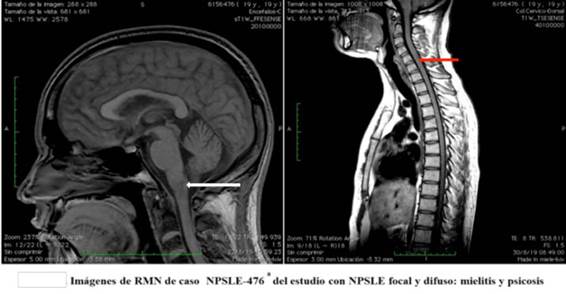
Figura 2 Imágenes de RMN de caso NPSLE-476 del estudio con NPSLE focal y difuso: mielitis y psicosis.
En la evaluación psiquiátrica 40% (n=4) de los pacientes de este grupo tuvo diagnóstico de depresión mayor (dos de ellas con ideas de autoeliminación) y 30% (n=3) de los pacientes tuvo diagnóstico de psicosis (episodios maniacos), estos diagnósticos fueron realizados por especialistas Psiquiatras de los Servicios donde estuvieron internados los pacientes y todos recibieron tratamiento multidisciplinario.
El cuadro de NPSLE ocurrió en contexto de actividad severa del LES, con un valor de la mediana de SLEDIAI-2K en primeros 10 días de inclusión al estudio de 16,5. El valor de la mediana del daño crónico medido por el SLICC/ACR-DI fue de 3 y condicionó discapacidad moderada a la inclusión al estudio (mediana de puntuación de 2 en escala HAQ 31) en 50% (n=5 pacientes).
La IL-6 no fue detectada en el plasma de los pacientes con LES con compromiso neuropsiquiátrico, a excepción de una paciente con NPSLE difuso y focal (depresión mayor, vasculitis del SNC y ACV isquémico) que registró valor de 1,16 pg/ml, aunque el valor se considera dentro del rango de referencia para adultos sanos: 0 - 5 pg/ml, es decir ningún paciente presentó dosaje elevados de IL-6 en plasma.
En el estudio de seguimiento, no se registraron óbitos a los 30 días del alta hospitalaria en la población del estudio, pero si una discapacidad laboral autoreportada en 40% de los pacientes al seguimiento a 30 días.
DISCUSIÓN
En este reporte de casos se aplicaron los criterios diagnósticos del ACR-1999 para atribuir el compromiso neuropsiquiátrico de los pacientes al LES, con la salvedad de que, considerando lo reportado por Ainiala et al.34 en su estudio de validación transversal, quienes demostraron que los criterios ACR de 1999 tenían una especificidad de solo 46% para el diagnóstico de NPSLE y que, la exclusión de los síndromes sin evidencia de daño neuronal (dolor de cabeza, disfunción cognitiva leve y trastornos leves del estado de ánimo y ansiedad), así como la polineuropatía sin confirmación electrofisiológica, redujeron a la mitad la frecuencia del diagnóstico de NPSLE y aumentaron la especificidad de los criterios ACR de 1999 al 91%, en este estudio no se incluyeron los casos sin evidencia de daño neuronal ni las polineuropatías sin confirmación por electromiografía, lográndose reclutar con estas consideraciones, 10 casos en el periodo de estudio.
Otra consideración importante en relación al diagnóstico del NPSLE, es que en este estudio, se aplicó la rigurosidad de los criterios diagnósticos según agrupación hecha por How et al30. Es decir, de los 10 pacientes incluidos en este estudio el 100% reunió al menos 1 criterio mayor, según lo publicado por How et al30, (algunos de estos pacientes presentaron más de un compromiso de NPSLE).
Bertsias16, en su publicación sobre las recomendaciones EULAR para el tratamiento del lupus eritematoso sistémico con manifestaciones neuropsiquiátricas desde el informe del grupo de trabajo del comité permanente EULAR para asuntos clínicos, resaltó que el compromiso neuropsiquiátrico puede preceder, coincidir o seguir al diagnóstico de LES y, de los 10 casos de NPSLE incluidos en el presente estudio, cuatro pacientes jóvenes debutaron con compromiso neuropsiquiátrico (en la evaluación diagnóstica por clínicos con experiencia, estos cuadros fueron atribuidos al LES), el resto de los pacientes de este estudio presentó el compromiso neuropsiquiátrico en los primeros años (mediana con lapso de 5,5 meses) después del diagnóstico de LES de manera similar a lo reportado por Bertsias et al35, quienes registraron 50 - 60% de los compromisos neuropsiquiátricos en el primer año después del diagnóstico del LES en su cohorte de pacientes publicada.
Los factores de riesgo que se han encontrado asociados a la presencia de manifestaciones neuropsiquiátricas en pacientes con LES, según Bertsias y Boumpas16,35, son principalmente tres e incluyen en primer lugar, la actividad sistémica del LES, daño de órgano (sin incluir SNC) con índices de severidad elevados, actividad serológica y tratamiento con altas dosis de esteroides; en segundo lugar, la presencia previa o concurrente de eventos neuropsiquiátricos, y en tercer lugar, la presencia de anticuerpos antifosfolípidos (anticardiolipinas, anti-2 glucoproteína o anticoagulante lúpico) persistentemente positivos.
En este estudio cabe mencionar que los pacientes al momento de presentar el compromiso neuropsiquiátrico tuvieron actividad del LES en rango de enfermedad grave/brote de actividad y un índice de daño moderado según escalas de valoración aplicadas, además todos estaban recibiendo esteroides a dosis ≥7,5 mg/k prednisona.
Latinoamérica, por su parte, aún se encuentra en la realización de estudios que le permitan caracterizar epidemiológicamente a la población que padece lupus, y grupos como el Grupo Latinoamericano de Estudio de Lupus (GLADEL)36 encabezan estas publicaciones; en una de ellas reportaron las diferencias étnicas de acuerdo con el órgano comprometido. Específicamente, el compromiso del SNC se presentó más en pacientes de raza mestiza, diferencias que se atribuyeron a variables socioeconómicas y a cuidado médico. En este estudio se enrolaron pacientes en dos centros de referencia en Salud Pública en el Paraguay como lo son el Hospital de Clínicas y el Hospital Nacional, con el propósito de que, al ir aumentando el tamaño de la muestra, se puedan también evaluar estas variables.
Considerando la forma de presentación clínica, el NPSLE puede manifestarse como un cuadro neurológico focal o con compromiso psiquiátrico o neuropsicológico difusos, siguiendo lo enunciado por Jeltsch-David y Müller1 en su artículo de revisión, se señala entre paréntesis la frecuencia de los casos de este estudio según formas de presentación clínica, primero manifestaciones neurológicas focales: enfermedad cerebrovascular (1 paciente), mielopatía (1 paciente), neuropatías periféricas (3 pacientes) y trastorno del movimiento (ningún paciente en este estudio), y las manifestaciones psiquiátricas o neuropsicológicas difusas: trastornos del estado de ánimo (depresión ma-yor, 3 pacientes), convulsiones (3 pacientes), ansiedad (3 pacientes), psicosis (3 pacientes), disfunción cognitiva, estado de confusión agudo y dolor de cabeza (ningún paciente en este estudio). Estos resultados se asemejan a los encontrados en este estudio que identificó manifestaciones focales y difusas y donde se observó una frecuencia de afectación neurosiquiatrica como la depresión mayor.
Como el compromiso neurológico en el LES comprende las diversas manifestaciones psiquiátricas y neurológicas que se desarrollan secundarias al daño del sistema nervioso central y/o periférico (para evitar confusión entre inflamación activa y daño orgánico, cada indicador debió estar presente al menos por 6 meses para ser considerado como daño), su importancia clínica radica en el impacto no solo en la mortalidad y en la calidad de vida como se discutirá más adelante, sino como señalaron Appenzeller et al.17, también en otros indicadores pronósticos como son los puntajes de severidad y de daño orgánico, esto pudo observarse en los pacientes del presente estudio que presentaron compromiso de otros órganos y sistemas además del neuropsiquiátrico reflejado por los valores de SLEDAI-2 K elevados, por lo que todos los pacientes recibieron tratamiento con corticoides e inmunosupresores con el consecuente aumento de la morbilidad y del daño de órganos.
El compromiso neuropsiquiátrico suele ocurrir en el contexto de actividad generalizada de la enfermedad según Bertsias et at.35 quienes lo corroboraron en el 40 a 50% de los casos de su cohorte publicada. Esto coincide con este estudio donde se constantó una elevada actividad de la enfermedad en la mayor parte de los pacientes incluidos.
Por otro lado, Díaz-Cortés et al. 37, en su artículo de revisión resaltó que el NPSLE se asocia a gran morbilidad (inmunosupresión, discapacidad y deterioro de calidad de vida) y mortalidad por lo que el diagnóstico temprano y el tratamiento adecuado son esenciales para el apropiado manejo de la enfermedad. En este estudio el compromiso neuropsiquiátrico condicionó discapacidad moderada, detectada por la escala HAQ a la inclusión al estudio en el 50% de los pacientes y por discapacidad laboral autoreportada en 40% de los pacientes con NPSLE, al realizar el seguimiento a 30 días.
Ajunque no existe un estándar de oro de diagnóstico para el lupus del SNC, Trysberg et al.38, entre otros investigadores en este campo, recomendaron una amplia selección de pruebas no invasivas como la resonancia magnética nuclear, el electroencefalograma sueño-vigilia, la electromiografía (EMG), las pruebas neuropsicológicas (HADS39 para depresión/ansiedad), como valiosas en la evaluación y monitoreo de los pacientes individuales, por lo cual, todos estos métodos auxiliares del diagnóstico fueron aplicados a los pacientes en el presente estudio.
La MRI puede ser útil para detectar lesiones causadas por NPSLE, sin embargo, como lo señalaron Iikuni et al (2006)40, no hay hallazgos específicos de MRI atribuibles al NPSLE y aunque los pacientes pueden ser sintomáticos, no todos mostraron una anomalía en la MRI como reportaron McCune et al (1988)41, pese a que el tamaño de la muestra de este estudio no permite sacar conclusiones, el 20% (n= 2) de los pacientes con NPSLE presentaron lesiones atribuibles a esta complicación en la MRI, 30% (n=3 pacientes) en el EEG y 30% (n=3 pacientes) en la EMG; en cuanto a las pruebas psicométricas la escala de HADS detectó depresión en un 40% (n=4) de los pacientes del estudio, diagnósticos que fueron corroborados por especialistas psiquiatras de reconocida experiencia de los centros del estudio.
Los pacientes con LES, incluyendo a los de este estudio, pueden presentar una amplia gama de características clínicas neuropsiquiátricas y los mecanismos patogénicos precisos de estas manifestaciones siguen siendo objeto de intensas investigaciones, pero tanto los autoanticuerpos y la disfunción neural mediada por citocinas, como la angiopatía intracraneal y la coagulopatía han sido todos implicados.
Trysberg et al.38, observaron que los niveles de interleucina-6 (IL-6) y de IL-8 en el LCR, así como la relación LCR/suero de IL-6, fueron elevados en el grupo de lupus del SNC, en comparación con los pacientes con LES que no cumplieron el diagnóstico de lupus con afectación neurológica. Curiosamente, el seguimiento de cinco pacientes tratados con éxito de lupus del SNC reveló una profunda disminución de los niveles intratecales de IL-6. Estos resultados indican que el análisis de los niveles de citoquinas en el LCR, especialmente la IL-6 y la IL-8, puede ser útil en el diagnóstico y posiblemente en el seguimiento de este tipo de pacientes. No obstante, en este estudio no hemos observado dosajes de IL-6 elevados en suero en los pacientes con afectación neurológica.
La principal limitación de este estudio es el tamaño de la muestra estudiada, que dificulta el análisis profundo de los datos, no obstante, constituye el primer estudio realizado en Paraguay en pacientes con LES que servirá de base para fortalecer la línea de investigación sobre la afectación neurológica en el LES.
CONCLUSIONES
En este trabajo, que, aunque se logró incluir un número reducido de pacientes, se pudo obtener por primera vez en Paraguay una caracterización de forma protocolizada de pacientes con LES y afectación neurológica. Además, es la primera vez que se realiza un estudio de IL-6 en nuestro país como posible biomarcador de manifestación neurológica, que, aunque nuestros resultados no coincidan con lo publicado, es el inicio de una línea de investigación en este tema.