INTRODUCCIÓN
Las vasculitis son un grupo heterogéneo de enfermedades crónicas, raras, de naturaleza autoinmune, que no tratadas pueden ser graves y mortales1-3. Pueden estar asociadas a otras patologías autoinmunes, infecciosas, neoplásicas, o ser primarias1. Producen una inflamación de la pared vascular, y las manifestaciones clínicas se relacionan con la localización y tamaño de los vasos afectados, de acuerdo con el consenso de Chapel Hill3, son clasificadas según el tamaño de los vasos sanguíneos comprometidos en vasculitis de grandes vasos ( arteritis de Takayasu), de mediano calibre (panarteritis nodosa y Kawasaki) y de pequeños vasos (vasculitis asociadas a ANCA: poliangeits microscópica (PAM), granulomatosis con poliangeítis (ex Wegener [GPA]), granulomatosis eosinofílica con poliangeítis (ex Churg-Strauss), vasculitis crioglobulinémica y angeítis leucocitoclástica cutánea1-10).
Los territorios afectados y el calibre de los vasos sanguíneos son variados y a menudo combinados, lo que hace que las manifestaciones clínicas puedan ser focales o extensas, pero también heterogéneas e inespecíficas. El proceso diagnóstico puede ser complejo y requerir una combinación de criterios clínicos, analíticos, radiológicos e histológicos11-20. El diagnóstico definitivo de la vasculitis debe ser histológico, y en algunos tipos de vasculitis también angiográfico8,10,14. Las características clínicas, de laboratorio o radiológicas ayudan al diagnóstico de estas entidades y proporcionan criterios para su clasificación. Las manifestaciones clínicas son variadas, la sintomatología constitucional que las acompaña, como fiebre, mialgias, malestar general, debilidad y anemia pueden estar presentes o pueden ser oligosintomáticas y sus manifestaciones ser secundarias al deterioro en la función renal21-30.
Como las vasculitis sistémicas, pueden tener una presentación clínica variada, dependiendo del territorio vascular afectado y de la severidad de la afectación, estas patologías pueden simular un cuadro infeccioso o un proceso neoplásico1,31-40.
Los pacientes de edad avanzada y aquellos con insuficiencia renal en el momento del diagnóstico, tienen un mal pronóstico en comparación con los pacientes más jóvenes y aquellos con función renal normal. El retraso en el diagnóstico, agrava el pronóstico y disminuye la sobrevida de estos pacientes41-43.
El objetivo de este estudio es determinar las características clínicas y mortalidad de los pacientes con vasculitis sistémica, internados en dos Hospitales públicos en el periodo comprendido entre enero del 2000 y agosto de 2020.
MATERIAL Y MÉTODO
Diseño: Se realizó un estudio observacional, descriptivo, de corte trasverso, retrospectivo, con componente analítico, de pacientes adultos de ambos sexos con el diagnóstico de vasculitis sistémica.
Población de estudio: Se realizó una revisión retrospectiva de las historias clínicas de los pacientes con el diagnóstico de vasculitis sistémica, internados en el Hospital Nacional de Itaugua (Ministerio de Salud Pública) o en el Hospital de Clínicas (Universidad Nacional de Asunción). Fueron incluidos pacientes adultos (≥18 años de edad), que cumplían con el criterio de inclusión, de acuerdo a los criterios de clasificación del Colegio Americano de Reumatología (ACR) y el Consenso Internacional de la Conferencia de Chapel Hill para la nomenclatura de las vasculitis3, internados en dos Hospitales de referencia del Paraguay, el Hospital Nacional de Itaugua y el Hospital de Clínicas, de enero 2000 a agosto de 2020.
La determinación del ANCA se realizó por ensayo inmunoabsorbente ligado a enzimas (ELISA; para detectar PR3 y/o MPO - ANCA). El anticuerpo anti-membrana basal fue determinado por el método Elisa.
Recolección de los datos: Los datos fueron colectados en un cuestionario semi estructurado y se registraron en una planilla Excel. Este cuestionario incluyó variables demográficas, tiempo de evolución de la enfermedad, características clínicas, de laboratorios, histológicas, tratamiento instaurado, y desenlace. Se descartaron los pacientes con registros incompletos, quedando seleccionados 41 casos.
Análisis de datos: Los datos colectados fueron procesados en el paquete estadístico EPI info 2007 (Atlanta - CDC). Para la descripción de las variables, se utilizó estadística descriptiva, frecuencia y porcentaje para las variables cualitativas y medias y medidas de tendencia central para las continuas. Para establecer asociaciones entre las variables se utilizó la prueba de chi cuadrado o prueba exacta de Fisher, según correspondía. La fuerza de la asociación fue expresada como riesgo relativo con su intervalo de confianza del 95%, y una significancia estadística de p≤0.02.
RESULTADOS
Fueron estudiados 41 pacientes, de los cuales, 31 (77,5%) tenían el diagnóstico de vasculitis asociada al ANCA, 17 pacientes (43,6%) tenían GPA, 14 pacientes (35%) PAM, 5 pacientes (12,5%) panarteritis nodosa, 3 (7,32%) vasculitis de grandes vasos, 2 (5%) crioglobulinemia, 2 (5%) enfermedad por anticuerpo anti membrana basal. En la Tabla 1 se describen las características demográficas, clínicas y de laboratorio de dichos pacientes.
Tabla 1: Caracterización de los pacientes con vasculitis sistémica internados en el Hospital Nacional de Itauguá y el Hospital de Clínicas. N=41
| Caracterización Vasculitis n= 41 | Vasculitis Anca -c n= 17 (43,59%) | Vasculitis Anca-p 14 (35%) | PAN n= 5 (12,5%) | Crioglobulinemia n= 2 (5%) | Enfermedad por anticuerpo Anti membrana basal glomerular n=2 (5%) | Vasculitis de grandes Vasos n= 3 (7,32%) |
|---|---|---|---|---|---|---|
| Tiempo de evolución en días | 108,17± 114,9 | 67,4 ± 54,4 | 270 ± 155,8 | 360 | 26± 5,6 | |
| Edad promedio | 45,17 ± 20,52 | 52,5 ± 12,78 | 61 ± 9,27 | 45,5 ± 5,77 | 42± 31,11 | 41,6 ± |
| Sexo | ||||||
| F | 7 (31,82%) | 9(64,29%) | 5(100%) | 2(100%) | 2(100%) | 3(100%) |
| M | 10( 58,8259 | 5(35,71%) | ||||
| HTA | 17(100%) | 11 (84,62%) | 5 (100%) | 1 (50%) | 2 (100%) | 1 (33,3%) |
| Fiebre prolongada | 11 (64,7%) | 8 (57,14%) | 2 (40%) | 1 (50%) | 1 (50%) | |
| Fiebre aguda | 4(23,5%) | 1 (7,14%) | - | 1(50%) | - | - |
| Pérdida de peso | 15(88,24%) | 10(71,43%) | 3(60%) | 2(100%) | 1 (50%) | - |
| Artralgias | 13 (76,47%) | 11(78,57%) | 3(60%) | 2(100%) | 2 (100%) | - |
| Artritis | 3 (17,6%) | 2(14,29%) | 1(20%) | - | - | - |
| Debilidad muscular | 7(41,18%) | 9(64,29%) | 4(80%) | 1(50%) | 1(50%) | - |
| Afectación ORL | 7(41,18%) | 1(7,14%) | - | - | - | - |
| Parestesias | 6(35,2%) | 4(28,57%) | 5/(100%) | 1(50%) | 1(50%) | - |
| Dolor abdominal | 3(17,65%) | 4(28,57%) | 2(50%) | 1(50%) | . | - |
| Isquemia intestinal | - | 1(7,14%) | 2(40%) | - | - | - |
| Hemoptisis | 16(94,12%) | 9(64,29%) | - | - | 2(100%) | - |
| Oliguria | ||||||
| Afectación neumo-renal | 17(100%) | 14(100%) | - | - | 2(100%) | - |
| Injuria renal aguda | 12(70,59%) | 9(64,29%) | - | - | 2(100%) | - |
| Glomerulonefritis rápidamente progresiva | 13(76,14%) | 7(50%) | - | - | 1(50%) | - |
| Hemorragia alveolar | 15(88,24%) | 10(71,43%) | - | - | 2(100%) | - |
| Purpura vascular | 3(17,65%) | 2(15,38%) | 1 (20%) | 1(50%) | - | - |
| Necrosis cutánea | 2(11,76%) | 1(7,14%) | 1(20%) | 2(100%) | - | - |
| Ulceras cutáneas | 2(11,76%) | 2(14,29%) | 1(20%) | 2(100%) | - | - |
| Ulceras orales | 2(11,76%) | - | - | |||
| Arteria afectada - Estenosis | 2(14,29%) | - | - | - | - | |
| Femoral | - | - | - | - | - | 1 |
| Renal | - | - | - | - | - | 1 |
| Iliaca primitiva | - | - | - | - | - | 1 |
| Asimetría de pulso | 1(7,14%) | 3 | ||||
| Diferencia de presión de 10mm Hg | - | - | - | - | - | 3 |
| Soplo arterial | - | - | - | - | - | 1 |
| Claudicación arterial | - | - | - | - | - | 1 |
| Tratamiento | - | |||||
| Pulsos de metilprednisolona | 17 (100%) | 13(92,86%) | 5(100%) | 2(100%) | 2(100%) | - |
| Pulsos de Ciclofosfamida | 16(94,12%) | 11(78,57%) | 3(60%) | - | 2(100%) | - |
| Prednisona oral | 17(100%) | 9(64,29%) | 5(100%) | 2(100%) | 2(100%) | - |
| Azatioprina | ||||||
| Micofenolato | ||||||
| Hemodiálisis | 8(47%) | 6(42,86%) | - | - | 2(100%) | - |
| Stent | 1 | |||||
| Bypass | 1 | |||||
| Evolución a nefropatía crónica | 3 (25%) | 2 (22 %) | - | - | - | - |
*GPA granulomatosis con poli angeítis ** PAM poli angeítis microscópica *** PAN pan arteritis nodosa
Se encontraron 31 (77,5%) pacientes con vasculitis asociada a ANCA. Los pacientes con GPA eran varones en su mayoría, con una edad media de 45,17 ± 20,52 años y los pacientes con PAM eran sobre todo mujeres, con una edad media de 52,5 ± 12,78 años. Todas las pacientes con PAN eran mujeres con una edad media de 61 ± 9,27, el tiempo de evolución de la enfermedad fue 270 ± 155,8 días. Las dos pacientes con crioglobulinemia eran mujeres, con una edad media de 45,5 ± 5,77, con un tiempo de evolución de la enfermedad de 360 días y una media de 15 días de evolución para las manifestaciones agudas. En la enfermedad por anticuerpo anti membrana basal glomerular, fueron hombres, con una edad media de 42 ± 31,11, con un tiempo de evolución de la enfermedad de 26 ± 5,6 días. Se hallaron tres pacientes con vasculitis de grandes vasos, todas mujeres con una edad media de 41,6 años (Tabla 1).
Las principales manifestaciones clínicas de los pacientes con GPA, fueron la afectación renal, la hipertensión arterial, hemoptisis, artralgias, hemorragia alveolar, afectación neumo-renal y fiebre prolongada. En los casos de PAM, fueron la afectación renal, hipertensión arterial, hemoptisis, fiebre prolongada y debilidad muscular. Los pacientes con PAN presentaron fundamentalmente hipertensión arterial, debilidad muscular, artralgias y pérdida de peso (Figura 1 y Figura 2). En los pacientes con crioglobulinemia, fueron lesiones nodulares y ulceras necróticas cutáneas y artralgias (Figura 3). Las principales manifestaciones clínicas de los pacientes con enfermedad por anticuerpo anti membrana basal glomerular fueron hipertensión arterial, hemoptisis, glomerulonefritis rápidamente progresiva, injuria renal aguda. Los 3 casos de vasculitis de grandes vasos fueron de Takayasu, con claudicación intermitente y asimetría de pulso como hallazgo en el examen físico (Tabla 1).
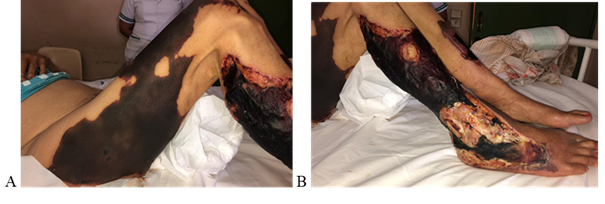
Figura 1: (A y B) Extensas lesiones necróticas con exposición de planos profundos en miembros inferiores.
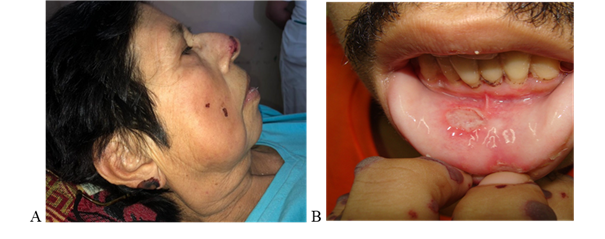
Figura 2: (A) lesiones purpúricas, algunas necróticas, en orejas, mejillas y nariz, y úlceras en labios (B).
Los principales hallazgos de laboratorio en los pacientes con GPA y PAM, fueron: la leucocitosis, anemia, la eritrosedimentación acelerada, la proteína c reactiva elevada, leucocituria, microhematuria proteinuria, urea y creatinina elevadas. La anatomía patológica de pacientes de GPA demostró vasculitis con granulomas (Figura 4). En los casos de PAN, a todas las pacientes se les realizó estudios histológicos, que confirmaron la PAN (biopsia del nervio sural, intestinal, o cutáneo) (Figura 5); y tuvieron principalmente anemia, eritrosedimentación acelerada y proteína C reactiva elevada. La serología para hepatitis B y C fueron negativos en todos los pacientes con PAN. En los pacientes con crioglobulinemia, en mayor frecuencia presentaron anemia, eritrosedimentación acelerada y proteína C reactiva elevada, con una paciente con aislamiento positivo para estafilococos áureos meticilino-sensible en hemocultivo.
El diagnóstico fue realizado por la presencia en sangre periférica de crioglobulina y por la biopsia cutánea con presencia de la vasculitis compatible con crioglobulinas (Tabla 2).
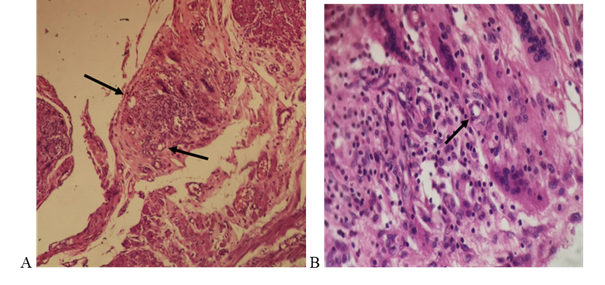
Figura 4: Anatomía patológica: A: Vasos sanguíneos de pequeño calibre con una inflamación granulomatosa adyacente que contiene células epiteloides, en la serosa del intestino delgado (Flechas) (10x). B: Vasos sanguíneos de pequeño calibre con vasculitis leucocitoclastica y células gigantes multinucleadas adyacentes, serosa de intestino delgado (40x). Cortesía del Servicio de Anatomía Patológica HNI.
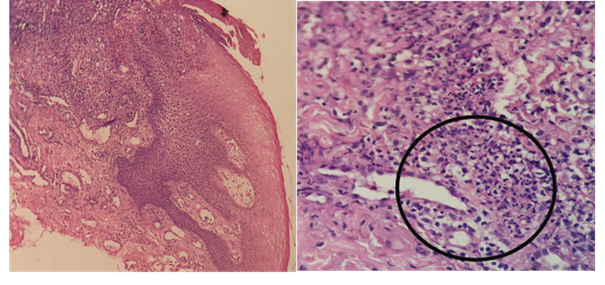
Figura 5: En la dermis se observa vasos sanguíneos de pequeños calibres con infiltrado inflamatorio de tipo neutrofilico perivascular. No se observan granulomas. Vasculitis leucocitoclástica (10x). Círculo (40x). Cortesía Servicio de Anatomía Patológica HNI.
Tabla 2: Hallazgos de laboratorio en pacientes con vasculitis sistémica. N=41
| Hallazgos | GPA* | PAM** | PAN*** | Crioglobulinemia | Enfermedad por anticuerpo Anti membrana basal glomerular | Vasculitis Grandes vasos |
| Anemia | 17(100%) | 11 | 4 | 2(100%) | 2(100%) | - |
| Leucocitosis | 17(100%) | 14 (100%) | - | 2(100%) | 2(100%) | - |
| Urea elevada | 15(56,8%) | 10(71,42%) | - | - | 2(100%) | - |
| Creatinina elevada | 15(56,8%) | 10(71,42 %) | - | - | 2(100%) | - |
| Proteinuria | 13(76,47%) | 10(71,42%) | - | 1(50%) | 2(100%) | - |
| Leucocituria | 17(100%) | 14(100%) | - | - | - | - |
| Hematuria | 17(100%) | 14(100%) | - | 1(50%) | 2(100%) | - |
| Cilindros hemáticos | 6(35,2%) | 5(35,7%) | - | - | 2( 100%) | - |
| Eritrosedimentación Acelerada | 17(100%) | 14(100%) | 5(100%) | 2(100%) | 2(100%) | - |
| PCR aumentada | 17(100%) | 14(100%) | 5(100%) | 2(100%) | 2(100%) | - |
| Serología Hepatitis B Negativo | 5(100%) | 2(100%) | - | |||
| Serología Hepatitis C Negativo | 5(100%) | 2(100%) | - | |||
| Biopsia renal | 4(23,5%) | 2(15,38%) | 1(50%) | - | ||
| GNF****Necrotizante- proliferación extra capilar 75% | 3 | ‘ | ||||
| GN F Necrotizante- proliferación extra capilar 4% | 2 | ‘ | ||||
| GN F con proliferación mesangial | 1 | ‘ | ||||
| Biopsia cutánea | 2 | 1 | 2 | - | ||
| Biopsia nervio sural | 2 | - | ||||
| Biopsia intestinal | 1 | 2 | - |
GPA Granulomatosis con pliangeitis**PAM poliangeitis microscópica *** PAN periarteritis nodosa ****GNF glomerulonefritis focal
Los pacientes con GPA, fueron tratados con pulsos de metilprednisolona y ciclofosfamida EV, seguida de prednisona oral y azatioprina o micofenolato como tratamiento de mantenimiento; igual tratamiento se realizó en los pacientes con PAM. Las pacientes con PAN fueron tratadas con bolos de metilprednisolona, seguidos de prednisona oral y Ciclofosfamida EV, con una buena respuesta y sin recaídas. Los pacientes con crioglobulinemia se trataron con pulsos de metilprednisolona, seguida de prednisona oral en dosis bajas y azatioprina como tratamiento de mantenimiento. En los casos de enfermedad por anticuerpo anti membrana basal glomerular, el tratamiento instaurado consistió en bolos metilprednisolona y Ciclofosfamida EV, y uno de los pacientes recibió plasmaféresis con recuperación parcial de la función renal. Las pacientes de vasculitis de Takayasu recibieron tratamiento de las complicaciones, como stent y cirugía de bypass.
Al debut de la enfermedad, fallecieron 10 pacientes con GPA (58,82%) y 4 pacientes con PAM (28,5 %). La hemorragia alveolar masiva fue la principal causa de muerte. En el curso del seguimiento fallecieron, 2 pacientes con GPA (choque séptico y una estenosis subglótica). Presentaron una evolución a insuficiencia renal crónica 3 pacientes con GPA (17,6%) y 3 pacientes con PAM (21,42 %). En seguimiento 6 pacientes (2 con función renal normal y 4 con insuficiencia renal crónica en hemodiálisis) y 8 pacientes no regresaron al control. En los casos de PAN, no hubo óbitos, pero las pacientes luego de un seguimiento de 1 año, no regresaron al control. Una de las pacientes con crioglobulinemia falleció, como consecuencia de una necrosis cutánea extensa, complicada con una sepsis a estafilococos áureos con falla multiorganica como causa de muerte. Uno de los pacientes con enfermedad por anticuerpo anti membrana basal glomerular falleció a consecuencia de una hemorragia alveolar masiva. Ningún paciente con vasculitis de grandes vasos falleció (Tabla 3).
Tabla 3: Causas de mortalidad en pacientes con vasculitis sistémica. N=41
| Óbito | GPA* | PAM** | PAN*** | Crioglobulinemia | Enfermedad Ac anti membrana basal | Vasculitis grandes vasos |
|---|---|---|---|---|---|---|
| Causas | 10(58,82%) | 5(35,71%) | - | 1 (50%) | 1(50%) | - |
| Causas de óbito | ||||||
| Hemorragia alveolar | 8(80%) | 5 (71.43%) | - | ‘ | 1 (50%) | - |
| Sepsis | 1(6,67%) | - | - | 1(50%) | - | - |
| Estenosis traqueal | 1(6,67%) | - | - | - | - | - |
GPA Granulomatosis poli angeítis ** PAM poli angeítis microscópica *** PAN Panarteritis nodosa
Los factores relacionados con la mortalidad fueron: la hemorragia alveolar, la injuria renal aguda, la nefritis rápidamente progresiva, infiltrado algodonoso bilateral, la afectación renal (leucocitaria, proteinuria, cilindros hemáticos) (p=≤ 0,05) (Tabla 4).
Tabla 4: Factores relacionados con la mortalidad en pacientes con vasculitis sistémica. N=41
| Factores de mortalidad | Mortalidad | |||
| SI | NO | Valor p | OR (IC95%) | |
| Hemorragia alveolar | <0,0001 | |||
| Si | 13 (100,0%) | 0 | - | - |
| No | 3 (10,7%) | 25 (89,3%) | - | - |
| Injuria renal aguda | - | - | - | |
| Si | 12 (50%) | 12 (50%) | 0,0455 | 5,2 (0,98-19,2) |
| No | 3 (18,75) | 13 (81, 25%) | - | - |
| Edad | - | - | 0,460 | - |
| ≥ 60 años | 4 (30,8%) | 9 (69,2%) | - | |
| <60 | 12 (42,9%) | 16 (57,1%) | - | - |
| Nefritis rápidamente progresiva | - | 0.0138 | 6 (1,3-26,8) | |
| Si | 12 (54,55%) | 10 (45,45%) | - | - |
| No | 3-(45,45) | 15 (54,55) | - | - |
| Infiltrado algodonoso bilateral en la Rx de tórax | - | - | - | - |
| Si | 14 (60,87%) | 9 (39,13%) | 0,00038 | 24,89 (2,79-221,7) |
| No | 1 (39,13%) | 16 (60,87%) | ||
| Hematuria | - | - | 0,010 | 11,78 (1,3-103,5) |
| Si | 15 (51,7%) | 14 (48,3%) | ||
| No | 1 (8, 3%) | 11 (91, 7%) | ||
| Leucocituria | - | 0,010 | 11,78 (1,3-103,5) | |
| Si | 15 (51,7%) | 14 (48, 3%) | ||
| No | 1 (8, 3%) | 11 (91, 7%) | ||
| Proteinuria | - | - | 0,010 | 11,78 (1,3-103,5) |
| Si | 15 (51,7%) | 14 (48, 3%) | - | - |
| No | 1 (8,3%) | 11 (91,7%) | - | - |
| Cilindros hemáticos | - | - | 0,020 | - |
| Si | 8 (27,6%) | 4 (33,3%) | - | - |
| No | 8 (66,7%) | 21 (72,4%) | - | - |
| Vasculitis asociada al ANCA | - | - | 0,136 | 3,5 (0,63-19,3) |
| Si | 14 (46,7%) | 16 (53,3%) | - | |
| No | 2 (20,0%) | 8 (80,0%) | - | |
DISCUSIÓN
Presentamos 31 pacientes con vasculitis ANCA, la granulomatosis con poliangeítis (GPA), fue la más frecuente y se presentó a una edad más joven que los pacientes con poliangeitis microscópica (PAM). Las vasculitis asociadas al ANCA, son más frecuentes alrededor de los 65 a 75 años, pero pueden ocurrir a cualquier edad, con un ligero predominio en el sexo masculino5-7,30).
La granulomatosis eosinofílica con poliangeítis (EGPA), antiguamente conocida como Churg-Strauss, no se observó en nuestra serie. Estos hallazgos difieren de lo reportado por Cervera Castillo et al1, donde la EGPA fue la vasculitis más común después de la GPA. La frecuencia variable de las diferentes vasculitis según los países, confirma lo reportado por otros investigadores, sobre el papel de la predisposición genética para el desarrollo de los diferentes procesos.6-8,30 Las diferencias geográficas y raciales en los serotipos y los fenotipos clínico-patológicos pueden estar determinadas por las diferencias de HLA30,40-43.
En cuanto a los síntomas constitucionales, tanto los pacientes con GPA, como los pacientes con PAM, presentaron fiebre prolongada y pérdida de peso. La fiebre es común en estos pacientes y pueden confundirse con procesos infecciosos1,6,17,24. Las manifestaciones cutáneas se observaron solo en los pacientes con GPA, la más frecuente fue la púrpura palpable y la ulcera con necrosis cutánea. La afectación de las vías áreas superiores puede observarse en el 90% de los pacientes con GPA, y en el 30% de los pacientes con PAM6,7,25. En nuestro estudio, la GPA se manifestó con la tríada característica de afectación del tracto respiratorio superior, pulmones y riñones en pocos pacientes. La neuropatía periférica se presentó en pocos pacientes con GPA y en ningún paciente con PAM. Estos pacientes también pueden presentar manifestaciones tanto del sistema nervioso central como del sistema nervioso periférico. (30) La afectación pulmón-riñón se presentó en todos los pacientes con GPA y con PAM. Esta presentación debe hacer sospechar estas patologías. Los anticuerpos dirigidos contra el citoplasma de los neutrófilos, siempre deben solicitarse ante esta manifestación, así como los demás marcadores inmunológicos9,12,13,30.
Las vasculitis ANCA, es la causa más frecuente de vasculitis pulmonar, como se observó en nuestro estudio. Las lesiones pulmonares agudas características son una capilaritis hemorrágica, arteritis necrotizante e inflamación granulomatosa necrotizante. Cerca del 70 al 90% de los pacientes con GPA, pueden presentar una afectación pulmonar durante el curso de su enfermedad (hemorragia pulmonar, nódulos, masas, cavidades o lesiones inflamatorias de las vías respiratorias). En la PAM, es alrededor del 35 a 50%, clásicamente como hemorragia alveolar difusa, causada por una capilaritis pulmonar5,7,25,30. En el presente trabajo, la hemorragia alveolar se encontró en la mayoría de los pacientes con GPA y con PAM, y fue la causa de muerte en estos pacientes.
La afectación renal, según algunos investigadores, se presentarían con mayor frecuencia en la PAM, prácticamente en el 100% de los pacientes, mientras que en la GPA, sería alrededor del 80%25-30. En nuestro estudio, la afectación renal, como nefritis rápidamente progresiva se presentó en la mayoría de los pacientes con GPA y en la mitad de los pacientes con PAM. El diagnóstico se realizó por la clínica, y solo en tres casos fueron confirmados por la biopsia renal; estudio que se realizó en muy pocos pacientes por diversos motivos. Estos pacientes con afectación renal, recibieron, en su mayoría tratamiento de sustitución renal y algunos de ellos evolucionaron a insuficiencia renal crónica y otros fallecieron.
En cuanto a los hallazgos de laboratorio, la mayoría de los pacientes presentaron leucocitosis. La leucocitosis es un hallazgo común en los pacientes con vasculitis asociados al ANCA, y puede observarse en el 92% de los casos. Este hallazgo, también puede ser un factor de confusión con procesos infecciosos, dando lugar a un retraso en el diagnóstico, como se observó en nuestro estudio5,25-26.
La PAN, es un trastorno raro. Su frecuencia no puede establecerse con precisión, puede presentarse a cualquier edad, pero es más frecuente entre los 40 y 60 años sin predominio del sexo32,33. El pronóstico de la periarteritis nodosa sistémica sin tratamiento es malo y la supervivencia a los 5 años es inferior al 13%. La enfermedad se trata con fármacos inmunosupresores (corticoides y Ciclofosfamida), la supervivencia a los 5 años aumenta del 13 al 82%20,24,32,33. Las manifestaciones clínicas de la PAN cutánea, incluyen la purpura vascular de tamaño variable, que puede dar lugar al desarrollo de vesículas, ampollas con necrosis, nódulos subcutáneos sensibles, livedo reticularis, gangrena digital, ulceraciones cutáneas, estas manifestaciones se observan en un 25 a 60% de los casos y, con menos frecuencia, atrofia blanca. Es importante diferenciar la forma cutánea de la forma sistémica de la PAN, debido a la evolución clínica y el manejo diferente. El curso de la PAN cutánea suele ser de buen pronóstico pero con remisiones y recaídas, especialmente, las lesiones ulcerativas32-34.
La vasculitis por crioglobulinemia, se presentó en dos mujeres adultas jóvenes, ambas se presentaron con necrosis cutánea extensa. El diagnóstico se estableció por la detección de la crioglobulina en sangre periférica y los hallazgos histológicos compatibles con una vasculitis por crioglobulina. Las demás causas de crioglobulinemia fueron descartadas (como hepatitis B y C, otras enfermedades autoinmunes y oncológicas) (20,37.
La enfermedad anti-membrana basal glomerular (anti-MBG), inicialmente conocida como enfermedad de Goodpasture, es una vasculitis de vasos pequeños rara, que puede ser mortal causada por el depósito in situ de complejos inmunes. El anti-GBM, lesiona los capilares glomerulares, pulmonares o ambos, con el depósito de autoanticuerpos anti-GBM en el GBM. La afectación pulmonar provoca hemorragia pulmonar y la afectación renal provoca glomerulonefritis con necrosis y semilunas. El síndrome de Goodpasture se empleó en el pasado para la presentación pulmonar y renal de la enfermedad anti-GBM22-23,39. Clínicamente, la enfermedad anti-GBM, generalmente se presenta con glomerulonefritis rápidamente progresiva con o sin hemorragia alveolar, como se presentó en los 2 casos hallados.
En nuestra serie, tres mujeres jóvenes presentaron una vasculitis de grandes vasos, todas del tipo de Takayasu. La presentación clínica fue inhabitual, de localización poco usual y de presentación atípica a nivel de vasos femorales, renales, además del compromiso vascular, una de ellas, una gestante previamente hipertensa. Se debe tener presente estos trastornos, en el diagnóstico diferencial, cuando se evalúa pacientes con ausencia de pulso, sobre todo, en jóvenes, por todo lo que implica el compromiso trombótico y sus consecuencias clínicas, que depende del territorio vascular comprometido7-8,10,13).
La radiografía de tórax y la TACAR, mostraron en la mayoría de los pacientes con vasculitis asociada a ANCA, nódulos cavitados o un infiltrado pulmonar, lo que favoreció que fuera confundido por los médicos no familiarizados con esta patología con un cuadro infeccioso, en particular la tuberculosis pulmonar, por ser esta infección, una patología endémica en nuestro país y; fue en algunos casos también considerada como una neumonía de la comunidad, por las manifestaciones (fiebre, tos, dificultad respiratoria), que también presentan las pacientes con vasculitis pulmonar.
Todos los pacientes con vasculitis asociada a ANCA fueron tratados con corticosteroides en dosis altas, en forma de pulsos de metilprednisolona y Ciclofosfamida IV, para la inducción; azatioprina y micofenolato, con dosis bajas de esteroides, fueron utilizados para el mantenimiento. La plasmaféresis no se realizó en ningún paciente por no disponerse en nuestro Hospital. La terapia de inducción actual más utilizada es la ciclofosfamida, combinada con glucocorticoides. Se debe evitar una dosis acumulada alta de ciclofosfamida mediante el uso de drogas alternativas para la inducción de la remisión, el mantenimiento y el tratamiento de las recaídas15-18,27-30.
Actualmente se disponen de fármacos alternativos, para el tratamiento de estos trastornos para disminuir la exposición a la Ciclofosfamida y glucocorticoides durante las fases de inducción y mantenimiento. Los agentes biológicos que se dirigen contra componentes celulares y moleculares específicos de la respuesta autoinmune y los mediadores de la lesión inflamatoria, pueden ser más efectivas y presentar menos efectos adversos, tienen el inconveniente de su alto costo15,18,27-30.
La plasmaféresis es otra estrategia para suprimir los ANCA patógenos, así como los mediadores inflamatorios, de la circulación. Se ha demostrado que la plasmaferesis tiene un efecto terapéutico en los pacientes que tienen insuficiencia renal grave (creatinina sérica> 6 mg / dl o que requieren diálisis), y los pacientes con hemorragia alveolar. 30) El estudio PEXIVAS, que fue publicado recientemente, sin embargo, no mostro entre los pacientes con vasculitis grave asociada a ANCA, que el uso de plasmaferesis mejore la incidencia de muerte o enfermedad renal terminal (ERT). Un régimen de dosis bajas de glucocorticoides no fue inferior a un régimen de dosis estándar con respecto a la muerte o la ERT31.
El rituximab es un anticuerpo monoclonal quimérico dirigido contra CD20, un marcador de células B expresado desde la fase de células pre-B hasta la fase de células B maduras del desarrollo de las células B. Se ha usado en los pacientes con vasculitis refractaria o recidivante, parece ser eficaz para el tratamiento de la capilaritis pulmonar y la glomerulonefritis necrotizante15,29,30). Los pacientes del estudio RITUXIVAS como el RAVE, mostraron, que el rituximab no fue inferior para inducir la remisión comparada con la Ciclofosfamida IV.15,18,30) Tienen la ventaja de no tener efectos tóxicos sobre la fertilidad y no producen tumores malignos15,18.
Todas las pacientes con PAN presentaron una buena respuesta al tratamiento, excepto la paciente con PAN cutánea. Fueron seguidas en su mayoría por un periodo de 1 año, libre de recaídas, posteriormente no volvieron al control.
Si bien, el tratamiento se realiza de acuerdo a la tipificación y el análisis etiológico de la crioglobulinemia. Las dos pacientes fueron tratadas con corticoides y azatioprina con buena respuesta. La paciente que falleció, abandonó el tratamiento tras un largo periodo de remisión, no volvió al control y regreso en el 2019, con lesiones necróticas extensas con una sobreinfección que la condujo a la muerte.
La mayoría de los pacientes con vasculitis asociada a ANCA presentaron una mala evolución, fallecieron en el debut de la enfermedad, los fallecidos presentaron una glomerulonefritis asociada a una hemorragia alveolar masiva con injuria renal aguda. La mortalidad de los pacientes con vasculitis asociadas al ANCA fue del 46,6%. La mortalidad es mayor a lo reportado por otros investigadores7,42-44).
Los factores relacionados con la mortalidad fueron similares a lo informado por otros investigadores, como: la hemorragia alveolar, la injuria renal aguda, la nefritis rápidamente progresiva, infiltrado algodonoso bilateral, la afectación renal (leucocitaria, proteinuria, cilindros hemáticos)41-43). El riesgo mayor de muerte, se observa durante el primer año. La mayoría de las muertes tempranas se atribuyeron a infecciones, actividad de la enfermedad e insuficiencia renal7,41-43).
Las vasculitis son patologías raras con compromiso multisistémico, lo cual exige una evaluación multidisciplinaria, y a veces centros especializados para lograr un mejor control de la enfermedad1,24,30)
Este estudio presenta limitaciones, como ser de carácter retrospectivo, además del hecho de que no todos los pacientes contaron con un estudio histológico. Sin embargo, consideramos importante porque a pesar de la baja frecuencia, puede ayudar a reconocer la presentación clínica de estas patologías, para un diagnóstico precoz, y por tanto un tratamiento temprano, para así evitar la alta morbi-mortalidad hallada.
Conflictos de interés.
No existen conflictos de interés que declarar.
















