Introducción
La esclerosis sistémica es una enfermedad del tejido conectivo caracterizada por proliferación fibroblástica y acumulación excesiva de matriz extracelular por los fibroblastos activados en la piel afecta, así como varios órganos internos.
La psoriasis es caracterizada por inflamación, infiltración de células mononucleares y proliferación de queratinocitos; en la que además están involucradas alteraciones inflamatorias angiogénicas1.
A pesar de que las manifestaciones cutáneas son muy comunes, la relación entre esclerosis sistémica y psoriasis ha sido poco estudiada, y es más común la asociación con el lupus eritematoso sistémico2.
Como fue mencionado previamente, es interesante notar que ambas condiciones comparten ciertas características fisiopatológicas, como las anormalidades inflamatorias de la vascularización, acreoosteolisis y posiblemente alteración de los capilares ungueales3.
CASO CLÍNICO
Se trata de una paciente de 54 años, acude a consulta por primera vez en marzo de 2016; con antecedente de diagnóstico de psoriasis cutánea a los 30 años, sin antecedentes familiares y de haber sido tratada con anterioridad. Además refiere ser tabaquista y peluquera.
La paciente acude por dolores articulares y edema de rostro, manos y pies de 7 meses de evolución, acompañado de rigidez articular matutina.
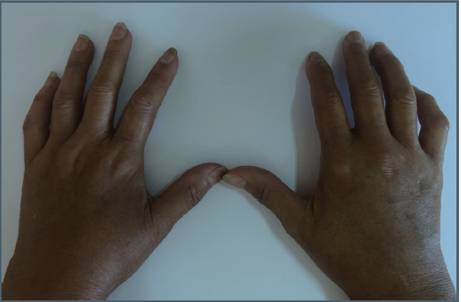
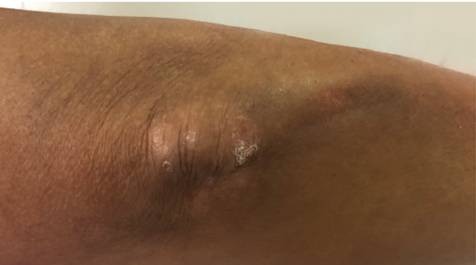
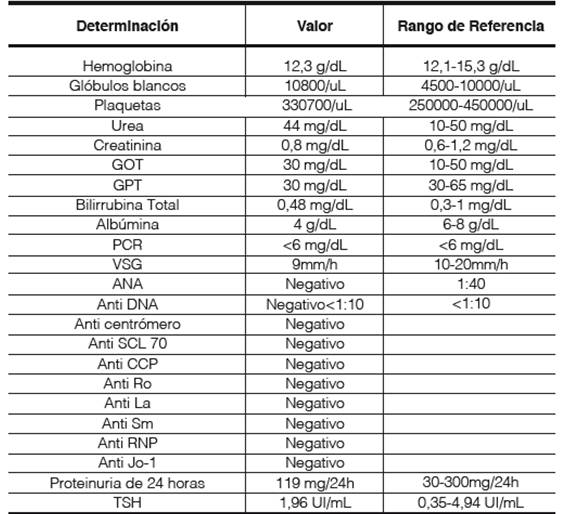
Se constata al examen físico lesión típica de psoriasis en maléolo externo izquierdo, en codos, eritema en heliotropo, edema periocular, sinovitis de articulaciones radiocarpianas, metacarpofalángicas e interfalángicas proximales bilaterales, con esclerosis distal de dedos hasta ambas radiocarpianas, más marcada del lado derecho. (Figura 1 y 2). A la auscultación, se constatan ruidos cardiacos normales, ritmo regular, no soplos y pulmones limpios. Se indica AINES y se le solicita una analítica general que retorna normal y un perfil inmunológico completo, que retorna negativo (Tabla 1 y 2).
Se indica tratamiento inmunosupresor con metotrexate y bajas dosis de prednisona en el contexto de esclerosis cutánea limitada y psoriasis cutánea, y posiblemente articular. La paciente presenta un seguimiento irregular y no cumple con el tratamiento indicado. Al año del inicio de las consultas la paciente refiere aparición de reflujo gastroesofágico, dispepsia, fenómeno de Raynaud, empeoramiento de la esclerosis distal, con imposibilidad de cerrar las manos y telangiectasias en rostro. En este contexto se agrega al tratamiento calcioantagonistas y proquinéticos. En la ecocardiografía se contata una PAP en límite superior y en todo este tiempo no ha podido completar sus pruebas complementarias respiratorias por falta de medios.
A la fecha, la paciente se encuentra con el diagnóstico de Esclerosis Sistémica de tipo limitada asociada a una psoriasis cutánea y articular con brotes frecuentes secundario sobre todo a la falta de adherencia del paciente al tratamiento indicado.
DISCUSIÓN
Presentamos esta paciente por la presencia poco habitual de la coexistencia de estas dos enfermedades autoinmunes, la esclerosis sistémica y la psoriasis.
Como generalidad, los pacientes con enfermedades autoinmunes tienen un riesgo aumentado de desarrollar otras enfermedades autoinmunes, y esto puede ser atribuido a varios factores, entre ellos disregulación intamune, factores ambientales, predisposición genética con patrones HLA específicos, y otros factores epigenéticos.
Sin embargo, se ha demostrado que la esclerosis sistémica y la psoriasis poseen vías inmunopatogénicas fundamentalmente diferentes3.
En los pacientes con esclerosis sistémica, la evaluación dermatológica tiene un rol primordial debido al engrosamiento cutáneo que los mismos experimentan y es un bien conocido marcador de compromiso de órganos internos y de mal pronóstico. Otras manifestaciones cutáneas son clásicamente descritas en el contexto de la esclerosis sistémica e incluyen úlceras digitales, calcinosis, dedos en salchicha y telangiectasia4.
La psoriasis por su parte constituye una enfermedad inflamatoria sistémica crónica, multifactorial y compleja, con algunos aspectos autoinmunes. Clínicamente se manifiesta como placas eritematosas con grados variables de infiltración. En esta enfermedad se describe una arquitectura genética distinta a las demás enfermedades autoinmunes con asociación fuerte con moleculas HLA de tipo I y relación con una fisiopatología mediada por linfocitos T CD8+4.
En cuanto a las bases genéticas compartidas de ambas enfermedades, la asociación entre moléculas de HLA I y el aumento de la frecuencia de HLA-B*08:01 en la esclerosis sistémica y la psoriasis fue reportada en algunos estudios5. Sin embargo, un el estudio de asociación genómica tipo GWAS (genome-wide association study) no encontró dicha asociación en pacientes con esclerosis sistémica6.
La psoriasis es una de las enfermedades cutáneas inflamatorias crónicas más frecuentes. A pesar de su buena caracterización clínica, los mecanismos etiológicos y fisiopatológicos exactos no se conocen en detalle.
Los conocimientos actuales apuntan a la superposición de mecanismos inmunopatogénicos con distintas patologías inflamatorias y autoinmunes. Por otro lado, varias enfermedades autoinmunes han demostrado asociación con psoriasis. Es objeto de debate si la psoriasis es una enfermedad autoinmune primaria o una enfermedad que evolucionará secundariamente a otra autoinmunidad, como se observa en otras enfermedades4.
Ambas entidades comparten algunos aspectos inmunopatogénicos.
En la psoriasis, la inflamación cutánea es dominada por células T CD4+ y T CD8+, con predominancia de estas últimas. En la esclerosis sistémica las células T CD4+ median la producción de anticuerpos y las interacciones con los linfocitos Th2 a través de las citocinas IL-3, IL-4 e IL-6, que determinan el fenotipo cutáneo. Las vías del interferón también juegan un importante rol en ambas enfermedades2.
En el pasado, varios fenómenos autoinmunes serológicos fueron observados al evaluar la implicancia de los procesos mediados por células T en la patogenia de la psoriasis. Además, recientemente se ha determinado el claro rol de las vías de inmunidad innata a través de los receptores de tipo Toll (TLR) en su patogenia, lo cual lleva a discutir a la inclusión de la psoriasis en el grupo de enfermedades de tipo autoinmunes7.
A pesar de que la coexistencia es rara, los defectos inmunológicos implicados en la psoriasis y la esclerosis sistémica podrían ser de importancia en la patogenia de ambas enfermedades. Teniendo en cuenta el compromiso vascular de ambas enfermedades, resulta tentador considerar que varias citocinas liberadas secundariamente al daño vascular juegan un rol en la inducción del mismo. Otra posibilidad es que los metabolitos resultantes de las alteraciones en la regulación del crecimiento epidérmico tienen un rol en la inducción de la autoinmunidad1.
Una asociación anecdótica entre la coexistencia de la esclerosis sistémica y la psoriasis fue reportada en unos pocos estudios, y recientemente fue reportado un estudio de cohorte acerca de la misma. Harrison et al. han descrito tres casos con psoriasis y esclerosis sistémica concomitante con una clara relación temporal en el desarrollo de ambas. En estos tres pacientes la esclerosis sistémica se desarrolló en forma agresiva, con compromiso cutáneo rápidamente progresivo.
En los tres casos los pacientes desarrollaron esclerosis sistémica luego del diagnóstico de psoriasis. Otro caso reportó el desarrollo de fenómeno de Raynaud, esclerodactilia y diagnóstico de esclerosis sistémica en una mujer de 61 años con historia previa de dos años de psoriasis y artritis psoriásica. En esta paciente el ANA, anti DNA, y anti ENA, fueron negativos1.
Además fue descrito en un estudio por Kuo et al. El riesgo de enfermedades autoinmunes entre familiares de primer grado de pacientes con esclerosis sistémica, el cual para psoriasis en los familiares de primer grado de los pacientes con esclerosis sistémica fue de 1,526.
Finalmente, en un estudio realizado por Watad et al., se demostró la asociación entre la esclerosis sistémica y la psoriasis en forma independiente, e interesantemente, casi exclusivamente en pacientes con ANA negativo (en un 98,4% de los pacientes), lo cual coincide con el caso previamente descrito, y en quienes dicho hallazgo concomitante se relacionó con una mejor supervivencia. La relación entre psoriasis y esclerosis sistémica fue significativa, con un odds ratio de 2,16. (95%CI 1.38-3.39, p=0.0008). En este estudio de los pacientes en quienes se encontró superposición de ambas enfermedades y en quienes primeramente fueron diagnosticados con psoriasis, 52,4% desarrollaron esclerosis sistémica luego de un período promedio de 7,09±4,86 años2, lo cual es fue constatado en nuestra paciente.
CONCLUSIÓN
Incluso en centros especializados existen ciertos desafíos a la hora de diagnosticar las distintas patologías inmunológicas de afectación cutánea y sobretodo determinar la extensión de la enfermedad y actividad de la misma, lo cual podría afectar las decisiones en cuanto a la realización de un tratamiento8.
Si bien es infrecuente, se ha descrito la asociación entre las enfermedades de nuestra revisión, y se han planteado hipótesis explicativas acerca del co-desarrollo de ambas. Se cree que debido a la relación temporal encontrada entre estas patologías, en la que aparentemente la aparición de psoriasis precede a la de la esclerosis sistémica, los tratamientos dirigidos o la misma fisiopatología de la psoriasis gatillan la aparición de esclerosis sistémica mediante la alteración de la barrera epidérmica, lo cual favorece el paso y procesamiento de los distintos antígenos, favoreciendo el desarrollo de la esclerosis sistémica. Aún permanecen por dilucidar estas hipótesis3.