INTRODUCCIÓN
La lepra es una enfermedad infecciosa crónica causada por el Mycobacterium leprae, con más
200.000 casos nuevos detectados al año, continua siendo una causa de discapacidad y estigma social1.
En nuestro país, según datos del Programa Nacional de Lepra, se diagnosticaron en los últimos10 años un promedio de 450 pacientes por año, siendo en todo el país la tasa menor a 1 caso por 10.000 habitantes, a excepción de los departamentos de Amambay, San Pedro, Ñeembucú y Concepción, donde esta cifra es mayor2.
Los pacientes con lepra pueden manifestar diversos síntomas desde constitucionales a artralgias y artritis, mononeuritis múltiple, y reacciones leprosas, pudiendo simular una gran variedad de enfermedades autoinmunes incluyendo artritis reumatoide, lupus y vasculitis3.
Las reacciones leprosas son estados inmunomediados que alteran el curso crónico y la estabilidad clínica habitual de los pacientes con lepra. Puede distinguirse tanto clínica como histopatológicamente en 2 variantes: reacción de reversa (tipo I); además de eritema nodoso y eritema polimorfo (tipo II), y fenómeno de Lucio, considerado también una reacción tipo 24.
Los pacientes con formas de lepra multibacilar, lepromatosa o borderline, pueden presentar 2 tipos de reacciones vasculonecróticas: el fenómeno de Lucio y el asociado al eritema nodoso leproso, y pesar de que pueden distinguirse tanto clínica como histológicamen- te, a menudo ambos son usados como sinónimos4.
El Fenómeno de Lucio (FL) fue descrito por Lucio y Alvarado en 1852 en México, y recibió esa denomi- nación en 1948 por Latapi y Zamora4. La descripción original de estos autores sobre el FL incluía el cuadro necrotizante presente en pacientes con la forma pura y primitiva de la Lepra difusa que nunca evoluciona a placas, pápulas y nódulos5. Este tipo de reacción es más común en pacientes que no recibieron tratamiento o en aquellos que lo recibieron de manera inadecuada, y se manifiesta clínicamente como máculas purpúricas que progresan a lesiones ulcerosas superficiales, poligonales o anguladas, con sensación quemante, en un paciente sin fiebre, sin síntomas generales ni daño visceral. El cuadro dura no más de 15 días4-6.
En Paraguay se han reportado alrededor de 20 de casos de FL.7,8 El FL puede ser reemplazado en el curso de la evolución de la enfermedad por el Eritema Nodoso (ENL) que se diferencia de él por úlceras más extensas, con necrosis profunda, dolorosas, en un paciente con fiebre y alteración del estado general en el cual sus lesiones se resolverán, a diferencia del FL, en forma lenta6,9,10.
CASOS CLÍNICOS
Caso 1: Mujer, 32 años, paraguaya, soltera, QHD, procede de medio urbano.
3 meses de evolución de manchas violáceas en piernas y brazos que evolucionan a úlceras dolorosas. Dolor y coloración azulada de manos. Consultó en España donde le practican biopsia de piel que informa vasculitis de pequeños vasos e inician tratamiento con PDN 50mg/d con mejoría parcial. 2 meses antes de la consulta aparecen lesiones similares en tronco y muslos. Ante persistencia de lesiones con el tratamiento con PDN y por mal estado general vuelve al país, quedando internada en sanatorio privado de donde la remiten.
APP: Niega patología de base. Niega fármacos.
APF: Abuelo y tío maternos con antecedentes de Lepra.
Al examen físico se observan máculas y placas eritematopurpúricas de aspecto estrellado distribuidas difusamente en tronco y extremidades, algunas úlceras en sacabocado de fondo granulomatoso y con costras hemáticas en muslos y piernas (Figuras 1 y 2).
Auxiliares del diagnóstico: GB: 10700 g/dl, N: 8200g/ dl, L: 1100 g/dl, Hb: 11.8 g/dl, Hto: 35.6%, VSG: 56 mm, PCR: 64 g/dl, Glic: 119 g/dl. Perfil hepático, lipídico, férrico: Normales. Serología para virus de Hepatitis B y C: Negativos. ANA, ANCA P y C, crioglobulinas: Negativos. Anticoagulante lúpico: Débil positivo. IgA, IgG, IgM, ACA IgG e IgM, AntiB2 microglobulina, C3, C4: Normales. Rx de tórax, Ecocardiografía y TAC de tórax con contraste: Normales. Rx de Manos: osteoporosis yuxtaarticular. Baciloscopía: 1+.
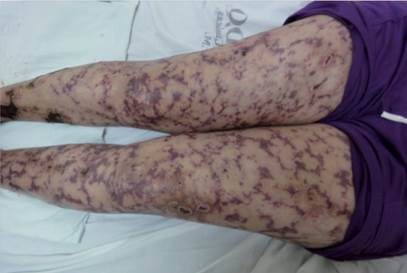
Figura 1 Máculas y placas eritematopurpúricas de aspecto estrellado, algunas úlceras en sacabocado de fondo granulomatoso y con costras hemáticas en muslos y piernas.
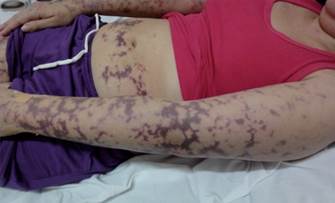
Figura 2 Máculas y placas eritematopurpúricas de aspecto estrellado distribuidas difusamente en tronco y extremidades superiores.
Caso 2: Varón, 49 años, paraguayo, soltero, agricultor, procede de medio rural. Cuadro de 2 meses de lesiones violáceas en pies que se extienden progresivamente a piernas, se tornan negruzcas y se ulceran, dolorosas, con enrojecimiento y calor perilesional por lo que acude a Urgencias quedando internado en cátedra de clínica médica de donde solicitan evaluación.
APP: Conocido portador de Artritis Reumatoidea (AR) desde hace 2 años en tratamiento con MTX 15mg/sem, PDN 20mg/d, Cloroquina 150 mg/d, Ácido Fólico 10 mg/ sem, Omeprazol 20 mg/d. Abandonó medicación 2 meses antes. APF: sin datos de valor.
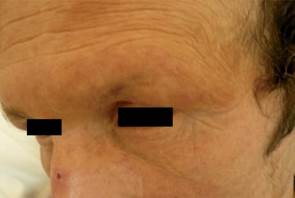
Figura 3 Alopecia de cola de cejas y madarosis. Placas eritematopurpúricas de aspecto estrellado bien delimitadas con costras hemáticas en dorso nasal.
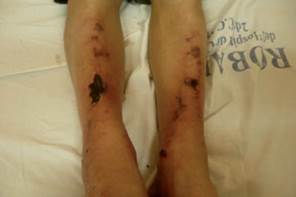
Figura 4 Placas eritematopurpúricas de aspecto estrellado bien delimitadas con costras hemáticas en cara anterior de piernas.
Al examen físico alopecia de cola de cejas y madarosis. Placas eritematopurpúricas de aspecto estre llado bien delimitadas con costras hemáticas en cara anterior de piernas y dorso nasal. (Figura 3 y Figura 4)
Auxiliares del diagnóstico: GB: 4200 g/dl, N: 77%, N banda: 8%, L: 10%, Eo: 2%, Hb: 9.1g/dl, Hto: 28.2%, Plaq: 145000 mm3, VSG: 100 mm, OS: s/p. TP: 73%, Gluc: 95 mg/dl, Urea: 30 mg/dl, Creat: 0.61 mg/dl, Ac. Úrico: 3.8 mg/dl, Col Total: 118 mg/dl, Triglic: 120 mg/ dl, GPT: 23 (32) U/l, FA: 165 (300) U/l, BT: 0.36 mg/dl, BD: 0.07 mg/dl, Ca: 9.9 mg/dl, Mg: 1.6 mEq/l, P: 3.15, Na: 136 mEq/l, K: 4 mEq/l, Cl: 98 mEq/l. Artritest: 3072 (VN: <8) UI/ml. Baciloscopía: 1+.
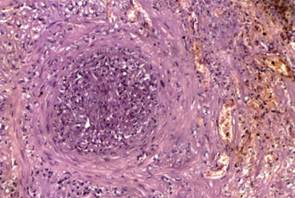
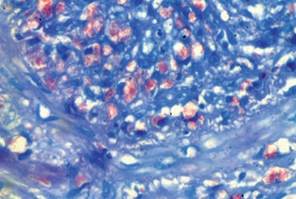
A los pacientes citados se le realizó además estudio histopatológico, observando proliferación endotelial y obliteración trombótica de las luces vasculares: vasculitis, además necrosis isquémica de la epidermis. Bacilos en el endotelio vascular. (Fotografías 5 y 6). Se inició tratamiento Multibacilar según esquema de OMS y Prednisona 1mg/Kg/d. Los pacientes tuvieron buena evolución, continuando con tratamiento MB-OMS.
Caso 3: Varón 25 años, paraguayo, soltero, funcionario público, procedente de Asunción. Con diagnóstico de Enfermedad de Hansen lepromatoso, al año de tratamiento con blíster MB según esquema de la OMS presenta Eritema Nodoso reaccional, recibiendo tratamiento con Talidomida con remisiones parciales. Luego de 6 meses empeora el cuadro del paciente, presentando lesiones rojizas dolorosas, calientes, que se ulceran en extremidades superiores e inferiores, además de dolor testicular, dolor a nivel de codos, fiebre y mal estado general, por lo que acude a nuestro servicio. APP y APF: sin datos de valor.
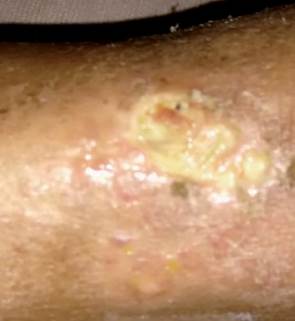
Al examen físico paciente febril, taquicárdico, fascies dolorosa, nervio cubital palpable, placas y nódulos eritematosos, algunos ulcerados y con secreción purulenta, otros con costras hemáticas de entre 0,5-4 cm de diámetro, cicatrices atróficas distribuidas en extremidades superiores e inferiores. Eritema, edema, calor local a nivel testicular de predominio izquierdo. Se decide su internación en el servicio de Clínica Médica con los diagnósticos de Eritema Nodoso con reacción vasculo necrótica, orquitis, epididimitis y neuritis. (Figura 7).
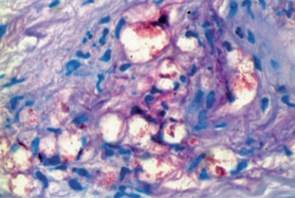
Figura 8. Eritema nodoso lepromatoso reaccional, observándose neutrófilos sobre impuestos al infiltrado inflamatorio crónico macrofágico espumoso habitual de la LL. Coloración de Ziehl-Neelsen para BAAR 5+ (bacilos fragmentados).
Auxiliares del diagnóstico: GB: 13550mg/dl, N: 90%, L: 10%, Hb: 11,4, Hto: 35%, TP: 56%. Perfil renal, hepático, electrolitos: en rango. ELISA para HIV y VDRL: no reactivas. Baciloscopía: 4+.
Ecografía testicular: Epididimitis bilateral asociada a piocele probable.
Anatomía patológica: Eritema nodoso lepromatoso reaccional, observándose neutrófilos sobre impuestos al infiltrado inflamatorio crónico macrofágico espumoso habitual de la LL. Coloración de Ziehl-Neelsen para BAAR 5+ (bacilos fragmentados) (Figura 8).
Se inicia Prednisona a 1mg/Kp, se aumenta dosis de Talidomida a 300 mg/d, antibiótico terapia parenteral (Vancomicina, Ciprofloxacina, Oxacilina) con buena evolución. Este paciente además completo 24 meses de blíster MB-OMS ante baciloscopía con bacilos íntegros persistentes.
DISCUSIÓN
Las reacciones vasculonecróticas que se presentan como ampollas y úlceras generalmente ocurren en pacientes con lepra borderline y lepromatosa, ya sea como fenómeno de Lucio o eritema nodoso con necrosis4.
El fenómeno de Lucio aparece generalmente en pacientes con lepra lepromatosa no-nodular no tratados, siendo a menudo el debut de la enfermedad, presentándose con áreas eritematosas y ligeramente dolorosas en extremidades, que evolucionan a úlceras necróticas de aspecto geométrico o estrellado. Generalmente no hay fiebre, síntomas constitucionales, compromiso visceral ni neuritis acompañante4,11. Estas úlceras curan en un lapso de semanas a meses, de acuerdo al tamaño de las mismas, dejando habitualmente cicatrices atróficas de aspecto estrellado10. Los dos primeros pacientes de este reporte fueron compatibles con este diagnóstico y presentaron una evolución favorable con la instauración de la poliquimioterapia específica.
El eritema nodoso vasculonecrótico usualmente ocurre en pacientes multibacilares con lepra lepromatosa o lepra borderline luego del inicio del tratamiento con la poliquimioterapia. Los pacientes desarrollan úlceras graves, profundas y muy dolorosas asociadas a síntomas constitucionales, compromiso visceral y neuritis. Las úlceras curan con cicatrices fibróticas. La clínica del tercer paciente de este reporte fue compatible con este diagnóstico, y requirió además de la poliquimioterapia específica el uso de corticoides y talidomida.
En los cuadros reaccionales agudos es común observar la presencia de dolor articular y artritis, además la enfermedad de Hansen puede causar, de manera poco frecuente, una artritis erosiva deformante de grandes y pequeñas articulaciones, similar a la artritis reumatoide, además varios autoanticuerpos como el FR y ANA pueden ser falsamente positivos12. Cabría la posibilidad de que el segundo paciente de nuestro reporte sea un caso de lepra reaccional con afectación articular y no una AR, y cuya reacción vasculonecrótica haya sido precipitada por la inmunosupresión farmacológica.
La naturaleza multisistémica de la lepra, especialmente en el contexto de las reacciones leprosas puede simular diferentes entidades clínicas. Es importante para el clínico diferenciar la lepra de otras de otras vasculitis cutáneas, ya que la primera es curable con antibióticos y el uso prudente de agente inmunosupresores.
Un principio general es tener siempre presente las etiologías infecciosas en los diagnósticos diferenciales de las vasculitis, ya que el tratamiento es totalmente diferente y la inadecuada inmunosupresión de manera aislada puede ser desastrosa en el contexto de la infección3.
La lepra continúa siendo un problema de salud pública en muchos y países, además el uso actual de tratamientos inmunosupresores agresivos utilizados en diferentes patologías puede causar la reactivación de casos latentes, no diagnosticados3. La importancia de caracterizar adecuadamente este fenómeno y diferenciar las reacciones VN entre sí es debido a las implicancias clínicas y terapéuticas de cada una de ellas.