INTRODUCCIÓN
La parálisis de Todd (PT) o parálisis postictal es un fenómeno fisiopatológico ya mencionado en 1827 por Bravais. Unos años más tarde, en 1949, fue descrito por Todd, de quien lleva el nombre 1)(2) . Este evento es de difícil manejo. Desde hospitales bien equipados, se informa de 29/4500 casos de presentación con convulsiones 3)(4) 5. No se localizaron datos epidemiológicos sobre esta patología en el país. Generalmente, se la asocia con convulsiones repetidas en los últimos días, estatus epiléptico y valor de Glasgow alto. El riesgo de padecimiento de esta enfermedad aumenta cuando hay una lesión orgánica cerebral, sea un evento vascular agudo, traumatismo craneoencefálico o, en algunos casos, alteración de la vascularización de la zona 3.
Desde la descripción de Todd, se barajan alternativas de su fisiopatología: un aumento de la actividad metabólica que lleva a una depleción neuronal o aumento de la inhibición en la zona, debido a regulación cerebral. Nuevos estudios sugieren que la hipoperfusión post-convulsión lleva a un evento de isquemia e hipoxia 1)(3) .
El fenómeno es descrito como plejía post-convulsión. Esta puede ser focal o generalizada. Puede afectar un solo miembro o manifestarse, como se la ha descrito, como una hemiplejía. Afecta, por orden de frecuencia, los miembros (50%), solo miembros superiores (14%), miembros inferiores (7%) o la cara (7%). No solo se la puede observar luego de una convulsión típica, sino también luego de una crisis de ausencia6. Un detalle para considerar es la afectación del lado dominante. En estos pacientes, pueden darse manifestaciones de afasia, además de las parálisis de las funciones motoras 3)(7) 5.
La duración de la PT varía desde minutos a días. Todo depende del tipo de convulsión. Datos cotejados muestran variaciones de duración de 30 minutos a 36 horas, con un promedio de 15 h. Algunos factores referidos como asociados con una mayor duración son las convulsiones tónico-clónicas, lesión orgánica cerebral y lesión vascular previa 5.
El diagnóstico diferencial de debilidad aguda en un hemicuerpo es un evento vascular que implica un tratamiento diferente y no de sostén. Tal es el caso también de la PT. Cuando se actúa con rapidez, se observa mejor pronóstico, por lo que cualquier dilación podría ser considerada una negligencia. Afortunadamente, un evento vascular agudo isquémico está asociado solo con el 10% de los casos de convulsiones, sean generalizadas o localizadas. Y solo en estos casos se debería aceptar una alta duda diagnóstica, para poder actuar según la presentación del paciente. En los hospitales que aplican algoritmos de acción como base diagnóstica, y descartan el pensamiento crítico, se ha observado subdiagnóstico de la PT y se han verificado casos de fibrinólisis. La actuación enclaustrada en un estricto flujograma y atenida a resultados de estudios laboratoriales, sin una anamnesis adecuada ni buen examen físico, produce estas consecuencias 8)(9) 10.
En este reporte se presenta el caso de un paciente con una parálisis postictal. Ingresa al servicio de urgencias con el diagnóstico presuntivo de un síndrome piramidal. Luego de una detallada anamnesis, se procede a abrir el abanico de diagnósticos diferenciales.
REPORTE DE CASO
Se trata de un paciente de 39 años, de sexo masculino, domiciliado en zona urbana, desempleado, soltero y con educación primaria completa. Registra, como antecedentes personales, accidente de tránsito en motocicleta, de hace 4 años, con trauma craneoencefálico grave. Como consecuencia, requirió craniectomía descompresiva. Quedó con epilepsia secundaria, en tratamiento con fenitoína, 100 mg cada 8 horas, cumplido en forma irregular. Niega diabetes mellitus, hipertensión arterial, asma y alergia a medicamentos. Refiere ausencia de hábitos tóxicos.
Sus familiares refieren que 6 horas antes del ingreso al nosocomio había presentado un cuadro de convulsión tónico-clónica generalizada, de 3 minutos de duración aproximadamente, sin liberación de esfínter, con un período postictal de 20 minutos. Quedó con debilidad del hemicuerpo derecho e imposibilidad de comunicación. Por este motivo, fue traído al hospital. Los familiares informan de varios cuadros similares anteriores, con recuperación espontánea de la movilidad, algunas horas después.
Al ingreso, registra presión arterial de 110/80 mmHg, pulso de 72 por minuto, frecuencia respiratoria de 24 por minuto, oximetría de pulso con aire ambiental 98%, temperatura corporal de 36, 5 ºC y glicemia capilar de 110 mg/dL. Al examen físico, el aparato cardiovascular, el respiratorio y el abdomen se muestran normales. Sistema nervioso central: lúcido, poco colaborador, aparenta estar orientado. Presenta hemiplejia braquicrural derecha, afasia y signo de Babinsky lado derecho; Glasgow 11 (ocular 4, motor 6, verbal 1); pupilas isocóricas y reactivas a la luz; sensibilidad conservada y reflejos exaltados del lado derecho. Piel y faneras: pálidas, normohidratadas, sin edemas. Estigma de mordedura en lengua y mucosa oral. Aparato genitourinario normal.
Por la anamnesis, los antecedentes y la recuperación espontánea en varias ocasiones previas se llega a la impresión diagnóstica de PT, en un postoperado de craniectomía izquierda. Para descartar otro diagnóstico diferencial, se realizó una tomografía axial computarizada simple de cráneo. Esta mostró lesiones antiguas en la región parietal izquierda y craniectomía abierta, sin otras particularidades (figura 1).
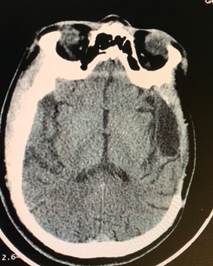
Figura 1 Tomografía axial computarizada simple de cráneo. Muestra lesión antigua, en región lateral izquierda, con ausencia de calota en la misma, por una craniectomía.
La radiografía de tórax y el electrocardiograma se mostraron normales. Analítica sanguínea: hemoglobina 15 g/dL, hematocrito 45%, glóbulos blancos 16.220/mm3, neutrófilos 87%, linfocitos 10%, plaquetas 206.000/u. Gasometría arterial: pH 7,41 pCO2 37 mmHg, PO2 67,6 mmHg, lactato 2,1 mmol/L, HCO3 24,3 mmol/L. Química: glucosa 72 mg/dL, urea 32 mg/dL, creatinina 1,3 mg/dL, colesterol total 201 mg/dL, triglicéridos 66 mg/dL, cloro 105 mmol/L, sodio 141 mEq/L, potasio 3,56 mmol/L, calcio 8,14 mg/dL, magnesio 2,24 mg/dL. Orina simple normal.
Con los datos cotejados por anamnesis, la analítica sanguínea y la tomografía, se descartó un evento hemorrágico. Se reinició tratamiento con fenitoína. Con esto, se controlaron las convulsiones. A las 6 horas del ingreso, el paciente recuperó la focalidad neurológica.
DISCUSIÓN
Se presenta un paciente con hemiplejía derecha, afasia, estigmas e historia de convulsiones tónico-clónicas previas al ingreso. Los antecedentes de varios cuadros de convulsiones que finalizan con una hemiplejía con afasia y con resolución espontánea en horas posteriores, permiten sospechar el diagnóstico de una PT.
Teniendo en cuenta diagnósticos diferenciales más críticos, para un tratamiento oportuno y rápido, hay que descartar un evento vascular. El paciente ingresó al servicio con una plejía posterior a una convulsión. Este evento se observa solo en el 10% de los casos de los accidentes cerebrovasculares isquémicos4.Por ello, aunque no se pueda afirmar la tipicidad de la presentación de las convulsiones como eventos vasculares, habrá que tenerlos en cuenta también, para evitar una mala evaluación del paciente y prevenir una actuación indebida en el tratamiento.
Consecuentemente, se realizó tomografía axial computarizada simple de cráneo, con rapidez, para descartar evento hemorrágico. De esta manera, quedaron dos opciones: una probable lesión isquémica o una parálisis de Todd. Luego de 4,5 horas del inicio del evento, el uso de fibrinolíticos tiene que ser valorado con una resonancia magnética con difusión. Se debe evaluar también la trombectomía mecánica.
Por la imposibilidad de descartar por completo un evento isquémico agudo, se inició un tratamiento con antiagregantes plaquetarios y estatinas. También se le administró anticonvulsivante, por el antecedente de epilepsia secundaria estructural. Presentó mejoría del cuadro clínico con recuperación espontánea de la focalidad. Entonces, se le ajustó el anticonvulsivante y se procedió al seguimiento posterior en el servicio de neurología.
El análisis del caso permite afirmar que los antecedentes patológicos personales, los antecedentes actuales de la enfermedad y los remotos fueron pilares fundamentales para el diagnóstico adecuado. Como limitación, se señala la deficiencia del nosocomio para iniciar el código ictus, la falta de fibrinolíticos y la de una angiotomografía axial computarizada para valorar la trombectomía mecánica en un paciente que todavía se encontraba en un período adecuado para mejorar el pronóstico.
Este caso clínico pretende alertar al internista acerca de la posibilidad de la PT y evitar la fijación analítica en un evento vascular. Una de las causas más comunes de convulsiones suele ser el abandono de los medicamentos. Por tanto, cada caso debe ser estudiado, sin banalizaciones, adecuadamente. Es importante recordar que, por actuar en un estricto flujograma, se administran fibrinolíticos innecesarios en los pacientes. Los efectos secundarios que estos acarrean pueden ser graves y podrían ocasionar demandas por mal desempeño. Es de destacar que al diagnóstico de PT se llega por exclusión, y que los tratamientos para las opciones aquí propuestas son diferentes. Reiterando: el propósito de este reporte es hacer notar la posibilidad de la PT y evitar omisiones.















