INTRODUCCIÓN
Las micosis diseminadas siguen aumentando su incidencia en pacientes inmunodeprimidos u hospitalizados con enfermedades graves de base originando elevadas tasas de morbimortalidad. Candida, Cryptococcus, Pneumocystis, Histoplasma capsulatum y Aspergillus son los patógenos más frecuentemente implicados1. Los factores de riesgo más importantes asociados al desarrollo de infecciones oportunistas en pacientes infectados con el virus de inmunodeficiencia humana (VIH) son recuentos bajos de linfocitos T CD4+ y falta de adherencia al tratamiento con antirretrovirales2.
La candidemia es la enfermedad fúngica invasiva más común en nuestro entorno y en 95-97% están causadas por cinco especies: Candida albicans, Candida glabrata, Candida parapsilosis, Candida tropicalis y Candida krusei3. En América Latina, la anfotericina B desoxicolato continúa siendo el fármaco antifúngico más comúnmente utilizado, seguido por fluconazol. Las equinocandinas y otras formulaciones de anfotericina B rara vez se utilizan debido a su mayor costo4.
La histoplasmosis es una micosis diseminada causada por el hongo dimorfoHistoplasma capsulatum5. En América Latina, la prevalencia varía entre 2,1 y 20% y es una enfermedad que define el SIDA en 30 a 75% de los pacientes. La causa más común de histoplasmosis diseminada progresiva es la infección avanzada por VIH6. En pacientes inmunocomprometidos se produce una progresión de la enfermedad pulmonar y la diseminación en la piel y las meninges. Las manifestaciones clínicas aparecen cuando los niveles de linfocitos CD4+ son 1<50 células/μl4. En pacientes con SIDA, la histoplasmosis se presenta con hepatoesplenomegalia, pancitopenia, síndrome febril, pérdida de peso, lesiones mucocutáneas polimorfas de distribución variable, y puede observarse compromiso de mucosa oral, faríngea y laríngea6. Por la gravedad con que se presenta la histoplasmosis diseminada se inicia la terapia con anfotericina B en 67,3% de los casos7. Se prescribe itraconazol por vía oral en los pacientes con formas más leves6.
La criptococosis está causada por diferentes especies deCryptococcus species complex,Cryptococcus neoformans yCryptococcus gattii. Su hábitat natural son las heces de palomas y otras aves, y el suelo contaminado por ellas6. El organismo adquiere la infección a través de la inhalación de las esporas de la levadura, foco a partir del cual los microorganismos pueden diseminarse por vía hematógena a otros órganos8. Es una infección oportunista común en pacientes con SIDA, incluso si están en tratamiento con antirretrovirales2. La neurocriptococosis representa la segunda infección más común en el sistema nervioso central de los pacientes con SIDA y constituye la forma de presentación más frecuente de esta infección oportunista9. El diagnóstico microbiológico se basa en el examen microscópico directo de la muestra, el aislamiento de la levadura así como la realización de pruebas bioquímicas y serológicas. El hongo puede ser observado en preparaciones en fresco mediante tinción con tinta china diluida en solución salina o a la observación con microscopio contraste de fase, habiéndose tomado una muestra de 3 a 5 ml de líquido cefalorraquídeo. Con esta preparación se observa la presencia de células esféricas, rodeadas por un gran halo claro que corresponde a la cápsula9. El tratamiento para la infección criptocócica del sistema nervioso se divide en tres fases. La terapia de inducción debe durar 14 días y consistir de anfotericina B intravenosa (0,7-1,0 mg/kg por día) más flucitosina oral (100 mg/kg por día) dividida en cuatro dosis, seguida de fluconazol oral (400 mg/día) durante ocho semanas en la fase de consolidación. La terapia de mantenimiento se compone de fluconazol oral (200 mg/día) por un mínimo de 12 meses, pero no hay pautas en lo que respecta a la duración del tratamiento, ya que depende del estado de inmunidad de cada persona10.
Los objetivos de este trabajo fueron describir las características clínicas de las micosis diseminadas en pacientes con SIDA internados en el Departamento de Medicina Interna del Hospital Nacional, Itauguá, Paraguay, desde 2016 al 2018.
METODOLOGÍA
Se aplicó un diseño observacional descriptivo retrospectivo de corte transverso. Se incluyeron a todos los varones y mujeres mayores de 18 años con SIDA diagnosticados con micosis diseminada internados en el Departamento de Medicina Interna del Hospital Nacional, Itauguá, Paraguay, desde 2016 al 2018. Se excluyeron a aquellos pacientes con fichas clínicas incompletas. El muestreo fue por conveniencia. Las variables fueron registradas en una ficha técnica y transcriptas en una planilla electrónica. Las variables cualitativas se expresaron en frecuencias y porcentajes, y las cuantitativas en medias ± DS con el programa informático EPI INFO 7©. Se respetaron los principios de la Bioética. Este trabajo fue aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad Nacional de Itapúa, Paraguay.
RESULTADOS
Se incluyeron a 80 pacientes con SIDA, de los cuales 52 fueron varones y 28 mujeres. La edad media fue 40 ± 10 años, teniendo el paciente más joven 22 años y el de mayor edad 61 años. De estos pacientes, 53 procedían de la zona urbana, mientras que 27 eran de zonas rurales, y 56 individuos no tenían pareja estable. La media de años de diagnóstico al momento de la aparición de la micosis fue 4 ± 3 años (rango de 22 - 61 años). El 50% de los individuos presentaban caquexia.
Del total de los pacientes, 69 (87%) tenían recuentos de CD4+ <200 cel/mm3 y 68 (85%) tenían carga viral >100.000 copias. De todos los pacientes incluidos, 41 (51%) habían abandonado el tratamiento antirretroviral. La micosis más frecuente fue la candidiasis diseminada (49,5%) (Tabla 1).
Tabla 1 Etiología de las micosis diseminadas en pacientes con SIDA (n 80)
| Micosis | Frecuencia | Porcentaje |
| Cándida | 39 | 49,5 |
| Criptotococcus neoformans | 19 | 23 |
| Pneumocystis jirovecii | 12 | 16 |
| Histoplasma capsulatum | 5 | 6,5 |
| Paracoccidioides brasiliensis | 2 | 2 |
| Aspergillus | 1 | 1 |
| Histoplasma capsulatum - Criptococcus neoformans | 1 | 1 |
| Tiña corporis | 1 | 1 |
De los 39 pacientes con candidiasis diseminada, 20 (52%) presentaron afectación del tubo digestivo, 17 (43%) tuvieron compromiso de piel y mucosas y 2 (5%) afectación pulmonar. Solo 2 (5%) de ellos fallecieron.
Los pacientes que presentaron infección por C. neoformans fueron 19 de los cuales 18 (95%) presentaron afectación meníngea y 1 (5%) tuvo la infección a nivel de piel y mucosas. De este grupo, 8 (45%) fallecieron y la totalidad de los mismos presentaban criptococosis meníngea.
De los 12 pacientes con neumocistosis todos presentaron afectación pulmonar y 7 (60%) fallecieron por insuficiencia respiratoria.
Hubo un paciente que tuvo infección concomitante de histoplasmosis y criptococosis. La histoplasmosis fue mucocutánea y la criptococosis fue cutánea y meníngea.
El órgano que con mayor frecuencia estuvo afectado fue el tubo digestivo, en segundo lugar se encontró la afectación pulmonar (Tabla 2).
Tabla 2 Órganos más afectados por las micosis diseminadas (n 80)
| Órganos afectados | Frecuencia | Porcentaje |
| Tubo digestivo | 21 | 26 |
| Pulmón | 18 | 22,5 |
| Sistema nervioso central | 17 | 21,25 |
| Mucosas | 13 | 17,5 |
| Piel | 5 | 6,25 |
| Piel y mucosas | 3 | 3,75 |
| Piel, mucosas y pulmón | 3 | 3,37 |
Durante la internación, 28 (35%) pacientes presentaron falla renal atribuida al uso de antimicóticos.
Tras el alta, 57 (71%) pacientes reingresaron debido a una recaída de la infección micótica.
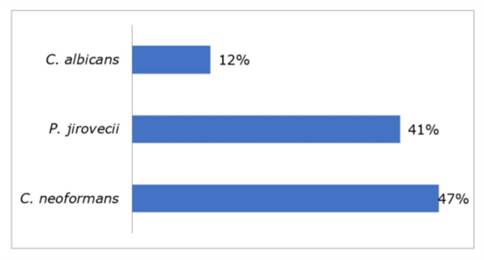
Del total de los pacientes ingresados, 17 (21%) fallecieron durante su internación. De este grupo, 11 (63%) presentaron falla renal, 9 (55%) estaban caquécticos. La afectación más frecuentemente presente en estos óbitos fue a nivel del sistema nervioso central y el microorganismo que se presentó con mayor frecuencia fue Criptococcus neoformans. En 100% de los pacientes que fallecieron el recuento de CD4+ fue <150 cél/mm3 y la carga viral fue elevada. Los microorganismos más frecuentes en los pacientes fallecidos fueron C. neoformans y P. jirovecii (Gráfico 1).
DISCUSIÓN
En nuestro reporte encontramos predominio de sexo masculino, la mayoría de los pacientes procedían de zonas urbanas y tenían una edad media de 40 años. Estos datos coinciden con otros estudios, debido a que los grupos donde existe mayor prevalencia del VIH reúnen estas características socio-demográficas11. La mitad de la muestra presentaba caquexia, a diferencia de lo reportado en otro estudio, ya que lo más frecuente es que el paciente con SIDA presenta un buen estado nutricional12. No se pudo establecer la relación entre caquexia y la presencia de estas infecciones, tema a investigar a futuro.
En cuanto al deterioro del estado inmunológico de nuestros pacientes, reflejado por la elevada carga viral y el bajo recuento de CD4+, coincide con diversos estudios 1,5,13. Es sabido que la disminución de las defensas, sobre todo la celular, es un factor de riesgo de estas infecciones oportunistas.
Más de la mitad de los pacientes de nuestra serie habían abandonado el tratamiento antirretroviral al momento del diagnóstico de la micosis diseminada. Este dato coindice con otro estudio realizado en España14. Es importante hacer el seguimiento de la adherencia al tratamiento porque es una medida muy efectiva para prevenir estas infecciones. Este aspecto amerita una investigación enfocada en este fenómeno.
La micosis más frecuente en nuestros pacientes fue la candidiasis diseminada, lo que coincide con otro estudio realizado en Brasil15. La forma de presentación más frecuente fue la mucocutánea. Las principales localizaciones fueron a nivel orofaríngeo y esofágico, al igual que otro reporte similar de la región14. No se han descrito en la literatura casos de candidiasis en mucosas del tubo digestivo que hayan producido la muerte del paciente, considerando que en nuestro estudio 2 pacientes fallecieron. No obstante, existieron otras condiciones patológicas que condicionaron el desenlace de los mismos, como por ejemplo, toxoplasmosis cerebral, tuberculosis pulmonar, etc. Por lo tanto, estas dos muertes no pueden ser adjudicadas a la infección por Candida albicans.
Uno de cada cuatro pacientes estudiados presentó criptococosis diseminada con mayor afectación a nivel meníngeo. Esta cifra es mayor a la encontrada en Argentina16 y Estados Unidos17. La frecuencia hallada en nuestro estudio fue igual a la que se presenta en países de África16. Esta diferencia podría relacionarse a factores locales y regionales de la distribución de este hongo.
La frecuencia de neumocistosis pulmonar en nuestro estudio fue similar a la de un estudio realizado en Colombia18. Más de la mitad de nuestros pacientes con neumocistosis pulmonar fallecieron y esto contrasta con otro estudio en donde la mortalidad fue menor19. Ello podría explicarse con las características clínicas y el tratamiento de estas muestras.
En nuestro estudio la histoplasmosis diseminada tuvo una frecuencia de aparición baja, resultado similar al obtenido en uno realizado en Brasil19. Todos los pacientes con histoplasmosis diseminada presentaron recuento de CD4+ <200 cél/mm3 y carga viral elevada, pero ninguno de ellos falleció. Esto contrasta con una serie que se llevó a cabo en Italia, donde se reportó una mortalidad elevada20.
Solo un paciente presentó aspergilosis, en contraposición de otro estudio realizado en México donde se demostró mayor prevalencia de dicha micosis19. No obstante, dicho reporte fue realizado postmortem, lo que indica que la aspergilosis puede estar subdiagnosticada en nuestro medio.
La tiña corporis e inguinal estuvo presente solo en un paciente, esto contrasta con la incidencia elevada que se reporta en otro estudio similar21.
En nuestro estudio se encontró un caso de coinfección por Histoplasma capsulatum y Criptococcus neoformans. No se encuentran reportes similares en la literatura. La aparición de ambas micosis oportunistas en el mismo periodo evidencia una marcada inmunosupresión celular y se desarrolló en una paciente con CD4+ <50 cél/mm3 y carga viral elevada.
El 22,4% de los pacientes presentaron falla renal durante la internación, porcentaje más elevado que el reportado en un estudio brasileño, que es del 15%15. Esta diferencia podría explicarse por el uso común de la anfotericina B en nuestro medio, droga conocida por su nefrotoxicidad.
En esta serie el porcentaje de reingreso por infección micótica diseminada fue 46%. En un estudio observacional prospectivo en donde se estudió el porcentaje de reingreso de pacientes con SIDA y diversas enfermedades oportunistas se observó que 51,3% se internó nuevamente22. Esta diferencia se debe a que en nuestro estudio solo se incluyen los reingresos por recaídas de la infección micótica, no así por enfermedades bacterianas, parasitarias u otras patologías.
La mortalidad asociada a micosis diseminada en nuestro estudio fue del 21%, cifra más elevada que la encontrada en Colombia que es del 13%23. Sin embargo, por tratarse de poblaciones diferentes estas diferencias podrían tener diversos motivos.
La micosis diseminada más frecuente como causa de muerte en nuestro estudio fue la criptococosis que coincide con el estudio realizado por Prado y colaboradores23. La afectación del sistema nervioso ocasionado por este hongo siempre ha tenido elevada mortalidad.
Este estudio nos aporta importantes hallazgos a cerca de las características de nuestros pacientes aquejados con estas infecciones oportunistas y nos obliga a realizar más hincapié en el cumplimiento del tratamiento antirretroviral, ya que gran parte de los pacientes que presentaron complicaciones eran pacientes con abandono de tratamiento y niveles de CD4 muy descendidos. Como debilidad podemos citar que se trata de un estudio de un solo centro y de carácter retrospectivo. Sería interesante llevar a cabo otros estudios multicéntricos prospectivos que puedan reflejar más exhaustivamente las características de toda la población con infección por VIH de nuestro país.
CONCLUSIÓN
Se encontró predominio de sexo masculino con una edad media de 40 años. La mayoría de los pacientes tenían carga viral elevada y recuento de CD4+ bajos. La mitad presentaba caquexia.
La micosis más frecuente fue la candidiasis. Uno de cada cuatro pacientes presentó criptococosis, con mayor frecuencia a nivel meníngeo. Hubo pocos casos de neumocistosis pulmonar, pero con una mortalidad muy elevada. Uno de cada cuatro pacientes presentó falla renal durante su internación y menos de la mitad de los pacientes reingresaron por una recaída de la micosis diseminada.
La mortalidad por micosis diseminada fue 21%. El microorganismo más frecuente entre los pacientes que fallecieron fue C. neoformans.