INTRODUCCIÓN
La leucoencefalopatía multifocal progresiva (LMP) es una complicación rara del sida (5% de los casos) que se caracteriza por ser una enfermedad desmielinizante del sistema nervioso central causado por el virus JC (por las iniciales del primer paciente), genero Polyomavirus, que tiene predilección por los oligodendrocitos 1. Se produce en pacientes con inmunosupresión, siendo el sida la asociación más frecuente. También puede aparecer en contexto de un síndrome inflamatorio de reconstitución inmunológica tras inicio de la terapia antirretroviral 2. Además, se describen casos asociados a natalizumab 3.
Las manifestaciones clínicas producidas por la LMP son hemiparesia, ataxia, alteraciones en la marcha, defectos visuales, alteraciones en el habla, del lenguaje y de la conciencia 4,5. El diagnóstico de certeza se realiza con la biopsia cerebral. Sin embargo, por ser un método invasivo no es de elección, por lo que su diagnóstico se basa en la presencia de inmunosupresión, imágenes compatibles a nivel cerebral y con estudios de laboratorio 4,5.
En la resonancia magnética se observan lesiones que afectan a la sustancia blanca, que son múltiples y comprometen fibras de asociación (en “U”), sin tener relación con un territorio vascular, hipointensas e hiperintensas en T1 y T2, respectivamente. En los estudios de laboratorio se detecta el ADN viral por PCR en el líquido cefalorraquídeo 5.
El uso de los antirretrovirales dio lugar a un descenso importante en la incidencia de LMP y hasta ahora es el único tratamiento eficaz en los pacientes con sida 1,6. Se demostró que este tratamiento aumenta la supervivencia 1. En cuanto al pronóstico, la sobrevida mejoró después de la introducción de la terapia antirretroviral llegando a ser hasta 80% al año del diagnóstico 1,5.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de sexo masculino de 32 años de edad, sin comorbilidades y sin antecedentes familiares de enfermedades, de ocupación agricultor, procedente de la zona rural.
Acude por un cuadro de 24 horas de evolución que inicia con debilidad del miembro superior izquierdo de inicio insidioso y progresivo. Horas después se agrega debilidad el miembro inferior ipsilateral, siendo progresiva la debilidad hasta llegar a la hemiplejía braquiocrural izquierda. Cinco horas antes del ingreso se añade confusión y disartria por lo que acude a la consulta.
Al examen físico neurológico el paciente se encuentra confuso y disártrico, con hemiplejía braquiocrural izquierda con hiperreflexia osteotendinosa, signo de Babinski del lado izquierdo, pupilas con reflejos conservados, parestesias en miembro inferior derecho. El resto del examen físico sin particularidades.
Ingresa con diagnósticos de síndrome confusional agudo y síndrome piramidal. El laboratorio de rutina se encuentra dentro de límites normales. En la tomografía de cráneo al ingreso se observa hipodensidad en ganglio basal derecho y en región frontotemporal izquierda. En evaluación conjunta con el Servicio de neurología se realiza punción lumbar y por sus características inflamatorias (Tabla 1) se lo medica con metilprednisolona en el contexto de vasculitis cerebral versus enfermedad desmielinizante.
Tabla 1 Citoquímico y citológico del líquido cefalorraquídeo.
| Líquido cefalorraquídeo | |
| Aspecto | Ligeramente turbio |
| Proteínas | 171 mg/dL |
| Glucosa | 43 mg/dL |
| Lactato | 12 mg/dL |
| Leucocitos | 16 células/mL, predominio mononuclear |
| VDRL | No reactivo |
El perfil para lupus retorna negativo, VDRL en sangre no reactivo, hepatitis B y C negativos y ELISA para VIH positivo que se confirma con Western blot. Se realiza CD4 y carga viral que retornan 66 células µ/l y 142.000 copias, respectivamente. Se realiza además ecocardiograma que es normal.
Tras 3 días del inicio de corticoides a dosis alta, presenta recuperación parcial de la fuerza muscular en el lado afecto. Sin embargo, por el retorno de los estudios negativos para enfermedad autoinmune y test ELISA positivo para VIH se suspenden los corticoides.
La resonancia magnética nuclear de cráneo retorna compatible con leucoencefalopatía multifocal progresiva (LMP) (Figura 1). En decisión conjunta con especialistas en infectología y neurología se concluye que, por el antecedente de inmunodepresión, la historia clínica y el resultado de la resonancia magnética, es suficiente para el diagnóstico presuntivo de LMP. No se cuenta con el método de PCR para búsqueda del virus JC en nuestro centro.
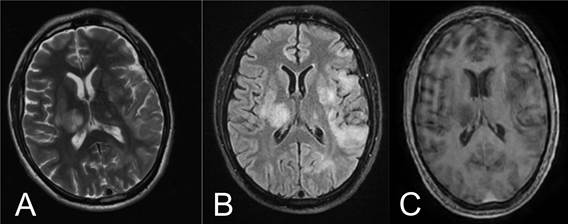
Figura 1 Resonancia magnética nuclear. Imagen A: secuencia en T2 donde se observa hiperintensidad en sustancia blanca en ganglio basal izquierdo y varios focos hemisféricos bilaterales, de predominio frontal-temporal izquierdo y afectación de fibras en “U”. Imagen B: secuencia en FLAIR donde se observa de igual manera hiperintensidad en zonas descritas en T2. Imagen C: secuencia en T1 con contraste, donde se observa hipointensidad en áreas afectas sin realce al contraste.
Durante su internación se mantuvo confuso por momentos, con disartria y persistencia de hemiparesia braquiocrural izquierda. No presentó otras complicaciones. Tras inicio de antirretrovirales es dado de alta para seguimiento por ambulatorio.
DISCUSIÓN
El caso se trata sobre un paciente joven sin historia de enfermedades previas que acude por síndrome confusional agudo y síndrome piramidal. Al ingreso se realiza tomografía de cráneo donde se observaron hipodensidades múltiples. Sin embargo, por la edad y la forma de instauración de la debilidad se piensa en primera instancia en vasculitis vs. enfermedad desmielinizante por lo que se realiza punción lumbar y posteriormente bolos de corticoides con el cual presentó mejoría del déficit motor.
La resonancia informa lesiones multifocales y de fibras en “U” que son compatibles con LMP 5. Además, con la presencia de inmunosupresión por VIH, se concluyó como diagnóstico LMP. La carga viral alta y un nivel de CD4 muy bajo se relacionan con riesgo de LMP, pero en ocasiones puede presentarse con CD4 mayor a 200 células/mL 5.
A modo de conclusión, el Internista debe plantearse en un paciente inmunodeprimido la sospecha de LPM si presenta deterioro cognitivo o déficit neurológico progresivo sobre todo cuando el nivel de CD4 es bajo. Aunque no tiene tratamiento específico, la terapia antirretroviral aumenta la supervivencia.















