INTRODUCCIÓN
La hipertensión portal se define como la presión de la vena porta superior a 10 mmHg. Se clasifica según su origen en prehepática, intrahepática y posthepática. La causa más común a nivel mundial es la cirrosis hepática 1. Sin embargo, la hipertensión portal puede ser también de origen post o prehepático, siendo la etiología principal de esta última la trombosis portal con transformación cavernomatosa 2.
La transformación cavernomatosa de vena porta es una condición caracterizada por la formación de una red de venas colaterales dilatadas a lo largo de una vena porta previamente trombosada 3. Es considerada por la OMS como una enfermedad rara ya que tiene una prevalencia inferior a 5 casos/10.000 habitantes 4 y se presenta principalmente en pacientes pediátricos tras una cateterización de la vena umbilical en el recién nacido 5.
En la población adulta, la causa principal de la cavernomatosis portal es la aparición de trombos en la vena porta que tienen hasta en un 80% un origen idiopático, mientras que un grupo de pacientes tiene antecedentes patológicos previos 6, como enfermedades de la sangre que favorecen la trombosis, principalmente síndromes mieloproliferativos. En otra minoría de pacientes se pueden identificar factores locales intraabdominales como pancreatitis y antecedentes de cirugía abdominal 7.
El incremento de la presión por encima de 12 mmHg determina riesgo de hemorragia gastrointestinal y son las colaterales de la submucosa del esófago las que con mayor frecuencia la padecen 8. Cuando se presenta como hemorragia digestiva constituye una emergencia de difícil manejo con una mortalidad que puede alcanzar hasta 25% 9.
La hipertensión portal determina además el desarrollo de esplenomegalia congestiva, que lleva a hiperesplenismo con citopenias periféricas, principalmente trombocitopenia, la cual aumenta el riesgo de sangrado 10.
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente de sexo femenino de 46 años de edad, con antecedentes de hipertensión arterial esencial, sin historial de alcoholismo, transfusiones sanguíneas, ni enfermedades virales del hígado. Presenta antecedentes familiares de cáncer endometrial, adrenal y de mama en tres familiares de primer y tercer grado.
La paciente acude al servicio de urgencias por un cuadro de intenso dolor abdominal. En el examen físico presenta dolor a la palpación abdominal, sin signos de peritonismo. La analítica al ingreso, incluyendo laboratorios de hemostasia, no demostraron hallazgos de interés. Se le realiza una tomografía axial computarizada simple de abdomen donde se evidencia esplenomegalia (17 x 6,5 cm) y ascitis (figura 1). En la imagen se determina además que el hígado presenta un volumen normal, con bordes regulares y estructura parenquimatosa homogénea no modificada. La paciente es medicada con espironolactona 100 mg/día como tratamiento para la ascitis.
Cuatro semanas después, se realiza una endoscopía digestiva alta donde se observan várices tortuosas de grado II-III a nivel de la mucosa esofágica (figura 2). Se instaura en ese momento un diagnóstico presuntivo de hipertensión portal, para lo cual se inicia tratamiento con propanolol con una dosis de 40 mg a ser repetida a intervalos de 12 horas acompañado de una dieta hipograsa.
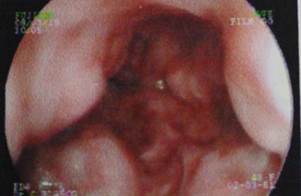
Figura 2 Endoscopía digestiva alta. Se observan várices tortuosas a nivel del tercio inferior del esófago.
En las 3 semanas siguientes, en una interconsulta con gastroenterólogo, se solicita la realización de una ecografía doppler abdominal, en donde se logra observar una cavernomatosis de la vena porta (figura 3). Con dicho resultado, se determina que el síndrome de hipertensión portal se originó a causa de la cavernomatosis.
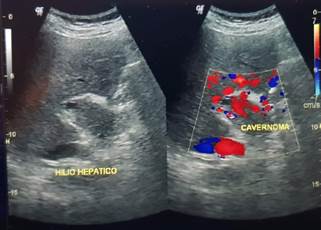
Figura 3 Ecografía Doppler donde se evidencia la presencia de cavernomatosis a nivel de la vena porta.
Se destaca que, durante todo este tiempo, los análisis laboratoriales fueron normales, incluyendo las pruebas de coagulación y las pruebas inmunológicas para hepatitis virales, descartando de ese modo trastornos sanguíneos trombogénicos y defectos hepáticos que hayan podido relacionarse con la trombosis y/o la hipertensión portal.
Considerando el alto riesgo de hemorragias digestivas, se decide plantear como alternativa terapéutica la ligadura de várices gastroesofágicas con bandas elásticas. Sin embargo, en un control de endoscopía digestiva alta se aprecia que las várices no colapsan.
Posteriormente se analiza la posibilidad de realizar un tratamiento quirúrgico de derivación porto sistémica, que finalmente no se lleva a cabo debido a la presencia de abundantes vasos colaterales detectados en una nueva ecografía Doppler abdominal. Por otro lado, se decide realizar una esplenectomía por el crecimiento sostenido del bazo y para tratar de descomprimir el sistema porta.
En ese mismo mes posterior a la esplenectomía, la paciente desarrolla una trombocitosis con aproximadamente 1.000.000 de plaquetas, por lo que se inicia medicación con antiagregantes (ácido acetilsalicílico, con una dosis de 500 mg a ser repetida a intervalos de 6 horas) e hidroxiurea (20 mg/kg administrados por vía oral como una dosis única diariamente) para control de plaquetas. Previo a la esplenectomía, la paciente no había manifestado en ningún momento plaquetopenia, pese a la esplenomegalia e hiperesplenismo funcional.
Al hallar tan elevado el número de plaquetas, se realiza un estudio de genética molecular, además de un análisis de sangre periférica y de médula ósea obtenida tras punción esternal, mediante los cuales se establece finalmente el diagnóstico de trombocitemia esencial.
Continúa estable y en un buen control del tratamiento por los siguientes 4 años, hasta que se realiza una internación con diagnóstico de hemorragia digestiva alta. La paciente evoluciona favorablemente y es dada de alta, con la indicación de seguir tratamiento y realizar chequeos médicos periódicos.
Meses después, la paciente presenta un nuevo episodio de hematemesis acompañado por pérdida de conciencia. Es internada con urgencia, donde recibe tres volúmenes de sangre en 24 horas. En el segundo día de internación, presenta un nuevo evento de sangrado digestivo masivo, acompañado de debilidad generalizada, dificultad respiratoria marcada y crisis convulsiva, probablemente a causa de una encefalopatía hepática. Presenta además un derrame pleural asociado a una insuficiencia cardiaca congestiva. Estas múltiples complicaciones médico-quirúrgicas la llevan a una falla multiorgánica y posterior fallecimiento.
DISCUSIÓN
El presente caso clínico representa a un pequeño grupo de pacientes no cirróticos que evolucionan con complicaciones vinculadas al síndrome de hipertensión portal 2. En esta paciente se logró descartar la cirrosis hepática tras las pruebas laboratoriales e imagenológicas, por lo que se pudo llegar a la conclusión de que el origen del defecto se encontraba a nivel extrahepático.
Así pues, siguiendo los lineamientos que establece la literatura para el diagnóstico de hipertensión portal 6, fue de suma importancia la realización de la ecografía doppler para lograr el hallazgo de la transformación cavernomatosa que, pese a su muy baja frecuencia, podía ser en este caso el causante de la hipertensión portal 4.
El siguiente paso en este tipo de presentaciones clínicas es hallar el causante de la transformación cavernomatosa en la vena porta. En ese contexto, el diagnóstico de la trombocitemia esencial posterior a la práctica de esplenectomía fue determinante para identificar que la misma había sido el desencadenante de la formación de trombos a nivel de la vena porta.
Haciendo énfasis en la trombocitemia esencial, llama poderosamente la atención que la misma se haya mantenido oculta durante todo el tiempo previo a la esplenectomía, puesto que su principal manifestación, que es la concentración de plaquetas 11, se había mantenido en todo momento en rango de concentración normal. Se llega a la conclusión entonces que el hiperesplenismo funcional asociado a la esplenomegalia, originados ambos como consecuencia de la hipertensión portal 5, había enmascarado la trombocitemia esencial al evitar que ascienda el número de plaquetas. Esto es un caso sumamente raro y que aún no se ha reportado antes como un agente causal de síndrome de hipertensión portal.
Por otro lado, desde el punto de vista terapéutico, llama también la atención que las medidas aplicadas no dieron resultado positivo. Tal es así que la paciente fue ingresada al servicio de urgencias por episodios de hemorragia digestiva alta de origen variceal, pese a que previamente se habían realizado ligadura de las várices con bandas elásticas combinado con el uso de fármacos betabloqueadores no selectivos. Esto puede deberse a una presión muy elevada a nivel de la vena porta que no permitió el colapso de las várices gastroesofágicas 9.
Por otro lado, penosamente existen situaciones como el caso de la paciente, en donde no se pudo aplicar la siguiente medida del algoritmo terapéutico, que era la cirugía de derivación portosistémica 6, a causa de la gran cantidad de colaterales.
En suma, nos parece que este caso ilustra las diferentes complicaciones y el difícil manejo de la hipertensión portal prehepática. Consideramos que es de vital importancia seleccionar adecuadamente al subgrupo de enfermos y realizar precozmente el diagnóstico de hipertensión portal, de modo a evitar complicaciones e intentar disminuir principalmente los riesgos de endoscopía digestiva alta.
Una debilidad del reporte es que no se pudo acceder a los resultados físicos ni digitales del estudio de genética molecular, ya que la punción de médula ósea se había llevado a cabo en un sanatorio privado que no proveyó este informe. Sin embargo, tanto familiares como médicos tratantes han accedido gentilmente a informar varios resultados.
Finalmente, a modo de conclusión, creemos que la realización de una terapéutica electiva con base en los requerimientos de cada paciente y el control médico periódico oportuno es crucial para obtener una mejoría significativa en las condiciones generales y brindar así un mejor pronóstico.
















