INTRODUCCIÓN
Las vasculitis son un grupo heterogéneo de procesos clinicopatológicos caracterizados por inflamación y daño de vénulas, capilares, arteriolas y arterias de mediano y gran calibre que producen manifestaciones clínicas generales o locales de acuerdo con los órganos o sistemas comprometidos 1). Las causas de la vasculitis leucocitoclástica cutánea pueden ser muy diversas (infecciones, fármacos neoplasias o enfermedades inflamatorias sistémicas) y la afectación cutánea es su única manifestación pudiendo presentarse de varias formas desde cambio de coloración, púrpura, equimosis y necrosis que pueden ser la manifestación inicial y más accesible de una vasculitis sistémica o localizada (2.
El objetivo de esta presentación es dar a conocer un caso clínico de vasculitis leucocitoclástica documentado histológicamente que dio lugar al estudio del paciente y su posterior manejo multidisciplinario.
REPORTE DEL CASO
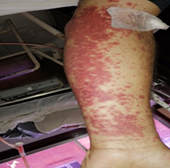
Paciente de sexo masculino de 57 años, estado civil separado, referido por presentar cuadro clínico de aproximadamente 3 días con aparición brusca de lesiones eritematosas no pruriginosas, no sobreelevadas, bien delimitadas y en gran cantidad distribuidas en ambos miembros inferiores, que no desaparecían con la presión digital, no dolorosas (figura 1). Se agrega al cuadro sensación febril de inicio insidioso, sin predominio de horario, en una oportunidad, que cede con antipiréticos comunes.
Como antecedentes este paciente es conocido portador de hipertensión arterial en tratamiento irregular con cardesartan e hidroclorotiazida, conocido portador de diabetes mellitus tipo 2 en tratamiento irregular con metformina 850mg pre desayuno. Paciente con índice tabáquico de 10 cajetillas/año.

Figura 1 Brazo con lesiones eritematosas no pruriginosas, no sobreelevadas, bien delimitadas, que no desaparecían con la presión digital, no dolorosas
Se realizó estudios analíticos siendo los principales: rickettsia, panel de enfermedades transmitidas por garrapata, leptospira, hantavirus, ANCA, anti DNA, C3, C4 y factor reumatoideo todos con resultados negativos. Se realizó una biopsia cutánea que informa vasculitis leucocitoclástica con infiltrado inflamatorio perivascular con predominio de neutrófilos, daño fibrinoide y hematíes extravasados (figuras 2 y 3).
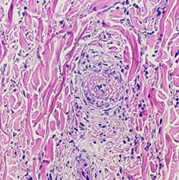
Figura 2 Anatomía patológica de piel: se observa pequeño vaso con edema endotelial e infiltración de la pared vascular por polimorfonucleares con fragmentación de los núcleos (leucocitoclasia), hemorragia y trombosis. HE. 960x720 (Gentileza Dr. Celias)
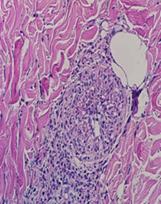
Figura 3 Anatomía patológica de piel: se observa infiltrado inflamatorio perivascular con predominio de neutrófilos, daño fibrinoide y hematíes extravasados. HE.728x546 (Gentileza Dr. Celias)
Al ingreso se inició tratamiento con prednisona (20 mg/día) y antiinflamatorios (ibuprofeno 600 mg cada 8 hs). Transcurrido el 5° día de internación se agregó doxiciclina 100 mg cubriendo de forma empírica a la enfermedad de Lyme y rickettsiosis, que se suspendió luego de 4 días por efectos adversos. Se espectó resultado para volver a iniciar antibiótico, aumentando la dosis de prednisona a 100 mg/día, lográndose gran mejoría clínica (figura 4).
La evolución clínica de las lesiones eritematosas mejoro tras el aumento de prednisona, sin dejar secuelas ni complicaciones.
DISCUSIÓN
La vasculitis leucocitoclástica se conoce con el nombre de venulitis cutánea necrotizante. Ocurre en asociación a enfermedades crónicas, puede ser precipitada por infecciones o drogas y desarrollarse por causa desconocida 3,4. La afección cutánea en los distintos tipos de vasculitis es muy frecuente y puede constituir la única manifestación de la enfermedad. Su aparición es más frecuente en las extremidades inferiores, con inflamación necrotizante aguda de vasos de pequeño calibre 5.
Clínicamente se caracteriza por un polimorfismo lesional donde se destacan pápulas, púrpuras palpables, máculas, ronchas, angioedema, pústulas, úlceras, necrosis, livedo reticularis y edema subcutáneo (10. Las lesiones se localizan preferentemente en los miembros inferiores, aunque también en espalda, glúteos, no son comunes en cara, mucosas y palmas. Los episodios clínicos pueden ocurrir durante semanas a años. La púrpura palpable persiste 1 a 4 semanas y resuelve en el tiempo dejando hiperpigmentacion y/o cicatrices atróficas, generalmente se acompañan de ardor o prurito y menos comúnmente de dolor.
El diagnóstico de las vasculitis cutáneas se confirma con la anatomía patológica pudiendo afectar pequeños, medianos o grandes vasos (10. Implica todo un reto debido a la gran variabilidad de sus manifestaciones clínicas y etiológicas, aunado a la falta de una clasificación universalmente aceptada y de criterios diagnósticos bien establecidos 4. La biopsia de piel tiene un papel fundamental porque constituye el patrón de referencia para la confirmación patológica y para establecer el tipo histológico específico de vasculitis cutánea 3.
Los eventos infecciosos que la precipitan más frecuentemente son Streptococcus beta hemolyticus del grupo A, Staphylococcus aureus, Mycobacterium leprae, virus de hepatitis B y C, VIH, Neisseria meningitidis y el virus de la fiebre de las montañas rocosas 6.
Los fármacos y agentes terapéuticos etiológicos que se describen son penicilina, sulfonamida, tiamina, hidantoina, haloperidol, hidralazina propiltiuracilo, estreptoquinasa recombinante, anticuerpos monoclonales y radioterapia (7.
Para el tratamiento, además del específico si es identificado, si hay afectación sistémica se recomiendan los esteroides orales o IM, con los que se reportan solo eficacia moderada, así como metotrexato, azatioprina e interferón 8,9.
En este caso se utilizó primeramente cubriendo rickettsias y enfermedad de Lyme de forma empírica teniendo en cuenta la procedencia del paciente, Chaco Paraguayo, y por la característica de los síntomas que presentó. El diagnóstico se logró obtener por medio de biopsia de piel, por lo que se aumentó la dosis de prednisona, constatándose gran mejoría.
Se insta a los Internistas que ante una vasculitis cutánea las decisiones clínicas no se deben retrasar hasta obtener el resultado de la biopsia. Tras la realización de la historia clínica, la exploración física ayuda a determinar la extensión de las lesiones vasculares y la presencia de una posible enfermedad primaria. Con el laboratorio se pueden identificar posibles factores etiológicos como fármacos, infecciones, enfermedades del tejido conectivo, vasculitis sistémicas o neoplasias. Con ello, ya se puede iniciar un tratamiento adaptado a las necesidades del paciente.
En general, la vasculitis leucocitoclastica es una enfermedad benigna y auto limitada, pero ocasionalmente las lesiones cutáneas pueden ser recidivantes o crónicas, siendo resistentes al tratamiento corticoide. El tratamiento de las vasculitis leucocitoclásticas no debe ser agresivo, pues se trata de procesos agudos y autolimitados que afectan la piel y no constituyen ninguna amenaza de deterioro progresivo de los órganos internos.
Existen infecciones poco sintomáticas que debemos tener en cuenta a la hora de valorar a nuestros pacientes, pues pueden tener relación causal. Las infecciones suponen una causa frecuente de vasculitis cutánea y afectación articular. De forma excepcional pueden aparecer manifestaciones sistémicas graves que requieren un tratamiento más agresivo con corticoides e inmunosupresores.