INTRODUCCIÓN
El accidente isquémico transitorio (AIT) es actualmente definido en base al daño tisular, por lo que se lo puede denominar como una disfunción neurológica causada por isquemia focal cerebral, espinal o retinal, sin signos evidentes (histológicos o imagenológicos) de un infarto agudo 1,2. Sin embargo, se ha llegado a comprender que incluso una breve isquemia puede causar daño cerebral permanente, por lo que la connotación benigna del AIT ha sido desplazada.
Los pacientes con un AIT están en riesgo de nuevos cuadros isquémicos en el futuro, sean transitorios o con daños permanentes, por lo que es imperativa la evaluación urgente para determinar la causa y prevenir potenciales daños neurológicos. El estudio inicial de un paciente con AIT incluye una analítica laboratorial básica, una valoración neurovascular con neuroimagen y angioimagen, como tomografía o resonancia magnética, y electroencefalograma, además de una valoración cardíaca con electrocardiograma y ecocardiografía 3,4.
Por otro lado, la posible significancia de una trombofilia en pacientes con ictus isquémico o un AIT no presenta evidencia suficiente para su tamizaje por lo que no se ha recomendado su estudio rutinario en la analítica laboratorial inicial en dichos pacientes 5,6.
CASO CLÍNICO
Varón de 39 años, procedente de Santa Rita (Alto Paraná, Paraguay), empresario agricultor, presenta súbitamente un cuadro de mareos, discurso arrastrado (disartria) y paresia facio-braquial derecha. Por ello es socorrido por familiares y traído al servicio de urgencias luego de 20 minutos de iniciados los síntomas.
Presenta antecedentes personales de dos episodios similares en los últimos 6 meses: el primero consistente en una amaurosis fugax que cedió en el transcurso de horas, y el segundo con una paresia facio-crural derecha, que también cedió rápidamente. Por lo anterior, el paciente fue sometido a estudios cardiovasculares y neurológicos (ecocardiografía, ecografía Doppler de arterias carótidas, neuroimagen y angioimagen con resonancia magnética), los cuales resultaron normales. Los hábitos fisiológicos están conservados. Refiere, además, la historia de un fallecimiento repentino del abuelo materno a los 33 años por el probable diagnóstico de un ictus.
A la admisión se presenta hemodinámicamente inestable por hipertensión (140/90 mmHg), eupneico, afebril, con saturación de Oxígeno normal al ambiente. Al examen físico se constata una desviación de la comisura labial hacia la izquierda, una disartria evidente (con comprensión conservada), hipotonía del miembro superior derecho (MSD), sensibilidad disminuida en hemicara derecha, fuerza disminuida en músculos faciales derechos y en MSD (predominante en mano: 3/6), y reflejos osteotendinosos discretamente aumentados en el MSD. No se detectan otras alteraciones evidentes.
A la analítica laboratorial inicial no se constata alteraciones. El electrocardiograma y la tomografía simple de cráneo se presentan normales.
En el contexto de un probable ictus isquémico de la región de la arteria cerebral media izquierda, con menos de 60 minutos de duración y un puntaje de NIHSS (National Institutes of Health Stroke Scale) de 8, se inicia tratamiento con medidas de soporte básicas como administración de fluidos (suero salino isotónico) y estatinas intensivas (atorvastatina 80 mg/qd/PO). A la resonancia magnética contrastada y angio-resonancia (figura 1) se constató signos evidentes de isquemia, hallazgos no muy coincidentes con el cese de los síntomas y signos a las 2 horas de iniciado el cuadro.
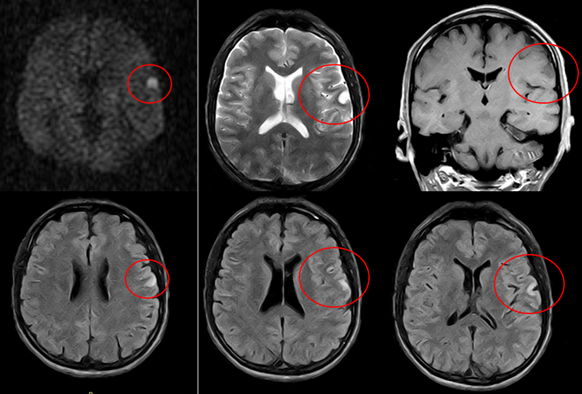
Figura 1 Resonancia magnética nuclear de cráneo, contrastada. Fila superior en secuencias DWI axial, T2 axial y T1 coronal de izquierda a derecha. Fila inferior en secuencias FLAIR axial. Se aprecia una pequeña área cortical, en región frontal izquierda, con restricción de difusión, en hiperseñal FLAIR y sin aumento de señal luego del contraste, que corresponde a una pequeña área isquémica.
Se diagnostica, por lo tanto, un ictus isquémico de etiología a determinar y se agrega ác. acetilsalicílico (125 mg/qd/PO) al tratamiento oral. Se realiza un monitoreo electrocardiográfico, una ecocardiografía Doppler transesofágica, un electroencefalograma y una ecografía Doppler de arterias carótidas, todos estos sin alteraciones evidentes.
Debido al desconocimiento de la etiología del cuadro, luego de un exhaustivo estudio con métodos auxiliares de diagnóstico posterior al cuadro agudo, se plantea la posibilidad de una trombofilia. Por esto se estudiaron las causas más comunes de estados genéticos de hipercoagulación (mutación del Factor V de Leiden, mutación del G20210A de la protrombina, deficiencia de las proteínas S y C, y deficiencia de la antitrombina).
El diagnóstico finaliza con un ictus isquémico sin secuelas neurológicas evidentes, determinado por los hallazgos de lesiones isquémicas en el tejido cerebral a la neuroimagen, causado por una trombofilia hereditaria (mutación de la G20210A de la protrombina) por reacción en cadena de la polimerasa en tiempo real (real-time PCR), por lo que el paciente es dado de alta con tratamiento anticoagulante ambulatorio (acenocumarol).
DISCUSIÓN
El diagnóstico diferencial del paciente incluía tromboembolismo arterial cerebral y/o embolismo cardiogénico, los cuales son las causas más frecuentes de AIT e ictus isquémico. Aunque menos frecuentes y/o excepcionales, otras condiciones como vasculitis, vasoespasmo cerebral, estados de hipercoagulabilidad, síncope, migraña, convulsiones parciales, hipoglicemia, hematomas subepidurales, hemorragia subaracnoidea y neurobrucelosis fueron igualmente excluidas 7.
Las trombofilias hereditarias son raramente el mecanismo principal en el ictus isquémico del adulto, pero sí desempeñan un papel importante en el paciente pediátrico 8,9. La asociación entre el riesgo de un ictus isquémico (o un AIT) y la mutación del G20210A de la protrombina (MGP) se ha visto mayormente en pacientes menores de 55 años 11,13.
La activación poco balanceada de la trombina podría contribuir a la formación y progresión de lesiones ateroscleróticas a través de varios mecanismos, incluyendo la activación plaquetaria, la disregulación endotelial y de las células musculares lisas vasculares, y el reclutamiento de monocitos y macrófagos 11-13.
Sin embargo, a pesar de haberse encontrado una asociación significativa entre múltiples trombofilias hereditarias e ictus isquémico, ello no puede ser tomado como evidencia de una relación causal ni tampoco apoyar al testeo de trombofilia en la práctica clínica 13,14. De esta manera, se necesitan más estudios para determinar si el estudio de una trombofilia en casos de ictus isquémicos o AIT es beneficioso. Mientras tanto, el cribado rutinario no está recomendado ni justificado 13,15. No obstante, se sugiere el estudio de una trombofilia en casos individuales, confirmando los resultados laboratoriales al menos dos veces, específicamente dirigidos a una presentación clínica, una fisiopatología sospechosa y a la comprensión de cómo tales resultados podrían afectar dos aspectos importantes 16: el cuidado del paciente, ya que se ha mencionado casos de falsos positivos (especialmente en pacientes ya anticoagulados y en los que no se repitió la confirmación del resultado laboratorial inicial) que han sido consecuentemente tratados y expuestos a medicación innecesaria; y al sistema de salud (ya sea público o privado) por el impacto financiero negativo debido a los costos del testeo 17,18.
En cuanto al tratamiento, no ha habido ensayos clínicos disponibles para determinar una terapia en pacientes con ictus isquémico y una trombofilia hereditaria. Por otro lado, aunque las últimas guías internacionales han sugerido el tratamiento indefinido con anticoagulantes para pacientes con antecedentes de trombosis venosas y trombofilia, las estrategias que incorporan la valoración de trombos residuales y dímero D tienen el potencial para identificar individuos en los cuales la anticoagulación puede ser descontinuada. Además, se ofrecen nuevas oportunidades para prevenir complicaciones hemorrágicas con los anticoagulantes directos, preservando la misma eficacia, así como también con ác. acetilsalicílico a dosis bajas, la cual tiene el potencial para prevenir la ocurrencia de trombos venosos y arteriales 19.
Un AIT o un ictus isquémico de causa desconocida siempre será un desafío en la práctica habitual, ya que una causa isquémica forma sólo una parte del amplio espectro clínico de las trombofilias, que son más comúnmente causales de trombosis venosas, incluso a nivel intracraneal. De esta manera, recomendar el cribado de trombofilias en estos casos puede ser muy controversial. El Internista, conjuntamente con el Hematólogo, deben estar preparados para decidir el estudio de una trombofilia en un paciente, individualizando caso por caso para llegar a un diagnóstico, ya que hacerlo de manera rutinaria implica un gasto económico elevado y la posibilidad de un falso positivo.















