INTRODUCCIÓN
Trombocitopenia inmune (PTI) o púrpura trombocitopénica primaria son otras formas de denominar a lo que se conoce como púrpura trombocitopénica idiopática es el resultado de una desregulación del sistema inmune. El término púrpura se utiliza para describir a lesiones producidas por la extravasación de hematíes a la piel y/o mucosas como consecuencia de trastornos de la hemostasia. Tiene como causa subyacente una gran variedad de enfermedades 1,2.
Para hablar de PTI, debemos tener un recuento plaquetario de <100 ×109/L en sangre periférica, sin afectación de las demás series hematológicas 3. La principal fisiopatología es el aumento de la destrucción periférica de las plaquetas y la mayoría de los pacientes presentan anticuerpos anti glicoproteína de la membrana de las plaquetas. La complicación más temida son las hemorragias. Entre ellas, la hemorragia intracraneal pone en riesgo la vida a los pacientes que la padecen, aparece entre 1 y 5% de las PTI.
La presentación inicial de la enfermedad puede ser desde un hallazgo casual, sangrados leves o situaciones críticas que amenacen la vida de los pacientes: sangrados cerebrales o del tracto digestivo. Es por ello imprescindible un diagnóstico precoz para establecer un tratamiento adecuado. La PTI es considerada un diagnóstico de exclusión, existe una larga lista de causas secundarias de trombocitopenia como el uso de fármacos, procesos infecciosos, desórdenes autoinmunitarios, neoplasias hematológicas u otros que producen infiltración de la médula ósea, microangiopatía trombótica y síndrome de HELLP. Debido a esto, cuando nos encontramos ante pacientes con trombocitopenia debemos solicitar un tamizaje completo 3.
CASO CLÍNICO
Paciente de sexo masculino, de 27 años de edad, de profesión enfermero, procedente de zona urbana, consulta por petequias de 48 hs evolución, de aparición espontánea, en ambos miembros inferiores, no sobreelevadas, no pruriginosas, no desaparecen con la presión. Un día antes presenta gingivorragia, que cede de manera espontánea luego de unos minutos. Niega fiebre, hematuria y consumo de fármacos en el último mes.
Como antecedente patológico personal menciona que ha sido tratado hace dos meses por cuadro de probable gastritis aguda por Helicobacter pylori, diagnóstico realizado por serología, por lo que recibió amoxicilina, claritromicina y omeprazol durante 17 días.
A su ingreso se halla vigil, con signos vitales normales, se constatan petequias y equimosis en ambos miembros inferiores, tronco y abdomen, no sobreelevadas que no desaparecen con la vitropresión sin estigmas de sangrado en las mucosas (Figura 1).
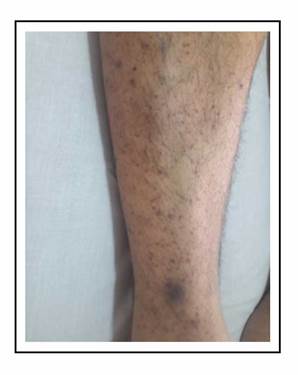
Figura 1 Petequias de distribución simétrica en miembro inferior derecho, equimosis en tercio inferior de menos de 3 cm.
En el hemograma se observa hemoglobina 14,3 g/L, hematocrito 45%, glóbulos blancos 8.600/mm3, neutrófilos 63%, linfocitos 23%, plaquetas 8.000 mm/3. Frotis de sangre periférica: sin alteraciones en la morfología de la serie blanca ni roja, plaquetas por apreciación 12.000/mm3. La orina simple no presenta hematuria y resto de la analítica sanguínea en rango.
Dentro del tamizaje de las causas de trombocitopenia se solicita detección del antígeno NS1 para dengue, IgM para dengue, HBsAg, virus hepatitis C, ELISA para VIH y PCR para COVID-19 que retornaron todos negativos. ANA, AntiDNA y Factor reumatoideo también fueron negativos.
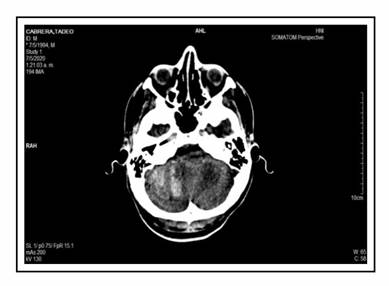
Ante el diagnóstico de PTI se inicia tratamiento con pulsos de metilprednisolona 1 gramo por día, llegó a recibir por dos dosis hasta el día del desenlace. Se realiza fondo de ojo y se descartan hemorragias retinianas. Tras el segundo día de tratamiento corticoide presenta hematuria, cefalea intensa holocraneana que no mejora con analgésicos y mareos. Se realiza urgente una tomografía simple de cráneo que evidencia hematoma intraparenquimatoso que compromete casi en la totalidad el cerebelo derecho (Figura 2). Se realiza transfusión de concentrado plaquetario e infusión de inmunoglobulina IV. Ante rápido deterioro del estado de conciencia se procede a intubación orotraqueal y traslado a sala de terapia intensiva para soporte ventilatorio, pero 24 hs después presenta muerte encefálica.
DISCUSIÓN
La PTI es poco frecuente en varones y de este grupo etario, ya que se describe con mayor frecuencia en mujeres en edad media y en varones luego de los 60 años 4. Es sabido que el riesgo de presentar sangrados graves ocurre en aparato digestivo y en el sistema nervioso central. Un grupo canadiense realizó una revisión sistémica para evaluar el comportamiento de la PTI y los eventos adversos, reportándose solo 9,6% de sangrado no intracraneal grave y 1,4% de sangrado en sistema nervioso central, identificando como factores de riesgo al conteo de plaquetas entre 10 y 20 x109 /L, edad mayor a 60 años, PTI crónica y hemorragias menores previas 5,6. El caso presentado en este reporte sólo presentaba la plaquetopenia severa como factor de riesgo.
Según la literatura los sitios de sangrado más frecuentes en SNC son el cerebral intraparenquimatoso, espacio subaracnoideo y en menor frecuencia el cerebelo 5. Este caso presentó sangrado en sitio poco habitual y de mayor riesgo vital (fosa craneal posterior) por la cercanía con el centro respiratorio y el agujero magno lo que ocasiona mayor riesgo de enclavamiento, que fue la causa de su óbito.
El tratamiento administrado se ajustó a las guías americanas actuales y el manejo del sangrado activo (hematuria) fue instaurado una vez constatado el mismo. Pero debido a la zona del sangrado, la extensión del mismo y la rápida evolución, el paciente finalmente tiene un desenlace fatal, formando así parte del 1% de la estadística con evolución adversa. Para decidir iniciar el tratamiento, además del recuento de plaquetas y el sangrado, se debe tener en cuenta la calidad de vida relacionada con la salud y los efectos adversos que pueden aparecer como consecuencia del uso de las diversas opciones terapéuticas 7,8.
La Sociedad Americana de Hematología ha establecido en 2019 unas normas para el manejo de los distintos escenarios dentro de la PTI para facilitar la toma de decisiones al personal sanitario. Esta guía consiste en 21 recomendaciones, 9 de ellas para el manejo de pacientes adultos 7.
El objetivo del tratamiento es elevar de manera rápida y mantener el recuento plaquetario a fin de evitar eventos hemorrágicos y lograr la remisión (9. Las opciones terapéuticas incluyen en primera línea a los glucocorticoides con altas dosis de dexametasona 40 mg/día o prednisona 1-2 mg/kg/día, en ciclos menores de 6 semanas. No se recomienda el uso prolongado debido a los conocidos efectos adversos de los mismos.
Otra opción de tratamiento de primera línea incluye a la inmunoglobulina IV. Numerosos ensayos clínicos han demostrado su eficacia a dosis de 1 gr/kg por cinco días. Con ello se reporta un tiempo de respuesta más corto (24 a 48 hs) en comparación a los glucocorticoides, por lo que está indicada especialmente en aquellas situaciones en las que se requiere un rápido ascenso del conteo plaquetario o en situaciones de hemorragia activa.
En aquellos pacientes que se presenten con PTI recidivante o refractaria, la esplenectomía es una opción, debido a que es el principal sitio de destrucción plaquetaria. Las directrices internacionales prefieren retrasar este tratamiento hasta luego del año del diagnóstico por la posibilidad de remisión espontanea dentro de ese periodo de tiempo.
Una segunda línea de tratamiento incluye al rituximab, anticuerpo monoclonal anti CD20, una opción valiosa sobre todo en la PTI crónica, para evitar llegar a la esplenectomía. Los agonistas de los receptores de trombopoyetina (romiplostim y eltrombopag) son fármacos prometedores para el manejo de la PTI crónica o refractaria. La trombopoyetina es el principal factor responsable de la producción de plaquetas, promueven la producción de las mismas a partir de megacariocitos existentes y mejoran la proliferación de los mismos en la médula ósea. Son de administración subcutánea a dosis 1 a 10 µg/kg.
Otras opciones de tercera línea incluyen a la azatioprina, ciclosporina, ciclofosfamida, danazol, etc. Actualmente, se encuentran en fase de estudio nuevos fármacos como el rozanolixizumab, un anticuerpo monoclonal FcRn antihumano humanizado de alta afinidad. Actúa reduciendo la IgG en plasma, que se cree es uno de los responsables de algunas patologías autoinmunes incluida la PTI 1,7,9,10.
Para el manejo del sangrado activo está indicado un tratamiento de emergencia, sea cual sea el nivel de plaquetas. El objetivo principal es detener el sangrado activo y prevenir hemorragias futuras. Para ello las medidas específicas son transfusión de plaquetas asociadas a infusión de inmunoglobulina IV y glucocorticoides. La transfusión de plaquetas puede limitar el sangrado, pero es una medida transitoria, por lo que siempre deber ser un tratamiento combinado. Los pacientes con sangrado severo tienen invariablemente trombocitopenia severa, pero la mayoría de los pacientes con trombocitopenia grave no sangran. Es por ello que ningún consenso de expertos recomienda la transfusión profiláctica de concentrados plaquetarios.
Al respecto, la Sociedad Británica de Hematología, en su guía para transfusión de plaquetas recomienda:
no utilizar transfusiones de plaquetas profilácticas en pacientes con trombocitopenia mediada por inmunidad (recomendación 1C).
utilizar la transfusión de plaquetas solo antes de un procedimiento o cirugía cuando otro tratamiento haya fallado y/o la intervención sea urgente (recomendación 1C).
administrar transfusiones de plaquetas terapéuticas (más de una dosis) para tratar el sangrado grave (recomendación 1C) 11.
La Sociedad Americana de Oncología, la Sociedad Española de Transfusión Sanguínea y la Sociedad Italiana de Medicina Transfusional e Inmunoterapia también desaconsejan la transfusión de plaquetas de manera profiláctica, sea cual sea recuento plaquetario, en pacientes que padecen de PTI 12.
Las recomendaciones de la Sociedad Americana de Hematología, ante un paciente recientemente diagnosticado, con conteo de plaquetas inferior de 30 x 109/L que sea asintomático o tiene sangrado mucocutáneo leve, sugiere corticosteroides. Si por el contrario presenta un recuento de plaquetas >30 × 109/L sugiere observación y evaluar si presenta otros factores de riesgo para sangrado como edad mayor a 60 años, hipertensión no controlada, uso concomitante de antiagregantes o anticoagulantes, hepatopatía en quienes el inicio del tratamiento si podría ser adecuado. En cuando al ingreso hospitalario del paciente, en adultos con PTI recientemente diagnosticada y un recuento de plaquetas de <20 × 109/L que son asintomáticos o tienen sangrado mucocutáneo leve, se sugiere el ingreso al hospital y en aquellos con diagnóstico establecido de PTI y un recuento de plaquetas de <20 × 109/L que son asintomáticos o tienen sangrado mucocutáneo leve, se sugiere manejo ambulatorio.
Respecto a la duración del tratamiento, aconsejan pautas cortas de menos de 6 semanas y no hay diferencia entre el uso de prednisona y dexametasona. Sugieren además inicio de tratamiento con corticoides versus rituximab. El uso de este último se prefiere en aquellos que no respondan al tratamiento de primera línea luego de 3 meses y previo a la esplenectomía 8.
Un comentario especial merece la relación de la PTI con el Helicobacter pylori, debido a que nuestro paciente cuenta con dicho antecedente serológico. En la literatura se lo describe como probable agente etiológico, pero no se conoce muy bien la relación causa/efecto directo. Pero se sugiere que todos los pacientes con diagnóstico de PTI deben realizarse el cribaje por biopsia duodenal o test de la ureasa para detección y erradicación del mismo ya que estos portadores serán sometidos a inmunosupresión y por lo tanto debe evitarse cualquier agente que podría ocasionar una enfermedad grave en tales circunstancias 10.
CONCLUSIONES
La PTI se diagnostica en pacientes con un recuento de plaquetas por debajo de 100 x109/L en los que se han descartado otras causas. En pacientes sin sangrado o sangrado no grave, las decisiones de tratamiento se guían por el recuento de plaquetas del paciente, la edad y las condiciones coexistentes.
Los pacientes con PTI que presentan hemorragias graves generalmente reciben tratamiento combinado de transfusiones de plaquetas, glucocorticoides e inmunoglobulina intravenosa. Los glucocorticoides se usan como tratamiento de primera línea, pero se debe evitar el uso prolongado debido a los efectos adversos.
Para los pacientes en los que la PTI no remite o recae poco después del tratamiento con glucocorticoides, otros medicamentos para los cuales hay evidencias de alta calidad incluyen agonistas del receptor de trombopoyetina y rituximab. La esplenectomía no se recomienda durante el primer año después del diagnóstico de PTI a menos que no haya tratamiento médico disponible; de lo contrario, está reservado para pacientes con PTI que sea refractario al tratamiento médico.
Se espera que el Internista maneje conjuntamente con el Hematólogo los casos de síndrome purpúrico debido a la complejidad etiológica y terapéutica. No toda plaquetopenia es indicación de transfusión.