INTRODUCCIÓN
Con la esperanza de vida aumentada, las personas de 80 años o más, representan una proporción rápidamente creciente de la población en todo el mundo, y muchos experimentan enfermedades y discapacidades, con altos costos para la asistencia sanitaria1,2.
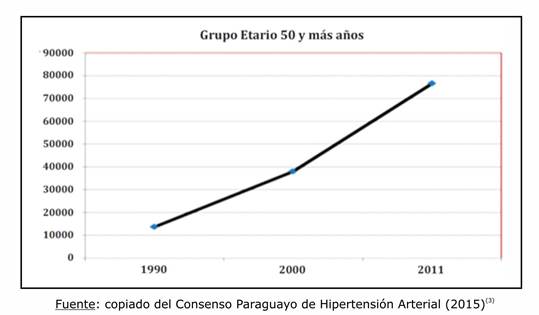
Según el Consenso Paraguayo de Hipertensión Arterial (2015)3, la tendencia de consultas por hipertensión arterial en el Paraguay desde 1998 a 2011, va en aumento, principalmente en el grupo etario de 50 y más años (Gráfico 1).
Desde que el estudio de supervivencia de Pedersen (1994) demostrara la efectividad de las estatinas (inhibidores de la HMG-CoA reductasa) en la reducción de la morbimortalidad cardiovascular, el uso se fue extendiendo en diferentes poblaciones y situaciones clínicas4.
El riesgo de enfermedad cardiovascular (ECV) aterosclerótica aumenta con la edad y sigue siendo la principal causa de muerte en ancianos, en este sentido, el uso de estatinas puede ser beneficiosa, aunque las evidencias al respecto son limitadas y controvertidas1,5,6.
La prevención de ECV es cada vez más importante en personas de 80 años o más, y la prescripción de estatinas ha aumentado luego de la publicación de varios estudios que demostraron una reducción de la mortalidad y nuevos eventos de ECV en personas de alto riesgo7.
Las estatinas ha demostrado la eficacia en la reducción de la mortalidad por ECV4, aunque pueden aumentar el riesgo de hemorragia intracerebral en individuos con accidente cerebrovascular (ACV) previo8, así como otros efectos colaterales como mialgia, miopatía, mionecrosis4.
Cada año se actualizan las guías o directrices para el uso de la estatinas. En este sentido, se plantea esta revisión para actualizar el conocimiento sobre las estatinas, su eficacia y seguridad, sus efectos colaterales, las nuevas directrices actuales y perspectivas futuras sobre su uso en adultos de 80 años o más.
MATERIAL Y MÉTODOS
Revisión de la literatura de los últimos cinco años en MEDLINE, SCOPUS, LILACS y COCHRANE, con artículos publicados entre enero de 2014 a junio de 2019, utilizando los términos MESH: “estatinas” (statin) y “anciano” (aged).
Como estrategia de búsqueda, también se utilizaron los términos DeCS; “Inhibidores de hidroximetilglutaril-CoA Reductasas” (Hydroxymethylglutaryl-CoA Reductase Inhibitors) y “adulto mayor” (elderly).
Para el análisis y extracción de los datos, se tuvieron en cuenta las siguientes variables; población (edad), indicaciones, eficacia y seguridad, eventos adversos y discusión de las evidencias de las guías del 2019.
En relación a la edad, se buscó, específicamente, incluir los estudios con corte de edad de 80 años o más, pero considerando los escasos resultados en esta población, se incluyeron los estudios en mayores de 75 años, que en el análisis de subgrupos consideran a los 80 años o más.
RESULTADOS
Estado actual del uso de la estatinas
En los últimos cinco años, se han publicado siete directrices importantes sobre las estatinas;
US Department of Veterans Affairs and Department of Defense (VA/DoD, 2014)9,
UK National Institute for Health and Care Excellence (NICE-UK, 2014)10,
US Preventive Services Taks Force (USPSTF, 2016)11,
Canadian Cardiovascular Society (CCS, 2016)12,
European Society of Cardiology/European Atherosclerosis Society (ESC/EAS, 2016)13,
2018 American Heart Association/American College of Cardiology (AHA/ACC) Cholesterol Guidelines14, y
2019 ACC/AHA Primary Prevention Guidelines15.
Sin embargo, las recomendaciones para adultos mayores en estas guías son discordantes con la edad y el nivel de riesgo clínico en el que se sugiere que los pacientes mayores comiencen o suspendan una estatinas5.
Thompson et al.6 en una revisión sobre la prevalencia del uso de estatinas en adultos ≥ 80 años, encontraron que el uso varió entre 17 a 39% en residentes de hogares de ancianos, 12 a 59% para pacientes que viven en la comunidad y 18 a 45% en poblaciones combinadas.
Indicaciones actuales
El estudio mencionado de Thompson et al.6, menciona que la indicación fue más común como prevención secundaria en comparación con la prevención primaria.
1. Prevención primaria:
Ramos et al.1, un estudio español que incluyó 46.864 personas de 75 años o más sin ECV, encontraron que los mayores de 74 años sin diabetes tipo 2, el tratamiento con estatinas (simvastatina, pravastatina, lovastatina, fluvastatina, rosuvastatina y atorvastatina) no se asoció con una reducción de la ECV aterosclerótica ni con la mortalidad por todas las causas, sin embargo, en presencia de diabetes, el uso de estatinas se asoció estadísticamente de manera significativa con reducciones en la incidencia de ECV aterosclerótica y en todas las causas de mortalidad, aunque este efecto disminuyó después de los 85 años y desapareció luego de los 90 años.
Recientemente, se publicaron los resultados del estudio SCOPE-7516, que evalúa la estatinas y resultados clínicos de la prevención primaria en personas mayores de 75 años, donde se reporta que la estatinas se asoció con un menor riesgo cardiovascular y muerte por cualquier causa, las tasas de infarto de miocardio y revascularización coronaria fueron menores en los usuarios de estatinas.
Sin embargo, las cinco directrices importantes, norteamericanas y europeas sobre el uso de estatinas en la prevención primaria de la ECV aterosclerótica, difieren en la orientación sobre el uso de la terapia con estatinas2.
2. Prevención secundaria:
Las evidencias respaldan el tratamiento con estatinas para la prevención secundaria de las ECV en personas de 75 años o más1. Deben usarse estatinas de intensidad moderada, e iniciarse con una dosis más baja y titularse con precaución17. La eficacia del tratamiento con estatinas en los ancianos está bien documentada en ensayos clínicos de prevención secundaria, por ejemplo, el ensayo PROSPER, que demostró buenos resultados en ancianos con ECV aterosclerótica establecida2.
Eficacia y seguridad
Un reciente metaanálisis que evaluó la eficacia y seguridad del tratamiento con estatinas en adultos, demostró que el tratamiento con estatinas produce reducciones significativas en los eventos cardiovasculares mayores, independientemente de la edad, pero que había menos evidencia directa de beneficio entre los pacientes mayores de 75 años, que aún no tenían ECV establecida18.
Aunque los pacientes mayores de 75 años tienen un alto riesgo de ECV a corto plazo en virtud de la edad, le evidencia de eficacia para la prevención primaria con estatinas es escasa en este grupo de edad, ya que solo unos pocos se han incluido en los ensayos clínicos aleatorizado. La extrapolación de los datos de eficacia y seguridad desde los ≤75 años hasta la población ≥75 años debe realizarse con cautela, considerando la comorbilidad, la polifarmacia, los posibles efectos adversos (secundarios) y la esperanza de vida2.
Efectos adversos
El tratamiento con estatinas puede estar asociado con una variedad de trastornos musculo- esqueléticos, que incluyen miopatía, mialgias, debilidad muscular, afecciones de la espalda y artropatías. Estos trastornos pueden ser particularmente problemáticos en las personas mayores y pueden contribuir a la falta de acondicionamiento físico y la fragilidad. Así mismo, se han asociado con disfunción cognitiva, que puede contribuir aún más a reducir el estado funcional, el riesgo de caídas y la discapacidad4,19.
Los síntomas musculares asociados a las estatinas, son una de las razones principales de la falta de adherencia y/o suspensión de las estatinas, lo que contribuye a los resultados cardiovasculares adversos20.
Afectación muscular:
El grupo de expertos en seguridad muscular de la Asociación Nacional de Lípidos (National Lipid Association, 2014)21, unificó los conceptos de efectos adversos musculares, determinando 3 tipos; las mialgias (caracterizadas por dolor), la miopatía (dolor o debilidad que puede o no estar asociada a elevación en las concentraciones sanguíneas de creatinquinasa) y la mionecrosis (puede provocar rabdomiolisis), y proponen, al igual que la Sociedad Europea de Ateroesclerosis (European Atherosclerosis Society, 2015)20, una puntuación con variables clínicas para el diagnóstico y manejo de los síntomas musculares4.
En una revisión sistémica, Venegas et al.4, no encontraron suficiente evidencia para determinar la asociación entre uso de estatinas y el riesgo de caídas debido a los efectos en la función muscular.
Las mialgias parecen ser dependientes de la dosis en los ancianos17. Se ha informado de miopatía, incluida la rabdomiolisis, en pacientes de edad avanzada en comparación con personas más jóvenes tratados con dosis altas de estatinas, en particular con 80 mg/día de simvastatina2.
Hepatoxicidad:
Una revisión de la FDA reportó que una lesión hepática grave por estatinas, es raro e impredecible22. Estudios actuales sugieren que las estatinas no solo son eficaces para reducir los ECV, sino que también pueden ejercer múltiples efectos beneficiosos sobre el hígado23. Aunque, es importante considerar las interacciones farmacológicas antes de iniciar el tratamiento con estatinas, en especial con la atorvastatina, que es metabolizadas por CYP 450 3A42.
Diabetes mellitus:
Las estatinas tienen la tendencia de inducir hiperglicemia en los pacientes24, se reporta una incidencia de 10-12% de diabetes de novo en los pacientes que reciben estatinas25. Una revisión de Park et al.26, sobre la incidencia de diabetes asociada a la estatinas, concluyó que los datos clínicos disponible sugiere una posible asociación entre el uso de estatinas y la diabetes.
Estudios moleculares más recientes27, indican que las estatinas se asocia con la resistencia a la insulina y el aumento del riesgo de diabetes a través de la inducción de la lipogénesis hepática de novo. En particular, en pacientes de edad avanzada y con componentes del síndrome metabólico 2.
Cáncer y accidente cerebrovascular:
El estudio mencionado de Ramos et al.1, el uso de estatinas (potencia baja a media) no se asoció con un mayor riesgo de miopatía, toxicidad hepática e incidencia de diabetes tipo 2. Y, en consonancia con otros estudios previos, no reportan un mayor riesgo de cáncer o ACV hemorrágico asociado al uso estatinas, aunque no descartan la posibilidad de que una mayor duración del uso de estatinas, aumente la incidencia de diabetes, cáncer o ACV.
Memoria:
La evidencia actual no respalda una sospecha clara de que la terapia con estatinas pueda causar pérdida de memoria, deterioro cognitivo o demencia, ni empeorar enfermedades neurodegenerativas ya establecidas en los ancianos2,22.
Directrices de las guías norteamericanas y europeas
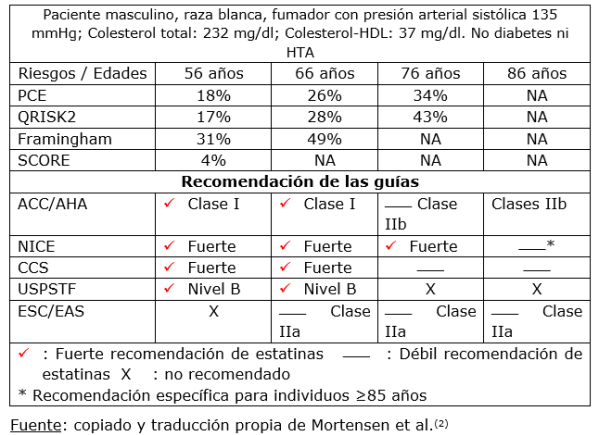
Para las personas mayores de 75 años, aparentemente sanas, solo 1 (NICE, 2014) continúa brindando una fuerte recomendación basada en el riesgo para iniciar la prevención primaria con estatinas. Aunque las pautas ESC/EAS dependientes de SCORE (evaluación sistémica del riesgo coronario) proporcionan una indicación basada en el riesgo para las estatinas hasta los 65 años, las pautas NICE dependientes de QRISK2, lo hacen hasta los 84 años (Tabla 1). Esta guía también proporciona una recomendación de tratamiento específica para atorvastatina 20 mg en individuos ≥85 años de edad, ya que “las estatinas pueden ser beneficiosas para reducir el riesgo de infartos de miocardio no fatales”2.
La guía 2018 AHA/ACC sobre el manejo de colesterol y la guía 2019 ACC/AHA sobre prevención primaria de ECV, se mantuvieron sin cambios sobre la prescripción de estatinas en adultos mayores, a pesar de las nuevas pruebas de posibles beneficios, por lo que, replantean el concepto de “desprescripción” de estatinas en esta población, utilizando el marco Geriatrics-5Ms (mente, movilidad, medicamentos, complejidad múltiple y lo que más importa para los adultos mayores)5.
Perspectivas futuras del uso de la estatinas en ancianos
El ensayo STAREE (estatinas en reducción de ECV en el anciano), es un estudio australiano de prevención primaria actualmente en curso (esperan los resultados en 2020), que recluta a personas mayores de 70 años para determinar la eficacia y seguridad del tratamiento con estatinas (atorvastatina cálcica 40 mg versus placebo)2,28.
DISCUSIÓN
Las estatinas son muy utilizados en la prevención primaria y secundaria de la ECV, y los beneficios han sido bien demostrados en personas menores de 75 años, pero permanece controvertido el uso en personas mayores de 75 años17.
En pacientes de 75 años o más, con diabetes tipo 2, las estatinas reducen significantemente la incidencia de ECV aterosclerótica y mortalidad por todas las causas, aunque este efecto se redujo después de los 85 años y desaparece luego de los 90 años1.
En relación a la prevención primaria, en términos de mortalidad por cualquier causa y de efectos secundarios; los estudios de eficacia no han establecido en los ancianos la relación riesgo/ beneficio para la prevención primaria con estatinas. Las estatinas prescritas para la prevención primaria antes de los 75 años reducen los eventos cardiovasculares en un 20 a 30% y la mortalidad en un 10% a costa de efectos adversos aceptables. Por otra parte, en sujetos entre 70 y 89 años con colesterol total bajo, tratados con estatinas se asoció con una disminución moderada de la mortalidad cardiovascular, sin una disminución de la mortalidad por todas las causas29.
Los datos limitados sobre prevención primaria en la categoría de edad de más de 75 años en los ensayos clínicos PROSPER, JUPITER y HOPE-3, en conjunto, los análisis de subgrupos en los grupos de mayor edad sugirieron un beneficio modesto del tratamiento con estatinas, pero no un beneficio significativo en la mortalidad por todas las causas19.
Otro estudio de cohorte que incluyó 7.284 pacientes de mayor a 75 años, reporto que el uso de la estatinas se asoció con una reducción del síndrome coronario agudo o muerte por todas las causas con factores de riesgos modificables, en prevención primaria y secundaria, pero no, en el grupo de prevención primaria sin factores de riesgo modificables30.
En este sentido, el estudio SCOPE-75, concluye que el tratamiento con estatinas para la prevención primaria se asoció claramente con un menor riesgo de eventos CV y muerte por todas las causas en personas mayores de 75 años16.
Debido a la limitada evidencia sobre el beneficio de la estatina, particularmente en sujetos muy viejos (mayores de 80-85 años), la decisión de tratar, o no tratar en la prevención primaria debe basarse en un buen juicio clínico y considerar la situación del sujeto individual con respecto a las comorbilidades, la polifarmacia (interacciones farmacológicas) y los posibles efectos adversos que pueden alterar la calidad de vida31. Y, en caso de una indicación, no se debe valorar el colesterol total en forma aislada, sino también otros factores de riesgos modificables como el tabaco, la hipertensión arterial y el estilo de vida32,33.
En cuanto a los efectos adversos, los estudios no son concluyentes para cambiar el paradigma de la práctica actual, aunque se debe vigilar muy de cerca la diabetes de novo en pacientes con estatinas (principalmente en tratamiento prologado e intensivo / alta dosis) y valorar el uso en pacientes con riesgo bajo de ECV y alto riesgo de diabetes, y centrarse en el control del estilo de vida25,26. Por lo tanto, se debe asegurar que el riesgo de la terapia con estatina se compense con los efectos beneficiosos a nivel cardiovascular y de protección renal34.
El riesgo de miopatía, se da en un caso por 10.000 pacientes tratados con estatinas por año, pero este riesgo puede incrementarse por las interacciones farmacológicas y las principales comorbilidades que son más comunes en las personas mayores18.
Sin embargo, debe considerarse antes de prescribir o continuar con las estatinas para pacientes adultos mayores, que la combinación de múltiples efectos adversos, está en consonancia con los datos del estudio ALLHAT-LLT35, que no encontró ningún beneficio cuando se administró pravastatina para prevención primaria a adultos mayores (75 años o más) con hiperlipidemia moderada e hipertensión arterial, de hecho, se observó un aumento de la mortalidad por todas las causas.
Las evidencias son escasas y débiles sobre uso de estatinas a partir de los 80 años7. En este trabajo se encontró solo 3 estudios6,7 que abordan específicamente el uso de estatinas a partir de los 80 años o más y todos con diseño de tipo observación. La mayoría de los trabajos tiene un corte de edad de 75 años o más16-19,22,31,35,36. Asimismo, el ensayo STAREE28 tiene un punto de corte en la edad de 70 años o más. En este sentido, las guías y consensos actuales son prudentes en sus recomendaciones.
Mortensen y Falk2 se preguntan ¿Por qué el límite de edad en las recomendaciones de estatinas basadas en el riesgo, si la ECV aumenta con la edad? Las pautas establecen claramente que después de los 75 años de edad, hay muy pocos datos y pruebas adecuadas para una recomendación sólida de estatinas basada en el riesgo, y el riesgo de Framingham no ha sido suficientemente validado para mayores de 75 años, similar situación con la evaluación de riesgo utilizando SCORE (recomendada por la guía ESC/EAS), porque es aplicable hasta los 65 años.
Para los pacientes adultos mayores con pronóstico limitado por una enfermedad avanzada, la interrupción de la terapia con estatinas es seguro y puede asociarse con beneficios que incluyen una mejor calidad de vida, el uso de menos medicamentos y una reducción en los costos de medicamentos(37).
Por lo tanto, la decisión final sobre la estrategia terapéutica con estatinas en personas ancianas, con mayor riesgo de desarrollar ECV, debe basarse siempre en un análisis cuidadoso de la salud general del paciente y en la presencia de anomalías metabólicas o interacciones farmacológicas (polifarmacia) que puedan conllevar un riesgo mayor2,17.
CONCLUSIÓN
El uso de la estatinas en la prevención secundaria está claro, y los beneficios son mayores que los eventuales efectos adversos, pero en la prevención primaria, aún hay controversias.
La evidencia existente sobre el uso de la estatina en la prevención primaria, sugiere considerar el colesterol total (no la fracción LDL) en función de otros factores de riesgos modificables.
Los riesgos de efectos adversos pueden incrementarse en los adultos mayores, en el contexto de polifarmacia por las interacciones farmacológicas y las principales comorbilidades que son más comunes en las personas mayores, en especial en aquellos pacientes con uso prolongado y a dosis alta de estatinas.
Las guías respaldan el uso en la prevención secundaria, y recomiendan evaluar el riesgo y la situación del paciente individual, principalmente en mayores de 80 años, antes de iniciar en la prevención primaria, en particular en aquellos pacientes sin factores de riesgos, porque las evidencias son escasas y débiles.
Se esperan los resultados de los ensayos clínicos en adultos mayores de 70 años para definir su eficacia y seguridad, aunque quedará pendiente un ensayo similar específicamente en las personas de 80 años o más.