INTRODUCCIÓN
La hemicorea es un trastorno que causa un movimiento anormal, no rítmico, continuo, que afecta a un lado del cuerpo. Puede presentarse como una manifestación de una lesión cerebrovascular a nivel de los ganglios basales contralaterales o como una complicación neurológica de otros trastornos sistémicos. Su asociación a condiciones metabólicas es rara y en muchas ocasiones, por su baja frecuencia de presentación, se subestima en la práctica clínica 1,2. Dentro de este grupo se considera como etiología más común a la hiperglucemia, resultante de la diabetes mellitus mal controlada o de nueva aparición, aunque su prevalencia alcanzó solo el 1% del total de casos de corea en un estudio reciente realizado en los Estados Unidos 3.
La patogénesis de este tipo de corea secundaria a hiperglicemia no se conoce del todo, pero se han sugerido múltiples teorías. No obstante, estudios publicados han sido capaces de explicar las principales características de la enfermedad, mostrando un aparente predominio en población de edad avanzada, asiáticos y en el género femenino por razones poco claras 4-7.
La sintomatología tiende a mostrar movimientos anormales e involuntarios que con mayor frecuencia muestran una afectación unilateral de las extremidades y que fluyen de una parte del cuerpo a otra 6. Generalmente se asocia a un área hiperdensa en la tomografía computarizada o una señal hiperintensa potenciada en T1 en los ganglios basales en la resonancia magnética.
REPORTE DEL CASO
Paciente femenina de 75 años de edad, de etnia indígena de nacionalidad ecuatoriana, sin antecedentes patológicos personales o familiares de interés, acude al Departamento de emergencias por presentar movimientos involuntarios, continuos, breves e insostenibles a nivel de miembros derechos de 3 días de evolución. Los mismos comenzaron en el miembro superior derecho y luego progresaron hacia el miembro inferior ipsilateral. Esta condición se volvió severa e impidió realizar las actividades diarias y la deambulación. Los movimientos desaparecían con el sueño. El cuadro clínico se acompañó de síntomas osmóticos (polidipsia y poliuria) durante el tiempo en que se desarrollaba la hemicorea.
Al examinar a la paciente se encontraba afebril, normotensa. La exploración neurológica mostró una paciente consciente, orientada, el resto del examen neurológico fue normal con excepción de los movimientos involuntarios. Se planteó como diagnóstico la hemicorea.
Para el análisis etiológico de la misma y sus repercusiones se solicitaron los exámenes con los siguientes resultados: glucosa capilar 470,5 mg/dL, ausencia de cetonas en sangre y en orina, hemoglobina glicosilada 15,4%. El hemograma, sodio, potasio y demás electrolitos, perfil de coagulación, niveles de ceruloplasmina, pruebas de función hepática, vitamina B12, hormona estimulante de la tiroides y el perfil lipídico se encontraban dentro de lo normal.
Se realizó una tomografía axial computarizada donde se observó hiperdensidad circunscrita en el núcleo lenticular izquierdo (putamen y globo pálido), sin evidencia de otra patología intracraneal aguda (Figura 1A). Este hallazgo fue confirmado con la resonancia magnética nuclear que reportó hiperintensidad en T1 del núcleo lenticular izquierdo predominantemente a nivel del putamen, sin otras alteraciones (Figura 1B).
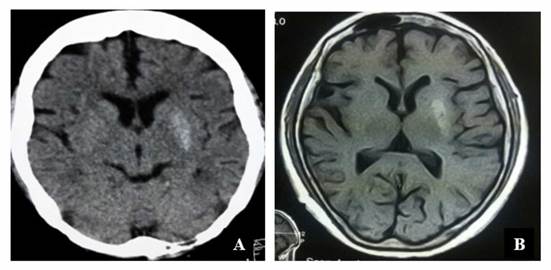
Figura 1A Figura 1B Tomografía axial computarizada de cráneo: se observa hiperdensidad circunscrita en núcleo lenticular izquierdo que abarca globo pálido y putamen de hemisferio izquierdo. Además, leve atrofia cortical global, sin evidencia de otra patología intracraneal aguda Resonancia magnética nuclear: se evidencia hiperintensidad en T1 de núcleo lenticular izquierdo.
Se excluyeron otras hipótesis de diagnóstico como un accidente cerebro vascular isquémico, enfermedad de Wilson, enfermedad de Huntington, corea de Sydenham, concluyendo como diagnóstico definitivo hemicorea secundaria a hiperglucemia no cetósica. Se inició la terapia de disminución de la glucosa en sangre con insulina NPH, con una rápida normalización de estos niveles. Sin embargo, no se observó una mejoría significativa del trastorno del movimiento.
Si bien existen tratamientos de primera línea como la tetrabenazina y otros, al no estar disponibles en el mercado, se inició terapia con neurolépticos atípicos (quetiapina) que a pesar de tener baja evidencia en el control de discinesia existen casos reportados y fue lo que estuvo al alcance de la paciente, teniendo una mejoría evidente después de 7 días. Fue dada de alta sin una recuperación completa de los síntomas. Cinco meses después, la paciente persistió con los movimientos coreiformes, incluso después de ajustar la dosis de quetiapina al máximo y de estar en un nivel de hemoglobina glicada <6% durante más de 1 mes.
La segunda resonancia magnética nuclear no evidenció nuevas lesiones. Sin embargo, mostró la persistencia de la lesión hiperintensa en T1 de los ganglios basales izquierdos, de acuerdo con los síntomas recurrentes (Figuras 2A y 2B).
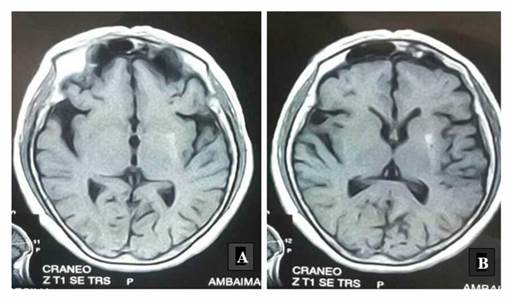
Figuras 2A y 2B Resonancia magnética nuclear de control que evidencia persistencia de hiperintensidad en T1 del núcleo lenticular izquierdo.
Durante el último examen clínico, nueve meses después del inicio y aún con control metabólico óptimo y tratamiento neuroléptico, la paciente persistió con movimientos coreiformes leves de las extremidades mencionadas.
El video con detalles semiológicos está disponible en: https://youtu.be/dTYANJnKSqk
DISCUSIÓN
La hemicorea puede ser la primera expresión clínica de una diabetes mellitus pobremente controlada o de nueva aparición. Las manifestaciones de este síndrome pueden aparecer después de corregida la hiperglicemia o incluso en casos de hipoglicemia. A partir de esta infrecuente asociación radica la dificultad de su diagnóstico, especialmente en pacientes sin conocimiento previo de diabetes mellitus o pobremente controlada 9.
La patogénesis de este tipo de corea no se conoce del todo, pero se han sugerido varias teorías. Entre ellas, el compromiso de la autorregulación cerebral causado por la hiperglucemia que desencadena un proceso de hipoperfusión y la activación del metabolismo anaeróbico, además del agotamiento del ácido gammaaminobutírico en las neuronas de los ganglios basales y una reducción en la síntesis de acetilcolina 11,12. Otro factor relacionado es el desarrollo de hemorragias petequiales o infartos estriatales, el incremento en la viscosidad de la sangre, que puede alterar la barrera hematoencefálica llevando a acidosis intracelular y falla metabólica regional 13,14. Finalmente, un aumento en la sensibilidad de los receptores de dopamina durante el período posmenopáusico 14-16.
Se excluyeron otras hipótesis diagnósticas como la enfermedad de Huntington, que tiene una evolución subaguda o crónica asociada a deterioro cognitivo y en la mayoría de casos de transmisión hereditaria. Se caracteriza por un empeoramiento progresivo de la sintomatología, siendo el grupo de edad más frecuente de inicio de 30 a 50 años de edad, aspectos discordantes con lo encontrado en el presente caso 17. El accidente cerebro vascular isquémico, caracterizado por déficit neurológico relacionado al área cerebral comprometida por la isquemia, mostrándose como áreas hipodensas evidenciadas en la TAC, fue otro diagnóstico diferencial. Cabe resaltar que los ganglios basales presentan con mayor frecuencia lesiones hemorrágicas de tipo petequiales, razón por lo que se descarta como posibilidad diagnóstica en este caso 18.
En la enfermedad de Wilson los hallazgos típicos como el anillo de Kayser-Fleischer o las cataratas por depósito de cobre no se evidenciaron, así como las lesiones por resonancia magnética características en la sustancia blanca en el tallo cerebral y cerebelo, además de tener los niveles de cobre sérico, cobre en orina de 24 horas y ceruloplasmina sérica normales, razones por las cuales se descartó esta etiología 19. La corea de Sydenham, enfermedad caracterizada por presentarse en pacientes pediátricos, de entre 5 a 15 años, con antecedente de infección faríngea por estreptococo hemolítico del grupo A (S. pyogenes) se presenta concomitantemente a otros síntomas de la fiebre reumática como la carditis o artritis. A pesar de ser una causa de corea se descarta como etiología potencial en el presente caso 20. Se concluyó como diagnóstico definitivo hemicorea secundaria a hiperglucemia no cetósica.
Adicionalmente, los cambios en la tomografía por emisión de positrones en el metabolismo de la glucosa en los ganglios basales se han descrito en la literatura y se han identificado como un resultado directo de cambios histológicos como la isquemia, la muerte celular y la gliosis 14.
En el metaanálisis. de informes de casos publicado por Gómez Ochoa et al., la ausencia de neurolépticos, la participación negativa del núcleo lentiforme en la tomografía axial computarizada y resonancia magnética nuclear y la edad de más de 78 años se asociaron con una mayor probabilidad de recuperación clínica completa en comparación con aquellos sin estas condiciones clínicas, factores que pueden ser de gran utilidad para el asesoramiento del paciente (15. En nuestro caso, la paciente no cumplió con ninguno de los criterios mencionados, lo que la coloca en un mayor riesgo de tener síntomas residuales.
Por otro lado, existen tratamientos de primera línea como la tetrabenazina, el trihexifenidil y el haloperidol, entre otros, pero al no estar disponibles en el mercado ecuatoriano, se inició terapia con neurolépticos atípicos (quetiapina) que a pesar de tener baja evidencia en el control de discinesia existen casos exitosos reportados y fue lo que estuvo al alcance de la paciente. Con este fármaco se intentó el bloqueo postsináptico dopaminérgico dando buenos resultados, teniendo una mejoría evidente y una evolución favorable. Sin embargo, en el transcurso de la evolución de la patología, se cambió el tratamiento a haloperidol (primera opción de tratamiento), ya que en el momento agudo de la patología no fue posible, presentando ausencia de movimientos involuntarios.
Finalmente, la mayoría de los casos logran una mejoría total cuando se alcanza un control metabólico adecuado. Sin embargo, el interés en nuestra paciente radica en la larga duración de los movimientos coreiformes a pesar del tratamiento farmacológico y el control metabólico, correlacionados con la presencia de una lesión residual que persiste en el tiempo. El deterioro con secuelas irreversibles podría relacionarse con lesiones hiperglucémicas inusualmente graves. Las lesiones observadas en las imágenes en este caso también revelan una lesión residual.














