INTRODUCCIÓN
La disminución de las tasas de mortalidad de 1990 a 2016 ha llevado a un aumento de la esperanza de vida, al envejecimiento de la población mundial y a una expansión de enfermedades de baja mortalidad con una heterogeneidad considerable entre las diferentes causas, lugares, edades y sexos. Ello ha generado un creciente número de personas con comorbilidades 1-4.
La comorbilidad se define como la presencia de enfermedades coexistentes o adicionales en relación al diagnóstico inicial o enfermedad guía 2,5. La comorbilidad puede afectar la capacidad de funcionar de los individuos afectados y su supervivencia. Es un problema más frecuente en grupos etarios avanzados y contribuye a la aparición de eventos adversos de salud como discapacidad, mala calidad de vida, deterioro funcional, dependencia, institucionalización, hospitalización y muerte 6. Las consecuencias de la comorbilidad son múltiples: modula la evolución de las enfermedades concurrentes, altera la eficacia de los tratamientos, aumenta las posibilidades de iatrogenia y eventos adversos, aumenta el riesgo de hospitalización, prolonga la estadía hospitalaria, empeora la calidad de vida, aumenta el riesgo y severidad de discapacidad y dependencia, incrementa el riesgo de muerte 5. Su reconocimiento es importante porque el tratamiento de una enfermedad puede agravar otras y porque puede ser usado como un indicador para pronosticar la duración de la permanencia en el hospital, calcular costos intrahospitalarios y el estado al alta. Su importancia se debe a que identifica a sujetos con fragilidad, susceptibles de alteraciones funcionales, y por su elevada frecuencia sobre todo en añosos. Se reporta que 24% de los mayores de 65 años y 31,4% de los mayores de 85 años padecen cuatro o más condiciones crónicas 5,7,8.
La comorbilidad se suele medir por la suma del número de enfermedades presentes en un paciente, diferenciando el diagnóstico principal de los secundarios (9). Existen varios instrumentos para medir la comorbilidad: Cumulative Illness Rating Scale, el índice de Kaplan-Fenstein, el Index of CoExistent Disease, Total Illness Burden Index y índice de Charlson 5,8,10. El índice de comorbilidades de Elixhauser es una lista de 30 afecciones que permiten calcular el riesgo de muerte pero no otorga ningún peso al tipo de patología como lo aplica el índice de Charlson 11.
El índice de comorbilidad de Charlson es un instrumento que predice las complicaciones de la suma de ciertas enfermedades, como la capacidad funcional al alta y la mortalidad 3,12-14. Esta correlación entre el índice de Charlson y la mortalidad se ha demostrado en diferentes patologías: accidente vascular cerebral isquémico o hemorrágico 15-17, enfermedad pulmonar obstructiva crónica 18, infarto agudo de miocardio 19, neumonía de la comunidad 20, insuficiencia renal crónica en hemodiálisis 21,22, traumatismo craneoencefálico 23, lesión encefálica no traumática 24, demencia 25, insuficiencia cardiaca 26,27, linfomas 28, cáncer de pulmón 29. Este índice también predice los costos de atención en salud en relación a las comorbilidades 30,31 y las readmisiones a los servicios de urgencias 32. Un estudio a gran escala realizado en diversos hospitales del Brasil encontró que el índice de Charlson <3 se asoció a mortalidad 10-14% pero con un índice >3 la proporción aumentó a 28% 11.
Al índice de comorbilidad de Charlson se lo puede agrupar en base al rango etario de los pacientes pues se ha demostrado que a partir de los 50 años aumenta el riesgo de mortalidad intrahospitalaria 6,7. En un estudio español, la mortalidad hospitalaria fue 9,1% en menores de 90 años y 21,8% en los nonagenarios (p < 0,001) 13.
Los pacientes hospitalizados en salas de Clínica Médica generalmente son de mayor edad y padecen múltiples enfermedades concomitantes. Además, son heterogéneos en términos de la gravedad, riesgo de eventos adversos, estado funcional y cognitivo, prioridades y preferencias personales y resultados de tratamiento deficientes 33. Aún así, reconocer el grado de comorbilidad puede ayudar a tomar decisiones médicas y administrativas por lo cual todo servicio asistencial debería identificar el tipo de patologías que atiende.
La multimorbilidad se asocia con una mayor utilización de los servicios de salud, la polifarmacia y supone una carga importante para el sistema sanitario. Una mala comprensión de la multimorbilidad contribuye en parte al tratamiento subóptimo de las enfermedades crónicas 4,16,34. Un adecuado conocimiento del manejo de la comorbilidad puede modificar los tratamientos estandarizados, ayuda a priorizar actuaciones médicas y evita tratamientos innecesarios en pacientes terminales 5,35.
La tasa de mortalidad sigue utilizándose como medida de efectividad de los servicios hospitalarios 11. Pero la complejidad de los pacientes de cada servicio sanitario podría afectar esa tasa y la duración de la internación. Siendo el Hospital Nacional un centro de alta complejidad de la red de Salud Pública del Paraguay, se espera que la tasa de mortalidad sea diferente a la de otros centros de menor complejidad. No se tienen esos datos, sobre todo en el área de internación de Clínica Médica.
Los objetivos de esta investigación fueron determinar el efecto de las comorbilidades en la duración de la internación y en la mortalidad intrahospitalaria de los pacientes ingresados en el Servicio de Clínica Médica del Hospital Nacional (Itauguá, Paraguay) y del Hospital Militar Central (Asunción, Paraguay) en 2019. Además, establecer las características demográficas (edad, sexo, procedencia), describir los diagnósticos de ingreso con el índice de comorbilidad de Charlson y relacionar el mismo con la duración de la hospitalización y la mortalidad intrahospitalaria.
MATERIALES Y MÉTODOS
Diseño: cohortes prospectivas
Población de estudio:
Cohorte 1: varones y mujeres, mayores de 16 años, ingresados al Servicio de Clínica Médica del Hospital Nacional (Itauguá, Paraguay) y del Hospital Militar Central (Asunción, Paraguay) entre marzo y julio 2019 con IC ≤3.
Cohorte 2: varones y mujeres, mayores de 16 años, ingresados al Servicio de Clínica Médica del Hospital Nacional (Itauguá, Paraguay) y del Hospital Militar Central (Asunción, Paraguay) entre marzo y julio 2019 con IC ≥4.
Criterios de inclusión:
Todos los pacientes admitidos al Servicio de Clínica Médica desde el Dpto. de Urgencias y los consultorios externos en el periodo marzo-julio 2019.
Criterios de exclusión:
Pacientes derivados del Servicio de Terapia Intensiva de Adultos.
Expedientes incompletos
Muestreo: no probabilístico, de casos consecutivos
Variables:
Demográficas: edad, sexo, procedencia
Independiente: diagnósticos del índice de comorbilidad de Charlson 5
Dependientes: duración de la hospitalización, mortalidad intrahospitalaria.
Definiciones operacionales:
Índice de comorbilidad de Charlson: recuento de puntaje obtenido de la suma de comorbilidades de 19 condiciones médicas con niveles de severidad crecientes: 1 punto: infarto del miocardio, insuficiencia cardiaca congestiva, enfermedad vascular periférica, demencia, enfermedad pulmonar crónica, enfermedad del tejido conectivo, úlcera gastroduodenal, enfermedad hepática leve, diabetes (sin complicaciones); 2 puntos: diabetes con daño a órgano blanco, hemiplejia, enfermedad renal moderada o severa, tumor sólido secundario (no metastásico), leucemia, linfoma; 3 puntos: enfermedad hepática moderada o severa, 6 puntos: tumor sólido secundario (metastásico) y SIDA 2.
Rango etario: a partir de los 50 años y por cada decenio se agregará un punto al índice de comorbilidad de Charlson 6.
Reclutamiento:
Se solicitó permiso a las autoridades hospitalarias para la realización de esta investigación. Al ingreso de los pacientes que reunían los criterios de inclusión se recabaron las variables demográficas y se determinaba el índice de comorbilidad de Charlson con los datos obrantes en los expedientes médicos. Al alta, se recababan la duración de la hospitalización y la mortalidad intrahospitalaria.
Gestión de datos:
Las variables fueron registradas en fichas técnicas por los autores, debidamente capacitados. Luego fueron transcriptas a planilla electrónica. Se realizó estadística descriptiva con el programa estadístico Epi Info 7©. Las variables cualitativas se expresaron en frecuencias y porcentajes, las cuantitativas en medias y desvío estándar. Se dicotomizó el índice de comorbilidad de Charlson usando como punto de corte de severidad al valor 3 puntos 9,12,18,28,34. Se aplicó la prueba chi cuadrado para calcular el RR (IC 95%) de mortalidad por cohorte. Se aplicó la prueba t de Student (ó Kruskall Wallis) para calcular la media (mediana) de los días de internación por cohorte. Se consideró significativa toda p<0,05.
Hipótesis:
H0: no existe diferencia estadísticamente significativa entre la severidad del índice de comorbilidad de Charlson y el tiempo de estancia hospitalaria.
Ha: existe diferencia estadísticamente significativa entre la severidad del índice de comorbilidad de Charlson y el tiempo de estancia hospitalaria.
H0: no existe diferencia estadísticamente significativa entre la severidad del índice de comorbilidad de Charlson y la mortalidad intrahospitalaria.
Ha: existe diferencia estadísticamente significativa entre la severidad del índice de comorbilidad de Charlson y la mortalidad intrahospitalaria.
Cálculo del tamaño de muestra: se utilizó el programa estadístico Epi Dat 3.1. Se esperó una mortalidad de 10% en la cohorte 1 y 28% en la cohorte 2 11. Para una potencia 80% e IC 95%, el tamaño mínimo por cohorte fue 75 sujetos.
Aspectos éticos:
Se respetó la confidencialidad de los datos personales. No se requirió consentimiento informado pues no hubo intervención y los datos se extrajeron de los expedientes médicos. No se discriminó a los sujetos por ningún motivo. No existió posibilidad de daño ni maleficencia. Los pacientes fueron tratados por los médicos del Servicio de Clínica Médica según los protocolos vigentes. Los resultados del estudio serán entregados a las autoridades. No existen conflictos de interés comercial.
El protocolo de investigación fue evaluado y aprobado por el Comité de Investigación y el de Ética de la Facultad de Medicina de la Universidad Privada del Este.
RESULTADOS
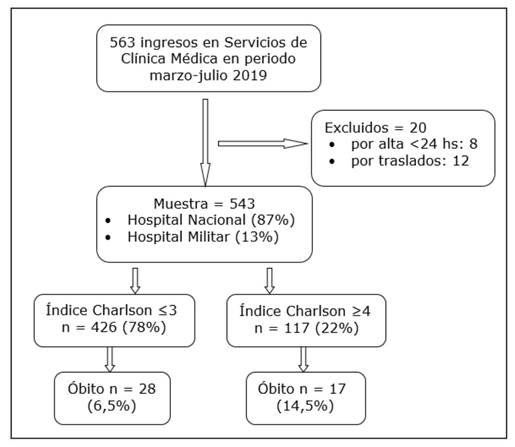
Durante el periodo inicial de esta investigación fueron contactados 563 pacientes pero 20 fueron descartados pues fueron trasladados a otros Servicios. La muestra se constituyó hasta la fecha con 543 sujetos, 471 (87%) del Hospital Nacional y 72 (13%) del Hospital Militar. Hubo predominio de los varones: 305 casos (56%). La edad media de toda la muestra fue 52±20 años (rango 16-95 años). La mayoría (25%) de los pacientes del Hospital Nacional procedía de ciudades circunvecinas (Itá e Itauguá) mientras que para el Hospital Militar era de Asunción (29%).
La mediana del índice de Charlson fue 2 (rango 0-12), predominando los casos de enfermedad renal crónica (tabla 1).
Tabla 1 Distribución de las enfermedades según el índice de Charlson en pacientes de Servicios de Clínica Médica (n 543)

En 119 casos (22%) el índice fue 0 punto y las patologías más frecuentes correspondieron a neumonía de la comunidad (17%), celulitis (10%), politraumatismos (8%), abscesos (7%), septicemia (5%), crisis asmáticas (4%). En 2% se presentaron casos de influenza, artritis séptica, flebotrombosis, hematoma subdural, infección urinaria, mielitis transversa, osteomielitis, anemia ferropénica, artrosis, hipertiroidismo, orquiepididimitis urliana y tuberculosis. Los casos más raros (1%) correspondieron a dengue grave, gota aguda, preeclampsia, pénfigo, herpes zoster, vasculitis, nefrolitiasis, meningitis aguda, hemofilia, hernia discal, hipotiroidismo, crisis addisoniana, farmacodermia y pancreatitis aguda.
Agrupando a toda la muestra en un punto de corte (índice ≤3) se conformaron las cohortes, que evolucionaron con diferente mortalidad según se observa en cuadro 1.
El riesgo de óbito fue mayor en la cohorte con Índice de Charlson≥4: RR 2,2 IC 95% 1,2-3,8 (p 0,005 prueba chi2). La mediana de días de internación fue 15 días en la cohorte con Índice de Charlson ≤3 vs. 11 días en la otra cohorte (p 0,1 prueba Kruskal Wallis).
DISCUSIÓN
La comorbilidad se diferencia de la pluripatología o multimorbilidad pues en ésta existe concurrencia de varias enfermedades sin relación o dependencia entre sí. No identifica la patología índice o principal, todas tienen la misma categoría de importancia 4,5. Llamó la atención que los sujetos de esta muestra con índice 0 eran portadores de patologías graves que no se encuentran tipificadas en el índice descrito por Charlson. Tal vez este índice debería adecuar sus criterios a las patologías emergentes o regionales como el caso del dengue o la neumonía asociada al virus H1N1 detectados en estos Servicios 36.
El índice de Charlson fue creado como un sistema de evaluación de la esperanza de vida a los diez años, en dependencia de las comorbilidades del sujeto y de la edad en que se evalúa. Se utilizó una cohorte de pacientes con cáncer del Hospital New York en 1984. Inicialmente adaptado para evaluar la supervivencia al año, se adaptó finalmente en su forma definitiva para supervivencia a los 10 años. Sin embargo, con el tiempo, los diagnósticos se han cambiado y el índice se ha utilizado para otros propósitos y situaciones 37. Aún así, no contempla muchas afecciones como los diagnósticos en esta muestra.
Si bien el riesgo de óbito intrahospitalario es multidimensional, el índice de comorbilidad de Charlson es un instrumento estandarizado que permite objetivar una faceta de ese riesgo y aplicarlo para comparaciones en el tiempo y entre otros servicios 11,38.
La mediana del índice de Charlson detectada en esta muestra (2 puntos) refleja la relativa baja complejidad de los pacientes de estos Servicios de Clínica Médica. Aún así, se encontró relación estadísticamente significativa entre el puntaje elevado (≥4) con la mortalidad, lo que valida este índice como predictor de desenlaces fatales, a pesar de no incluir a las patologías regionales o prevalentes en estos hospitales. Pero no se pudo demostrar la hipótesis de que a mayor índice de Charlson mayor estancia media pues no hubo correlación significativa (r -0,009).
La nefropatía crónica fue la afección más frecuente debido a que estos hospitales son centros de referencia para hemodiálisis de la red de salud pública.
Se ha considerado al índice de comorbilidad de Charlson como un método restrictivo que infraestima la prevalencia de comorbilidades, al menos en pacientes mayores, pero es simple y fácil de usar y es el método más ampliamente aplicado y validado para medir la comorbilidad 9. Otra desventaja es que no mide la capacidad funcional 2. No obstante, es útil para estratificar a una población dada en grupos de riesgo similar, es de rápida aplicación y presenta buena fiabilidad interobservador 5,8.
Un estudio realizado en un Servicio de Medicina Interna de España halló que el punto de corte del IC <3 puntos se asoció con una mediana de 10 días de internación y mortalidad intrahospitalaria del 10% comparado con el grupo de IC >3 puntos en quienes hubo 12 días de internación y mortalidad 13%. Ambos desenlaces fueron estadísticamente significativos 9. Estos valores de mortalidad se asemejan bastante de los hallados en esta muestra, pero no con respecto a los días de internación posiblemente por las diferencias estructurales de los hospitales en cuestión.
La debilidad de esta investigación es que no se realizó un muestreo aleatorio que permita extrapolar los datos a la población del país pero al ser un estudio de dos centros le genera cierta robustez para este fin. Se recomienda aplicar este índice a pacientes de servicios privados del país y evaluar el efecto de la infraestructura hospitalaria en los desenlaces de los pacientes clínicos.
CONCLUSIÓN
Predominaron los sujetos del sexo masculino (56%). La edad media fue 52±20 años. La mediana del índice de Charlson en dos Servicios de Clínica Médica fue 2. La patología más frecuente fue la enfermedad renal crónica (14,3%). La mortalidad fue 6,5% en la cohorte con Índice de Charlson ≤3 y 14,5% en la cohorte con Índice de Charlson ≥4 (p 0,005). No se halló asociación estadísticamente significativa entre este índice y la duración de la internación.