INTRODUCCIÓN
La neutropenia suele ser una consecuencia directa de la administración de drogas quimioterápicas debido a que uno de los principales efectos secundarios del tratamiento antiproliferativo es su toxicidad medular1. Si bien ocurre con mayor frecuencia en patologías oncológicas no es específica de pacientes con cáncer y puede observarse en otras enfermedades en las que exista una noxa que favorezca la granulocitopenia. Durante estos episodios de neutropenia la fiebre es una complicación usual, con una frecuencia de 6 a 8% después de la quimioterapia convencional y hasta 40% en pacientes que reciben quimioterapia intensiva2. Entre 48 y 60% de los pacientes neutropénicos que inician un síndrome febril sufren una infección y hasta 20% de aquellos con recuento de neutrófilos menor de 500 presentan bacteriemia3. Esto por lo general constituye una emergencia terapéutica pues los pacientes se hallan expuestos a invasión de gérmenes que pueden producir septicemias y muerte. Dependiendo de la serie estudiada, la mortalidad atribuible en los pacientes hematológicos oscila entre 4 y 9%4.
La Sociedad Americana de Enfermedades Infecciosas define la neutropenia como el recuento de neutrófilos <500/mm3, ó <1.000/mm3 que se prevea vaya a bajar de 500 mm3. Considera fiebre como una toma aislada de temperatura ≥ de 38,3ºC ó ≥ 38ºC en dos tomas separadas por al menos durante una hora5.
La neutropenia febril (NF) es una complicación que depende de varios factores tales como: edad, tipo de cáncer, fármacos empleados en la quimioterapia, etcétera6. Para los pacientes esta NF significa aumentar y prolongar las hospitalizaciones, elevar el costo del tratamiento, retrasar los nuevos ciclos de quimioterapia e incluso aumenta la mortalidad, la que sobrepasa el 30% en aquellos que presentan bacteriemia7.
Según cuál sea la enfermedad de base, el estado inmunológico, las comorbilidades y el tipo de intervención (esquema de quimioterapia, toxicidad hematológica intrínseca, dosis y duración), entre otras características, se modifica el riesgo de desarrollar NF, su gravedad y finalmente su pronóstico. En la actualidad se estima que, de manera global, 60 a 85% de los adultos con cáncer hematológico y quimioterapia desarrollarán una NF. Conociendo el impacto de la NF en la mortalidad de los pacientes, es claro desde los años 60 que se debe iniciar de manera precoz antibióticoterapia de amplio espectro; un retraso en su inicio se relaciona con una mortalidad alta inclusive de hasta 70%8.
El enfoque diagnóstico y el manejo del paciente que cursa con un episodio de NF fueron uniformes hasta principios de los años 90, basándose en una pronta hospitalización e inicio de terapia antimicrobiana empírica, de amplio espectro, cuya duración dependía de la resolución del cuadro febril y la recuperación de la médula ósea. En los últimos 10 a 15 años, distintos grupos de investigadores han intentado adoptar un acercamiento terapéutico más racional según sea la gravedad de cada uno de los episodios. Se ha buscado definir mediante parámetros objetivos qué factores predicen que un episodio de NF sea de alto o bajo riesgo para cursar con una infección bacteriana invasora, infección bacteriana significativa o bacteriemia, definiciones que varían entre distintos autores. Así, se han explorado factores relacionados con la patología oncológica, la presencia de comorbilidades, el grado de depresión medular, y aspectos relacionados con el propio episodio infeccioso9.
La categorización en grupos de diferente riesgo permite la realización de estrategias de manejo selectivo con un tratamiento conservador para los episodios de bajo riesgo, con importantes beneficios tanto para el paciente como para los sistemas de salud. Actualmente, el éxito de cualquier terapia selectiva se basa en la capacidad de definir de manera correcta los grupos de riesgo. En el año 2000, Klastersky y cols. publicaron el modelo de predicción de riesgo de la Multinational Association for Supportive Care in Cancer (MASCC) basado en un estudio que analizó cerca de 1.000 episodios de NF10. Actualmente es el modelo que permite realizar el cálculo del índice de riesgo basado en ciertas características:
● carga de la neutropenia febril, es decir, el estado clínico general del paciente en el momento de la presentación con fiebre neutropénica. Clasifica a los pacientes en aquellos sin síntomas o con síntomas leves con 5 puntos. Los síntomas moderados, con 3 puntos y los síntomas severos o moribundos, 0 puntos.
● sin hipotensión (presión arterial sistólica>90 mm Hg): 5 puntos.
● no hay enfermedad pulmonar obstructiva crónica: 4 puntos
● tumor sólido o cáncer hematológico, sin antecedentes de infecciones fúngicas anteriores: 4 puntos.
● sin deshidratación que requiera fluidos parenterales: 3 puntos.
● estado de pacientes ambulatorios en el momento de inicio del síndrome de fiebre neutropénica: 3 puntos.
● edad <60 años: 2 puntos.
La puntuación máxima alcanzable es de 26. Una puntuación ≥21 predice aquellos pacientes con bajo riesgo de complicaciones médicas graves y aquellos para quienes el tratamiento ambulatorio con un régimen antibacteriano empírico oral puede ser seguro11. Una puntuación <21 predice aquellos pacientes con alto riesgo de complicaciones médicas graves. El índice de riesgo MASCC ha clasificado correctamente a los pacientes de bajo riesgo y de alto riesgo en el 98 y el 86% de los casos, respectivamente, dando una sensibilidad, especificidad y valor positivo y predictivo negativo de 95, 95, 98 y 86 por ciento, respectivamente11.
El índice de riesgo MASCC puede predecir la probabilidad de muerte, tomando el cuenta el puntaje. Si el mismo es <15 existe la probabilidad en 29%; entre 15 y 21 puntos: 9% y ≥21 puntos: 2%12,13.
Una de las críticas del índice de riesgo MASCC es la falta de una definición estandarizada del criterio "carga de la neutropenia febril", que puede ser confusa o interpretada de manera diferente por los médicos. Otro punto importante es que el índice de riesgo MASCC no incluye la duración de la neutropenia como criterio, aunque esto se considera un importante predictor de riesgo. Otra crítica es que el índice de riesgo MASCC fue desarrollado utilizando poblaciones heterogéneas de pacientes y que no puede aplicar de manera óptima en todas las poblaciones12,13.
El manejo terapéutico de la NF incluye la profilaxis primaria, la profilaxis secundaria, la terapia empírica y la terapia preventiva. La profilaxis primaria implica la administración de un medicamento antimicrobiano para prevenir la infección en los pacientes con mayor riesgo. La profilaxis secundaria implica la administración de dosis profilácticas de un medicamento antimicrobiano para prevenir la infección recurrente14. La terapia empírica se refiere a la iniciación de la misma en el momento de la aparición de fiebre neutropénica, pero antes de un diagnóstico etiológico de la infección. La terapia antimicrobiana empírica es una parte estándar de la gestión de la NF. La terapia preventiva implica la iniciación de la terapia basada en el cribado con un ensayo sensible microbiológico (por ejemplo, la detección de antígeno o ensayos moleculares) en un intento de detectar la presencia de un patógeno específico o infección subclínica temprana. Los pacientes cuyas infecciones son detectadas usando un enfoque preventivo son tratados para evitar la progresión de la enfermedad invasiva. Un enfoque preventivo a veces se utiliza para el tratamiento antimicótico15.
La recomendaciones nacionales e internacionales sugieren diferentes esquemas antimicrobianos según la condición del paciente con NF, pero para establecer su aplicabilidad se recomienda conocer la etiología local de los episodios de NF en cada centro. Por ello se impone identificar las causas de las infecciones en los episodios de NF en pacientes adultos del Hospital Nacional, centro de referencia de patologías complejas de la red de Salud Pública del Paraguay.
Los objetivos de esta investigación fueron describir las características clínicas y demográficas de pacientes adultos con NF, determinar los agentes patógenos más comunes asociados a la NF, aplicar el índice de riesgo MASCC, clasificar los factores de riesgo asociados a la NF, describir la respuesta al tratamiento empírico y la mortalidad.
MATERIAL Y MÉTODOS
Diseño: observacional, descriptivo, transversal, retrospectivo y prospectivo
Población de estudio:
Varones y mujeres, mayores de edad, con diagnóstico de NF de cualquier etiología que acuden al Dpto. de Medicina Interna del Hospital Nacional (Itauguá, Paraguay) entre los años 2010 al 2016.
Muestreo: no probabilístico, de casos consecutivos.
Variables:
Demográficas: edad, sexo, procedencia.
Clínicas: comorbilidades, recuento de glóbulos blancos y neutrófilos, aislamientos microbianos, órganos infectados, tratamiento recibido, respuesta al tratamiento, desenlace final, índice de riesgo MASCC
Gestión de datos: se acudió al libro de registro de ingresos para detectar a los pacientes internados con NF en el Dpto. de Medicina Interna, de donde se extrajeron los datos. Las mismas fueron sometidas a estadística descriptiva con el programa EPI INFO 7(c). Las variables cualitativas se expresaron en porcentajes y las cuantitativas en media±DS.
Aspectos éticos: se respetaron los Principios de la Bioética. Se mantuvo al máximo la confidencialidad de los datos personales. Este protocolo fue sometido a evaluación por el Comité de Ética de la Facultad de Medicina de la Universidad Nacional de Itapúa. La autora declara que no existen conflictos de interés comercial.
RESULTADOS
Fueron detectadas 73 historias clínicas de pacientes neutropénicos y se identificaron 41 pacientes con el diagnóstico de NF, de los cuales 18 (43,9%) eran del sexo masculino y 23 (56,1%) del sexo femenino. La media de edad fue 52±13 años (rango de 18-85 años). Los pacientes provenían en su mayoría del Departamento Central (41%).
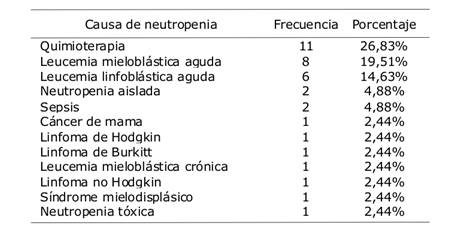
Ingresaron febriles 30 (73,2%) pacientes y presentaron fiebre en el transcurso de la internación 11 (26,8%). La causa más frecuente de neutropenia fue posterior a la quimioterapia en pacientes oncológicos (Tabla 1).
Se realizaron hemocultivos en todos los pacientes y fueron positivos en 7 casos (17%). El S. hominis fue el germen aislado con mayor frecuencia (Tabla 2).
En los urocultivos se aisló germen en dos casos: E. coli y Candida tropicalis. Se realizó cultivo de esputo en 30 pacientes, de los cuales fueron positivos en tres pacientes, aislándose Klebsiella sp, S. aureus y un cocobacilo Gram positivo no tipificable.
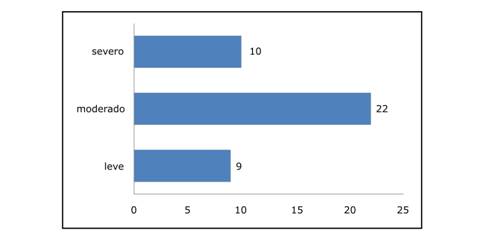
Según la gravedad de los síntomas, se identificaron en su mayoría pacientes con síntomas moderados (Gráfico 1)
Se realizó la clasificación de los pacientes en alto y bajo riesgo mediante el índice MASCC, incluyendo a pacientes sin enfermedades hematológicas. Se identificó 20 pacientes con alto riesgo (48,78%) y 21 pacientes con bajo riesgo (51,22%). Se relacionó la gravedad de los síntomas con la estratificación del riesgo del índice MASCC y se encontró que los síntomas severos se asocian a un riesgo MASCC alto (p 0,0001).
La terapia empírica fue utilizada en 37 casos, predominado la combinación ceftazidima+amikacina en 67% (Gráfico 2)

Gráfico 2 Frecuencia de antibióticos utilizados en la terapia empírica de pacientes con neutropenia febril (n 37)
Fueron dados de alta 34 (82,9%) pacientes y se tuvieron 7 (17,1%) óbitos.
DISCUSIÓN
La NF es una complicación frecuente que se observa en la mayoría de los pacientes oncológicos sometidos a quimioterapia. Existen además otras causas de NF pero la importancia de esta patología radica en la morbimortalidad que produce en los pacientes.
Se identificó que la mayoría era del sexo femenino, lo que difiere con estudios realizados en América Latina7. La causa sería la diferencia a las etiologías de NF16.
Llama la atención el alto porcentaje de óbitos (17,1%) con respecto a estudios realizados tanto en nuestro país como en el extranjero17-19. Este tema debería investigarse a profundidad en estudios prospectivos.
Entre las causas de neutropenia, la quimioterapia oncológica ocupa el primer lugar coincidiendo con estudios locales y la literatura mundial debido a la toxicidad medular que producen estos medicamentos20.
Los resultados de hemocultivos positivos son similares a un estudio realizado en Paraguay siendo el porcentaje relativamente mayor. Coincidentemente, el S. hominis el germen aislado con mayor frecuencia coincidiendo con los gérmenes Gram positivos aislados en otros estudios a nivel mundial y en nuestro país. Ingresaron febriles en el 73,2% de los casos, dato similar obtenido en el Hospital de Clínicas17,20.
Al relacionar la gravedad de los síntomas al ingreso y el riesgo definido por el índice de MASCC, se encontró asociación estadísticamente significativa, lo que coincide con la literatura mundial, la cual se basa en la clínica para estratificar el riesgo de los pacientes21.
Los antibióticos utilizados al ingreso son los mismos que se utilizan en las guías terapéuticas a nivel mundial22. No se utilizó factor estimulante de colonia de granulocitos por no disponerse del mismo a nivel hospitalario y por tratarse muchas veces de neutropenias transitorias23.
Los cultivos al ingreso son generalmente negativos lo que coincide con los trabajos realizados a nivel local y mundial, siendo aislados en la mayoría de los hemocultivos bacterias Gram positivas24. Los cultivos de sangre y orina se realizan en todos los pacientes al ingreso, siendo la toma de esputo dificultosa en gran parte de los pacientes debido a la falta de expectoración.
En conclusión, la NF es más frecuente en pacientes del sexo femenino, con una edad media de 52 años. La causa, en la mayoría de los casos, se atribuye a la aplasia medular posterior al tratamiento quimioterápico en pacientes oncológicos. La gravedad de los síntomas se relaciona con el riesgo definido por el score de MASCC. La terapia antibiótica recibida al ingreso, coincidente con las guías mundiales, es apropiada para nuestro Hospital, esto es avalado por el porcentaje de altas posteriores al tratamiento empírico.