INTRODUCCIÓN
Los estafilococos son microorganismos aerobios gram positivos. El más patogénico de ellos es el Staphylococcus aureus, que típicamente causa infecciones de la piel y a veces neumonía, endocarditis y osteomielitis. En general se lo asocia con la formación de abscesos. Algunas cepas elaboran toxinas que causan gastroenteritis, síndrome de la piel escaldada y síndrome de shock tóxico. El diagnóstico se realiza con tinciones de Gram y cultivos.
Su protagonismo ha ido creciendo en los últimos años por la aparición de una nueva cepa, S. aureus meticilino resistente, independientemente de la forma de adquisición. Hasta hace poco era considerado patógeno principalmente nosocomial, hoy cobra real importancia como patógeno comunitario (1,2.
Hacia 1940 se inició el uso clínico de la penicilina, siendo el 95% de las cepas sensibles a la misma. A comienzos de la década del 50 esta sensibilidad se había reducido en 50%, a causa de la síntesis de betalactamasas como mecanismo productor de resistencia antibiótica. Con el fin de contrarrestar el efecto de estas enzimas, hacia 1960 aparece la meticilina. A tan sólo un año de su utilización se comunican las primeras cepas multirresistentes asociadas a determinados factores de riesgo: internaciones en cuidados intensivos, pacientes en diálisis, cirugías, procedimientos invasivos, etcétera.
En la década de 1990 se comunicó la aparición de cepa de S. aureus sin los factores de riesgo clásicos para la adquisición de SAMR. Estas cepas se denominaron S. aureus meticilino resistente adquirido en la comunidad (SAMR-AC). Tienen un patrón de susceptibilidad antimicrobiana diferente al de las cepas de SAMR hospitalarias, siendo susceptibles al trimetroprim-sulfametoxazol, gentamicina, clindamicina y vancomicina (2,3.
El SAMR-AC es capaz de producir una penicillin binding proteins (PBP) distinta llamada PBP2a, con baja afinidad por los betalactámicos que determinan la resistencia a la meticilina (4,5. Las codificaciones para esta PBP2a residen en un gen cromosómico, llamado mec A.
Este gen se encuentra en un elemento genético móvil llamado casette cromosómico estafilocócico mec tipo IV. Este nuevo casette cromosómico SCC mec tipo IV encontrado en el SAMR-AC es distinto de los tres ya descriptos anteriormente, para las cepas de SAMR hospitalarias. A diferencia de los anteriores, no posee otros genes de resistencia que el gen mec A (5,6.
Otro aspecto que diferencia al SAMR-AC es su comportamiento frente a los antibióticos macrólidos. Los SAMR-AC con resistencia a la eritromicina en general son sensibles a la clindamicina. Pueden presentar porcentajes variables de resistencia inducible a la clindamicina, que es diferente según distintos países y regiones. También se les atribuye mayor poder de virulencia e invasividad por la presencia de una toxina "killing leucocyte", codificada por el factor Panton Valentine Leukocidine 7.
El tratamiento suele incluir betalactámicos resistentes a las penicilinasas, pero como es frecuente la resistencia a antibióticos pueden ser necesarios vancomicina u otros fármacos más modernos. Algunas cepas son parcial o totalmente resistentes a todos los antibióticos excepto los más nuevos, como la linezolida, la asociación quinupristina/dalfopristina, la daptomicina, la telavancina, la dalbavancina y la tigeciclina.
En el país, entre en el 20 y 30% de las infecciones causadas esta cepa requieren el uso de vancomicina. Aun no se ha descrito resistencia de ninguna cepa de esta bacteria (8.
Es causante desde infecciones leves de la piel como son el impétigo y los furúnculos hasta cuadros muy graves como la neumonía, infección de huesos y articulaciones, meningitis, septicemia, endocarditis, cuadros que conllevan a alta mortalidad.
Ante la comunicación del primer aislamiento de S. aureus resistente a la vancomicina en América Latina, ocurrida años atrás en Brasil, la OPS/OMS recomienda a los Estados Miembros continuar con el establecimiento y el mantenimiento de sus capacidades para la rápida detección y notificación de este mecanismo de resistencia a los antibióticos, para el establecimiento de medidas de prevención y control de las infecciones asociadas a la atención de salud (8.
REPORTE DE CASOS
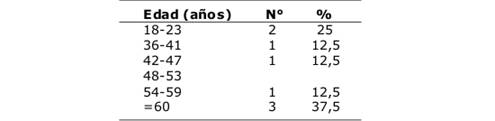
Se estudiaron 8 casos correspondientes a la totalidad de pacientes con cultivos positivos a SAMR-AC durante un período de 30 meses. La distribución por edades fue entre 18 años a ≥60 años (Tabla 1). Todos fueron de sexo masculino.
Los casos correspondientes entre 18 -23 años de edad, se presentaron sin comorbilidades, uno de ellos con cuadro respiratorio, fiebre y una forunculosis abscedada en brazo izquierdo. Fue internado con el diagnóstico de neumonía adquirida en la comunidad bilateral. El otro paciente se presentó con antecedentes de traumatismo de tórax cerrado sin cuadro respiratorio, el diagnóstico fue realizado radiológicamente.
Entre los pacientes >30 años y <60 años, uno tenía diabetes mellitus y tuvo como puerta de entrada un forúnculo nasal, evolucionando a una neumonía con empiema pleural. El otro caso tuvo como puerta de entrada múltiples inyecciones intramusculares evolucionando a un absceso glúteo derecho. El tercer paciente de este grupo etario se trató de un diabético con una infección urinaria a S. aureus cursando con bacteriemia.
El grupo de >60 años eran pacientes con comorbilidades como hipertensión arterial y diabetes mellitus con sus complicaciones macro y microangiopáticas. Un caso presentó bacteriemia a punto de partida urinario, otro a punto de partida de un traumatismo abierto en miembro inferior y el tercero tuvo una erisipela sin puerta de entrada evidenciable. (Tabla 1).
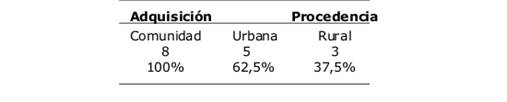
Todos estos casos adquirieron la infección en la comunidad. La mayoría procedía de zonas rurales (Tabla 2).
De la muestra, 6 casos se aislaron SARM (75%) y en 2 casos se aislaron SASM (25%). El 25% eran pacientes con comorbilidades, sin esto tener relación con la gravedad de los casos. Se consideraron episodios graves la presencia de hipotensión arterial, insuficiencia respiratoria (PO2<60%) neumotórax, derrame pleural. Del total de la muestra, 87% presentó hemocultivos positivos. Independientemente de tener cultivos positivos de otras secreciones para el mismo germen, solo 1 caso resultó con hemocultivo positivo, pero en el resto de las secreciones se aisló al SARM. En 62,5% se pudo identificar la piel como puerta de entrada, en 25% se trató de las vías urinarias y solo en 12,5% no se identificó la puerta de entrada. En 50% evolucionaron con complicaciones (empiemas y casos donde hubo compromiso hemodinámico).
Solo 37,5% recibió tratamiento empírico con vancomicina, resultando el tratamiento correcto al recibir los resultados del antibiograma, que demostraron resistencia a la meticilina. El 62,5% fue tratado inicialmente en forma empírica con antibióticos betalactámicos, pero al recibirse el antibiograma de los cultivos se demostró que el S. aureus era resistente a dichos antibióticos por lo que hubo necesidad de rotar a vancomicina o a trimetroprim-sulfametoxazol. El 75% requirió algún tipo procedimiento quirúrgico (instalación de tubo pleural, drenaje de abscesos, etc.).
DISCUSIÓN
En el Servicio de Clínica Médica se obtuvieron ocho cultivos a SAMR-AC en un lapso de 30 meses. En los últimos años se ha producido la aparición e incremento de infecciones causadas por S. aureus resistentes a meticilina provenientes de la comunidad (9-11. Este hecho puede atribuirse al aumento de las infecciones de piel en épocas de calor.
Según los datos del país, entre 20 y 30% de las infecciones causadas por esta cepa requieren el uso de vancomicina. Aun no se ha descrito resistencia de S. aureus, datos que se comprobaron con este estudio.
En los casos descritos hubo cuatro pacientes con infecciones invasivas por SAMR-AC. Tuvimos dos casos de neumonía con empiema por SAMR-AC, aunque el S. aureus rara vez ha sido reportado como el agente causal, sin embargo, la mayoría son sensibles a meticilina 12, situación que en este caso no se dio, pues ambos resultaron ser SARM.
No se realizó búsqueda de estado portador nasal ni tampoco el tratamiento de descolonización, pues en la literatura internacional no hay consenso que justifique la utilización rutinaria del tratamiento de descolonización nasal en estados de portador a SAMR-AC en la población general (13-16.
En muchos casos el tratamiento antibiótico tópico y/o drenaje quirúrgico es suficiente en la mayoría de las infecciones a SAMR-AC, siempre teniendo en cuenta el patrón de resistencia antibiótica de este germen, a la hora de comenzar antibioticoterapia en forma empírica.
Es importante hacer hincapié en la solicitud del estudio bacteriológico de las lesiones, así como en el seguimiento del paciente, para realizar una evaluación correcta del tratamiento indicado. Esto evitaría las múltiples consultas y la heterogeneidad de tratamientos realizados en forma empírica 7,13,14.