CASOS CLINICOS
Caso 1: mujer de 19 años, procede de de Nueva Italia. Consulta por dolor de garganta. Refiere cuadro de 4 días de evolución de dolor de garganta que se exacerba con la deglución, fiebre con escalofrío, se automedica con paracetamol 750 mg. Luego de 2 días se agregan náuseas, vómitos y diarrea, consulta con facultativo quien la medica con ibuprofeno, amoxicilina sulbactam, ketorolaco. Un día antes presenta erupciones cutáneas eritematosas, sobreelevadas, pruriginosas en todo el cuerpo. Niega lesiones en la boca y conjuntiva.
Antecedentes remotos de la enfermedad actual: niega cuadro anterior. Antecedentes patológicos: niega asma, hipertensión arterial y diabetes mellitus. Refiere alergia a antiinflamatorios no esteroideos. Aumento de peso desde hace 2 años, con disminución de actividades físicas. Antecedentes ginecológicos: menarca a los 12 años. Oligomenorrea. Antecedentes patológicos familiares: madre y padre sanos. Hermanos: 2, sanos. Abuela materna diabética.
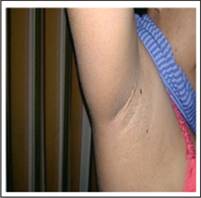
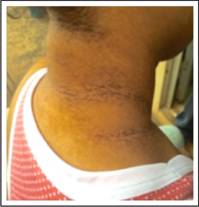
Ingresa con presión arterial 100/80 mm Hg, pulso 70/min, respiración 18/min, temperatura 37°C. Medidas antropométricas: peso 73,85 Kg, talla 1,56 m, índice de masa corporal 30,3 kg/m2, circunferencia abdominal 90 cm. Al examen físico: a nivel de la cara se observan microcomedones. Conjuntivas normo coloreadas. Labios y mucosa oral secos. Faringe y amígdalas congestivas, eritematosas, criptas amigdalinas con secreción purulenta. Cuello: se palpan ganglios submaxilares bilaterales. No se palpa tiroides. Abdomen globuloso a expensas de tejido adiposo, blando, depresible, no doloroso, ruidos hidroaéreos presentes. Piel con rash eritematoso difuso en cuello, tronco, abdomen y miembros, pruriginoso y con tendencia a la descamación. Llama la atención hiperpigmentación en nuca y región axilar bilateral (Fig. 1 y 2).
Ingresa con los siguientes diagnósticos: faringoamigdalitis bacteriana aguda, farmacodemia, acantosis nigricans.
Entre los datos laboratoriales destacan hemograma con glóbulos blancos 10.500/mm3, neutrófilos 62%, hemoglobina 12,7 mg/dL, hematocrito 37,2%, urea 16 mg/dL, creatinina 0,69 mg/dL, glicemia 100 mg/dL, PCR 3 mg/dL. Con los hallazgos de obesidad y acantosis nigricans al examen físico, traducción de una resistencia a la insulina, se solicitan otros estudios: hemoglobina glicada 6%, colesterol total 181 mg/dL, triglicéridos 187 mg/dL, HDL 48 mg/dL, LDL 110 mg/dL, ácido úrico 3,7 mg/dL. Teniendo en cuenta que la paciente presentaba oligomenorrea se solicita dosaje de hormonas: TSH 1,26 mUI/L (0.3-3.5 mUl/L) andrógenos 266,3 UI/ml (9,0-26,0 UI/ml), LH 45 ng/dl (14- 95,6 ng/dl), FSH 3,4 mUI/L (0,6-9,5 mUl/L).
Ecografía abdominal: hígado de características sin signos de esteatosis. Demás órganos: normales.
Ecografía ginecológica: anexos de bordes regulares, aumentados de tamaño. Ovario derecho 43x18x33 mm Ovario izquierdo: 44x14x29mm. Parénquima con más de 12 folículos menores a 10 mm. Conclusión: ovarios con aspecto poliquístico.
La paciente evoluciona favorablemente, las lesiones en piel desaparecen. Es dada de alta con medidas higiénico dietéticas, actividad física y meftormina 500 mg con el almuerzo y cena y seguimiento por Ginecología y Clínica Médica.
Caso 2: varón de 30 años, procedente de Caaguazú, consulta por dolores articulares de 15 días de evolución: dolor, rubor, tumefacción de pequeñas y grandes articulaciones, bilateral, que no mejora con el reposo, que impide la movilización. Acompaña al cuadro sensación febril de predominio nocturno.
Antecedentes remotos de la enfermedad actual: refiere cuadro similar anterior desde hace 5 años, se exacerban con la ingesta de alcohol, por lo cual se medica con un compuesto de diclofenac sódico, dexametasona, orfenadrina y complejo B según dolor desde entonces.
Antecedentes patológicos personales: niega diabetes mellitus e hipertensión arterial. Bebedor social de cerveza. Antecedentes familiares: padre fallecido, con antecedente de haber padecido los mismos síntomas. Tiene 4 hermanos, 2 de los cuales tienen los mismos síntomas.
Ingresa con presión arterial 140/80 mmHg, pulso 90/min, frecuencia cardiaca 72/min, frecuencia respiratoria 18/min, temperatura 37°C. Medidas antropométricas: peso 122 Kg, talla 1,87m, índice de masa corporal 34,9 kg/m2, circunferencia abdominal 124 cm, índice cintura/cadera 1,1.
Al examen físico llama la atención facies rubicunda. Abdomen globuloso a expensas de tejido adiposo, aspecto en delantal, con estrías violáceas. Es blando, depresible, no doloroso, borde hepático a 10 cm del reborde costal derecho, ruidos hidroaéreos positivos. Articulaciones: rodillas, tobillos, codos, muñecas, falanges proximales de manos y pies con tumefacción, rubor y dolor. Sobre dichas articulaciones se encuentran nódulos inflamatorios sobre elevados, de donde emana secreción blanquecina, compatible con tofos. Piel: hiperpigmentación a nivel del hueco axilar y nuca, acantosis nigricans (Fig. 3 y 4). Con la historia clínica y el examen físico se hace el diagnóstico de crisis gotosa, obesidad grado 2, Cushing medicamentoso.
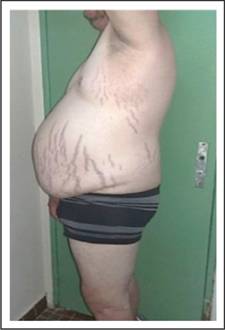
Figura 3 Obesidad central, abdomen con estrías violáceas, disminución del tejido muscular región glútea, acantosis nigricans en axila
Laboratorio al ingreso: leucocitos 14.100/mm3, hemoglobina 12,6 mg/dL, hematocrito 38%, plaquetas 367.000/mm3, eritrosedimentación 10 mm, PCR 1,1 mg/dL, glicemia 110 mg/dL, urea 42 mg/dL, creatinina 0,90 mg/dL, ácido úrico 10,7 mg/dL, colesterol total 194 mg/dL, HDL 40 mg/dL, LDL 113,3 mg/dL, VLDL 15 mg/dL, triglicéridos 76 mg/dL, GOT 57 UI/L, GPT 58 mg/dL, albúmina 3 mg/dL. Orina: uricosuria 1525,75 mg/24hs, clearence creatinina102 ml/min, proteinuria 212,5 mg/24 hs.
Para confirmar el diagnóstico de gota se realiza punción de uno de los tofos y se observa por microscopia electrónica cristales de urato monomórfico con aspecto en aguja.
Ecografía abdominal informa hepatomegalia con esteatosis difusa severa, riñones de tamaño conservado, contorno regular, parénquima heterogéneo, con varias imágenes ecos génicos compatibles con litiasis renal, sin dilatación del sistema pielocalicial.
Ecocardiografía informa hipertrofia concéntrica leve del ventrículo izquierdo, motilidad parietal del VI conservada, válvulas normales, patrón diastólico normal, presiones pulmonares conservadas.
El paciente presenta buena evolución, ya sin dolor, articulaciones sin signos inflamatorios y es dado de alta con medidas higiénico- dietéticas, inhibidor de la enzima convertidora de angiotensina, metformina, antitrombótico, atorvastatina y analgésicos. Se realiza descenso progresivo de corticoides y control por consultorio de Clínica Médica.
DISCUSIÓN
El síndrome metabólico se define como un conjunto de signos y síntomas que tienen en común hiperinsulinemia y resistencia a la insulina, lo que determina un alto riesgo para desarrollo de enfermedad cardiovascular y diabetes mellitus tipo 2 1,2.
El concepto de síndrome metabólico sufrió variaciones a través del tiempo. En el año 2009 se creó una definición armonizada que tiene en cuenta el incremento de la circunferencia abdominal variable según la etnia y la geografía de la población, triglicéridos >150 mg/dLo en tratamiento, HDL <40 mg% ó <50 mg% en mujeres, presión arterial >130/85 mmHg o en tratamiento, glucosa en ayunas >100 mg/dL. Se requieren 3 de 5 criterios para el diagnóstico 3-5.
En el año 2014 la Alianza de salud cardiometabólica define al síndrome metabólico como un proceso evolutivo dividido en etapas: etapa A: el reconocimiento de pacientes que están en riesgo, aún sin criterios, en los cuales el tratamiento consiste en medidas higiénico dietéticas. Etapa B: pacientes en riesgo para síndrome metabólico, con 1 o 2 criterios, en quienes se agrega tratamiento farmacológico. Etapa C: síndrome metabólico sin daño a órgano blanco, pacientes con 3/5 criterios. Etapa D: pacientes con síndrome metabólico y afectación de órgano blanco 6-8.
En el primer caso clínico el motivo de ingreso fue una farmacodemia durante el tratamiento de una faringoamigdalitis aguda. Lo llamativo era su síndrome metabólico caracterizado por circunferencia abdominal e índice de masa corporal aumentada, acantosis nigricans, glicemia basal alterada, hipertrigliceridemia, insulinorresistencia y síndrome de ovario poliquístico. Esta paciente se encuentra en la etapa B del síndrome metabólico y debido al síndrome de ovario poliquístico, aparte de la dieta y ejercicio para la disminución del peso, requiere el uso de metformina.
El segundo ingresa al hospital por crisis gotosa aguda, complicado por el consumo crónico no controlado de corticoides causante de Cushing medicamentoso, hipertensión arterial con disfunción diastólica, nefropatía, obesidad central con esteatosis hepática, acantosis nigricans. Todos ellos denotan no sólo el estado de insulinorresistencia avanzada, sino daño de órganos y alto riesgo cardiovascular. Este paciente ya se encuentra en la etapa D, con afectación de órgano blanco, con cardiopatía hipertensiva y microalbuminuria, por lo cual al cambio de estilo de vida se debe agregar medicación específica para cada problema, disminución lenta y controlada de corticoides hasta lograr su retiro y apoyo multidisciplinario.
La importancia de la detección de pacientes en la etapa A del proceso mejora las expectativas y la calidad de vida, previene el desarrollo de obesidad, diabetes mellitus, enfermedad cardiocerebrovascular y neoplasias en la población adulta joven activa