Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Virtual de la Sociedad Paraguaya de Medicina Interna
versão On-line ISSN 2312-3893
Rev. virtual Soc. Parag. Med. Int. vol.3 no.1 Asunción mar. 2016
https://doi.org/10.18004/rvspmi/2312-3893/2016.03(01)11-021
ARTÍCULO ORIGINAL
Desnutrición en pacientes adultos internados del Hospital Regional de Encarnación, Paraguay
Malmutrition in adult patients admitted to the Regional Hospital of Encarnación, Paraguay
Autores: Manuel Codas1, Loren Echague2, Liliana Ramirez3, Cynthia Viveros4
Resumen
Introducción la desnutrición hospitalaria es un problema de Salud Pública de alto impacto en todo el mundo, particularmente en Latinoamérica, genera mayor morbimortalidad, peor respuesta al tratamiento, mayor estancia y costo hospitalario. Es frecuentemente subestimada por el equipo de salud.
Objetivo: determinar la desnutrición en pacientes adultos internados en el Servicio de Clínica Médica del Hospital Regional de Encarnación del 2014 al 2015.
Métodos: estudio observacional, descriptivo, de corte transverso con componente analítico, realizado en 420 pacientes en quienes se realizó una valoración nutricional a través de indicadores bioquímicos y antropométricos al ingreso y al quinto día de internación se aplicó la escala de Valoración Global Subjetiva (VGS). Se comparó el estado nutricional mediante la VGS, índice de masa corporal (IMC) y la depleción de albúmina.
Resultados: según el IMC al ingreso, sólo 6,67% presentaba desnutrición. Según la VGS al egreso, 51,2% presentaba con riesgo de malnutrición y 14,5% estaba con malnutrición grave. El 48,33% se encontraba con hipoalbuminemia <3,5 mg/dL. Al comparar el IMC y albúmina con los grados de desnutrición según VGS se demostró asociación entre ellos. Además, en 61,6% la desnutrición hospitalaria se relacionó con estancia hospitalaria prolongada (>10 días). La tasa de letalidad fue 14% en los desnutridos.
Conclusiones: la desnutrición hospitalaria es un hallazgo frecuente en la sala de internados con una letalidad considerable. Confiamos en que este trabajo, aparte de obtener una mejora en la asistencia sanitaria, facilitará la toma de conciencia por parte del personal médico y responsable de la Sanidad Pública, por la magnitud de las consecuencias derivadas de la desnutrición en los enfermos hospitalizados y al egreso.
Palabras claves: desnutrición intrahospitalaria, escala Valoración Global Subjetiva, índice de masa corporal, albúmina, estancia hospitalaria.
Abstract
Introduction: Hospital malnutrition is a Public Health problem of high impact worldwide, particularly in Latin America. It generates higher morbimortality, worst response to treatment, longer stay at hospitals and higher hospital cost. It is frequently underestimated by health teams.
Objective: To determine the malnutrition in adult patients admitted to the Service of Medical Clinic of the Regional Hospital of Encarnación from 2014 to 2015.
Methods: This was a cross-sectional descriptive observational study with an analytical component performed in 420 patients in whom a nutritional assessment was made using biochemical and anthropometric indicators at the admittance and at the fifth day of their stay. The nutritional state was compared using the Subjective Global Assessment (SGA), body mass index (BMI) and albumin depletion.
Results: According to the BMI at admittance, only 6.67% of the patients had malnutrition while according to the SGA at discharge, 51.2% had malnutrition risk and 14.5% had severe malnutrition and 48.33% had hypoalbuminemia <3.5 mg/dL. When BMI and albumin were compared with the malnutrition degrees according to SGA, associations between them was found. In 61.6%, hospital malnutrition was related to long hospital stay (>10 days). Lethality rate was 14% in the malnourished patients.
Conclusions: Hospital malnutrition is a frequent finding in hospitalization rooms with a considerable lethality. We believe that this work, apart from obtaining an improvement of health assistance, will facilitate the awareness of medical staff and people responsible of Public Health because of the magnitude derived from malnutrition in hospitalized patients and at discharge.
Keywords: intra-hospital malnutrition, Subjective Global Assessment, body mass index, albumin, hospital stay.
Introducción
La desnutrición es un problema de primer orden en los países del "Tercer Mundo" , así como en determinadas áreas de pobreza del mundo desarrollado, siendo la principal causa de morbimortalidad en las personas que la padecen. Las principales causas se agrupan en cuatro apartados: sociales, financieras, psicológicas y patológicas. Estos factores pueden afectar a cualquier persona, pero existen subgrupos que son particularmente vulnerables, como la infancia, adolescencia y ancianidad1-5
A nivel mundial, la prevalencia de desnutrición hospitalaria oscila entre 20 y 50%, porcentaje que aumenta en pacientes específicos como adultos mayores u oncológicos, llegando hasta 80%. Un reciente informe del Consejo de Europa estima que de 30 a 55% de los pacientes ingresados en los hospitales europeos tienen algún grado de desnutrición, aumentando este porcentaje durante la estancia en el hospital3, 4. De acuerdo con el Estudio Latinoamericano de Desnutrición Hospitalaria (ELAN) demostró que 50,2% de la población hospitalizada presentó algún tipo de desnutrición. En el año 2004, la Sociedad Paraguaya de Nutrición llevó adelante el estudio denominado "Iniciativa Paraguaya contra la Desnutrición Hospitalaria" , Estudio INPACD.( Referencia) Dicha investigación tuvo como uno de sus principales objetivos el determinar las consecuencias de la desnutrición hospitalaria en la morbilidad y mortalidad de los pacientes que la padecen. La morbilidad de los pacientes estudiados fue 36, 8% y fueron registrados 24 fallecimientos (6%)5,6.
Llama la atención de que a pesar de tener tan alta prevalencia es aún ignorada e infratratada, contribuyendo a ello el desconocimiento y/o escasa implicación de los profesionales sanitarios6. Un estudio realizado al personal de blanco de los hospitales universitarios en Paraguay revela que existen conocimientos insuficientes sobre nutrición clínica, dado que la mediana de respuestas correctas en todos los grupos fue menor al 50%7-13.
Las consecuencias clínicas y económicas de la desnutrición hospitalaria son abrumadoras, clínicamente contribuye al aumento del número y gravedad de las complicaciones de la propia enfermedad, disminución de la capacidad de respuesta al tratamiento y del grado de respuesta inmune, incrementando de este modo la morbimortalidad de los pacientes hospitalizados. Desde el punto de vista económico, está demostrado que la desnutrición aumenta el costo asociado a estancias hospitalarias prolongadas14-18.
Baker introdujo en 1982 la escala de VGS con el fin de evaluar el estado nutricional en la cama del paciente sin necesidad de precisar el análisis de composición corporal. Esta escala fue modificada y validada por Detsky y colaboradores. Los estudios más importantes realizados en Latinoamérica que han utilizado la VGS fueron el ELAN, IBANUTRI y el estudio argentino publicado por Baccaro y Correia. Desde entonces diversos trabajos han explorado la posibilidad de combinar parámetros de evaluación nutricional, que poseen un valor predictivo de riesgo a complicaciones. Otros autores han desarrollado instrumentos de tamizaje nutricional aplicados con puntajes establecidos para un rápido diagnóstico. La VGS, muy utilizada en la práctica actual, continúa siendo el método de tamizaje nutricional más antiguo, simple y utilizado que mejor predice el riesgo de complicaciones1-3,10-12,18-24.
Clasificación de la desnutrición 2,3,20,21,25-27.
a. De acuerdo con su etiología: primaria, secundaria, terciaria.
b. Según criterios clínicos: desnutrición crónica y aguda.
c. Desde el punto de vista cuantitativo: desnutrición leve, moderada y severa.
d. Según el IMC: desnutrición, normal, sobrepeso, obesidad28.
Cribado nutricional
El propósito del cribado nutricional es predecir la probabilidad de una mejor o peor evolución en términos de estado mental y físico, tiempo de convalecencia, número y severidad de complicaciones y gasto sanitario, debida a factores nutricionales y la posibilidad de que el tratamiento nutricional correcto pueda mejorarla15-18,29-39.
El riesgo nutricional se define a partir del estado nutricional basal y el riesgo de empeorar éste debido a la propia enfermedad. Se han desarrollado muchas herramientas de cribado para tratar de identificar a los pacientes en riesgo nutricional y permitir un tratamiento precoz de los mismos. Idealmente estos métodos deberían ser muy sensibles, prácticos, fáciles de comprender y aplicar incluso por personas sin experiencia y aceptables para los pacientes, seguros, baratos, reproducibles y basados en la evidencia40-42.
Valoración Global Subjetiva (VGS)
Es el método de cribado recomendado por la Sociedad Americana de Nutrición Enteral y Parenteral (ASPEN) en sus últimas guías clínicas publicadas y clasifica a los pacientes de forma subjetiva en base a datos obtenidos de la historia clínica y la exploración física. Difiere de otros métodos de cribado en que incluye una valoración funcional, al ser una valoración subjetiva requiere ser realizado por personal experimentado, pero es fácil de aprender y requiere poco tiempo. Esta herramienta ha sido validada en numerosos aspectos (correlación ínter observador, validez interna) y se ha usado en múltiples estudios multicéntricos para estudios de prevalencia de malnutrición hospitalaria41,43-45.
En la actualidad, es ampliamente usada para evaluar el estado nutricional en distintas situaciones clínicas y muchas veces es empleado como "gold standard" para validar nuevos métodos de valoración nutricional. Respecto a su valor pronóstico, la VGS ha mostrado predecir la morbimortalidad en diferentes situaciones clínicas y la duración de la estancia hospitalaria. Recientemente, algunos autores han propuesto una interpretación diferente de los resultados del VGS, dándole mayor importancia a otros ítems mejorando de esta manera su utilidad como tamizaje45.
La frecuencia de desnutrición intrahospitalaria es desconocida en nuestro medio. El Hospital Regional de Encarnación está ubicado sobre la calle Independencia Nacional entre Jorge Memmel y Gral. Bruguez, Encarnación, Dpto. Itapúa, Paraguay, a 365 km de la capital, cuenta con 120 camas siendo un hospital de referencia departamental de la red de Salud Pública del Paraguay.
Objetivos
- Determinar el estado nutricional de pacientes adultos del Servicio de Clínica Médica del Hospital Regional de Encarnación con el IMC al ingreso y con la escala de VGS al egreso.
- Relacionar los valores de IMC, escala de VGS, valores de albúmina plasmática y días de internación.
- Describir las comorbilidades y la tasa de letalidad de los pacientes con desnutrición intrahospitalaria.
Materiales y métodos
Se realizó un estudio observacional, descriptivo, de corte transverso, con componente analítico.
La población estuvo constituida por 420 hombres y mujeres, mayores de 15 años, ingresados al Servicio de Clínica Médica del Hospital Regional de Encarnación de agosto del 2014 a agosto del 2015. El criterio de inclusión fue una estancia hospitalaria de al menos 5 días. Fueron excluidos pacientes diagnóstico de obesidad mórbida, bulimia y anorexia nerviosa, además de aquellos con imposibilidad de colaborar con el estudio. Se utilizó un muestreo probabilístico aleatorio simple.
Se midieron variables demográficas y clínicas, variables antropométricas, indicadores bioquímicos (proteína total y albúmina sérica), la VGS, los días de internación, la presencia de comorbilidades, la tasa de letalidad.
La valoración nutricional se realizó mediante la toma de parámetros antropométricos y bioquímicos dentro de las primeras 24 a 48 horas del ingreso hospitalario que quedaron plasmados en la historia clínica. El peso se midió en una báscula de plataforma con barra para gramos y kilogramos, previa calibración. La talla se midió en la misma báscula con espiga de altura, con el paciente descalzo y de pie. Para la evaluación antropométrica se utilizó el IMC que se calculó mediante la fórmula: peso dividido la talla al cuadrado (kg/m2). El IMC en el adulto se clasificó con base en los criterios de la Organización Mundial de la Salud (OMS) en: bajo peso IMC < 18,49 kg/m2, normal IMC 18,5-24,9 kg/m2, sobrepeso IMC 25,0-29,9 kg/m2, obesidad > 30 kg/m2. En aquellas situaciones en las que no se pudo pesar y/o tallar al enfermo, estas variables se obtuvieron mediante métodos estimativos como el cálculo de la altura a partir de la distancia talón-rodilla y el peso mediante la ecuación de Chumlea.
Los valores considerados normales para la proteína plasmática total fueron 6,1 a 7,9 g/dL y para la albúmina plasmática 3,5 a 4,8 g/dL. Según la depleción de albúmina, los pacientes se clasificaron en: normal > 3,5g/dL; leve: 2,8 a 3,4 g/dL; moderada de 2,1 a 2,7 g/dL; severa < 2,0 g/dL.
A los pacientes con estancia hospitalaria de 5 o más días se les aplicó al egreso la escala de VGS basada en la aplicación de dos grupos de datos: la historia clínica y la historia dietética, por un lado. Además, la exploración física prestando especial atención al estado de la masa muscular y la masa grasa del individuo. Mediante la consideración de ambos factores se clasifico a los pacientes en estudio en tres categorías: buen estado nutricional (A); riesgo de malnutrición (B) y malnutrición severa (C). El tiempo de estancia, mortalidad y las comorbilidades fueron tomadas del expediente clínico.
Los datos se asentaron en una planilla electrónica. Se utilizó estadística descriptiva para caracterizar a la población. Las variables continuas (tiempo de estancia, edad) se expresaron como media y desviación estándar, incluyendo la mediana en aquellas variables que no se ajustan a la normalidad. Para la estadística inferencial se utilizó el programa antropométrico EPINUT (P/E, T/E, P/T), EPI INFO 6.04 y EPIDAT 3.1.
Para el cálculo del tamaño de la muestra se utilizaron los sgtes. datos: universo 690 pacientes, 50% de frecuencia esperada de desnutrición, precisión 3%. El tamaño mínimo calculado fue 420 sujetos.
El protocolo fue aprobado por el Comité de ética de de la Facultad de Medicina de la Universidad Nacional de Itapúa. Se respetó el anonimato del paciente. Los datos recolectados fueron solo con el propósito de obtener datos para una investigación académica, no obstante fue beneficioso al Servicio por permitir conocer el estado nutricional de los pacientes y tomar medidas terapéuticas correctas. Todos los pacientes tuvieron garantizado su derecho de recibir información adecuada sobre su estado nutricional y el óptimo tratamiento alimentario-nutricional, teniendo en cuenta sus hábitos alimentarios y costumbres, así como la autonomía de decidir iniciar o seguir un plan de alimentación nutricional. No existen conflictos de interés comercial.
Resultados
Un total de 420 pacientes ingresaron al estudio durante la internación en el Servicio de Clínica Médica del HRE durante un período de 12 meses, el 57% (n =239) correspondía al sexo masculino. La edad promedio de la población estudiada fue 55,8 ± 21,6 años y la mediana 59 años. La procedencia más frecuente fue Encarnación (46,7%).
Al ingreso se determinó el IMC y 6,67% (n 28) eran desnutridos, 56,2% (n 236) presentaron un IMC normal y 37,15% (n 156) eran sujetos con sobrepeso y obesidad.
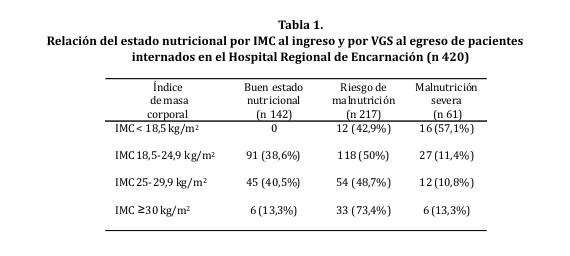
Por la escala VGS (tabla 1) se observó al egreso que 33,81% (n 142) de la muestra no tenía desnutrición, 51,2% (n 217) se hallaba con desnutrición moderada o riesgo de malnutrición y 14,5% (n 61) estaban con malnutrición severa.
Al relacionar el IMC con la escala de VGS se encontró una asociación significativa entre desnutrición por IMC con malnutrición por VSG (p 0,001 prueba Chi2) (tabla 1).
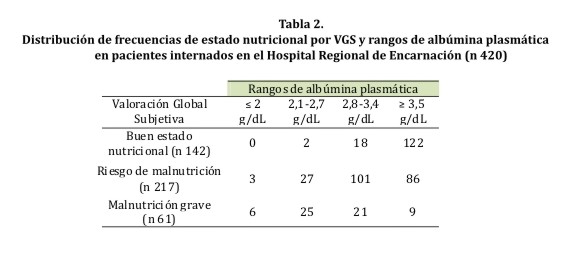
Entre los parámetros bioquímicos se halló una media 6,3±1,03 g/dL de proteínas totales y de albúmina plasmática 3,43±0,67 g/dL. Agrupando a la muestra según la depleción de albúmina plasmática se halló: 51,67% de la población con rango > 3,5 g/dL, 33,33% con rango entre 2,8-3,4 g/dL, 12,9% entre 2,1-2,7 g/dL y 2,1% con < 2,1 g/dL. Se observó asociación estadística (p < 0,05) entre rango de depleción de albúmina plasmática y desnutrición por VGS (tabla 2).
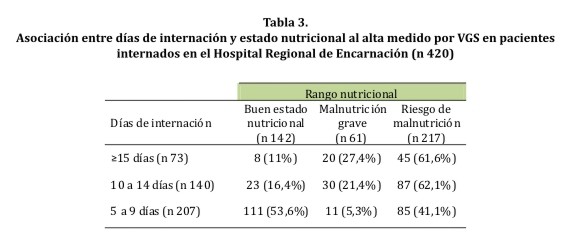
La estancia promedio de hospitalización fue 10,6 ± 5,7 días y la moda fue 5 días. Se encontró asociación entre el tiempo de hospitalización y la presentación de desnutrición por VGS (p 0,001 prueba ANOVA) (tabla 3).
Las comorbilidades más frecuentes en los pacientes desnutridos fueron: hipertensión arterial (65%), insuficiencia cardiaca (52%), enfermedad pulmonar obstructiva crónica (33%) y diabetes mellitus tipo 2 (33%). La tasa de letalidad correspondió al 13,6% en los pacientes con desnutrición intrahospitalaria.
Discusión
La frecuencia de desnutrición según el IMC que detectamos al ingreso (6,67%) coincide con estudios realizados en Argentina donde se reportó 9,9%, en comparación con 48,7% encontrado con la VGS al egreso. También en México se ha reportado esta diferencia entre IMC y la VGS1-3, 14, 17,20.
La frecuencia de algún grado de desnutrición por VGS que hallamos (66,19%) coincide con los estudios ELAM, IBANUTRI y otros realizados en México y Argentina. En éstos también se asociaron de forma significativa las variables VGS e IMC (p 0,01)14-17, 26, 30,33.
Hemos observado que los niveles de albúmina descienden a medida que aumenta el grado de desnutrición, correlacionándose la VGS con el dosaje de albúmina (p < 0,05), coincidiendo con estudios realizados en España, Portugal, Perú y México. Incluso la albúmina, por sí sola, ha demostrado ser un marcador de fácil uso para pronosticar la estancia hospitalaria, en especial en adultos mayores3,15-17,27.
En nuestro estudio encontramos asociación entre el tiempo de hospitalización y la presentación de desnutrición (p 0,001). En estudios realizados en Europa y Latinoamérica se describe también asociación entre la presencia de desnutrición y el tiempo prolongado de hospitalización del paciente. En Brasil, un estudio en pacientes quirúrgicos halló que el tiempo de hospitalización es significativamente mayor en pacientes desnutridos en comparación con aquellos bien nutridos (10,1±8,7 vs 5,7 ± 5,8 p 0,0005)1,2,4,8,10,20,21.
Las comorbilidades más frecuentes en los pacientes desnutridos fueron las cardiovasculares, encontrándose semejanza a otros estudios realizados como Cuba, Brasil y España. La tasa de letalidad que encontramos (14%) en los pacientes con desnutrición intrahospitalaria es similar a otros estudios4,11,23,24.
El reconocimiento de la existencia de la desnutrición intrahospitaria es frecuente en la literatura médica, pero lo que llama la atención es que este conocimiento no se ha acompañado de la percepción por parte del personal sanitario, gestor y político, de la repercusión socio-sanitaria y económica de la misma, ya que existe suficiente evidencia científica que la desnutrición intrahospitalaria se acompaña de un aumento del gasto hospitalario ligado principalmente a una prolongación de las estancias hospitalarias y la morbimortalidad44,45.
Es evidente que la detección precoz de los pacientes con riesgo de presentar desnutrición y la capacidad de efectuar un seguimiento y aplicar medidas terapéuticas correctas constituyen un paso fundamental, no sólo para el mejor manejo del enfermo sino que también es más económica la prevención que el tratamiento de la desnutrición una vez ya instaurada.
De acuerdo con este trabajo, la desnutrición en pacientes hospitalizados en nuestro Servicio es elevada. Considerando el contexto de estos pacientes, con diversas comorbilidades y, si añadimos a esto la desnutrición previa o desarrollada durante la internación, genera peor pronóstico por aumento de las complicaciones y por ende la estancia y costo hospitalarios. La importancia de este estudio es que nos permite adentrarnos en esta problemática y posibilita la valoración integral y con una conducta adecuada, mejorando la calidad de vida. Para el desarrollo de este objetivo es fundamental un buen sistema de tamizaje y tratamiento precoz de la desnutrición. Por ello es necesario la existencia de equipos multidisciplinarios para la detección y control de los pacientes desnutridos y con riesgo de presentarlo y brindar apoyo al resto de los equipos médicos. Debemos considerar que estas medidas pueden reducir la necesidad de camas hospitalarias, complicaciones, listas de espera y el costo hospitalario. Con esto tratamos de facilitar la toma de conciencia por parte del personal médico y responsable de la Sanidad Pública, por la magnitud de las consecuencias derivadas de la desnutrición en los enfermos hospitalizados.
Referencias bibliográficas
1. Waitzberg DL, Ravacci GR, Raslan M. Desnutrición hospitalaria. Nutr. Hosp (Internet). 2011 Abr (citado 29 Oct 2015);26(2): 254-64. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112011000200003&lng=es. [ Links ]
2. Veramendi LE, Zafra JH, Salazar O, Basilio JE, Millones E, Pérez GA, et al. Prevalencia y factores asociados a desnutrición hospitalaria en un hospital general: Perú, 2012. Nutr. Hosp (Internet). 2013 Ago (citado 29 Nov 2015); 28(4): 1236-43.Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112013000400037&lng=es. [ Links ]
3. Muñoz YM. Determinación de riesgo de desnutrición en pacientes hospitalizados. Parte I: Enfoque teórico. Invenio (Internet). 2009 (citado 29 Oct 2015); 12(22): 121-43. Disponible en:http://www.redalyc.org/articulo.oa?id=87722109. [ Links ]
4. Pérez E, Lizárraga DC, Martínez MR. Asociación entre desnutrición y depresión en el adulto mayor. Nutr. Hosp (Internet). 2014 (citado 26 Sept 2015); 29(4):901-6. Disponible en: http://www.redalyc.org/pdf/3092/309231669025.pdf [ Links ]
5. Pardo A, Bermudo S, Manzano MV. Prevalencia y factores asociados a desnutrición entre pacientes ingresados en un hospital de media-larga estancia. Nutr. Hosp. Internet).2011 Abr (citado 15 Sep 2015); 26(2):369-75. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112011000200019&lng=es. [ Links ]
6. Uchs V, Mostkoff D, Gutiérrez Salmeán G, Amancio O. Estado nutricio en pacientes internados en un hospital público de la ciudad de México. Nutr. Hosp.(Internet). 2008 Jun (citado 15 Sep 2015); 23(3): 294-303. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112008000300018&lng=es [ Links ]
7. Fernández VA, Lobo TG, Martínez CM, Valero B, Peña MC, Rodríguez J, et al. Estudio de los exitus con diagnóstico secundario de desnutrición en un hospital de tercer nivel. Nutr. Hosp. (Internet). 2013 Ago (citado 26 Sep 2015); 28(4):1274-9. Disponible en: http://scielo.isciii.es/scielo.php? [ Links ]
8. Goiburu B ME, Alfonzo LF, Aranda AL, Riveros MF, Ughelli MA, Dallman D, et al. Nivel de conocimiento en nutrición clínica en miembros del Equipo de Salud de Hospitales Universitarios del Paraguaya. Nutr. Hosp. (Internet). 2006 Oct (citado 15 Sep 2015);21(5): 591-5. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112006000800005&lng=es [ Links ]
9. Sánchez AM, Moreno HR, Pérez de la Cruz AJ, Orduña R, Medina T, López MC. Prevalencia de desnutrición en pacientes ingresados en un hospital de rehabilitación y traumatología. Nutr. Hosp(Internet). 2005 Abr (citado 01 Nov 2015); 20(2): 121-30. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112005000200009&lng=es. [ Links ]
10. Ulibarri JI, Burgos R, Lobo G, Martínez MA, Planas M, Pérez de la Cruz A, et al. Recomendaciones sobre la evaluación del riesgo de desnutrición en los pacientes hospitalizados. Nutr. Hosp (Internet). 2009 Ago (citado 15 Sep 2015); 24(4):467-72. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112009000400011&ln =es. [ Links ]
11. Socarrás MM, BoletAstoviza M, Fernández T, Morales MC, Betancourt D, Suárez R. Algunas causas que llevan a la desnutrición en los pacientes hospitalizados. Rev cubana med (Internet). 2004 Jun (citado 26 Sep 2015);43(2-3):0-0. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S003475232004000200006&lng=es. [ Links ]
12. Vidal A, Iglesias MJ, Pertega S, Ayúcar A, Vidal O. Prevalencia de malnutrición en los servicios médicos y quirúrgicos de un hospital universitario. Nutr. Hosp.(Internet). 2008 Jun (citado 26 Sep 2015); 23(3): 263-7. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112008000300013&lng=es [ Links ]
13. Rivera DP, López DF, Gamba MR, González AL. Calidad de las guías de práctica clínica publicadas en nutrición de pacientes hospitalizados adultos oncológicos. Nutr. Hosp. (Internet). 2014 Ene (citado 01 Nov 2015); 29(1): 146-52. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112014000100019&lng=es. http://dx.doi.org/10.3305/nh.2014.29.1.6955. [ Links ]
14. Ravasco P, Anderson H, Mardones F. Métodos de valoración del estado nutricional. Nutr. Hosp. (Internet). 2010 (citado 01 Nov 2015); 25(supl 3): 57-66. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112010000900009&lng=es. [ Links ]
15. Baccaro F, Sánchez A. Comparación entre la valoración global subjetiva y el índice de masa corporal en la evaluación de la desnutrición hospitalaria. Nutr. Hosp. ( Internet). 2008 Dic (citado 29 Oct 2015);23(6): 628-9. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112008000800022&lng=es. [ Links ]
16. Correira MA, Santos CA, Almeida BJ, Fonseca J. Scored patient-generated subjective global assessment, albumin and transferring for nutritional assessment of gastrostomy fed head or neck cancer patients. Nutr. Hosp. (Internet). 2014 Feb (citado 13 Nov 2015); 29(2): 420-6. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112014000200026&lng=es. [ Links ]
17. Álvarez B. Estado nutricional y morbi-mortalidad en pacientes con anastomosis gastrointestinales en el Hospital Nacional Hipolito Unanue (HNHU).Rev. Gastroenterol. Perú (Internet). 2012 (citado 12 Nov 2015); 32(3):273-80. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1022-51292012000300007&lng=es&nrm=iso [ Links ]
18. Arribas L, Hurtos L, Milà R, Fort E, Peiró I. Factores pronósticos de desnutrición a partir de la valoración global subjetiva generada por el paciente(VGS-GP) en pacientes con cáncer de cabeza y cuello. Nutr. Hosp (Internet). 2013 Feb (citado 13 Nov 2015);28(1): 155-63. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112013000100021&lng=es. http://dx.doi.org/10.3305/nh.2013.28.1.6168. [ Links ]
19. Solórzano OM, Rivera FA, Rubio B. Incidencia de desnutrición en pacientes quirúrgicos diabéticos y no diabéticos en el servicio de cirugía general. Nutr. Hosp.(Internet). 2012 Oct (citado 26 Sep 2015); 27(5): 1469-71. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112012000500015&lng=es.http://dx.doi.org/10.3305/nh.2012.27.5.5686. [ Links ]
20. Pardo Cabello AJ, Bermudo Conde S, Manzano Gamero Mª V. Prevalencia y factores asociados a desnutrición entre pacientes ingresados en un hospital de media-larga estancia. Nutr. Hosp (Internet). 2011 Abr (citado 16 Ene 2016) ; 26(2): 369-75. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112011000200019&lng=es. [ Links ]
21. Sotelo GS, Sánchez SP, Carrasco JA, González P, Páramo C. Parámetros antropométricos en la evaluación de la malnutrición en pacientes oncológicos hospitalizados: utilidad del índice de masa corporal y del porcentaje de pérdida de peso. Nutr. Hosp (Internet). 2013 Jun (citado 22 Oct 2015); 28(3): 965-8. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112013000300057&lng=es. [ Links ]
22. Goiburu ME, Jure Goiburu MM, Bianco H, Ruiz Diaz J, Alderete F, Palácios MC, et al. Impacto de la desnutrición sobre la morbimortalidad y el tiempo de estancia en pacientes traumatizados. An. Fac. Cienc. Méd. (Asunción) (Internet). 2005 Dec (citado 27 Sep 2015);38(4): 51-89. Available from: http://scielo.iics.una.py/scielo.php?script=sci_arttext&pid=S181689492005000300007&lng=en. [ Links ]
23. Linares GE, Santana PS, Carrillo FO, León MA, Sanabria NJG, Acosta NN, et al. Estado nutricional de las personas con VIH/Sida: su relación con el conteo de las células T CD4+. Nutr. Hosp (Internet). 2013 Dic (citado 26 Sep 2015); 28(6): 2201-11. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112013000600054&lng=es. http://dx.doi.org/10.3305/nh.2013.28.6.6894 [ Links ]
24. Álvarez J. Desnutrición y enfermedad crónica. Nutr. Hosp (Internet). 2012 (citado 26 Oct 2015); 5: 4-16. Disponible en: http://www.redalyc.org/articulo.oa?id=309226797002 [ Links ]
25. Olivares J, Ayala L, Salas J, Muñiz MJ, Gamundí A, Martínez L, et al . Assessment of risk factors and test performance on malnutrition prevalence at admission using four different screening tools. Nutr. Hosp (Internet). 2014 Mar (citado 22 Oct 2015); 29(3): 674-80. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212- [ Links ]
26. Montejo JC, Culebras JM, Garcia L, Mateos A. Recomendaciones para la valoración nutricional del paciente crítico. Rev. Med. Chile (Internet). 2006 Ago (citado 26 Sep 2015); 134(8): 1049-56. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S003498872006000800016. [ Links ]
27. Arribas L, Hurtos L, Milà R, Fort E, Peiró I. Factores pronóstico de desnutrición a partir de la valoración global subjetiva generada por el paciente (VGS-GP) en pacientes con cáncer de cabeza y cuello. Nutr. Hosp (Internet). 2013 Feb (citado 15 Sep 2015);28(1): 155-63. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112013000100021&lng=es. http://dx.doi.org/10.3305/nh.2013.28.1.6168 [ Links ]
28. Zago L, Dupraz H, Torino F, Río ME. Estado nutricional preoperatorio y riesgo quirúrgico: identificación de marcadores bioquímicos promisorios. Nutr. Hosp (Internet). 2010 Feb (citado 28 Sep 2015); 25(1):91-8. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112010000100014&lng=es. [ Links ]
29. Ocón MJ, Altemir J, Mañas AB, Sallán L, Aguillo GE, Gimeno JA. Comparación de dos herramientas de cribado nutricional para predecir la aparición de complicaciones en pacientes hospitalizados. Nutr. Hosp (Internet). 2012 Jun (citado 15 Sep 2015); 27(3): 701-6. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112012000300004& lng=es. http://dx.doi.org/10.3305/nh.2012.27.3.5724. [ Links ]
30. Gómez C, Olivar RJ, García M, Marín M, Madero R, Pérez C, et al. Utilidad de un método de cribado de malnutrición en pacientes con cáncer. Nutr. Hosp (Internet). 2010 (citado 21 Oct 2015);2(5): 400-5. Disponible en:http://www.redalyc.org/articulo.oa?id=309226757010. [ Links ]
31. Villalobos JL, García JM, Guzmán JM, Rioja R, Osorio D, Rodríguez LM, et al. Proceso INFORNUT® :validación de la fase de filtro -FILNUT- y comparación con otros métodos de detección precoz de desnutrición hospitalaria. Nutr. Hosp. (Internet). 2006 Ago (citado 15 Sep 2015); 21(4): 491-504. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112006000700007&lng=es. [ Links ]
32. Garcia RS, Tavares RC, Pastore CA. Rastreamento nutricional em pacientes cirúrgicos de um hospital universitário do sul do Brasil: o impacto do risco nutricional em desfechos clínicos. Einstein (São Paulo) (Internet). 2013 June (cited 2015 Sep 26); 11(2): 147-52. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S167945082013000200002&lng=en. [ Links ] http://dx.doi.org/10.1590/S1679-45082013000200002.
33. Blesa AL, García L, Mateos A, Robles A. Guidelines for specialized nutritional and metabolic support in the critically-ill patient: Update. Consensus SEMICYUC-SENPE: Multiple trauma patient. Nutr. Hosp. (Internet). 2011 (citado 26 Sep 2015);26(suppl 2): 63-6 Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112011000800014&lng=es [ Links ]
34. Villamayor BL, Llimera RG, Jorge VV, González CC, Iniesta NC, Mira MC, et al. Valoración nutricional al ingreso hospitalario: iniciación al estudio entre distintas metodologías. Nutr. Hosp (Internet). 2006 Abr (citado 22 Oct 2015); 21(2): 163-72. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112006000200006&lng=es. [ Links ]
35. Thieme D, Cutchma GC, Hieferdecker ME, Campos AC. O índice de risco nutricional (nutritional risk index) é preditor de complicação pós-operatória em operações do aparelho digestivo ou parede abdominal?.ABCD, Arq. bras. cir. dig (Internet). 2013 Dec. (cited 26 Sep 2015);26(4):286-92. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S010267202013000400007&lng=en. http://dx.doi.org/10.1590/S01026720201300040007. [ Links ]
36. Álvarez J, García de Lorenzo A. Codificación de la desnutrición hospitalaria: la vigencia de una frase. Nutr. Hosp (Internet). 2008 Dic. (citado 27 Oct 2015); 23(6): 529-30. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112008000800001&lng=es [ Links ]
37. Bolet Astoviza M, Socarrás Suárez MM. Morbilidad y estado nutricional en pacientes de la tercera edad. Rev haban cienc méd (Internet). 2007 Nov. (citado 26 Oct 2015) 6(4):0-0. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1729519X2007000400009&lng=es. [ Links ]
38. Irles Rocamora JA, García-Luna PP. El menú de textura modificada; valor nutricional, digestibilidad y aportación dentro del menú de hospitales y residencias de mayores. Nutr. Hosp (Internet). 2014. (consultado: 26 Sep 2015); 29(4): 873-79. Disponible en:http://www.redalyc.org/articulo.oa?id=309231669021 [ Links ]
39. Suárez Llanos JP, Benítez Brito N, Oliva García JG, Pereyra-García Castro F, López Frías MA, García Hernández A, et al. Introducción de un método mixto de cribado nutricional CIPA) en un hospital de tercer nivel. Nutr. Hosp (Internet). 2014.(citado 21 Oct 2015); 29: 1149-53. Disponible en: http://www.redalyc.org/articulo.oa?id=309231670026 [ Links ]
40. Pérez Llamas F, Moregó A, Tóbaruela M, García Ma D, Santo E, Zamora S. Prevalencia de desnutrición e influencia de la suplementación nutricional oral sobre el estado nutricional en ancianos institucionalizados. Nutr. Hosp (Internet). 2011 Oct (citado 2015 Sep 26); 26(5): 1134-1140. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112011000500033&lng=es [ Links ]
41. Bicudo-Salomao A, De Moura RR, Aguilar-Nascimento JE. Early nutritional therapy in trauma: after A, B, C, D, E, the importance of the F (FEED). Rev. Col. Bras. Cir. (Internet). 2013 Jul-Aug. (cited 2015 Sep 26) ; 40(4): 342-6. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S010069912013000400015 [ Links ]
42. Oliva García JG, Pereyra-García Castro F, Benítez Brito N, Herrera rodríguez EM, Suárez Llanos JP, García Bray BF, et al. Validación de un método de dispensación de suplementos nutricionales en un hospital terciario. Nutr. Hosp. (Internet). 2013 Ago (citado 26 Sep 2015); 28(4):1286-90. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112013000400044&lng=es.http://dx.doi.org/10.3305/nh.2013.28.4.6479. [ Links ]
43. León Pérez DO. Evaluación del estado nutricional de pacientes críticos en sala de terapia intensiva del Hospital "Hermanos Ameijeiras". Rev Cub Med Int Emerg (Internet). 2014. (citado 29 Oct 2015); 13(4):374-87. Disponible en: http://www.revmie.sld.cu/index.php/mie/article/view/45/109 [ Links ]
44. Ordoñez AM, Madalozzo Schieferdecker ME, Cestonaro T, Cardoso Neto J, Ligocki Campos AC. Nutritional status influences the length of stay and clinical outcomes in patients hospitalized in internal medicine wards. Nutr. Hosp (Internet). 2013 Jul-Ago. (citado 2015 Sep 28); 28(4): 1313-20. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S021216112013000400048&lng=es. [ Links ]
45. Herrero Domínguez-Berrneta MaC, Martín de Rosales Cabrera AM, Pérez Encinas M. Análisis de los parámetros nutricionales y ajuste de requerimientos de la nutrición parenteral de inicio en el paciente crítico postquirúrgico. Nutr. Hosp (Internet). 2014 Feb (citado 26 Sep 2015);29(2): 402-10. Disponible en: http://scielo.isciii.es/pdf/nh/v29n2/24originalintensivos01.pdf [ Links ]
Artículo recibido: 14 enero 2016 Artículo aprobado: 5 febrero 2016
Autor correspondiente:
Dra. Loren Echague
Dirección: Encarnación, Paraguay
Teléfono:(+595) 971 823366
Correo electrónico: loren_echague@hotmail.com
1Jefe de Servicio de Clínica Médica. Hospital Regional de Encarnación (Encarnación, Paraguay).
2Residente de Medicina Interna. Universidad Nacional de Itapúa (Encarnación, Paraguay).
3Jefe del Departamento de Nutrición del Servicio de Clínica Médica. Hospital Regional de Encarnación (Encarnación, Paraguay).
4Dpto. Docencia y Extensión Universitaria. Universidad Nacional de Itapúa (Encarnación, Paraguay).