Servicios Personalizados
Revista
Articulo
Indicadores
-
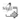 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Virtual de la Sociedad Paraguaya de Medicina Interna
versión On-line ISSN 2312-3893
Rev. virtual Soc. Parag. Med. Int. vol.2 no.1 Asunción mar. 2015
https://doi.org/10.18004/rvspmi/2312-3893/2015.02(01)53-073
ARTÍCULO ORIGINAL
Efectividad de los estudios preoperatorios en pacientes sanos sometidos a cirugías de bajo-moderado riesgo
Effectiveness of pre-operative studies in healthy patients subjected to low and moderate risk surgeries
Autora: Liz María Ruiz Estigarribia1
Resumen
Introducción: los exámenes preoperatorios están indicados según los hallazgos obtenidos en la historia clínica y el examen físico. Se realizan con el propósito de optimizar las condiciones clínicas previas a la cirugía y disminuir las complicaciones perioperatorias.
Objetivos: determinar los resultados de exámenes realizados en la evaluación preoperatoria de pacientes sanos sometidos a cirugías de bajo-moderado riesgo y la relación de dichos resultados con las complicaciones perioperatorias.
Materiales y métodos: fueron reclutados 113 varones y mujeres menores a 50 años, sanos, admitidos en las salas de Cirugía y de Traumatología del Hospital Nacional (Itauguá) y sometidos a evaluación preoperatoria por la autora en el período de enero a noviembre de 2014. Los estudios evaluados fueron todos solicitados por los médicos tratantes como parte de su rutina.
Resultados: los procedimientos quirúrgicos más frecuentes fueron la colecistectomía crónica calculosa y la hernioplastia. El examen laboratorial que reveló más alteraciones fue el hepatograma (15,79%), seguido del hematocrito y la glicemia. En cuanto a la radiografía de tórax y el electrocardiograma, no hubo hallazgos anormales significativos relevantes. Se constató un porcentaje mínimo de complicaciones perioperatorias (5,31%).
Conclusión: de todos los estudios realizados en el preoperatorio, se observó por lo menos un resultado anormal en 18,58%. Ningún resultado anormal modificó el manejo perioperatorio ni se relacionó con las complicaciones ocurridas.
Palabras claves: evaluación preoperatoria, estudios preoperatorios
Abstract
Introduction: The pre-operatory studies are indicated according to the clinical history and clinical examination. They are performed in order to optimize the clinical conditions before a surgery and decrease peri-operative complications.
Objectives: To determine the results of the studies performed in the pre-operative evaluation of healthy patients subjected to low and moderate risk surgeries and the relationship of these results with the peri-operatory complications.
Materials and methods: One hundred thirteen healthy men and women younger than 50 years old admitted into the rooms of Surgery and Traumatology of the National Hospital (Itauguá) were subjected to pre-operative evaluation from January to November 2014. The evaluated studies were requested by the treating medical doctors as part of the routine procedure.
Results: The most frequent surgical procedures were the chronic calculous cholecystectomy and the hernioplasty. The laboratory exam that revealed most alterations was the hepatogram (15.79%), followed by the hematocrit and the glycemia. In relation to the chest radiograph and the electrocardiogram, there were not significant relevant abnormal findings. A minimum percentage of peri-operative complications were found (5.31%).
Conclusion: At least one abnormal result was found in 18.58% of all the studies performed in the pre-operative stage. None of the abnormal results modified the peri-operative handling nor was related to the complications that occurred.
Keywords: pre-operative evaluation, pre-operative studies
Introducción
Son frecuentes las interconsultas solicitadas para evaluación preoperatoria en la práctica del Internista. Algunos investigadores han estudiado si la intervención de este especialista en la evaluación de los pacientes quirúrgicos es beneficiosa. Estos han demostrado que los mismos identifican condiciones médicas que están relacionadas con el resultado quirúrgico y recomiendan intervenciones para las mismas1.
El propósito de este trabajo fue describir los resultados de estudios realizados a pacientes sanos, menores a 50 años, sometidos a evaluación preoperatoria y el efecto de los resultados anormales sobre el desenlace de los procedimientos quirúrgicos realizados. Además, profundizar el conocimiento acerca de las bases sobre la evaluación preoperatoria y revisar las guías sobre los criterios para solicitar exámenes complementarios.
Evaluación preoperatoria
Definición: aunque la literatura no provea un concepto estándar de la evaluación preoperatoria, se la podría definir como el proceso de valoración clínica que precede a la administración de anestesia para la cirugía o procedimientos no quirúrgicos2.
Consiste en un protocolo de estudio que permite conocer la historia clínica y el estado físico, que conlleva al establecimiento de un plan perioperatorio, el cual debe ser llevado por un equipo multidisciplinario relacionado al evento quirúrgico3.
Objetivo: la identificación de patologías sintomáticas o asintomáticas que requieran un tratamiento previo o cambios en el manejo anestésico o quirúrgico con el fin de reducir las complicaciones perioperatorias. Estos objetivos se consiguen mediante la identificación de factores de riesgo, optimización de la condición médica preoperatoria y el tratamiento de posibles complicaciones4.
Riesgo quirúrgico de eventos cardiacos
Las complicaciones cardíacas tras la cirugía no cardiaca dependen no sólo de factores de riesgo específicos, sino también del tipo de cirugía y las condiciones en que se realice5.
Los factores quirúrgicos que influyen en el riesgo cardiaco están relacionados con la urgencia, la magnitud, el tipo y la duración del procedimiento, además de los cambios en la temperatura corporal, la pérdida de sangre y las alteraciones de los fluidos6.
Cualquier intervención quirúrgica produce estrés. Esta respuesta se inicia por el daño tisular, está mediada por factores neuroendocrinos y puede inducir taquicardia e hipertensión arterial. Al estrés quirúrgico hay que añadir las alteraciones de los fluidos durante el periodo perioperatorio. El estrés aumenta la demanda de oxígeno del miocardio. La cirugía también causa alteraciones del equilibrio de factores protrombóticos y fibrinolíticos, puede favorecerse la hipercoagulación y la aparición de trombosis coronaria por elevación de fibrinógeno y otros factores de coagulación, aumento de la activación y agregación plaquetarias y reducción de la fibrinólisis. El grado de dichas alteraciones es proporcional a la magnitud y la duración de la intervención3.
Si bien los factores de riesgo específicos del paciente son más importantes que los específicos de la cirugía para la predicción de los riesgos cardiacos en la cirugía no cardiaca, no podemos ignorar la importancia del tipo de cirugía a la hora de evaluar a un paciente concreto que va a ser sometido a una intervención7.
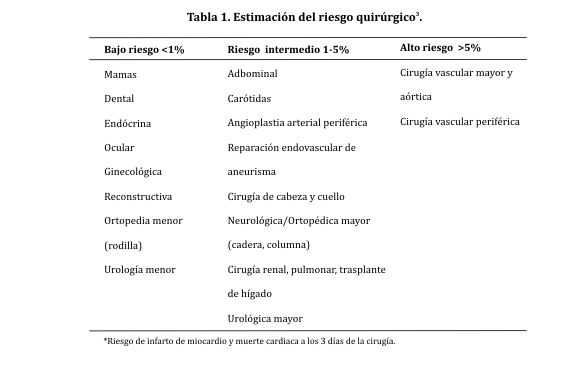
Respecto al riesgo cardiaco, las intervenciones quirúrgicas pueden clasificarse en intervenciones de bajo riesgo, riesgo intermedio y riesgo alto, con tasas estimadas de eventos cardiacos (muerte cardiaca e infarto de miocardio) a los 30 días < 1, 1-5 y > 5%, respectivamente (tabla1)3.
Pese a tratarse de una clasificación muy amplia, esta estratificación de riesgo es un instrumento útil para establecer la necesidad de una valoración cardiaca, el tratamiento farmacológico y el cálculo de riesgo de eventos cardiacos3.
Índices de riesgo
En los últimos 30 años se han desarrollado distintos índices de riesgo basados en análisis multivariados de datos observacionales que representan la relación entre las características clínicas y la morbimortalidad cardiaca perioperatoria. Los índices desarrollados por Goldman (1977)8, Detsky (1986)9 y Lee o también conocido como índice de riesgo cardíaco revisado (1999)10 son muy conocidos.
El índice Lee o índice de riesgo cardíaco revisado, que de hecho es una modificación del índice Goldman original, es considerado por muchos médicos e investigadores el mejor de los instrumentos disponibles para la predicción del riesgo cardiaco en la cirugía no cardiaca. Fue desarrollado en un estudio prospectivo en el que se recogieron datos de 2.893 pacientes sin seleccionar (y validado en otros 1.422 pacientes) que fueron sometidos a un amplio espectro de procedimientos quirúrgicos, con un seguimiento sistemático durante la fase postoperatoria de los resultados cardiacos clínicamente relevantes. El índice Lee está formado por cinco determinantes clínicos independientes de eventos cardiacos perioperatorios graves: historia de cardiopatía isquémica, historia de enfermedad cerebrovascular, insuficiencia cardiaca, diabetes mellitus insulinodependiente y función renal afectada. La cirugía de alto riesgo es el sexto factor que se incluye en este índice10.
No obstante, varios estudios de validación externos indican que el índice Lee probablemente sea subóptimo para la identificación de pacientes con múltiples factores de riesgo11.
Uno de los modelos de riesgo, que para muchos autores superó la eficacia del índice de Lee o índice de riesgo cardíaco revisado, es el modelo de riesgo de la base de datos NSQIP (American College of Surgeons National Surgical Quality Improvement Program o Programa Nacional de Mejoramiento de la Calidad Quirúrgica del Colegio Americano de Cirujanos).
La base de datos NSQIP se utilizó para determinar los factores de riesgo asociados con el infarto de miocardio postoperatorio/intraoperatorio o paro cardiaco. Entre más de 200.000 pacientes que se sometieron a cirugía en 2007, 0,65% desarrolló infarto de miocardio en el perioperatorio. El tipo de cirugía, el estado funcional dependiente, la creatinina anormal, la clase según la Sociedad Americana de Anestesiólogos (ASA) y el aumento de la edad se identificaron como predictores de infarto agudo de miocardio perioperatorio. Un modelo de riesgo se ha desarrollado utilizando estos cinco factores y posteriormente validada en un conjunto de datos en el año 2008 (n 257.385). El modelo de riesgo tenía una exactitud de predicción relativamente alta y superó al índice de riesgo cardíaco revisado. Una calculadora fácil de usar se desarrolló a partir de este modelo12.
Las guías europeas de cardiología, sin embargo, recomiendan la utilización del índice de Lee o índice de riesgo cardiaco revisado para la estratificación de riesgo cardíaco, con una clase de recomendación I y nivel de evidencia A3.
Sistema de clasificación del estado físico
La clasificación de la Sociedad Americana de Anestesiólogos (ASA) propone un sistema de clasificación del estado físico relativamente simple13.
ASA 1: Paciente normal, sano.
ASA 2: paciente con enfermedad sistémica leve.
ASA 3: paciente con enfermedad sistémica severa.
ASA 4: paciente con enfermedad sistémica severa que amenaza a la vida.
ASA 5: pacientes moribundos que no se espera que sobrevivan sin la cirugía.
ASA 6: pacientes con muerte cerebral cuyos órganos serán removidos para donación.
Ha demostrado ser eficaz en la estratificación del riesgo preoperatorio general de la morbilidad y la mortalidad de los pacientes sometidos a anestesia y cirugía13.
Los pacientes se dividen de acuerdo a impedimentos funcionales en sus actividades cotidianas a causa de sus problemas médicos subyacentes. Los riesgos inherentes a un procedimiento específico no se incorporan en la clasificación ASA13.
Durante las últimas décadas, las tasas de mortalidad relacionadas con la anestesia se han reducido notablemente: de dos muertes por cada 10.000 anestésicos administrados, a una muerte por cada 200.000 a 300.000 anestésicos administrados. Esto representa una gran mejora con respecto a las tasas de mortalidad anteriores, resultado de una cuidadosa atención a la seguridad de la anestesia14.
Las complicaciones son mucho más probables en pacientes con enfermedades preexistentes. El riesgo relativo de sufrir graves complicaciones perioperatorias es de 2,2 y 4,4 para el estado del paciente ASA III y IV, respectivamente, lo que demuestra que el aumento de comorbilidades graves (y por lo tanto la clasificación ASA) aumenta la morbilidad perioperatoria15.
Evaluación clínica en el preoperatorio
La evaluación clínica y la investigación del historial médico es el primer paso en una evaluación preoperatoria. Debe hacerse en un ambiente cómodo y al menos una semana antes de una cirugía electiva para que los medicamentos que disminuyen el riesgo perioperatorio puedan ser introducidos o los que interfieren con la cirugía puedan ser interrumpidos, aumentando así el éxito quirúrgico16.
Interrogatorio
Uno de los pilares más importantes es la realización de un buen interrogatorio dirigido para identificar comorbilidades, hábitos tóxicos, consumo de fármacos, antecedentes familiares, y otros datos que podrían influir en el evento quirúrgico17. Algunas instituciones cuentan con cuestionarios estandarizados preoperatorios, un instrumento utilizado que permite identificar a aquellos pacientes que se beneficiarían con una evaluación más profunda incluyendo exámenes específicos. Las preguntas fueron creadas para identificar condiciones preexistentes que se han demostrado estar asociadas a eventos adversos perioperatorios17.
Edad: varios índices utilizados para estratificar el riesgo cardiovascular consideran a la edad como un componente menor de riesgo. Uno de los índices más utilizados identifica 9 variables independientes de riesgo cardiovascular, entre ellos la edad8. Hay evidencia que relaciona la edad con el incremento de mortalidad en la mayoría de los procedimientos quirúrgicos. En una revisión de 1,2 millones de pacientes sometidos a cirugías programadas se vio una mortalidad aumentada con la edad18. No solo se relaciona con el riesgo cardiovascular, sino como un factor de riesgo independiente para las complicaciones pulmonares postoperatorias. En una revisión sistemática, la edad fue uno de los más importantes predictores de riesgo de complicaciones pulmonares relacionados con el paciente19.
Por el contrario, otros estudios han encontrado poca relación entre la edad y las tasas de mortalidad debido a la cirugía. Uno de ellos, estudió 795 pacientes de 90 años de edad que fueron sometidos a procedimientos mayores. A pesar de altas tasas de mortalidad perioperatoria en los ancianos, la supervivencia a los dos años no era diferente de la supervivencia de los pacientes emparejados de la población general no sometidos a cirugía20. El impacto de la edad como factor independiente en los resultados perioperatorios es menor. Gran parte del riesgo asociado con la edad se debe a un mayor número de comorbilidades, que pueden incluir el deterioro cognitivo, deterioro funcional, la desnutrición y la fragilidad capilar21.
Por lo tanto, la edad no debe ser utilizada como único criterio para orientar las pruebas preoperatorias o para suspender un procedimiento quirúrgico indicado en un paciente adulto mayor22.
Capacidad funcional: es un determinante importante de riesgo. Pacientes con buena tolerancia al ejercicio en general tienen un riesgo preoperatorio bajo; por lo tanto, interrogar sobre la capacidad para realizar ejercicio debería formar parte de la evaluación preoperatoria. Se considera fundamental en la evaluación del riesgo cardiaco preoperatorio determinar la capacidad funcional. Se mide en equivalentes metabólicos (MET). Así, 1 MET equivale a la tasa metabólica basal (3,5 ml O2 requerido/kg por minuto) que es el consumo de oxígeno en reposo en posición sentada. La prueba de esfuerzo proporciona una evaluación objetiva de la capacidad funcional; en caso de no realizarse dicha prueba, la capacidad funcional puede estimarse mediante la capacidad de realizar las actividades diarias normales. Varias escalas de actividad proporcionan al médico una serie de preguntas para determinar la capacidad funcional de un paciente3. Dado que 1 MET representa la demanda metabólica en reposo, subir dos tramos de escalera requiere 4 MET y el ejercicio intenso, como nadar, > 10 MET. La incapacidad para subir dos tramos de escalera o correr una distancia corta (< 4 MET) indica una capacidad funcional baja y se asocia a un aumento de la incidencia postoperatoria de eventos cardiacos3.
Existen estudios que sustentan que la buena capacidad de ejercicio como parte de la rutina diaria se asocia a un bajo riesgo de complicaciones mayores postoperatorias. Mientras quienes reportaban mala capacidad de ejercicio tenían el doble de complicaciones postoperatorias graves23. La importancia de la capacidad funcional fue afirmada en otro estudio que concluyó que la mala capacidad de ejercicio, confirmada por una prueba de esfuerzo cardiopulmonar (CPET Cardio Pulmonary Exercise Test), fue el predictor más importante de todas las causas de mortalidad en comparación a cualquiera de los factores de riesgo cardíaco convencionales24.
Medicación: es fundamental obtener una historia completa de medicamentos. Esto debe incluir todos los fármacos de venta libre y los medicamentos a base de plantas o extractos naturales, así como los medicamentos recetados25. Un estudio que incluyó 1025 pacientes reveló que tomar un medicamento sin relación con la cirugía se asoció con un mayor riesgo relativo de una complicación postoperatoria en comparación con aquellos que no estaban tomando ningún medicamento26. Una de las tareas del Internista consultor es recomendar el uso más seguro y eficaz de los medicamentos en el período perioperatorio. Debe equilibrar la necesidad de simplificar la medicación, con la necesidad de mantener la estabilidad en el paciente y sus enfermedades crónicas27.
La apnea obstructiva del sueño: es importante interrogar sobre los síntomas de esta afección, ya que la mayoría de estos pacientes se encuentran subdiagnosticados. Se ha demostrado que aumenta el riesgo de complicaciones médicas postoperatorias incluyendo hipoxemia, insuficiencia respiratoria, reintubación no planificada y el traslado a una Unidad de Cuidados Intensivos28.
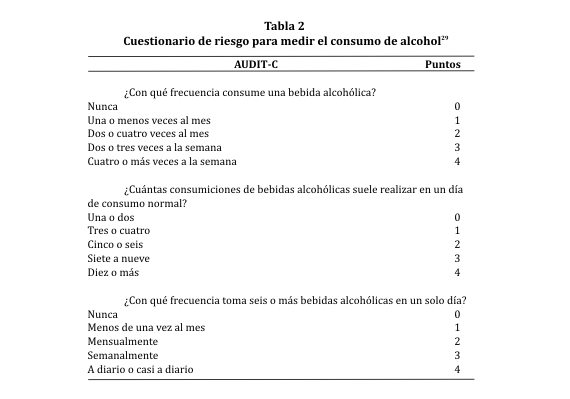
El abuso de alcohol: es un factor de riesgo importante para la morbilidad perioperatoria en toda cirugía electiva y de emergencia, tanto en hombres como en mujeres. Todos los pacientes deben ser interrogados en relación al consumo de riesgo. Existen scores de riesgo para medir el consumo, como el AUDIT-C (tabla 2), (Alcohol Use Disorders Identification Test-Consumption) o (Prueba de identificación del Trastorno del consumo de alcohol)29.
Pacientes con puntuaciones altas AUDIT-C (de 9 a 12, de 12 puntos posibles) en el año antes de la cirugía, tuvieron mayores días de internación, más días en la Unidad de Cuidados Intensivos y tasas mayores de reintervención imprevistas. Por lo tanto, estos cuestionarios podrían ser útiles a la hora de identificar pacientes de riesgo que podrían beneficiarse de intervenciones para el abandono del hábito en el preoperatorio29. Los programas de intervención para abandonar el consumo de alcohol a partir de 3-8 semanas antes de la cirugía están comprobados que reducen significativamente la incidencia de varias complicaciones postoperatorias graves, como complicaciones cardiopulmonares e infecciones30.
Tabaquismo: el interrogatorio sobre este hábito es muy importante. Abandonar el hábito antes de la cirugía podría reducir el riesgo de complicaciones postoperatorias y, cuanto mayor sea el tiempo del abandono, mayor es la efectividad. En un metaanálisis se evidenció que pacientes fumadores presentaron un mayor riesgo de complicaciones postoperatorias, incluyendo mayor morbilidad, infecciones, complicaciones pulmonares y neurológicas, además de traslados a Unidad de Cuidados Intensivos31.
Uso de drogas ilícitas: se ha relacionado a efectos de la anestesia general y complicaciones perioperatorias. Se han reportado trabajos que asocian el consumo de cannabinoides con el aumento del requerimiento de anestésicos, el aumento de irritabilidad de las vías aéreas superiores y síntomas respiratorios32. Además, la cocaína se asoció con el incremento de arritmias, rabdomiólisis e ictus en pacientes adictos en el perioperatorio33. Las anfetaminas pueden causar hipertermia, rabdomiólisis, coagulopatía, falla renal y fallas cardíacas intraoperatorias. El consumo combinado de la cocaína, marihuana, etanol y heroína se asoció a una mayor toxicidad e inestabilidad cardiovascular en el perioperatorio34.
Por lo tanto, estrategias que permitan detectar pacientes consumidores de drogas ilícitas en el preoperatorio, que a menudo pasan desapercibidos en controles rutinarios, son importantes. No solo para el riesgo que supone la intervención quirúrgica, sino para la intervención y tratamiento de los mismos posterior a la cirugía35.
Historia de complicaciones anestésicas: no debe faltar el interrogatorio sobre la historia personal o familiar de alguna complicación debido a la anestesia. Se debe tener en cuenta la hipertermia maligna, una complicación rara pero con una alta morbilidad y mortalidad. De herencia autosómica dominante, se manifiesta clínicamente como una crisis hipermetabólica cuando un individuo susceptible se expone a anestésicos volátiles (halotano, isoflurano, enflurano, sevoflurano) o succinilcolina36. Por lo tanto, es muy importante indagar sobre la historia personal o familiar de alguna complicación debido a la anestesia.
Examen físico en la evaluación preoperatoria
Después de una revisión acabada de la historia clínica y de obtener la mayor cantidad e información útil, el objetivo se debe centrar en hacer un examen físico completo. Se debe determinar el peso, talla, el índice de masa corporal y los signos vitales. Posteriormente, proceder a un examen físico completo, priorizando la evaluación cardiovascular y pulmonar. Además, se deben tener en cuenta los procedimientos anestésicos y evaluar la vía aérea, identificando alteraciones como prominencia dental, apertura bucal disminuida, micrognatia, movilidad cervical, etc.37.
En cuanto al examen cardiovascular, debe incluir los signos vitales, incluyendo medición de presión arterial en ambos brazos, palpación del pulso carotideo, detección de soplos cardiacos, presión venosa yugular y pulsaciones, auscultación de los pulmones, la palpación precordial y la auscultación, palpación abdominal y el examen de las extremidades para el edema y la integridad vascular. La presencia de un marcapasos también puede ser confirmado por el examen físico. Observaciones más detalladas serán dictadas por las circunstancias específicas7.
Estudios complementarios
En general, análisis laboratoriales y estudios específicos están recomendados solo si la información obtenida en la historia clínica y el examen físico podrían influir en el procedimiento quirúrgico, en un cambio en el tratamiento médico, monitorización durante la cirugía o en el post operatorio, o posponer la cirugía hasta lograr la estabilidad del paciente7.
Existe amplia evidencia que apoya la no efectividad de las pruebas laboratoriales de rutina, que se define como una prueba ordenada en ausencia de indicación específica o finalidad. Designaciones ampliamente utilizadas como "estado preoperatorio" o "tamizaje quirúrgico" no son consideradas como indicaciones para la realización de los mismos38.
Exámenes laboratoriales
Los estudios laboratoriales son apropiados sólo en circunstancias específicas, incluyendo pacientes con alguna patología de base o algún factor de riesgo que podría afectar el manejo operatorio, aumentar el riesgo de complicaciones y también en procedimientos específicos de alto riesgo39.
Hemograma: la anemia es un hallazgo menor en los pacientes asintomáticos, pero una anemia que pueda influir en el perioperatorio tiene una prevalencia aún menor40. Sin embargo, algunos autores encontraron que la anemia es común en el periodo posterior a la cirugía y el nivel de hemoglobina preoperatoria predice la mortalidad postoperatoria levemente anormal, incluso en ausencia de pérdida de sangre significativa41. Otro estudio demostró una fuerte correlación entre niveles bajos de hemoglobina y el riesgo de transfusiones perioperatorias42. Pero dicho estudio incluyó pacientes sanos y también pacientes con anemia preexistente o enfermedades hematológicas, explicando de esta manera la correlación. Por lo tanto, a pesar de estos resultados, no se puede concluir que niveles bajos de hemoglobina y hematocrito están relacionados con complicaciones perioperatorias en pacientes sanos sin historia ni signos de anemia o enfermedades hematológicas.
Con respecto a los glóbulos blancos y plaquetas, la frecuencia de anormalidades significativas insospechadas por la evaluación clínica es baja40. No hay evidencia válida que apoye el conteo de glóbulos blancos de rutina en pacientes asintomáticos43.
Por lo tanto, las indicaciones para solicitar un hemograma son16:- Pacientes mayores de 65 años, cuando se sospecha de anemia o enfermedades hematológicas durante el examen físico.
- Cuando las enfermedades crónicas asociadas con la anemia están presentes.
- Todos los pacientes que serán sometidos a cirugía de moderado-alto riesgo si se anticipa la necesidad de transfusión.
Coagulograma: anomalías significativas de tiempo de protrombina (TP) o el tiempo parcial de tromboplastina activada (TTPa) son infrecuentes44. La relación entre un resultado anormal y el riesgo de hemorragia perioperatoria parece ser bastante baja, especialmente en aquellos que se cree que tienen un bajo riesgo de hemorragia sobre la base de la historia y examen físico45.
Incluso entre los pacientes neuroquirúrgicos, para quien una pequeña cantidad de sangrado inesperado podría causar una elevada morbilidad, la historia clínica es la prueba más útil para la diátesis hemorrágica. En un estudio de 11.804 pacientes sometidos a cirugía espinal o intracraneal, una historia clínica que sugiere riesgo de complicaciones hemorrágicas fue sustancialmente más sensible que los valores de TP y TTPa en la predicción de necesidad de transfusión y la mortalidad46.
Si la historia clínica, historia familiar y el examen físico no sugieren la presencia de trastornos de la coagulación, no está indicada la realización de análisis de laboratorio para evaluar la homeostasis. Sin embargo, si la evaluación física sugiere la presencia de discrasias, se debe realizar pruebas de que incluyan TP, TTPa y recuento de plaquetas47. Para algunos trastornos específicos de la coagulación, por ejemplo trastorno plaquetario heredado o hemofilia, pruebas adicionales pueden ser necesarias para establecer un diagnóstico y determinar el grado de anormalidad47.
Función renal: la prevalencia de niveles elevados de creatinina sérica en los pacientes asintomáticos sin historia de enfermedad renal es sólo el 0,2%. Sin embargo, la prevalencia aumenta con la edad48. La creatinina sérica elevada >2,0 mg/dL (177 µmol/L) es un factor independiente de riesgo en algunos índices utilizados que predice las complicaciones cardiacas10. La insuficiencia renal es también un factor de riesgo independiente para las complicaciones postoperatorias pulmonares y un importante predictor de mortalidad postoperatoria19.
En una revisión donde se comparó la mortalidad y complicaciones cardiovasculares en pacientes con enfermedad renal crónica y en pacientes sanos sometidos a cirugías programadas, se concluyó que los enfermos renales tenían un mayor riesgo de muerte postoperatoria y eventos cardiovasculares en comparación con aquellos con función renal conservada. Por lo que se identifica a la enfermedad renal crónica como un factor de riesgo independiente de muerte postoperatoria y de eventos cardiovasculares49.
En las siguientes situaciones está indicado determinar la creatinina sérica16:- En todos los pacientes mayores de 40 años
- En todos los pacientes con enfermedad renal, diabetes mellitus, hipertensión arterial, insuficiencia hepática o insuficiencia cardíaca y cuya creatinina sérica no se ha determinado en los últimos 12 meses.
- Para todos los pacientes que serán sometidos a cirugías de riesgo intermedio o alto.
Glicemia: la tasa de hiperglucemia asintomática en pacientes quirúrgicos no seleccionados es baja. En un informe, la incidencia fue de solo un 1,2%50. En un estudio donde se realizó laboratorio de rutina a 1010 pacientes sanos sometidos a colecistectomías, solo 8 pacientes tuvieron niveles de glucosa elevados. Ningún paciente de este estudio se benefició de medición preoperatoria de rutina de glucosa sérica51. La frecuencia de las alteraciones de la glucosa aumenta con la edad; casi el 25% de los pacientes mayores de 60 años tenía un valor anormal en un informe48. Algunos estudios concluyeron que la diabetes mellitus es un factor predictor de mortalidad en el perioperatorio, sobre todo en pacientes sometidos a cirugía vascular o cirugía de revascularización coronaria52.
A pesar de que uno de los índices de riesgo cardíaco identificó a la diabetes mellitus como un factor de riesgo de complicaciones cardiacas postoperatorias10 y conociendo todos los efectos negativos de la hiperglicemia, no hay evidencia de que la hiperglucemia asintomática aumente el riesgo quirúrgico en un paciente que no se conoce de antemano que tenía diabetes. Por lo tanto, la medición rutinaria de glucosa en la sangre no se recomienda para los pacientes sanos16. Deben ser sometidos a una prueba de glucosa en ayunas: los pacientes mayores de 45 años, con sobrepeso o con síntomas y hallazgos en el examen físico que sugieren diabetes mellitus16.
Electrolitos: la frecuencia de anormalidades no sospechadas de electrolitos es muy baja, en un estudio se reportó solo 0,6%40. Algunos autores encontraron relación entre la hipernatremia y el incremento de la morbilidad y mortalidad perioperatoria y recomiendan el dosaje de electrolitos53. Sin embargo, los consensos recomiendan que los hallazgos en la historia clínica y el examen físico deben guiar la decisión de realizar los exámenes preoperatorios38.
Por lo tanto, no hay evidencia que justifique el dosaje de electrolitos en pacientes sanos, asintomáticos. Solo se justificaría según los hallazgos obtenidos en la historia clínica o el examen físico como:- Hipertensión arterial, insuficiencia cardíaca, enfermedad renal, diabetes mellitus no controlada, enfermedad hepática.
- Consumo de ciertos fármacos como los diuréticos, inhibidores de la enzima convertidora de angiotensina, digoxina43.
Perfil hepático: hallazgos anormales en pacientes asintomáticos son poco comunes, fue sólo 0,3% en pacientes de un estudio54. De los hallazgos anormales, en un porcentaje muy bajo (0,1%) modificó el manejo perioperatorio19. En pacientes con cirrosis hepática o enfermedad hepática aguda, con resultados muy por encima de valores de referencia, el hepatograma anormal se asoció con incremento de la morbilidad y mortalidad perioperatoria. Pero no hay evidencia que apoye que resultados anormales leves en pacientes que no se conocen portadores de enfermedad hepática, tengan un impacto similar55. No está recomendado, por lo tanto, el dosaje rutinario de enzimas hepáticas en el preoperatorio. Se debería realizar en pacientes con hallazgos en la historia clínica o examen físico que sugieran enfermedad hepática43.
Análisis de orina: se sigue realizando en forma rutinaria en el preoperatorio de cirugías programadas para detectar enfermedades renales o infecciones del tracto urinario. Hay poca evidencia de que un resultado anormal se asocia con complicaciones postoperatorias56 y valores predictivos de análisis de orina de rutina en pacientes asintomáticos son pobres19. Algunos trabajos refieren que infecciones del tracto urinario tienen el potencial de causar bacteriemia e infecciones de la herida, en particular con la cirugía protésica57. Sin embargo, otros autores no encontraron diferencias en relación a infecciones posquirúrgicas entre los pacientes con resultados de orina normal y anormal58.
Otro estudio encontró que los pacientes con infección urinaria asintomática detectada por análisis de orina tenían un mayor riesgo de infección de la herida después de la operación, a pesar del tratamiento59. No se encontró evidencia sólida que justifique la realización de análisis de orina en pacientes asintomáticos43. A excepción de una guía que recomienda la realización de dicho análisis en pacientes que se someten a implantes de material extraño (por ejemplo, prótesis articular, la válvulas cardíacas) o procedimientos urológicos invasivos4.
Radiografía de tórax: los resultados anormales en la radiografía de tórax se producen con frecuencia y son más frecuentes en pacientes de mayor edad. Estos hallazgos son más a menudo crónicos y predecibles de la historia o el examen físico y sólo rara vez alteran el manejo60. No hay evidencia suficiente sobre la eficacia de la realización rutinaria de la radiografía de tórax preoperatoria. Varias revisiones sistemáticas están en contra de la radiografía de tórax de rutina en pacientes sanos61,38. Las indicaciones para la realización de radiografía de tórax son: pacientes con historia de anormalidades torácicas o aquellos con alteraciones detectadas durante el examen físico16.
Electrocardiograma: el uso sistemático del electrocardiograma (ECG) antes de cualquier tipo de cirugía es objeto de debate. En un estudio retrospectivo en el que se incluyó a un total de 23.036 pacientes y 28.457 procedimientos quirúrgicos, se observó que los pacientes con un ECG anormal tuvieron mayor incidencia de muerte cardiovascular que los pacientes con un ECG normal (1,8% frente a 0,3%). En los pacientes sometidos a cirugía de bajo riesgo o de riesgo bajo-intermedio, la diferencia absoluta en la incidencia de muerte cardiovascular entre los pacientes con/sin anomalías en el ECG fue tan sólo de 0,5%62. En pacientes con cardiopatía isquémica, el ECG preoperatorio ofrece importante información pronostica y permite predecir la evolución a largo plazo, independientemente de los hallazgos clínicos y de la isquemia perioperatoria63.
Con respecto a la realización de ECG preoperatorio, estas son las recomendaciones según las Guías Europeas de Cardiología3:- Pacientes con uno o más factores de riesgo que están programados para cirugía de riesgo intermedio-alto. (Clase I, nivel de evidencia B).
- Pacientes con uno o más factores de riesgo que están programados para cirugía de bajo riesgo. (Clase IIa, nivel de evidencia B).
- Pacientes sin factores de riesgo que están programados para cirugía de riesgo intermedio. (Clase IIb, nivel de evidencia B).
- No se recomienda la realización en pacientes sin factores de riesgo que están programados para cirugía de bajo riesgo. (Clase III, nivel de evidencia B).
La indicación de exámenes preoperatorios en pacientes sanos es todavía controversial. A pesar de que en la literatura encontramos evidencia en contra de la realización rutinaria de dichos exámenes, en nuestro medio, no contamos con evidencia suficiente que apoyen dicha postura. Por lo tanto, en sujetos sin comorbilidades que lo justifiquen, se siguen realizando exámenes preoperatorios de rutina; aumentando la ansiedad del paciente, retrasando innecesariamente la cirugía y de esta manera, incrementando los costos hospitalarios. Es por eso que resulta pertinente la realización de este trabajo para determinar los resultados anormales y su relación con el desenlace perioperatorio.
Objetivos
Determinar los resultados de exámenes laboratoriales, electrocardiográficos y radiológicos de tórax realizados en la evaluación preoperatoria de pacientes sanos sometidos a cirugías de bajo-moderado riesgo.
Determinar la frecuencia de complicaciones perioperatorias.
Describir las características demográficas y clínicas de la población en estudio.
Material y métodos
Diseño del estudio: observacional, descriptivo, de corte longitudinal, prospectivo.
Población de estudio: varones y mujeres, menores a 50 años, sanos, admitidos en el Servicio de Cirugía General y de Traumatología del Hospital Nacional de Itauguá, sometidos a evaluación preoperatoria para cirugías programadas de bajo - intermedio riesgo entre los meses de enero a noviembre del 2014.
Criterios de inclusión: pacientes sin antecedentes patológicos de base, sometidos a evaluación preoperatoria por el Dpto. de Medicina Interna del Hospital Nacional de Itauguá.
Criterios de exclusión: cirugías de urgencia y de alto riesgo.Pacientes con comorbilidades.
Muestreo: no probabilístico, de casos consecutivos.
Variables: número de ficha, edad, sexo, diagnóstico, cirugía realizada, tipo de anestesia, hemoglobina, hematocrito, tiempo de protrombina, tiempo parcial de tromboplastina activada, glicemia, urea, creatinina, sodio, potasio, calcio, bilirrubinemia total, bilirrubinemia directa, fosfatasa alcalina, GOT, GPT, orina simple, radiografía de tórax, electrocardiograma, complicaciones perioperatorias.
Reclutamiento: los estudios eran previamente solicitados por los médicos tratantes y el autor acudía a las salas de internación para la interconsulta preoperatoria. Las variables se registraban en una planilla de recolección de datos y trascriptas a planilla electrónica.
Cálculo del tamaño de muestra: se realizó un pretest con 30 interconsultas al azar, encontrándose una prevalencia de 5% de algún resultado anormal, que se utilizó para el cálculo del tamaño de muestra. Se utilizó el programa estadístico Epi Info 7©. Para un universo de 1100 interconsultas para evaluación preoperatoria en el periodo de estudio, frecuencia esperada de 5% de al menos una prueba anormal, efecto de diseño 1, intervalo de confianza 95%, el tamaño mínimo calculado fue de 68 sujetos.
Análisis estadísticos: las variables fueron registradas en una planilla electrónica Excel© y sometidas a estadística descriptiva con el programa estadístico Epi Info 7©. Las variables cualitativas se expresan en porcentajes y las cuantitativas en medias ± DE.
Aspectos éticos: se respetaron los Principios de la Bioética. La confidencialidad de los datos se mantuvo en resguardo.
Resultados
El estudio incluyó 113 pacientes, de los cuales 67 eran mujeres y 46 eran varones. La edad media observada fue 31 ± 9 años (rango 16 a 49 años).
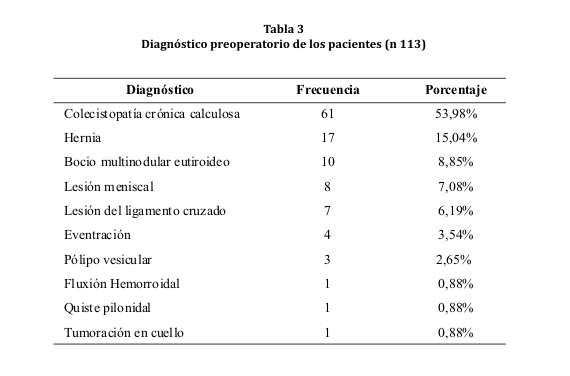
Los mismos fueron sometidos a evaluación preoperatoria y los diagnósticos preoperatorios más frecuentes fueron la colecistopatía crónica calculosa y la hernia inguinal, entre otros (tabla 3).
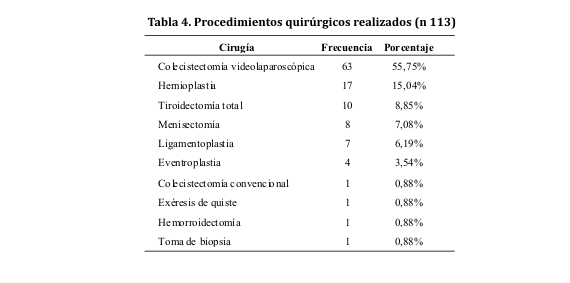
Las cirugías programadas más frecuentes a las que se sometieron los pacientes del estudio fueron la colecistectomía videolaparoscópica, la hernioplastia y la tiroidectomía total, todas de riesgo bajo-intermedio (tabla 4).
El tipo de anestesia más utilizada fue la anestesia general, en 70 pacientes (62,50%), mientras que la anestesia raquídea fue la elección para 42 pacientes (37,50%).
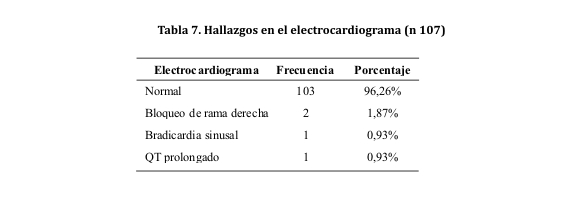
Los 113 pacientes fueron sometidos a exámenes de laboratorio en forma rutinaria por los médicos tratantes: hemograma (glóbulos blancos, hemoglobina, hematocrito) coagulograma (TP, TTPa), glicemia, urea, creatinina, electrolitos (sodio y potasio) y hepatograma. De todos ellos, el estudio que reveló más alteraciones fue el hepatograma (n 76), seguido del hematocrito (n 113) y la glicemia (n 103). En contrapartida, no se registraron resultados anormales en los resultados TTPa (n 13) y en la creatinina (n 110) (tabla 5).
En cuanto al análisis de orina, la mayoría de los resultados (n 105) fueron normales. Se observó un pequeño porcentaje de anormalidades, donde resalta el hallazgo de proteinuria (tabla 6).
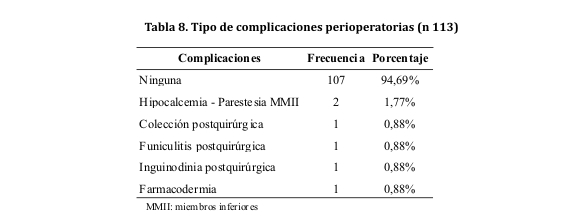
El ECG se realizó también en forma rutinaria por los médicos tratantes en los 107 sujetos, evidenciándose algunas anormalidades en un mínimo porcentaje (tabla 7).
En las radiografías de tórax realizadas no se evidenciaron hallazgos anormales de importancia, salvo 2 casos de congestión hiliar (1,96%).
Del total, se constató un porcentaje mínimo de complicaciones perioperatorias (5,31%). Entre las causas se destaca la hipocalcemia, con parestesias de miembros inferiores en el postoperatorio inmediato de sujetos sometidos a tiroidectomía (tabla 8).
De todos los estudios realizados a los 113 pacientes estudiados, por lo menos un resultado anormal se observó en 21 pacientes (18,58%) mientras que la mayoría los resultados fueron normales.
Discusión
Está claro que la indicación de exámenes preoperatorios debe estar guiada por la historia clínica, las comorbilidades y los hallazgos en el examen físico4,7,16. Pero en la mayoría de los casos, se siguen realizando pruebas complementarias de rutina, a pesar de la evidencia que demuestra que los estudios de rutina no están indicados39,40.
Nuestro hospital no es la excepción. En este estudio, el 100% de pacientes sanos contaba con un hemograma y coagulograma para la evaluación preoperatoria y ambos resultaron anormales en muy baja proporción. La mayoría de los exámenes no estaban indicados en base a las guías de evaluación preoperatoria3,4,16.
La realización de estudios innecesarios en el preoperatorio se podría deber a la falta de consensos y guías claras64,65. Otras causas podrían están relacionadas con diversos factores como la tradición en la práctica médica, falta de comunicación entre médicos involucrados en el evento quirúrgico, aspectos médico-legales, temor por la cancelación de la cirugía y falta de conocimiento de las guías y evidencias66.
Los estudios preoperatorios son útiles para disminuir las complicaciones quirúrgicas, guiar el manejo postoperatorio y detectar anormalidades que podrían llevar a eventuales cancelaciones si el daño potencial supera el beneficio de la cirugía4.
En este trabajo se analizó la incidencia de complicaciones perioperatorias, que fue muy baja (5,31%). Ningún resultado preoperatorio anormal se asoció con dichas complicaciones. Por lo que podemos plantear la hipótesis de que si no se realizaba ningún estudio, el resultado sería el mismo. De hecho, estudios previos demostraron que la realización de laboratorio de rutina podría no ser necesaria67,68. Y también se comprobó que ningún resultado anormal en un estudio previo se asoció con el resultado postoperatorio69.
Algunos autores evaluaron resultados quirúrgicos sin ningún estudio preoperatorio previo. No hubo diferencias significativas en las tasas de eventos adversos perioperatorios dentro de los 30 días después de la cirugía entre el grupo con pruebas preoperatorias y el grupo sin ninguna de ellas. Ninguno de los eventos adversos estuvo relacionado con la indicación o no de pruebas67. En otro estudio retrospectivo de 2000 pacientes sometidos a cirugía electiva, se vio que 60% de los pruebas realizadas no tenían indicación y solo 0,22% de los resultados revelaron anormalidades que podrían influenciar el manejo perioperatorio40.
Podemos afirmar, entonces, que los estudios preoperatorios de rutina en cirugías de bajo riesgo o en situaciones donde el beneficio clínico es cuestionable, pueden ser eliminados sin que esto implique consecuencias médicas adversas69.
En esta investigación, los resultados anormales más frecuentes fueron el hepatograma (15,79%), el hematocrito (7,96%) y la glicemia (5,50%). En la literatura, el hallazgo de resultados anormales varía ampliamente, pero en general, los resultados anormales fueron bajos, considerando las más frecuentes la glicemia plasmática (2,2%), estudios hematológicos (2,9%) urea (1,9%)70,71,72.
Con respecto al hepatograma, que fue el análisis con mayor frecuencia de resultados anormales (15,79%), hay una diferencia importante con respecto a trabajos anteriores, donde hallazgos patológicos en pacientes asintomáticos fueron poco comunes (0,3%)70. Este tema debería investigarse en otros estudios.
Otros hallazgos llamativos son los resultados del electrocardiograma y la radiografía de tórax, donde se encontró un porcentaje muy bajo de anormalidades (3,73% y 1,96% respectivamente), mientras que otros trabajos como el de Pérez A et al halló 22% de resultados anormales en radiografías de tórax preoperatorias y 10,4 % de ECG en pacientes asintomáticos71.
De todas las pruebas realizadas a los 113 pacientes de este trabajo, por lo menos un resultado anormal se observó en 18,58% de los mismos. Esto contrasta con un estudio donde se encontró un bajo porcentaje de anormalidades (4%)70. Mientras que otros autores hallaron que un alto porcentaje (61,6%) tuvo por lo menos un resultado anormal69. Pero dicho trabajo incluyó pacientes con comorbilidades y mayores a 60 años. Se demuestra nuevamente la variabilidad de los resultados, dependiendo de la población estudiada. Las diferencias con otros autores podría deberse a las características de la población estudiada. Los pacientes incluidos en este estudio, considerados previamente sanos (por los antecedentes y el examen físico), en realidad podrían haber sido portadores de una patología subyacente subclínica, o contaban con ciertas alteraciones transitorias como ejemplo elevación de transaminasas debido a ingesta de AINES, etc.73.
Podríamos decir que este estudio evidencia el uso excesivo de pruebas preoperatorias. La mayoría de los pacientes no tuvo una indicación clara para la realización de las mismas, con beneficios casi nulos y un alto porcentaje de falsos positivos que no influyeron en absoluto en el riesgo quirúrgico; coincidiendo con varios autores que demostraron que la mayoría de los resultados anormales no se relacionaron con las complicaciones perioperatorias, ni cambiaron el manejo quirúrgico en forma significativa43,67,69.
Por lo que una de las sugerencias podría ser la elaboración de un protocolo institucional basado en las guías internacionales para eliminar los estudios innecesarios y así disminuir gastos. Además, hay evidencia que los resultados anormales no influyen significativamente en el manejo perioperatorio, suelen retrasar la cirugía sin necesidad y todo esto lleva al aumento del costo hospitalario56.
Aunque en este estudio no se realizó un análisis de costos, se vio que una correcta indicación de estudios, con la introducción en la práctica de guías para la evaluación preoperatoria, podría incrementar la eficacia y reducir los gastos hospitalarios. En un trabajo se menciona una reducción de 63% del costo por paciente en relación a pruebas preoperatorias, sin afectar la calidad de la atención74.
Concluyendo, la edad media observada fue de 31±9 años. Los diagnósticos preoperatorios más frecuentes fueron la colecistopatía crónica calculosa y la hernia inguinal, por lo que las cirugías de intermedio-bajo riesgo más frecuentes fueron la colecistectomía videolaparoscópica y la hernioplastia. El 100% de los pacientes contó con por lo menos dos estudios laboratoriales. De todos los estudios realizados en el preoperatorio, se observó por lo menos un resultado anormal en 18,58%. El examen laboratorial con más hallazgos anormales fue el hepatograma (15,79%), seguido del hematocrito (7,96%) y la glicemia (5,50%). En contrapartida, no se registraron resultados anormales en los resultados de TTPa y creatinina. En cuanto al electrocardiograma y la radiografía de tórax, los porcentajes de resultados anormales fueron muy bajos: 3,73% y 1,96% respectivamente. Se constató un porcentaje mínimo de complicaciones perioperatorias (5,31%). Entre ellas se destaca la hipocalcemia, con parestesias de miembros inferiores en el post-operatorio inmediato. Ningún resultado anormal modificó el manejo perioperatorio ni se relacionó con las complicaciones.
Referencias bibliográficas
1. Levinson W. Preoperative evaluations by an internist--are they worthwhile? West J Med. 1984 Sep; 141(3): 395-8. [ Links ]
2. Committee on Standards and Practice Parameters, Apfelbaum JL, Connis RT, Nickinovich DG; American Society of Anesthesiologists Task Force on Preanesthesia Evaluation, Pasternak LR, Arens JF, Caplan RA, et al. Practice advisory for preanesthesia evaluation: An updated report by the American Society of Anesthesiologists Task Force on Preanesthesia Evaluation. Anesthesiology. 2012 Mar; 116(3): 522-38. [ Links ]
3. Poldermans D, Bax JJ, Boersma E, De Hert S, Eeckhout E, Fowkes G, et al. Guidelines for pre-operative cardiac risk assessment and perioperative cardiac management in non-cardiac surgery. Eur Heart J. 2009 Nov; 30(22): 2769-812. [ Links ]
4. Feely MA, Collins CS, Daniels PR, Kebede EB, Jatoi A, Mauck KF. Preoperative testing before noncardiac surgery: guidelines and recommendations. Am Fam Physician. 2013 Mar 15; 87(6): 414-8. [ Links ]
5. Wirthlin DJ, Cambria RP. Surgery-specific considerations in the cardiac patient undergoing noncardiac surgery. Prog Cardiovasc Dis. 1998 Mar-Apr; 40(5): 453-68. [ Links ]
6. Mangano DT. Perioperative medicine: NHLBI working group deliberations and recommendations. J Cardiothorac Vasc Anesth. 2004 Feb; 18(1): 1-6. [ Links ]
7. Fleisher LA, Beckman JA, Brown KA, Calkins H, Chaikof EL, Fleischmann KE, et al. ACC/AHA 2007 guidelines on perioperative cardiovascular evaluation and care for noncardiac surgery: Executive summary. J Am Coll Cardiol. 2007 Oct 23; 50(17): 1707-32. [ Links ]
8. Goldman L, Caldera DL, Nussbaum SR, Southwick FS, Krogstad D, Murray B, et al. Multifactorial index of cardiac risk in noncardiac surgical procedures. N Engl J Med. 1977 Oct 20; 297(16): 845-50. [ Links ]
9. Detsky AS, Abrams HB, Forbath N, Scott JG, Hilliard JR. Cardiac assessment for patients undergoing noncardiac surgery. A multifactorial clinical risk index. Arch Intern Med. 1986 Nov; 146(11): 2131-4. [ Links ]
10. Lee TH, Marcantonio ER, Mangione CM, Thomas EJ, Polanczyk CA, Cook EF, et al. Derivation and prospective validation of a simple index for prediction of cardiac risk of major noncardiac surgery. Circulation. 1999 Sep 7; 100(10): 1043-9. [ Links ]
11. Boersma E, Kertai MD, Schouten O, Bax JJ, Noordzij P, Steyerberg EW, et al. Perioperative cardiovascular mortality in noncardiac surgery: validation of the lee cardiac risk index. Am J Med. 2005 Oct; 118(10): 1134-41. [ Links ]
12. Gupta PK, Gupta H, Sundaram A, Kaushik M, Fang X, Miller WJ, et al. Development and validation of a risk calculator for prediction of cardiac risk after surgery. Circulation. 2011 Jul 26; 124(4): 381-7. [ Links ]
13. Cohen MM, Duncan PG, Tate RB. Does anesthesia contribute to operative mortality?. JAMA. 1988 Nov 18; 260(19): 2859-63. [ Links ]
14. Botney R. Improving patient safety in anesthesia: a success story?. Int J Radiat Oncol Biol Phys. 2008; 71(1 Suppl): S182-6. [ Links ]
15. Wolters U, Wolf T, Stützer H, Schröder T. ASA classification and perioperative variables as predictors of postoperative outcome. Br J Anaesth. 1996 Aug; 77(2): 217-22. [ Links ]
16. Caramelli B, Pinho C, Calderaro D, Menosi Gualandro D, Ching Yu P, et al. I guidelines for perioperative evaluation. Arq Bras Cardiol. 2007; 89(6):e172-e209. [ Links ]
17. Hilditch WG, Asbury AJ, Jack E, McGrane S. Validation of a pre-anaesthetic screening questionnaire. Anaesthesia. 2003 Sep; 58(9): 874-7. [ Links ]
18. Finlayson EV, Birkmeyer JD. Operative mortality with elective surgery in older adults. Eff Clin Pract. 2001 Jul-Aug;4(4):172-7. [ Links ]
19. Smetana GW, Lawrence VA, Cornell JE. Preoperative pulmonary risk stratification for noncardiothoracic surgery: Systematic review for the American College of Physicians. Ann Intern Med. 2006 Apr 18; 144(8): 581-95. [ Links ]
20. Hosking MP, Warner MA, Lobdell CM, Offord KP, Melton LJ 3rd. Outcomes of surgery in patients 90 years of age and older. JAMA. 1989 Apr 7; 261(13): 1909-15. [ Links ]
21. Oresanya LB, Lyons WL, Finlayson E. Preoperative assessment of the older patient: a narrative review. JAMA. 2014 May; 311(20): 2110-20. [ Links ]
22. Lubin MF. Is age a risk factor for surgery?. Med Clin North Am. 1993 Mar; 77(2): 327-33. [ Links ]
23. Reilly DF, McNeely MJ, Doerner D, Greenberg DL, Staiger TO, Geist MJ, et al. Self-reported exercise tolerance and the risk of serious perioperative complications. Arch Intern Med. 1999 Oct 11; 159(18): 2185-92. [ Links ]
24. Wilson RJ, Davies S, Yates D, Redman J, Stone M. Impaired functional capacity is associated with all-cause mortality after major elective intra-abdominal surgery. Br J Anaesth. 2010 Sep; 105(3): 297-303. [ Links ]
25. Clay BJ, Halasyamani L, Stucky ER, Greenwald JL, Williams MV. Results of a medication reconciliation survey from the 2006 Society of Hospital Medicine national meeting. J Hosp Med. 2008 Nov-Dec; 3(6): 465-72. [ Links ]
26. Kennedy JM, van Rij AM, Spears GF, Pettigrew RA, Tucker IG. Polypharmacy in a general surgical unit and consequences of drug withdrawal. Br J Clin Pharmacol. 2000 Apr; 49(4): 353-62. [ Links ]
27. Spell NO 3rd. Stopping and restarting medications in the perioperative period. Med Clin North Am. 2001 Sep; 85(5): 1117-28. [ Links ]
28. Kaw R, Pasupuleti V, Walker E, Ramaswamy A, Foldvary-Schafer N. Postoperative complications in patients with obstructive sleep apnea. Chest. 2012 Feb; 141(2): 436-41. [ Links ]
29. Rubinsky AD, Sun H, Blough DK, Maynard C, Bryson CL, Harris AH, et al. AUDIT-C alcohol screening results and postoperative inpatient health care use. J Am Coll Surg. 2012 Mar; 214(3): 296-305. [ Links ]
30. Tonnesen H, Nielsen PR, Lauritzen JB, Moller AM. Smoking and alcohol intervention before surgery: Evidence for best practice. Br J Anaesth. 2009 Mar; 102(3): 297-306. [ Links ]
31. Gronkjær M, Eliasen M, Skov-Ettrup LS, Tolstrup JS, Christiansen AH, Mikkelsen SS, Becker U, Flensborg-Madsen T. Preoperative smoking status and postoperative complications: A systematic review and meta-analysis. Ann Surg. 2014 Jan; 259(1): 52-71. [ Links ]
32. Notcutt W, Rangappa D. A response to cannabis abuse and anaesthesia, Mills P M and Penfold N, Anaesthesia 2003; 58: 1125. Anaesthesia. 2004 May; 59(5): 518-9. [ Links ]
33. Goldfrank LR, Hoffman RS. The cardiovascular effects of cocaine. Ann Emerg Med. 1991 Feb; 20(2): 165-75. [ Links ]
34. Steadman JL, Birnbach DJ. Patients on party drugs undergoing anesthesia. Curr Opin Anaesthesiol. 2003 Apr; 16(2): 147-52. [ Links ]
35. Kleinwächter R, Kork F, Weiss-Gerlach E, Ramme A, Linnen H, Radtke F, Lütz A, Krampe H, Spies CD. Improving the detection of illicit substance use in preoperative anesthesiological assessment. Minerva Anestesiol. 2010 Jan;76(1):29-37. [ Links ]
36. Denborough M. Malignant hyperthermia. Lancet. 1998 Oct 3; 352(9134): 1131-6. [ Links ]
37. Troncoso V. Preoperative evaluation. Rev Med Clin Condes. /Internet/. 2011/citado 22 nov 2014/; 22(3): 340-9. Disponible en: http://www.clc.cl/clcprod/media/contenidos/pdf/MED_22_3/340-349-dr-troncoso.pdf [ Links ]
38. Apfelbaum JL, Connis RT, Nickinovich DG, Pasternak LR, Arens JF, Caplan RA, et al. Practice advisory for preanesthesia evaluation: An updated report by the American Society of Anesthesiologists Task Force on Preanesthesia Evaluation. Anesthesiology. 2012 Mar; 116(3):522-38. [ Links ]
39. Macpherson DS. Preoperative laboratory testing: should any tests be routine before surgery?. Med Clin North Am. 1993 Mar; 77(2): 289-308. [ Links ]
40. Kaplan EB, Sheiner LB, Boeckmann AJ, Roizen MF, Beal SL, Cohen SN, Nicoll CD. The usefulness of preoperative laboratory screening. JAMA. 1985 Jun 28; 253(24): 3576-81. [ Links ]
41. Wu WC, Schifftner TL, Henderson WG, Eaton CB, Poses RM, Uttley G, et al. Preoperative hematocrit levels and postoperative outcomes in older patients undergoing noncardiac surgery. JAMA. 2007 Jun 13; 297(22): 2481-8. [ Links ]
42. Ho P, Ting AC, Cheng SW. Blood loss and transfusion in elective abdominal aortic aneurysm surgery. ANZ J Surg. 2004 Aug; 74(8): 631-4. [ Links ]
43. Johansson T, Fritsch G, Flamm M, Hansbauer B, Bachofner N, Mann E, Bock M, Sönnichsen AC. Effectiveness of non-cardiac preoperative testing in non-cardiac elective surgery: A systematic review. Br J Anaesth. 2013 Jun; 110(6): 926-39. [ Links ]
44. Bushick JB, Eisenberg JM, Kinman J, Cebul RD, Schwartz JS. Pursuit of abnormal coagulation screening tests generates modest hidden preoperative costs. J Gen Intern Med. 1989 Nov-Dec; 4(6): 493-7. [ Links ]
45. Sié P, Steib A. Central laboratory and point of care assessment of perioperative hemostasis. Can J Anaesth. 2006 Jun; 53(6 Suppl): S12-20. [ Links ]
46. Seicean A, Schiltz NK, Seicean S, Alan N, Neuhauser D, Weil RJ. Use and utility of preoperative hemostatic screening and patient history in adult neurosurgical patients. J Neurosurg. 2012 May; 116(5): 1097-105. [ Links ]
47. Chee YL, Crawford JC, Watson HG, Greaves M. Guidelines on the assessment of bleeding risk prior to surgery or invasive procedures. British Committee for Standards in Haematology. Br J Haematol. 2008 Mar; 140(5): 496-504. [ Links ]
48. Velanovich V. The value of routine preoperative laboratory testing in predicting postoperative complications: A multivariate analysis. Surgery. 1991 Mar; 109(3 Pt 1): 236-43. [ Links ]
49. Mathew A, Devereaux PJ, O'Hare A, Tonelli M, Thiessen-Philbrook H, Nevis IF, Iansavichus AV, Garg AX. Chronic kidney disease and postoperative mortality: A systematic review and meta-analysis. Kidney Int. 2008 May; 73(9): 1069-81. [ Links ]
50. Grek S, Gravenstein N, Morey TE, Rice MJ. A cost-effective screening method for preoperative hyperglycemia. Anesth Analg. 2009 Nov; 109(5):1622-4. [ Links ]
51. Turnbull JM, Buck C. The value of preoperative screening investigations in otherwise healthy individuals. Arch Intern Med. 1987 Jun; 147(6): 1101-5. [ Links ]
52. Higgins TL, Estafanous FG, Loop FD, Beck GJ, Blum JM, Paranandi L. Stratification of morbidity and mortality outcome by preoperative risk factors in coronary artery bypass patients. A clinical severity score. JAMA. 1992 May 6; 267(17): 2344-8. [ Links ]
53. Leung AA, McAlister FA, Finlayson SR, Bates DW. Preoperative hypernatremia predicts increased perioperative morbidity and mortality. Am J Med. 2013 Oct; 126(10): 877-86. [ Links ]
54. Narr BJ, Hansen TR, Warner MA. Preoperative laboratory screening in healthy Mayo patients: Cost-effective elimination of tests and unchanged outcomes. Mayo Clin Proc. 1991 Feb;66(2):155-9. [ Links ]
55. Powell-Jackson P, Greenway B, Williams R. Adverse effects of exploratory laparotomy in patients with unsuspected liver disease. Br J Surg. 1982 Aug; 69(8): 449-51. [ Links ]
56. Munro J, Booth A, Nicholl J. Routine preoperative testing: A systematic review of the evidence. Health Technol Assess. 1997; 1(12): i-iv; 1-62. [ Links ]
57. Koulouvaris P, Sculco P, Finerty E, Sculco T, Sharrock NE. Relationship between perioperative urinary tract infection and deep infection after joint arthroplasty. Clin Orthop Relat Res. 2009 Jul; 467(7): 1859-67. [ Links ]
58. Lawrence VA, Kroenke K. The unproven utility of preoperative urinalysis. Clinical use. Arch Intern Med. 1988 Jun; 148(6): 1370-3. [ Links ]
59. Ollivere BJ, Ellahee N, Logan K, Miller-Jones JC, Allen PW. Asymptomatic urinary tract colonisation predisposes to superficial wound infection in elective orthopaedic surgery. Int Orthop. 2009 Jun; 33(3): 847-50. [ Links ]
60. Joo HS, Wong J, Naik VN, Savoldelli GL. The value of screening preoperative chest x-rays: A systematic review. Can J Anaesth. 2005 Jun-Jul; 52(6): 568-74. [ Links ]
61. Qaseem A, Snow V, Fitterman N, Hornbake ER, Lawrence VA, Smetana GW, et al. Risk assessment for and strategies to reduce perioperative pulmonary complications for patients undergoing noncardiothoracic surgery: A guideline from the American College of Physicians. Ann Intern Med. 2006 Apr 18; 144(8): 575-80. [ Links ]
62. Noordzij PG, Boersma E, Bax JJ, Feringa HH, Schreiner F, Schouten O, Kertai MD, Klein J, van Urk H, Elhendy A, Poldermans D. Prognostic value of routine preoperative electrocardiography in patients undergoing noncardiac surgery. Am J Cardiol. 2006 Apr 1; 97(7): 1103-6. [ Links ]
63. Jeger RV, Probst C, Arsenic R, Lippuner T, Pfisterer ME, Seeberger MD, Filipovic M. Long-term prognostic value of the preoperative 12-lead electrocardiogram before major noncardiac surgery in coronary artery disease. Am Heart J. 2006 Feb; 151(2): 508-13. [ Links ]
64. Bryson GL, Wyand A, Bragg PR. Preoperative testing is inconsistent with published guidelines and rarely changes management. Can J Anaesth. 2006 Mar; 53(3): 236-41. [ Links ]
65. Fischer SP. Cost-effective preoperative evaluation and testing. Chest. 1999 May; 115(5 Suppl): 96S-100S. [ Links ]
66. Brown SR, Brown J. Why do physicians order unnecessary preoperative tests?. A qualitative study. Fam Med. 2011 May; 43(5): 338-43. [ Links ]
67. Chung F, Yuan H, Yin L, Vairavanathan S, Wong DT. Elimination of preoperative testing in ambulatory surgery. Anesth Analg. 2009 Feb; 108(2): 467-75. [ Links ]
68. Narr BJ, Warner ME, Schroeder DR, Warner MA. Outcomes of patients with no laboratory assessment before anesthesia and a surgical procedure. Mayo Clin Proc. 1997 Jun; 72(6): 505-9. [ Links ]
69. Benarroch-Gampel J, Sheffield KM, Duncan CB, Brown KM, Han Y, Townsend CM Jr, Riall TS. Preoperative laboratory testing in patients undergoing elective, low-risk ambulatory surgery. Ann Surg. 2012 Sep; 256(3): 518-28. [ Links ]
70. Czoski-Murray C, Lloyd Jones M, McCabe C, Claxton K, Oluboyede Y, Roberts J, Nicholl JP, Rees A, Reilly CS, Young D, Fleming T. What is the value of routinely testing full blood count, electrolytes and urea, and pulmonary function tests before elective surgery in patients with no apparent clinical indication and in subgroups of patients with common comorbidities: a systematic review of the clinical and cost-effective literature. Health Technol Assess. 2012 Dec;16(50):i-xvi, 1-159. [ Links ]
71. Perez A, Planell J, Bacardaz C, Hounie A, Franci J, Brotons C, Congost L, Bolibar I. Value of routine preoperative tests: a multicentre study in four general hospitals. Br J Anaesth. 1995 Mar; 74(3): 250-6. [ Links ]
72. Adams JG Jr, Weigelt JA, Poulos E. Usefulness of preoperative laboratory assessment of patients undergoing elective herniorrhaphy. Arch Surg. 1992 Jul; 127(7): 801-4. [ Links ]
73. Goldkind L, Laine L. A systematic review of NSAIDs withdrawn from the market due to hepatotoxicity: Lessons learned from the bromfenac experience. Pharmacoepidemiol Drug Saf. 2006 Apr; 15(4): 213-20. [ Links ]
74. Ferrando A, Ivaldi C, Buttiglieri A, Pagano E, Bonetto C, Arione R, Scaglione L, Gelormino E, Merletti F, Ciccone G. Guidelines for preoperative assessment: Impact on clinical practice and costs. Int J Qual Health Care. 2005 Aug; 17(4): 323-9. [ Links ]
Artículo recibido: 29 diciembre 2014 Artículo aceptado: 08 enero 2015
Autor correspondiente
Dra. Liz María Ruiz Estigarribia
Dirección: Itauguá, Paraguay
Teléfono: (595) 981 436205
Correo: lichiruiz@gmail.com
1Residente de Medicina Interna. Dpto. de Medicina Interna. Hospital Nacional (Itauguá, Paraguay). Facultad de Medicina, Universidad Nacional de Itapúa