INTRODUCCIÓN
El Sistema Nacional de Salud (SNS) del Paraguay creado por Ley Nº 1.032/1996, está integrado por instituciones públicas, privadas y mixtas, lo que refleja un modelo segmentado y fragmentado, sin separación de funciones (1).
El Ministerio de Salud Pública y Bienestar Social (MSPBS) ejerce la rectoría y es responsable de definir las Políticas Sanitarias, Planes Estratégicos, Objetivos, Metas, promoviendo la armonización y complementación entre subsistemas, los cuales tienen diferentes modalidades de financiamiento, población objetivo, condiciones de empleo, posición social y capacidad de pago (2).
El Sistema de Salud del Paraguay, mantiene un modelo fragmentado y segmentado, aunque ha logrado en las últimas décadas, reorganizar y operacionalizar el sistema en torno a la estrategia de Atención Primaria de Salud, con el fin de maximizar la equidad, solidaridad y alcanzar el más alto nivel de salud posible, respaldada por la Resolución S.G. N° 101/2008 (3).
Este estudio se enfoca en la identificación de las causas del vacío legal, y salto de décadas post Alma Ata, entre finales de los años 70 hasta la implementación efectiva de la estrategia de APS como política de Estado en la década de los 2000, con el fin de contribuir al análisis de procesos históricos, y el respaldo que otorgan los marcos normativos, que median como factor primordial, para la efectiva comprensión, apropiación implementación y consolidación de la estrategia de Atención Primaria de Salud en Paraguay.
METODOLOGÍA
Se trata de un estudio cualitativo, descriptivo, observacional, basado en una revisión documental de corte histórico-retrospectivo, cuyo objetivo ha sido identificar los marcos jurídicos que han acompañado la inserción de la estrategia de APS, y su evolución legal en el tiempo, identificando hitos o factores, que incidieron en el fortalecimiento del Sistema de Salud en Paraguay, como un “Sistema de Salud basado en APS”.
La opinión de actores clave considerados expertos, que han ejercido roles de decisión, directivos y de gerencia superior en la gestión de las líneas de política de la APS, en los años 80, 90 y 2000 refuerzan la comprensión y análisis.
La elaboración de un mapeo histórico de la situación normativa de la APS ha permitido visualizar en una línea de tiempo, el conjunto de leyes, decretos, resoluciones y otras publicaciones y estudios, que han contribuido a discriminar los roles ejercidos históricamente por el Ministerio de Salud Pública y Bienestar Social (MSPBS), y organismos de cooperación, como responsables de la implementación y desarrollo de la Atención Primaria de Salud en Paraguay.
RESULTADOS
Se identifican diferentes momentos históricos, e hitos en la implementación de la estrategia de APS en el Paraguay, que han permitido identificar eslabones, posturas a favor y en contra, debilidades, brechas e inconvenientes, hasta su implementación efectiva.
La Ley N° 836/80 (Código Sanitario) (4), formulada en los inicios de la primera década post Alma Ata, constituye hasta la fecha el marco legal más relevante, aún vigente, según prelación de leyes, aunque en ella no se declara la estrategia de atención Primaria de Salud.
“…La declaración de la estrategia de APS, en la Ley 836 de 1980, y en otras normativas complementarias de la época, no fueron incluidas, aunque se reconoce que hubieran podido brindar el soporte legal necesario para avanzar en el desarrollo y evolución de las líneas estratégicas de la APS...” (Actor Clave, Experto)
Actores clave entrevistados identifican y atribuyen la resistencia inicial de apropiación, promoción e implementación de la estrategia de APS, a obstáculos relacionados a corrientes ideológicas, y económicas de la época, probablemente afines a modelos neoliberales emergentes.
En el año 1996, se formula y aprueba la Ley N° 1.032 (5), en la cual se explicita y legitima el Sistema Nacional de Salud, señalando por primera vez a la APS como el modelo organizacional del primer nivel de atención, y referenciando su aplicación jurídica.
En las décadas de 1990 y 2000, su implementación, se basó en la ejecución de estrategias de APS focalizadas o selectivas, caracterizadas por la priorización de la atención de determinadas enfermedades prevalentes, en el primer y segundo nivel de atención, mediados por unidades básicas denominados Puestos y Centros de Salud.
“…en la mayoría de los casos, los puestos y centros de salud, se encontraban parcialmente articulados al resto del sistema…” (Entrevistado F)
El financiamiento considerado discontinuo e insuficiente, en general provenía de proyectos de cooperación, desarrollados por organismos internacionales, con ciclos de vida limitados, que generaban interrupción de procesos, y asimetría e inequidad de sus resultados (6).
El modelo de atención cambia radicalmente en la segunda mitad de la década de los 2000, fecha en que se crean las primeras Unidades de Salud de la Familia (USF), en territorios sociales definidos, a cargo de equipos multidisciplinarios integrados por médicos de familia, enfermeras, auxiliares de enfermería, obstetras, odontólogos, agentes comunitarios y personal polivalente, respaldados por planes, normas y manuales de funciones, en el contexto de un gobierno de alternancia.
Se dio curso a una reorientación política, y conceptual de la estrategia de APS, en torno a un rediseño estructural y normativo, creando la Dirección General de Atención Primaria de Salud, como instancia de coordinación rectora, y equipos gerenciales responsables de reorganizar el primer nivel de atención, muy cerca de las comunidades, explicitando el enfoque de derechos y el respeto a la interculturalidad, en los diferentes contextos sociales, identificando líneas estratégicas para incidir sobre determinantes y condicionantes sociales, de mayor impacto local, para mejorar la calidad de vida y salud de personas, familias y comunidades (1).
Los nuevos marcos normativos aprobados y establecidos, basados en principios y valores, reorientaron el Sistema de Salud vigente, hacia un “Sistema de Salud basado en la Atención Primaria de la Salud” (7), fortalecida desde la perspectiva de la norma escrita. La renovación y ampliación de conceptos, y la formulación de nuevos marcos legales de implementación, además de la identificación y análisis de conflictos y problemas específicos, fueron generando nuevas discusiones, abordajes y ajustes, primordialmente en torno al financiamiento sostenible para su operacionalización efectiva.
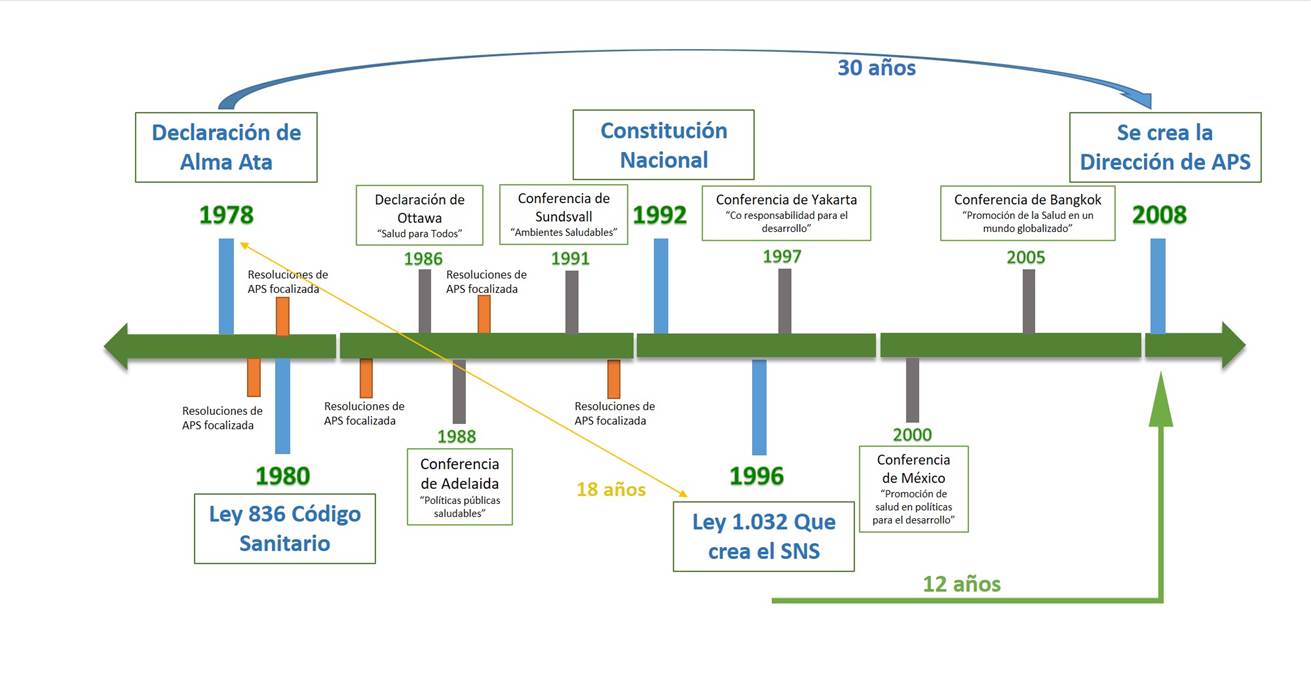
Normativas para el desarrollo de la estrategia de APS, 1978 - 2008.
Los hallazgos de marcos normativos y legales, en orden cronológico, partiendo de la Constitución Nacional, Decretos y Resoluciones, formulados durante el periodo analizado desde Alma Ata 1978 - 2008, se registran en la Tabla 1.
“Se pudo observar que, considerando el rango de Ley, conforme a la prelación de leyes, entre 1978 a 1990, no se registra del término Estrategia de Atención Primaria de Salud” (Gerente de Salud, experto).
Este hallazgo, evidencia las limitaciones legales de la época, estimándose que la débil adherencia y ausencia de claras y sostenidas líneas de política, reflejan insuficiente comprensión y conocimiento de todas las dimensiones que proyectaba la estrategia, como Política de Estado. Las resoluciones disponibles emitidas y analizadas, demuestran la aplicación limitada y focalizada de la misma, reflejadas en la atención a determinadas especialidades o patologías prevalentes, en el marco de proyectos con ciclos de vida cortos, financiados por organismos internacionales, (GTZ, JICA, BID, Banco Mundial) (8, 9).
“Tras 18 años transcurridos desde Alma Ata, aparece la primera Ley, que refleja las dimensiones organizacionales necesarias para insertar en una estructura legal, la estrategia de APS de alcance universal” (Experto).
Tabla 1 Análisis de la legislación existente sobre APS - 1978 / 2008.
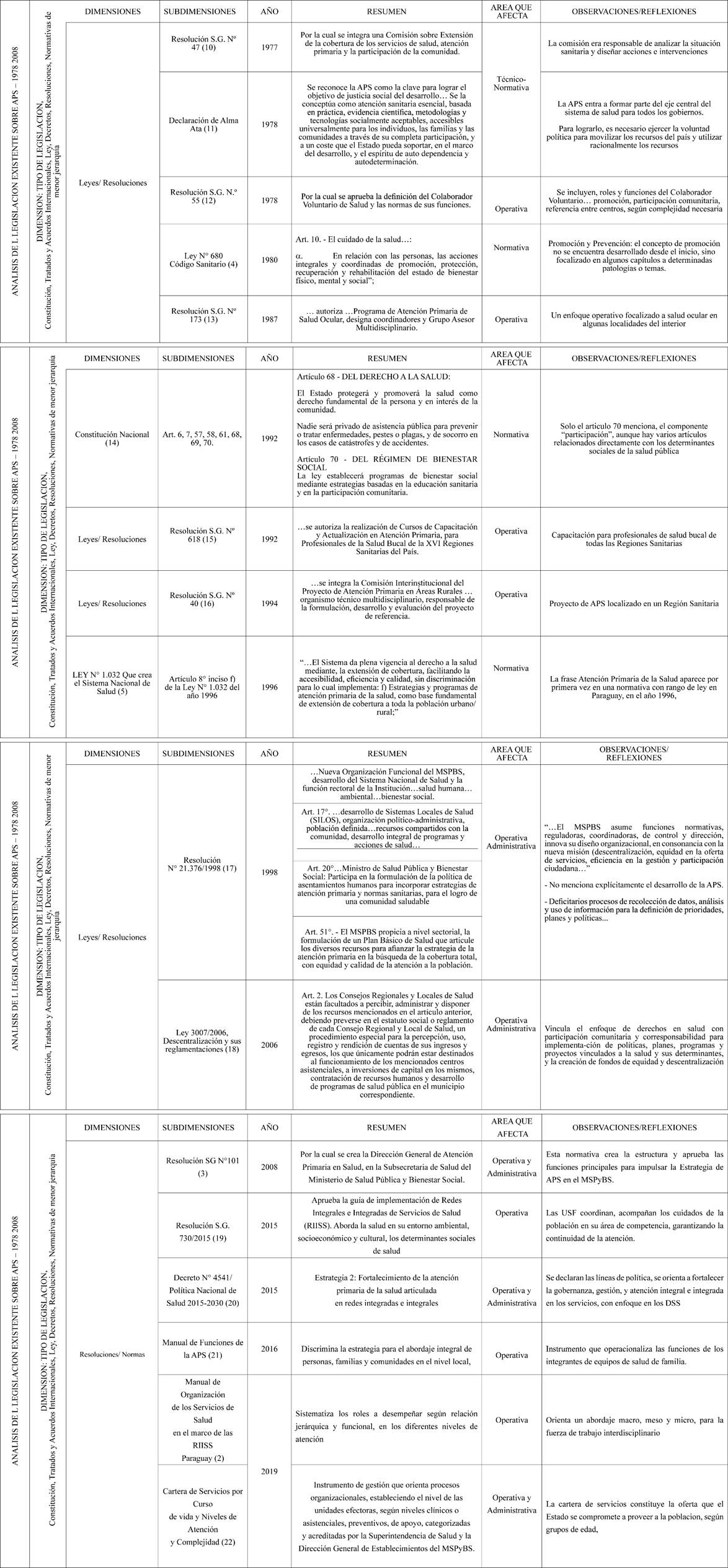
Fuente: Tesis de Maestría en Salud Publica. Instituto Nacional de Salud. Ortiz, G. 2022. (10,11,12,13,14,15,16,17,18,19,20,21,22,23)
Otros factores que contribuyeron al retraso de implementación de la Estrategia de APS, post Alma Ata.
Los alcances conceptuales y dimensiones de la APS no fueron suficientemente debatidos y comprendidos, por decisores y equipos técnicos de la época. Esta situación pudo relacionarse con gobiernos autocráticos vigentes aun en las primeras décadas post Alma Ata, que influyeron en la no expresión taxativa de la Estrategia de APS en la Ley.
“En la década de 1980, se han identificado iniciativas limitadas a acciones focalizadas y temporales, concebidas para atender a las principales enfermedades prevalentes, a través de proyectos e intervenciones puntuales, orientados por organismos regionales que ejercían la rectoría sanitaria”. (Decisor y experto de la época)
Sesgo en la concepción técnica, política y filosófica de la estrategia de APS.
En los años 70 y 80, predominaban regímenes de gobierno militarizados, caracterizados por la restricción de libertades, que colisionaban con los cambios de paradigma propuestos, la necesidad de desarrollar procesos de concienciación, y promoción de acciones organizadas, con participación de las comunidades, como nuevas modalidades de promover la salud pública, además de instalar un estilo diferente al modelo de medicina de la época.
“De la misma forma, se interpretaban los procesos de concienciación y movilización que acompañaban a la implementación del modelo de APS, como revolucionario…En las décadas post Alma Ata, en Paraguay no era aceptada ninguna idea proveniente de países socialistas o comunistas…relacionando el término “Social”, con estas ideologías… atendiendo que la Conferencia Internacional sobre Atención Primaria de Salud de Alma Ata, fue realizada en Kazajistán, en ese entonces integrante de la URSS,” (Investigadora).
“…el paciente iba al hospital, el necesitado de cura recurría al médico y, ahora se planteaba que los equipos de salud tenían que salir a la comunidad”. (Trabajador de Salud y Gerente)
Restricciones de comprensión del alcance conceptual y normativo de la APS
Los actores políticos de la época no lograron dimensionar los potenciales alcances y proyección del estado de bienestar y salud de las poblaciones, a través de la adecuación de estrategias locales.
“…Sin duda fue insuficiente el debate sanitario sobre la APS, desde el punto de vista jurídico, y su vinculación a los aspectos sociales, políticos y financieros…” (Entrevistado E)
La asimetría de interpretación del término Atención Primaria de Salud, repercutió en la comprensión de sus verdaderos alcances, en relación a la atención precoz de la enfermedad, desde sus hogares y comunidades, promoviendo la interacción activa de las personas, y sus familias en la organización social de su comunidad.
La adherencia limitada a la estrategia de APS, no solo fue a niveles nacionales, sino a nivel mundial, donde las limitaciones de interpretación, difusión y adecuación cultural tardo más en paises en desarrollo, fortalecidas posteriormente con la APS renovada, visibilizadas en debates, publicaciones, e intercambio de experiencias locales y regionales, socializadas en reuniones y declaraciones de alcance mundial.
“…La APS se interpretaba como una atención básica dentro de la red hospitalaria, sin atribuírsele el alcance estratégico de la propuesta de un nuevo modelo de gestión, organización con enfoque de equidad, sin el énfasis necesario para la atención a las familias, cerca de sus lugares de residencia, para atender sus necesidades más urgentes.” (Experto)
“…en 1986, en la carta de Ottawa, se interpretó acertadamente los objetivos de la epidemiología social, impulsados por movimientos de salud colectiva, centrados en la promoción de la salud…logrando robustecer los marcos conceptuales y alcanzar consensos internacionales, que lograron impulsar líneas de práctica en Atención Primaria de la Salud…” (Entrevistado F)
Los diferentes actores entrevistados, atribuyeron a la ausencia de Leyes y normativas, una de las principales razones, de las brechas de comprensión conceptual de la estrategia de APS, aunque se han identificado proyectos, desarrollados en determinados departamentos y comunidades en Paraguay, con financiamiento extranjero, que han obtenido resultados exitosos, aunque no fueron replicados en otras regiones del país.
“…el Sistema Nacional de Información en Salud de la época, presentaba limitaciones, sobre todo en los procesos de recolección, análisis y utilización de la información para la construcción de indicadores de manera sistemática, que contribuyeran efectivamente, como instrumentos para la definición de prioridades, y formulación de planes y líneas de política específicas, considerándose una de las razones por la que se optaba por la ejecución de proyectos, con ciclos de vida limitados, además de las razones económicas .” (16)
Aplicación focalizada o aislada de Estrategias de APS.
“…El modelo organizacional del Ministerio de Salud, en los ochenta, se caracterizó por la apertura de centros y puestos de salud, en las diferentes regiones sanitarias, logrando el desarrollo sostenido de algunas estrategias sostenidas, como el Programa Ampliado de Inmunizaciones, la prevención del déficit de iodo en escolares, la yodación de la sal de consumo humano ,la lucha contra el paludismo (SENEPA), la fumigación de viviendas y la educación sanitaria en las escuelas” (Exviceministro de Salud).
“…ya en décadas anteriores a la declaración de Alma Ata, se fue ampliando la provisión y disponibilidad de agua potable (CORPOSANA y SENASA), la atención preferencial materna e infantil, la atención de las enfermedades inmunoprevenibles; y el desarrollo de proyectos para incrementar el acceso a medicamentos esenciales para patologías prevalentes y de riesgo como paludismo y leishmaniasis”. (Experto C).
“…La mayoría de los países latinoamericanos, optó por el modelo de APS selectiva, desarrollo de programas costo-efectivos, y atención preferencial de grupos poblacionales más desprotegidos, reconociendo las limitaciones para la sostenibilidad financiera, sin dejar de reconocer el derecho universal a la salud de todas las poblaciones…” (Entrevistado D)
“…Otros programas trazadores de alto impacto, fueron la prevención y tratamiento de la tuberculosis, lepra, y leishmaniasis, que requirieron grandes esfuerzos para su sostenibilidad…”. (Entrevistado E)
Varios actores clave entrevistados coincidieron que la estrategia de APS, fue positivamente desarrollada a través de planes, programas y proyectos, en torno a determinadas patologías prevalentes agudas y crónicas, lográndose la implantación y desarrollo actual del modelo, enfocado en la atención integral de las personas según ciclo de vida.
Posible sesgo ideológico
“…Durante la dictadura, todo lo referente a intervenciones comunitarias y participativas tenían la impronta de actividad comunista, estaba mal vista y era prohibida, sin considerar conceptos e interpretaciones ya reconocidos e implementados en el resto del mundo...”. (Entrevistado F)
Los gobiernos autocráticos, muchos de ellos militarizados, resistían las propuestas de participación ciudadana o participación social, viéndose limitadas las reuniones y la participación de las personas, evitando plasmar las nuevas propuestas.
“…Se puede afirmar que existió un fuerte sesgo ideológico, a nivel país y a nivel regional, que retraso la visión y concepción más integral del modelo, reconociéndose que, durante las primeras etapas de implementación, la interpretación fue restringida, debido a procesos políticos e institucionales…”. (Entrevistado D)
Desde el punto de vista geopolítico, la vigencia de la guerra fría, la instalación de un orden mundial, las tensiones entre paises occidentales y paises que defendían el comunismo, mantenían la desconfianza política, por sobre los argumentos técnico-sanitarios, limitando la interpretación original inicial de las ideas relacionadas a la Estrategia de APS.
“…La verdadera interpretación de la estrategia de APS, se desdibujo en contextos de desconocimiento, desinformación y posible sesgo ideológico, que incidieron en el retraso de formulación de normativas claras post Alma Ata…” (Entrevistado G)
“…Otro aspecto relevante, fue en la época, las dificultades de convocatoria, de actores para planificar y hacer abogacía hacia problemas de salud específicos, limitadas a comisiones de salud benéficas, en la década de los 80, orientadas a aportar recursos para mejorar infraestructuras de hospitales, centros de salud o puestos de salud, interpretado como los primeros pasos de participación comunitaria.” (Entrevistado C)
“…Los modelos más exitosos, se han logrado en Cuba, otros paises socialistas y en igual grado experiencias exitosas provienen de paises desarrollados como Japón, Canadá, y Gran Bretaña, demostrando que la estrategia de APS, funciona en todos los escenarios, lo cual no fue comprendida por algunos gobiernos en las primeras etapas de su instalación…” Entrevistado E
“…Algunos afirman que la participación social, y la organización comunitaria, se contraponía a los discursos totalitaristas de la época, que interpretaban como amenaza la solicitud de ejercer el derecho a la salud…” Entrevistado F
Ausencia de la APS en el currículo de escuelas formadoras en salud en las primeras décadas post Alma Ata.
“…En las escuelas de Medicina del Paraguay, hasta la fecha la Atención Primaria de Salud, no tiene la fuerza política estratégica lograda en otros países…” (Entrevistado A)
Se considera un componente substantivo, el delineamiento del perfil de profesionales que se precisan para integrar los equipos de las unidades de salud de la familia, y su formación conceptual, metodológica y práctica, que identifique claramente, las competencias generales, transversales y especificas necesarias para sustentar la práctica profesional del médico de familia y otras disciplinas, requerida para el desempeño de los equipos de salud familiar (24,25).
“…En la década de los 70, la Facultad de Ciencias Médicas de la Universidad Nacional de Asuncion, era el único centro formador y no se difundía la estrategia de APS, ni los principios debatidos en Alma Ata, predominando la docencia e investigación clínica, orientada al diagnóstico y tratamiento de enfermedades…” (Entrevistado B)
La ausencia de consensos en las primeras décadas, retraso el delineamiento del perfil profesional del egresado en medicina familiar, la definición clara de objetivos y contenidos curriculares, que requerían la construcción de un marco conceptual, metodológico y practico, aplicables en la meso estructura social junto a las familias (26,27,28,29,30).
De las 800 Unidades de Salud Familiar activas en Paraguay, que representan una cobertura de alrededor del 32% de la población total del país, se estima que más del 80 % de USF cuentan con médicos, de los cuales solo alrededor del 15 % tienen la especialidad de Medicina familia.
“…el desafío sigue siendo la formación de los equipos de salud familiar, incrementar la inversión de parte del Estado, para brindar a los médicos jóvenes esta especialización, orientada a que, tras la residencia, el médico de familia tenga la capacidad de resolver el 85 % de los problemas de salud normalmente se presentan en las comunidades… “…Actualmente se desarrolla un proyecto, denominado “formación Estratégica de Especialistas en Medicina Familiar…”, (Entrevistado G).
Actualmente, el objetivo primordial se orienta a la formación de 1200 especialistas por concurso, seleccionando 50 médicos de las USF que no cuentan con la especialidad, para formarlos, incorporando 150 plazas anuales adicionales, con el respaldo del Consejo Nacional de Residencias Medicas (CONAREM). En este contexto, se han adherido a más de 25 Unidades Formadoras para especializar a 200 nuevos médicos familiares cada año, en la modalidad de residencias médicas, en Hospitales Escuela del Ministerio de Salud Pública y Bienestar Social, coordinados por especialistas en Medicina Familiar, bajo la rectoría del Instituto Nacional de Salud (INS). Los hospitales escuela, ejercerán a su vez como hospitales cabecera de las Micro Redes de Unidades de Salud Familiar dentro del área geográfica correspondiente.
“…Uno de los factores más limitantes ha sido, el modelo de formación de los profesionales de la salud, medico céntrico, que privilegiaba las áreas clínicas, sin profundidad en los campos sociales de la salud con sus respectivas…
“En los inicios, ha faltado espacios de dialogo, foros de discusión, articulación de saberes y enfoques, e incentivos para incorporar plenamente los conceptos y enfoques políticos, socioculturales, filosóficos, de la APS para incorporar nuevos contenidos en la malla curricular general…” (Entrevistado E)
No se logró generar en los inicios, el debate sobre los modelos de atención primaria y salud pública desde las universidades para la formación de médicos de familia, entendiendo que en la época de los 70 y 80, existían restricciones por el tipo de gobierno de la época.
DISCUSIÓN
La evidencia, ha demostrado la interrogante inicial del estudio, acerca del retraso en la redacción taxativa de leyes, en las primeras décadas post Alma Ata, demostrando la relación directa del respaldo e impulso que genera la ley escrita, en la implementación de nuevas políticas sanitarias.
Paraguay, no participo en la Conferencia de Alma Ata, realizada en Kazajistán en 1978. Tras la revisión exhaustiva de legislaciones sanitarias de la época, y la evolución de la estrategia de APS en el mundo, se atribuyó al retraso de formulación de marcos jurídicos, la lentitud de apropiación, comprensión, adaptación e implementación de la estrategia de APS en Paraguay, post Alma Ata(31).
La interpretación limitada de los alcances transformadores de la APS, relativizaron su verdadero potencial, así como el empoderamiento esperado de decisores, gerentes, equipos técnicos sanitarios, actores políticos y sociales, familias y comunidades(32).
El cambio de paradigma, y el modelo de atención, requirió una conceptualización clara y la definición precoz, de marcos legales y jurídicos con rango de LEY, en ese momento de la historia y su traducción posterior en POLITICA DE ESTADO.
Se han analizado, las variables y factores que podrían explicar, la ausencia de la Estrategia de APS en la Ley, en las primeras dos décadas post Alma Ata, concluyendo que esta, no fue impulsada por los organismos rectores de la salud a nivel global, regional y local, atribuido a la sesgada interpretación más política que técnica, afectando uno de los principales objetivos, el de empoderar a la poblacion sobre su salud y su entorno.
CONCLUSION
Se han identificado diferentes factores que han influido en el retraso de ejecución de la estrategia de APS como Política de Estado en Paraguay en las décadas 1978 - 2008, entre ellas, la ausencia de normas con rango de Ley que oficializara su implementación; así también la comprensión limitada de los marcos conceptuales de la estrategia; el sesgo ideológico atribuidos al perfil autoritario de los gobiernos de la época; la opción por intervenciones focalizadas para atender determinadas enfermedades prevalentes, financiadas por organismos internacionales; la ausencia en las mallas curriculares del tema APS y escasos espacios de debate sobre el cambio de paradigma en instituciones formadoras.
Pese a la no expresión taxativa de la APS en leyes, decretos y resoluciones, se logró el reconocimiento de sus potencialidades, creciente adhesión, empoderamiento y aplicación de sus principios, la ampliación conceptual, y el protagonismo de las familias y comunidades, ampliándose la investigación, la producción científica y la articulación de la clase política con los actores técnicos multidisciplinarios.
Pero este reconocimiento se da 30 años después de la Declaración de Alma Ata (1978 - 2008), teniendo en medio a las demás declaraciones que marcaron hitos en la salud pública, en cuanto a promoción de la salud se refiere. Desde 1978 hasta 1996, transcurren 18 años para que aparezca tímidamente el termino Atención Primaria de la Salud en la Ley 1.032, que crea el Sistema Nacional de Salud. Y desde 1996 hasta el 2008 pasan nuevamente 12 años para su implementación efectiva (ver figura 1), aplicando el concepto amplio de la distribución geográfica por todo el territorio de las USF y los Equipos de Salud de la Familia (ESF), bajo los pilares de la promoción y prevención de la salud.