INTRODUCCIÓN
El espectro clínico de las complicaciones por la enfermedad del nuevo coronavirus (COVID-19) es muy variado (1,2. Algunas de ellas comunes y otras no tanto como el neumomediastino y neumopericardio, entidades definidas como la presencia de aire en el mediastino y pericardio respectivamente que pueden presentarse raramente asociado al COVID-19.
La asociación inusual de neumomediastino y neumopericardio espontáneo en la neumonía por COVID-19 se ha reportado escasamente a nivel mundial (3-5, además no está claro si traduce un estadio avanzado de la enfermedad (6,7.
Presentamos el primer reporte clínico en Paraguay de una paciente con COVID-19, tratado de manera ambulatoria por terceros al inicio de la enfermedad. Ante una evolución prolongada fue evaluada por especialista en neumología, constatándose hallazgos tomográficos reveladores, que habían pasado desapercibido en las primeras evaluaciones médicas.
Presentación del caso
Paciente, de sexo femenino, 39 años de edad, portadora de artritis reumatoidea diagnosticada 8 meses atrás, en tratamiento actual con hidroxicloroquina 200mg/12hs, e hipotiroidismo diagnosticada hace 3 años en tratamiento con levotiroxina 100mg/día. Sin otras comorbilidades.
En fecha 18/10/2020 presenta distensión abdominal de inicio insidioso, náuseas y escasas deposiciones líquidas sin gleras ni sangre; seguido de odinofagia, otalgia del lado derecho, tos sin expectoración. No refirió fiebre. Cuarenta y ocho horas después, presenta dolor retroesternal de inicio insidioso de intensidad leve, no relacionado a esfuerzos, de escasa duración y sin irradiación, dificultad respiratoria no relacionada a esfuerzos, motivando la consulta en centro privado, fué tratada en forma ambulatoria con prednisona, antigripal y dipirona.
En los días siguientes, la paciente experimenta un incremento del dolor retroesternal y refiere disnea, además sufre de un episodio de desvanecimiento; fue admitida en observación por 8 horas en un centro privado donde se le realiza estudios de analítica sanguínea con resultados normales (ver Tabla 1, 22-10-20) y se le instala tratamiento antibiótico intravenoso (cuya droga desconoce); debido a la mejoría parcial del cuadro fue dada de alta.
Tabla 1: Evolución de la analítica sanguínea, con parámetros hematimétricos y químicos.
| 22-10-20 | 27/10/2020 | 29/10/2020 | |||
| Análisis | Resultado | Análisis | Resultado | Análisis | Resultado |
| Hemoglobina | 13,7 g/dl | Hemoglobina | 13,2 g/dl | Hemoglobina | 14 g/dl |
| Hematocrito | 40 % | Hematocrito | 38 % | Hematocrito | 41 % |
| Plaquetas | 310.000 /mm3 | Plaquetas | 310.000 /mm3 | Plaquetas | 330.000 /mm3 |
| Glóbulos Rojos | 4.790.000 /mm3 | Glóbulos Rojos | 4.580.000 /mm3 | Glóbulos Rojos | 4.930.000 /mm3 |
| Glóbulos Blancos | 7.100 /mm3 | Glóbulos Blancos | 9.000 /mm3 | Glóbulos Blancos | 10.900 /mm3 |
| Neutrófilos | 71% (5041/mm3) | Neutrófilos | 54 % ( 4860/mm3) | Neutrófilos | 76 % (8284 /mm3) |
| Linfocitos | 22% (1562/mm3) | Linfocitos | 38% (3420/mm3) | Linfocitos | 19 % (2071 /mm3) |
| Glucosa | - | Glucosa | 105 mg/dL | Glucosa | 117 mg/dL |
| CK-MB | - | CK-MB | 14 mU/ml | CK-MB | - |
| Troponina I | - | Troponina I | <0,100 ng/mL | Troponina I | - |
| GOT - GPT | - | GOT - GPT | 62 U/l - 38 U/l | GOT - GPT | 49 U/l - 103,9 U/l |
| FA - GGT | - | FA - GGT | 87 U/l - 29 U/l | FA - GGT | - |
| BT - BD - BI | - | BT - BD - BI | 0,20 mg/dl - 0,10 mg/dl - 0,10 mg/dl | BT - BD - BI | - |
| Ácido Láctico - LDH | - | Ácido Láctico - LDH | 1,72 mmol/l - 172 U/L | Ácido Láctico - LDH | - |
| Dímero D | 199 ng/mL | Dímero D | 146 ng/mL | Dímero D | 132 ng/mL |
| Fibrinógeno | 252 mg/dl | Fibrinógeno | - | Fibrinógeno | |
| Ferritina | 52,2 ng/mL | Ferritina | 59,9 ng/mL | Ferritina | 84,3 ng/mL |
| Ionograma | Sodio 141 mEq/L. Potasio 4,00 mEq/L. Cloruros 104 mEq/L | Ionograma | Sodio 135 mEq/L. Potasio 3,5 mEq/L. Cloruros 98mEq/L | Ionograma | Sodio 139 mEq/L. Potasio 4,00 mEq/L. Cloruros 100 mEq/L |
| Urea - creatinina | 24 mg/dl - 0,60 mg/dl | Urea - creatinina | 36 mg/dl - 0,80 mg/dl | Urea - creatinina | 35 mg/dl - 1,00 mg/dl |
| Proteína C reactiva | 1,00 mg/dl | Proteína C reactiva | 0,60 mg/L | Proteína C reactiva | 1,50 mg/L |
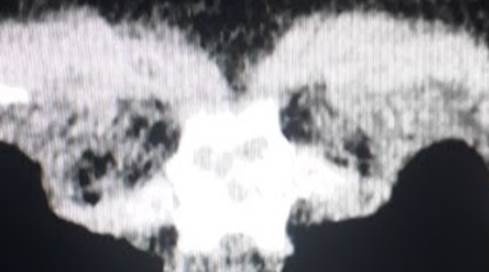
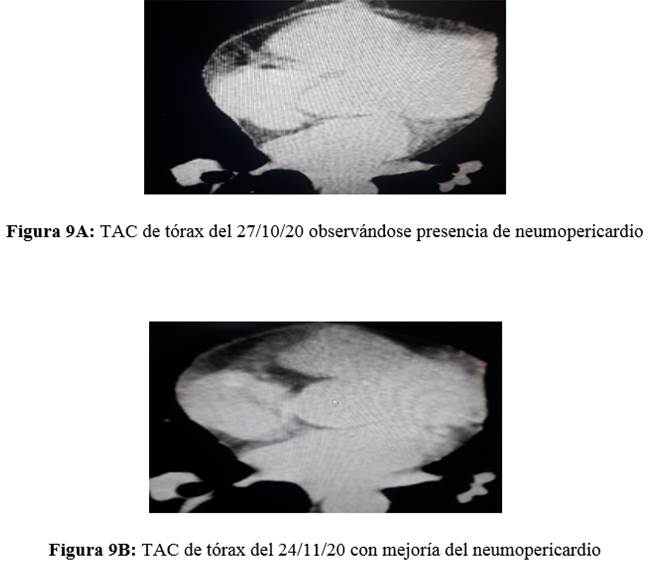
A la semana de inicio de los síntomas presenta incremento de intensidad del dolor torácico, disnea y sensación de ahogo, se le realiza el hisopado nasofaríngeo RT-PCR para SARS-CoV-2, cuyo resultado informa: positivo (día 9 de evolución). En los días sucesivos es ingresada para observación a un centro privado debido a dificultad respiratoria y desvanecimiento, constatándose a saturación de oxígeno por oxímetro capilar de 80%, y realizándose estudios de analítica sanguínea (ver Tabla 1; 27-10-20) y una tomografía axial computarizada (TAC) de tórax donde se constatan focos aislados y asimétricos de opacidades en vidrio esmerilado bibasales (ver Figura 1), fue dada de alta tras 10 horas de internación.
Evaluación diagnóstica primaria: 1. Neumonía por COVID-19. 2. Artritis reumatoidea (inactivo) en tratamiento. 3. Hipotiroidismo.
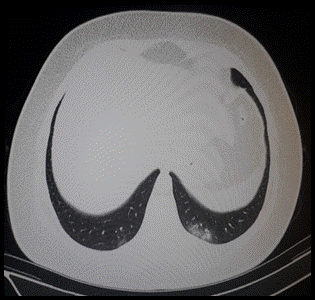
Figura 1: Primera TAC de tórax, (27/10/20) observándose focos aislados y asimétricos de opacidades en vidrio esmerilados bibasales
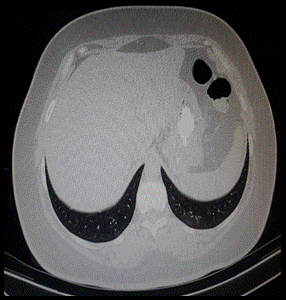
Figura 2: Segunda TAC de tórax (04/11/20), observándose resolución parcial de las opacidades bibasales, en comparación a la primera TAC de tórax
Ante la persistencia de la disnea intensa, acude de nuevo a la consulta, se renueva la analítica sanguínea (ver tabla 1, 29/10/20) y una nueva TAC de tórax (ver Figura 2), donde se observa persistencia, pero con mejoría de las opacidades en vidrio esmerilado bibasales en comparación con la primera TAC de tórax.
Fue evaluada por los autores de este reporte en su día 26 de evolución (12/11/20), constatándose al interrogatorio, disnea leve y angor atípico intermitente, frecuencia cardíaca 86 latidos por minuto, frecuencia respiratoria 16 por minuto, presión arterial; 110/70 mmHg, temperatura axilar 36,5 grados, saturación de oxígeno capilar de 96%; auscultación pulmonar: murmullo vesicular conservado sin ruidos adventicios; área cardíaca: ritmo sinusal, pulsos sincrónicos, sin soplos ni galope, palpación en región supraclavicular no crepitantes.
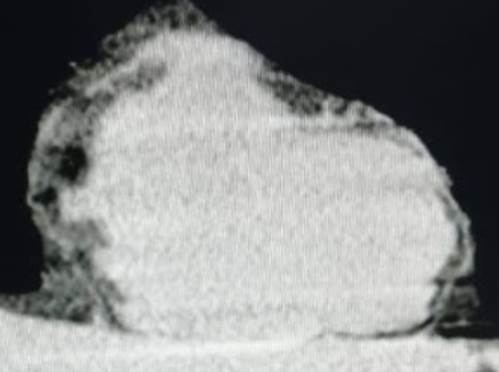
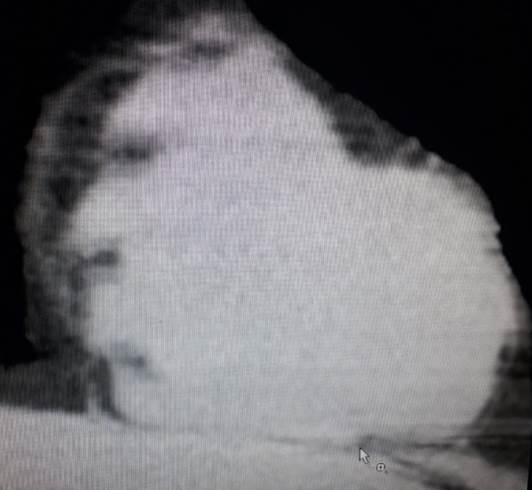
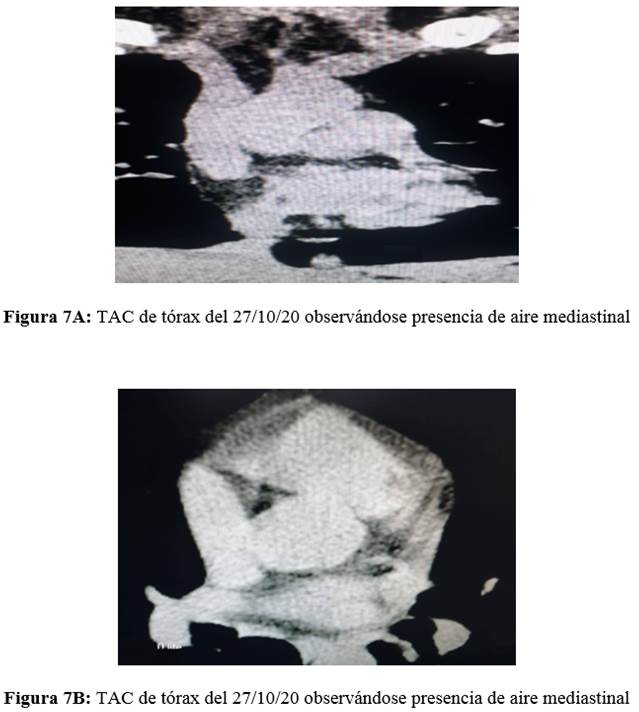
En la revisión de las imágenes tomográficas del 27/10/20 y 04/11/20 (primera y segunda TAC de tórax respectivamente) se constatan las opacidades en vidrio esmerilado bibasales en resolución parcial (ver Figura 1 y Figura 2), además de la presencia de un progresivo aumento de burbujas de aire en mediastino comprometiendo los vasos de la base cardíaca, pericardio y tejido paraesternal (ver Figura 3,Figura 4,Figura 5,Figura 6,Figura 7(A y B); la paciente niega traumatismo.
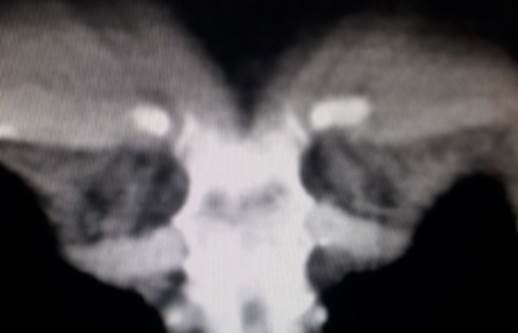
Figura 4: TAC de tórax del 04/11/20 apreciándose mejoría de las burbujas de aire en tejido periesternal
Evaluación diagnóstica secundaria: 1. Neumomediastino y neumopericardio espontáneo en paciente con neumonía por COVID-19. 2. Artritis reumatoidea (inactiva) en tratamiento. 3. Hipotiroidismo.
Ante estos nuevos hallazgos y diagnósticos efectuados por el neumólogo se recomendó reposo relativo, analgésicos a horario, control por neumología, evaluación por cardiología y una nueva TAC de tórax de control. En el seguimiento y control ambulatorio de la paciente, se realizaron los estudios de ecocardiografía transtorácica doppler y esofagograma, ambos estudios con resultados normales. (ver Figura 8).
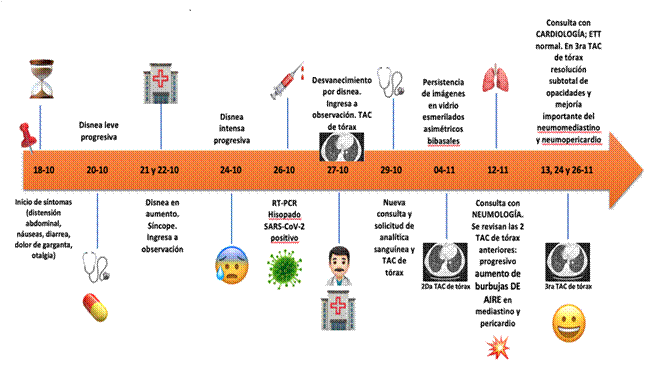
Figura 8: Cronología clínica de la paciente, desde el inicio de los síntomas; 18 de octubre del 2020 al 26 de noviembre del 2020
El 26 de noviembre del 2020 en la consulta de control la paciente refirió mejoría sustancial de los síntomas y controles laboratoriales en rango normal y una nueva TAC de tórax de control (24/11/20) mostró una resolución subtotal de las opacidades parenquimatosas y mejoría del neumomediastino y neumopericardio (ver Figura 9; A al principio del cuadro clínico y B última TAC de tórax de control).
DISCUSIÓN
Las características clínicas evolutivas de los pacientes con COVID-19 son bien variadas pasando desde asintomático (8 hasta una amplia gama de manifestaciones y complicaciones clínicas (1,9, en nuestro reporte la paciente fue claramente sintomática desde el inicio.
La disnea no es uno de los síntomas más comunes del COVID-19 así como se reporta en la literatura mundial (10 e incluso en Paraguay la Dirección General de Vigilancia de la Salud del Ministerio de Salud Pública y Bienestar Social al 06 de febrero del 2021 ha reportado un 56% de los pacientes con síntomas, de los que la disnea se presenta en un 16% (11. Es interesante notar que en la paciente reportada la disnea recién se manifestó a las 48 horas de iniciado el cuadro, siendo llamativa su evolución tórpida y estar acompañada en reiteradas ocasiones por otro síntoma poco común en el COVID-19 como lo es el dolor torácico (10, llegando incluso al desvanecimiento por ambos síntomas. Señales claras de una evolución clínica complicada. Es poco frecuente en los pacientes con COVID-19 en los que se haya descartado traumatismo y no se haya realizado maniobras de intubación orotraqueal o barotrauma, la presencia de neumomediastino espontáneo, entidad que sí se puede presentar en los pacientes con neumonía por COVID-1912, independientemente de la extensión del compromiso pulmonar (5.
El neumomediastino espontáneo puede ser causado por una rotura alveolar debido a una susceptibilidad alveolar por la tormenta de citocinas común en el COVID-1913, así el aire puede disecar y discurrir la vaina peri bronquio vascular y acceder al mediastino, fenómeno conocido como efecto Macklin14.
Este fenómeno creemos que explica la presentación del neumomediastino en nuestra paciente, hecho que puede verse en situaciones donde exista un gradiente de presión entre los alvéolos y el intersticio pulmonar al aumentar la presión intraalveolar por maniobras de Valsalva como la tos, que favorece la rotura alveolar, liberándose el aire que diseca las vainas peribroncovasculares y accede así al mediastino y desde allí el aire puede ingresar al pericardio a través de las venas pulmonares u otros espacios incluso llegando a la piel. Nuestra paciente presentó una evolución arrastrada con síntomas persistentes de disnea y dolor de tórax, traduciéndose así una compresión de los grandes vasos, pericardio y el parénquima pulmonar producto del neumomediastino y neumopericardio.
El manejo terapéutico de nuestra paciente, así como se refiere en la literatura (12-14, fue conservador y sintomático, debido a la naturaleza autolimitada del neumomediastino espontáneo.
Como limitaciones en este reporte clínico podemos decir que no se contó con electrocardiograma y ecocardiografía transtorácica al inicio del cuadro clínico que podría haber aportado al diagnóstico clínico y ser de utilidad a los médicos tratantes. Además, no haber visto a la paciente desde el principio del cuadro, limita la posibilidad de explicar certeramente algunos aspectos subyacentes a la historia clínica o a las decisiones terapéuticas previamente adoptadas.
Es importante señalar que la tomografía de tórax de un paciente con COVID-19 debe ser evaluada detalladamente, se debe abarcar todo el tórax y su contenido y no solo centrarse en el parénquima pulmonar buscando las imágenes características de la neumonía por COVID-19. Abordar la lectura por planos desde la piel hasta el mediastino, y examinar con detenimiento la anatomía de la silueta cardíaca, los grandes vasos del mediastino superior e incluso el tejido periesternal y cuello, especialmente cuando la evolución clínica del paciente sea atípica o no exista relación entre la sintomatología y los primeros hallazgos diagnósticos, como lo fue en la paciente reportada en este caso. El acompañamiento clínico por un especialista en neumología desde el inicio o mediante interconsultas ante evoluciones tórpidas en la neumonía por COVID-19 es deseable.
CONCLUSIÓN
El neumomediastino y neumopericardio pueden estar asociados a la neumonía por COVID-19 en cualquier estadio de la enfermedad, por los que los controles tomográficos seriados de tórax se deben examinar detenidamente en especial en los casos donde exista alguna evolución clínica poco clara.