INTRODUCCION
La hipertensión arterial (HTA) afecta al 26,4% de la población por encima de los 19 años y su riesgo de morbilidad y mortalidad se agrava cuando se asocia con las arritmias cardíacas1,2.La pandemia que hoy representa la hipertensión arterial a nivel mundial, se ve reflejada en diferentes métodos de diagnósticos tan simples como un ECG de 12 derivaciones de donde podemos recoger importante información que serviría no solo para el diagnóstico sino para el seguimiento de los pacientes con factores de riesgos cardiovasculares. Se ha demostrado una prevalencia del doble de fibrilación auricular (FA) en la HTA1-4.
El ECG (ECG) es una exploración complementaria con muy alta especificidad, pero con baja sensibilidad. En el caso del paciente con HTA es de gran importancia en el diagnóstico, pronóstico y para el seguimiento durante el tratamiento. La alta especificidad y la baja sensibilidad le confieren al ECG un valor predictivo positivo muy alto1. La onda P del ECG puede mostrar alteraciones que pueden asociarse con arritmias auriculares y FA. La dispersión de la onda P (PWD) se considera un marcador electrocardiográfico no invasivo para la remodelación auricular y un predictor para la FA5-11. La PWD refleja las perturbaciones de la conducción intraauricular e interauricular, y se define como la diferencia entre la duración de la onda P más amplia y la Onda P más estrecha registrada en las 12 derivaciones del ECG a una velocidad del papel de 50 mm/s.
La medición correcta de la PWD se deriva al restar la duración mínima de la onda P de la onda P de máxima duración en cualquiera de las 12 derivaciones del ECG de superficie estándar en posición supina luego de 15 minutos de descanso y a temperatura ambiente y con la iluminación constante12-16. El inicio de la onda P se define como el punto de la primera pendiente ascendente o descendente detectable desde la línea isoeléctrica para formas de onda P positivas o negativas, respectivamente. El retorno a la línea isoeléctrica se considera como el final de la onda P. La PWD se puede calcular mediante mediciones manuales con calibradores manuales o con métodos computarizados. La medición manual con calibradores manuales se realiza aumentando la velocidad del papel ECG a 50 mm/s y el voltaje a 1 mV/cm, acompañado por el uso de lentes magnificadores de visión. Se encontró que el valor normal de la PWD era de 29 ± 9 ms, y valores mayores de 40 ms indican la presencia de actividad eléctrica heterogénea en diferentes regiones de la aurícula que podría hacer que se desarrolle un episodio de FA15.
Se ha demostrado que el aumento de la duración de la onda P y la PWD reflejan la prolongación del tiempo de conducción intraauricular e interauricular y la propagación auricular no homogénea de los impulsos sinusales8-12. Está bien aceptado que no solo la duración de la onda P, sino también la morfología de la onda P y la dispersión de la misma tienen el potencial de dar información sobre el sustrato anatómico que predispone a las arritmias auriculares, al trastorno del sistema de conducción y la FA12-16. Se ha demostrado una clara asociación entre la dilatación de la aurícula izquierda, y las arritmias auriculares detectadas por el Holter ECG ambulatorio y los trastornos del sistema de conducción del electrocardiograma(3, 4). Por lo tanto, es el objetivo de este estudio es analizar la relación existente entre la dispersión de la onda P y el desarrollo de arritmias cardiacas, trastornos del sistema de conducción y fibrilación auricular en pacientes con hipertensión arterial.
OBJETIVO GENERAL
Determinar las variaciones electrocardiográficas en pacientes hipertensos, mediciones ecocardiográficas y Holter ECG de 24 hs en pacientes que acuden al Hospital de Clínicas en el periodo comprendido desde marzo del 2018 a septiembre del mismo año.
OBJETIVOS ESPECÍFICOS
Hallar la dispersión de la onda P en el ECG de 12 derivaciones en pacientes hipertensos y no hipertensos.
Evaluar los demás parámetros electrocardiográficos en pacientes hipertensos y no hipertensos, es decir, onda P máxima (Pmáx), onda P mínima (Pmín), Segmento ST, complejo QRS, intervalo QT, intervalo corregido (Qtx) y relacionarlos.
Realizar Holter de 24hs a pacientes hipertensos y no hipertensos y relacionar tipos de arritmia en cada grupo.
Realizar mediciones por ecocardiografía tras-torácica a los pacientes hipertensos y no hipertensos y relacionarlos.
MATERIAL Y MÉTODOS
Es un estudio de diseño observacional, prospectivo de tipo grupo control, con muestreo no probabilístico.
Se realizó ECG de 12 derivaciones, Holter y ecocardiografía tras-torácica, a los pacientes hipertensos y a un grupo control sin hipertensión arterial que acudieron al Departamento de Cardiología del Hospital de Clínicas desde marzo del 2018 a septiembre del 2018 en forma ambulatoria y a internados.
En el ECG se efectuó las mediciones de valor de la onda P máxima, onda P mínima, dispersión de la onda P, duración del complejo QRS, duración del intervalo QT, Qt corregido, dispersión del QT en pacientes hipertensos y no hipertensos. Las mediciones se realizaron en papel de ECG, por dos observadores.
En el Holter se relacionaron los tipos de arritmias en cada grupo y su correlación con la hipertensión. Se realizaron a todos los pacientes ecocardiografía, donde se evalúo las dimensiones de la aurícula izquierda y otros parámetros ecocardiográficos y su relación con la HTA.
Fueron incluidos pacientes hipertensos adultos y un grupo control sin hipertensión arterial que acudieron al Servicio de Cardiología del Hospital de Clínicas a quienes se les realiza ECG, Holter ECG de 24 hs y Ecocardiografia Doppler en el periodo de marzo del 2018 a septiembre del 2018, con el correspondiente consentimiento informado y algunos pacientes internados en diferentes servicios del Hospital de Clínicas por interconsulta (cardiología, medicina interna, neumología, cirugía, gineco obstetricia) a quienes se les realizó los estudios mencionados.
Fueron excluidos pacientes conocidos portadores de Fibrilación Auricular y/o Flutter auricular.
Se analizaron las siguientes variables, edad, sexo, antecedentes patológicos personales, tratamiento instituido, ciertos parámetros ECG (valor de la onda P, PPmáx, Pmin, dispersión de la onda P, QRS, QT, Qtx), Holter ECG de 24 hs (FC máx, FC min, Promedio de FC, Extrasistolessupraventriculares, duplas auriculares, taquiarritmias auriculares, extrasístoles ventriculares, duplas ventriculares, presencia de taquiarritmias ventriculares, bradiarritmias), ecocardiografíaDoppler (Diámetro de aurícula izquierda, Área de aurícula izquierda, Diámetro del VI en diástoles y en sístole, Espesor del Tabique interventicular y pared posterior, Fracción de eyección, Flujo mitral, Doppler tisular).
Para el procesamiento y análisis se utilizó análisis en Excel. La información recolectada fue ingresada en una matriz de datos de un programa de computadora, Excel 2016 en español, y procesadas en IBM SPSS, ambos para Windows 10. Se procesó la información con estadística descriptiva. Las variables se analizaron en número (n) y porcentaje (%), media y mediana, así como la significancia estadística. Las variables categóricas fueron expresadas como porcentajes y comparadas con el test de Chi cuadrado o con el test de Kruskal-Wallis cuando era apropiado. Un valor de p<0,05 fue considerado significativo.
El presente trabajo se desarrolló con el respeto a los principios éticos de beneficencia y no maleficencia, es decir hacer el bien a las personas mediante el ejercicio profesional, el principio de justicia, en este caso la justa responsabilidad frente a la vida y los derechos de futuras generaciones, se buscará el beneficio de las generaciones que indirectamente se beneficiarán con los conocimientos adquiridos, como la forma de prevenir las complicaciones. Además que los datos se manejarán en forma confidencial, y en ningún caso se publicarán los nombres de los participantes. El estudio fue realizado de acuerdo a una buena práctica clínica, conforme a la Declaración de Helsinki, aprobado por el comité de ética local, y con el respectivo consentimiento informado del paciente.
RESULTADOS
Fueron estudiados 104 pacientes, 65 hipertensos conocidos y 39 no hipertensos como grupo control. Se realizó en ambos grupos ECG de 12 derivaciones, Holter ECG de 24 horas y ecocardiografía Doppler trastorácica.
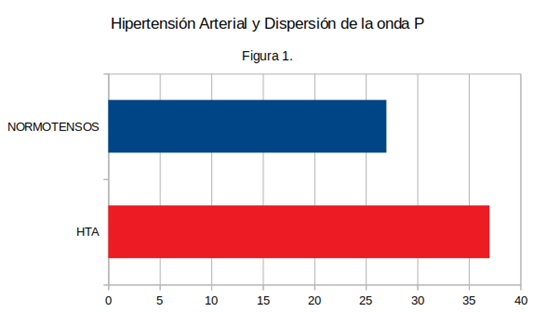
Los 65 pacientes hipertensos presentan una media de dispersión de las onda P de 37±8 ms, desviación estándar. Los 39 pacientes no hipertensos presentan una media de dispersión de la onda P de 27±13 ms, desviación estándar, resultando una diferencia significativa con un valor P <0,001 (Figura 1).
Dispersión de la onda P en ms
Valor de la onda P máxima en hipertensión arterial
La media del valor de la onda P máxima en los pacientes hipertensos fue de 119±11 ms, desviación estándar. En los pacientes normotensos resultó una media de 108±16 ms desviación estándar, resultando una asociación significativa con un valor de p<0,05 (Figura 2).

Figura 2: Relación de la hipertensión arterial y la duración de la Onda P en el ECG. Hospital de Clínicas
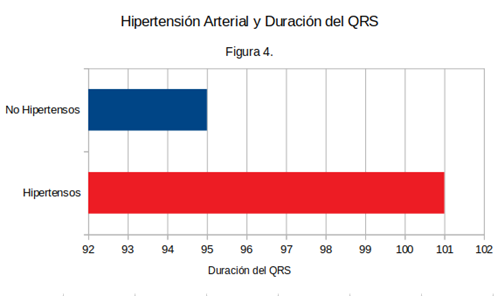
Entre los 65 pacientes hipertensos, 14 presentaron un complejo QRS aumentado (>120 ms) y 51 presentaron un complejo QRS estrecho, presentando un promedio de duración del complejo QRS de 101±19 ms, desviación estándar.
Entre los 39 pacientes normotensos, 7 presentaron QRS ensanchado, y 32 tenían el complejo QRS en rango normal, con un promedio de duración del complejo QRS de 95±21 ms, desviación estándar. Si bien se observó una tendencia a una mayor duración del complejo QRS en los pacientes hipertensos, la diferencia fue estadísticamente no significativa con un valor de p mayor a 0,05 (Figura 3 y Figura 4).
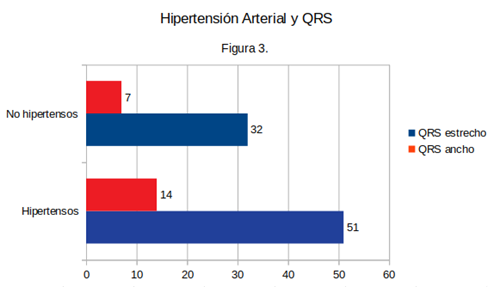
Figura 3: Incidencia del complejo QRS ancho y estrecho en la hipertensión arterial. Hospital de Clínicas.
Relación de la hipertensión arterial y el intervalo QT en el ECG
Entre los pacientes hipertensos, de los 36 pacientes varones, 5 (7,6%) pacientes presentaron un intervalo QT corregido prolongado (mayor o igual a 450 ms) con una media de 486,8 ms. Dos pacientes presentaron intervalos QT menor a 390 ms, con una media de 380 ms. De las 29 mujeres hipertensas, 4 presentaron intervalos QT corregido aumentado (mayor o igual a 460 ms), con una media de 471,75 ms y 2 presentaron intervalo QT disminuido con una media de 379 ms.
Entre los pacientes normotensos, de los 20 pacientes varones, 7 (17,9%) pacientes presentaron un intervalo QT corregido aumentado (mayor o igual a 450 ms) con una media de 487,8 ms y 2 presentaron un intervalo QT corregido menor a 390 ms con una media de 387,5 ms. De las 19 mujeres no hipertensas ninguna presentó un intervalo QT corregido prolongado, y 4 de ellas presentaron un intervalo QT corregido menor a 390 ms con una media de 368 ms. No se observó una diferencia estadísticamente significativa.
Relación de la hipertensión arterial y la arritmias en el ECG.
Entre los pacientes hipertensos se observaron los siguientes trastornos del sistema de conducción y arritmias en el ECG: bradicardia sinusal en 4 pacientes, bloqueo completo de rama derecha en 2 pacientes, bloqueo completo de rama izquierda en 2 pacientes, extrasistoles ventriculares en 4 pacientes, hemibloqueo anterior izquierdo en 1 paciente, intervalo PR corto 1 paciente.
Entre los pacientes normotensos se observaron los siguientes trastornos del sistema de conducción y arritmias en el ECG: bradicardia sinusal en 1 paciente, bloqueo completo de rama derecha en 2 pacientes, extrasístoles ventriculares en 2 pacientes, hemibloqueo anterior izquierdo en 1 paciente, bigeminismo auricular y ventricular en 1 paciente, bloqueo auriculo-ventricular de 1er grado.
Relación de la Hipertensión y arritmias en el ECG Holter de 24 hs
Entre los pacientes hipertensos, el promedio de frecuencia cardiaca fue de 71±16 latidos por minuto (lpm), desviación estándar. Se presentaron episodios de taquicardia paroxística supraventricular en 7 pacientes y 3 pacientes presentaron taquicardia ventricular no sostenida. No se constataron episodios de fibrilación auricular ni flutter auricular en nuestros pacientes hipertensos.
Entre los pacientes normotensos, el promedio de frecuencia cardiaca fue de 75±13 lpm, desviación estándar. Se observó un episodio de fibrilación auricular en un paciente, flutter auricular en 2 pacientes y un paciente presentó taquicardia auricular multifocal. Todos estos pacientes tenían dispersión de la onda P aumentada. Se encontró una relación significativa entre dispersión de la onda p aumentada y taquiarritmias en el ECG holter de 24 hs, p<0,05.
Relación de la hipertensión y tamaño de la aurícula izquierda
Se realizó la medición de la aurícula izquierda por ecocardiografía tras-torácica en los 65 pacientes hipertensos resultando un diámetro medio de 37±8 mm, desviación estándar. En los 39 pacientes normotensos se encontró un diámetro medio de la aurícula izquierda de 34±6 mm, desviación estándar. Se encontró una asociación significativa entre hipertensión arterial y diámetro de la aurícula izquierda con un valor de p<0,05.El área de la aurícula izquierda tuvo un valor medio de 16,2 cm² en los pacientes con hipertensión arterial, y de 15,9 cm² en el grupo control de pacientes sin hipertensión arterial. La diferencia fue estadísticamente no significativa.
Relación existente entre la Dispersión de la Onda P y otros parámetros específicos en la hipertensión arterial
Si analizamos la relación entre la dispersión de la onda P con los trastornos del sistema de conducción y las arritmias cardiacas en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tienen una dispersión de la onda P alterada (≥39 ms), 5 pacientes tienen trastornos del sistema de conducción y arritmias cardiacas y 14 pacientes no la presentan. Sin embargo, de los 46 (71%) pacientes hipertensos que tienen una dispersión de la onda P normal (≤38 ms), 10 pacientes tienen trastornos del sistema de conducción y arritmias cardiacas, y 36 pacientes no la presentan. Estos hallazgos determinan que la dispersión de la onda P posee una alta especificidad y un elevado valor predictivo negativo relacionado con la presencia de trastornos del sistema de conducción y arritmias cardiacas en pacientes con hipertensión arterial (Tabla 1).
Tabla 1: Relación existente entre la Dispersión de la Onda P con otros parámetros
| Relación | TSC y Arritmias | Complejo QRS | Intervalo QT | Dilatación AI | |
|---|---|---|---|---|---|
| Sensibilidad | 33% | 38% | 13% | 24% | |
| Especificidad | 72% | 73% | 68% | 69% | |
| V. Predictivo P. | 26% | 26% | 0.5% | 0.2% | |
| V. Predictivo N. | 78% | 83% | 85% | 72% | |
| Prevalencia | 23% | 35% | 28% | 26% |
Por otro lado si realizamos un análisis de la relación entre la dispersión de la onda P con la duración del complejo QRS en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tienen una dispersión de la onda P alterada (≥39 ms), 5 pacientes tienen un complejo QRS ensanchado y 14 pacientes presentan un complejo QRS angosto. Sin embargo, de los 46 (71%) pacientes hipertensos que tienen una dispersión de la onda P normal (≤38 ms), 8 pacientes tienen complejo QRS ensanchado, y 38 pacientes presentan un complejo QRS angosto. Estos hallazgos determinan que la dispersión de la onda P posee una alta especificidad y un elevado valor predictivo negativo relacionado con la presencia de ensanchamiento del complejo QRS (Tabla 1).
Con relación al análisis de la relación entre la dispersión de la onda P con la duración del intervalo QT en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tienen una dispersión de la onda P alterada (≥39 ms), 1 paciente tiene un intervalo QT corregido prolongado y 14 pacientes presentan un intervalo QT corregido normal. Sin embargo, de los 46 (71%) pacientes hipertensos que tienen una dispersión de la onda P normal (≤38 ms), 7 pacientes tienen un intervalo QT corregido prolongado, y 39 pacientes presentan un intervalo QT corregido normal. Estos hallazgos determinan que la dispersión de la onda P posee una alta especificidad y un elevado valor predictivo negativo relacionado con la presencia de prolongación del intervalo QT (Tabla 1).
Con relación al análisis de la relación entre la dispersión de la onda P con el diámetro de la aurícula izquierda en los pacientes con hipertensión arterial podemos observar que de los 19 (29%) pacientes hipertensos que tienen una dispersión de la onda P alterada (≥39 ms), 4 pacientes tienen un diámetro aumentado de la aurícula izquierda y 15 pacientes presentan un diámetro auricular normal. Sin embargo, de los 46 (71%) pacientes hipertensos que tienen una dispersión de la onda P normal (≤38 ms), 13 pacientes tienen un diámetro aumentado de la aurícula izquierda y 33 pacientes presentan un diámetro auricular normal. Estos hallazgos determinan que la dispersión de la onda P posee una alta especificidad y un elevado valor predictivo negativo relacionado con la presencia de dilatación de la aurícula izquierda (Tabla 1).
DISCUSIÓN
En nuestros pacientes hipertensos del Hospital de Clínicas, Asunción, Paraguay de este estudio actual hemos observado una asociación significativa entre la dispersión de la onda P aumentada, así como una relación significativa entre la duración de la onda P máxima y la HTA. Además, hemos encontrado una relación significativa entre la dispersión de la onda p y las taquiarrtimias registradas en el estudio Holter de 24 hs. Es bien aceptado que no solo la duración de la onda P, sino también la morfología de la onda P y la dispersión de la misma otorgan información sobre el sustrato anatómico que predispone al desarrollo de la fibrilación auricular8-10. La dispersión de la onda P es un predictor significativo de paroxismos de FA frecuentes y sintomáticos. Okutucu S, et al.10 reportaron que tenía una correlación significativamente positiva con la duración máxima de la onda P y negativamente con la duración mínima de la onda P. Una evaluación clínica extensa de la dispersión de la onda P se ha realizado en la evaluación de riesgo de fibrilación auricular en pacientes sin enfermedad orgánica a nivel cardiovascular, y en pacientes de edad avanzada11. En consecuencia, la dispersión de la onda P puede ser útil en la discriminación de pacientes con diferentes tipos de enfermedades que son propensos a desarrollar FA paroxística. Se ha realizado una amplia investigación clínica de la dispersión de la onda P en el análisis del riesgo de fibrilación auricular en pacientes sin cardiopatía orgánica, en pacientes con enfermedad coronaria, en pacientes sometidos a cirugía de derivación coronaria, en pacientes con cardiopatías congénitas, así como en otros grupos de pacientes que padecen diversas enfermedades cardiacas o no cardiacas20-30. En consecuencia, la PWD puede ser útil para discriminar a pacientes con diferentes tipos de enfermedades que son propensas a desarrollar FA paroxística en el curso de sus vidas31-36.
Hemos reportado previamente que los pacientes con una predisposición para desarrollar FA tienen una incidencia significativamente mayor de electrogramas auriculares endocárdicos anormalmente prolongados y fraccionados37-40. En el momento del mapeo endocárdico auricular por catéter durante el ritmo sinusal, hemos reportado anteriormente que un electrograma auricular anormalmente prolongado y fraccionado puede reflejar una actividad eléctrica local no homogénea relacionada con una conducción anisotrópica no uniforme a través del músculo auricular enfermo. Esto se encuentra estrechamente relacionado con la vulnerabilidad del músculo auricular en pacientes con FA paroxística41-46. De hecho, hemos demostrado que cuanto mayor sea la extensión del músculo auricular comprometido, mayor es la probabilidad de que se desarrolle una FA paroxística39. El estudio cualitativo y cuantitativo de los electrogramas endocárdicos auriculares registrados durante ritmo sinusal debe ser considerado un análisis importante en la evaluación anomalías electrofisiológicas auriculares locales, y adquiere una especial relevancia en el estudio de pacientes con FA paroxística. En la evaluación de pacientes con alteración de la morfología de la onda P y dispersión en el ECG, es muy importante tener en cuenta que los pacientes que tienen una gran susceptibilidad a desarrollar FA poseen electrogramas auriculares anormalmente prolongado y fraccionados, una duración de la onda P significativamente más larga, un tiempo de conducción intraauricular e interauricular significativamente más largo de impulsos sinusales; y una disfunción del nodo sinusal significativamente mayor, y una mayor incidencia de inducción de fibrilación auricular sostenida.
Fue claramente observado que la PWD puede utilizarse para discriminar a pacientes con diferentes tipos de enfermedades que son propensas a desarrollar FA paroxística en el curso de sus vidas47-57. Hay datos interesantes pertenecientes a la PWD en la cardioversión eléctrica de la FA. Boriani et al.48 reportaron valores significativamente más altos de PWD en pacientes con recidiva post cardioversión eléctrica de FA a corto plazo. Adicionalmente, demostraron que valores superiores a 25 ms de PWD se asociaron con una mayor recaída a corto plazo. Sin embargo, no hubo una relación significativa presente a largo plazo en su estudio48. Por otra parte, Perzanowski et al.49 informaron que un valor PWD de 80 ms o más era un predictor independiente para la recurrencia de la FA después de la cardioversión. En este contexto de cardioversión eléctrica es muy interesante el hallazgo de Ozdemir et al.50 después de la cardioversión eléctrica de la taquicardia ventricular. Ellos Identificaron 18 pacientes en los que se presentó un episodio de FA inducida post cardioversión urgente o electiva para una taquicardia ventricular. Observaron que los pacientes que desarrollaron FA tuvieron un valor mayor de la duración de la onda P máxima y de la PWD comparados con un grupo control de pacientes sin FA. Llegaron a la conclusión de que los pacientes con valores más altos de PWD tenían un mayor riesgo de desarrollo de la FA después de una cardioversión eléctrica de una taquicardia ventricular50. Estos resultados son muy interesantes, y pueden tener una implicancia clínica importante en pacientes con dispositivos cardiodesfibriladores implantables. Porque puede sugerir que aquellos pacientes con estos dispositivos cardíacos que tienen mayor PWD conllevan un mayor riesgo de desarrollo de AF después de un shock apropiado por taquicardia ventricular50. La FA inducida pos-cardioversión eléctrica de la taquicardia ventricular podría generar luego un choque inapropiado.
En nuestro estudio actual se encontró una asociación significativa entre la hipertensión arterial y la dispersión de la onda P aumentada (P<0,001), así como una relación significativa entre la hipertensión arterial y la duración de la onda P máxima (p<0,05). Además, hemos observado una relación significativa entre la dispersión de la onda p y las taquiarrtimias registradas en el estudio Holter de 24 hs (p<0,05).Uno de los mecanismos que favorecen la presencia de fibrilación auricular es el tamaño incrementado de la aurícula izquierda por estímulos mecánicos: cardiopatía valvular, hipertensión arterial e insuficiencia cardiaca, lo que fuera confirmado por Henry WL et al.4 con mediciones ecocardiográficas. La ecocardiografía transtorácica ha probado ser un método no invasivo muy eficaz para la evaluación cuantitativa del tamaño de la aurícula izquierda4. En nuestro estudio encontramos una asociación significativa entre la hipertensión arterial y el diámetro de la aurícula izquierda (p<0,05).
CONCLUSIÓN
En el estudio actual hemos demostrado una asociación estadísticamente significativa existente entre la hipertensión arterial, la dispersión de la Onda P, la Onda P máxima, y la dilatación de la aurícula izquierda. También se observó una correlación significativa entre la dispersión de la onda P y el riesgo de desarrollar arritmias auriculares.
La dispersión de la onda P tiene una elevada especificidad y un alto valor predictivo negativo en la detección de la presencia de prolongación del intervalo QT, ensanchamiento del complejo QRS, dilatación de la aurícula izquierda y trastornos del sistema de conducción y arritmias cardiacas en pacientes con hipertensión arterial.