INTRODUCCIÓN
El síndrome metabólico (SM) está constituido por un conjunto de factores de riesgo que incluyen obesidad central, dislipidemias, alteraciones del metabolismo de la glucosa e hipertensión arterial (HTA), asociados a resistencia a la insulina (RI). Su prevalencia es elevada (10-80 %) y depende de factores como la edad, sexo, etnia y estilo de vida1,2.
Se ha convertido en una epidemia y un problema de salud pública muy preocupante3, esto debido principalmente a la creciente prevalencia de obesidad y estilos de vida poco saludables del mundo moderno4.
La importancia de su correcto diagnóstico y tratamiento radica en que su padecimiento está asociado a un incremento de 5 veces de riesgo de padecer Diabetes Mellitus tipo 25, y de 2 a 3 veces de aumento en el riesgo de enfermedad coronaria y enfermedad cerebrovascular, con disminución clara en la supervivencia, por el incremento unas 5 veces en la mortalidad cardiovascular6.
Después de la menopausia, la prevalencia de SM aumenta todavía más, esto se encuentra en relación a un aumento per se del riesgo de enfermedad cardiovascular en esta población, por el decremento del tenor estrogénico y su factor protector cardiovascular, por ello consideramos importante la detección y correcto manejo del SM aún más en esta población en particular7.
El SM tiene varias definiciones a lo largo del tiempo8, en la actualidad las más utilizadas son las propuestas por la National Cholesterol Education Program - Adult Treatment Panel III (NCEP ATPIII), formulado en 2001 en el cual se estableció la presencia de 3 de 5 de los siguientes factores, obesidad abdominal medida por perímetro abdominal, hipertrigliceridemia, HDL bajo, PA elevada >130/85 mm Hg (no necesariamente en rango de HTA) y glicemia elevada, incluyendo DM9. En la definición original del 2001, el punto de corte de la glicemia para ser criterio de SM era de 110 mg/dl (6.1 mmol/l), pero en 2004 con la actualización de la American Diabetes Association se modificó a 100 mg/dl (5.6 mmol/l)10,11.
El otro criterio utilizado internacionalmente es el Internacional Diabetes Foundation (IDF) en el cual se estableció como criterio necesario la obesidad12, medida directamente por el perímetro abdominal. Sumado a dos de los siguientes criterios: hipertrigliceridemia, HDL bajo, PA elevada >130/85 mm Hg, glicemia >100 mg/dl incluyendo DM. En este documento se reconocen las diferencias étnicas para la obesidad abdominal13. Con la adopción de esa definición, se observó una mayor prevalencia de SM en la mayoría de las poblaciones estudiadas, sobre todo entre los adultos mayores14,15.
Dependiendo de cuál de los criterios se utilice, la edad, el género y la raza, la prevalencia del SM varía. Según estudios realizados en otros países existe variación de la prevalencia del SM en las distintas poblaciones16,17, lo que nos hace pensar en la necesidad de estudios locales que definan esa prevalencia en las diferentes poblaciones y etnias18.
Con el objetivo de conocer la prevalencia de Síndrome Metabólico en pacientes internadas de enero a junio del 2017 en el Servicio de Ginecología HC-IPS, comparar la prevalencia de Síndrome Metabólico obtenida según criterios del National Cholesterol Education Program - Adult Treatment Panel III (NCEP ATPIII) y International Diabetes Federation (IDF) en mujeres pre menopáusicas y post menopáusicas, y evaluar las patologías ginecológicas mayormente asociadas al Síndrome Metabólico fue realizado el presente estudio.
MATERIALES Y MÉTODOS
Estudio observacional descriptivo de corte transversal, fueron estudiadas 380 pacientes para un 99 % de confianza seleccionadas al azar. Fue establecido el Síndrome Metabólico según criterio del National Cholesterol Education Program - Adult Treatment Panel III (NCEP ATPIII) y International Diabetes Federation (IDF).
RESULTADOS
De 380 pacientes observadas, el promedio de edades fue de 43 años; con un mínimo de 23 años y un máximo de 73 años. Se encontró que el 56,8 % eran pre menopáusicas y 43,1 % post menopáusicas.
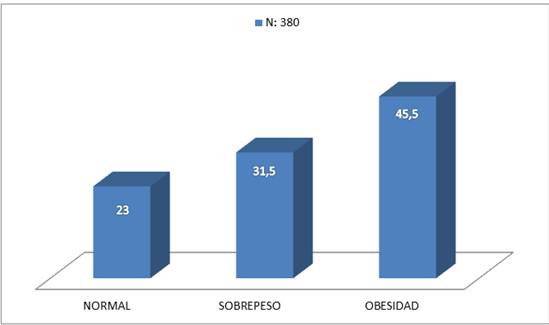
De estas pacientes 77 % tenían un IMC mayor a 25, es decir mínimamente tenían sobrepeso. Figura 1
La prevalencia de Síndrome metabólico fue diferente según criterios de NCEP ATPIII y la IDF, siendo 23,1 % con el primero y 63 % con el segundo. Fig. 2
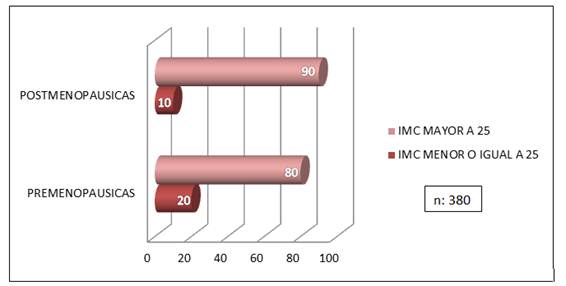
Se encontró que tanto las pre menopáusicas y post menopáusicas presentaban en su mayoría con IMC mayor a 25, 80 % a 90 %. Figura 3
Se observa que en las mujeres pre menopáusicas la prevalencia del Síndrome Metabólico utilizando los criterios de la IDF (47,2 %) es mayor que utilizando los criterios de la ATP III (27 % ).
Los resultados de Síndrome Metabólico en las mujeres post menopáusicas también fueron superiores con los criterios de IDF 50 % vs 30 % con los criterios de la ATPIII. Pero con ambos criterios la prevalencia de Síndrome metabólico en mayor en la post menopausia que en la pre menopausia.
La patología ginecológica mayormente asociada fue el engrosamiento endometrial, observado en un 18% de los casos de Síndrome Metabólico, en las post menopáusicas. En las pre menopáusicas se observó que en el 40% el Síndrome Metabólico estaba relacionado a HUA y miomatosis uterina. Nótese que el porcentaje de cáncer endometrial en pacientes menopáusicas y post menopáusicas es bastante importante siendo del 11%.
CONCLUSIÓN
El aumento de peso y la obesidad después de la menopausia generan mayor prevalencia del Síndrome Metabólico en mujeres post menopáusicas. El tejido adiposo localizado a nivel central parece ser el principal componente de este síndrome. Este fenotipo alterado explica la aparición de los distintos componentes del SM como hipertensión arterial, dislipidemia y alteración en el metabolismo glucídico.