INTRODUCCIÓN
La palabra delirium viene del latín delirare que significa estar fuera de su surco. El delirium es una alteración fluctuante de la atención y la cognición que ocurre en el escenario de un daño fisiológico causado por un desorden médico, que no puede ser explicado por una demencia previa. El delirium postoperatorio usualmente se presenta dentro de las primeras 24 horas y se resuelve a las 48 pero hay ocasiones en que puede presentarse de forma persistente llegando incluso a durar meses1.
Desde el punto de vista fisiopatológico, el delirium es un desequilibrio del funcionamiento neuronal iniciado por un daño en estructuras nerviosas vulnerables; esta vulnerabilidad selectiva resulta en disfunción de sistemas de neurotransmisores, como los sistemas colinérgico, dopaminérgico e histaminérgicos, lo que puede explicar la sintomatología presentada por los pacientes. La habilidad de las células colinérgicas para sintetizar y liberar acetilcolina se reduce, lo que lleva a desorientación y alteración de la memoria; y el aumento en la liberación de dopamina puede causar agitación y alucinaciones. Las neuronas del hipocampo se afectan más tempranamente, seguidas de las neuronas del subcortex, tallo cerebral, sustancia gris y cerebelo.
Epidemiológicamente es una entidad que afecta entre 15% a 60% de los pacientes médicos y quirúrgicos y más de 2 millones de pacientes ancianos cada año en los Estados Unidos; la incidencia de delirium posoperatorio(DPO)en pacientes ancianos es de 15 a 53% y es tan alta como 80% en pacientes ancianos que requieren UCI, llegando a una mortalidad del 25% a los 6 meses1.
La incidencia está directamente relacionada con el tipo de procedimiento quirúrgico (trasplante pulmonar 73%, cardiaca. 13.5 a 21%, reemplazo de cadera electiva. 7.3 a 14,7%, cirugía abierta de Aneurisma de Aorta Abdominal electiva, 33%) así como con la urgencia de la intervención, en procedimientos programados la incidencia es menor2.
Se han descrito diferentes factores de riesgo tanto preoperatorios, como edad avanzada (>70), demencia, déficit de atención, uso de tabaco, uso preoperatorio de narcóticos o benzodiacepinas, uso de alcohol, pobre estado funcional preoperatorio (enfermedad severa), depresión, relación BUN/creatina >18, hiponatremia, hipokalemia o hipoglucemia y cifra de albumina <4g/dl. Intra-operatorios, como pérdida sanguínea, necesidad de líquidos, tipo de intervención como cirugía vascular (reparo de aneurisma de aorta abdominal, bypass coronario), la cual tiene el doble de riesgo de desarrollo de delirium. Se describe como factores de riesgo posoperatorio el dolor, complicaciones respiratorias, infecciones, hematocrito menor 30%, así como la necesidad de múltiples transfusiones, alteraciones electrolíticas y albumina <3.0g/dl2,3.
Dentro de los fármacos asociados como factores de riesgo se encuentran los opioides, sedantes, hipnóticos, antihistamínicos, anticolinérgicos, anti arrítmicos clase A, neurolépticos, B-bloqueadores, la dioxina y los antidepresivos tricíclicos; otros factores de riesgo para delirium posoperatorio son el ayuno prolongado como factor de riesgo independiente y el uso de opioides de larga acción en el intraoperatorio como predictor de delirium temprano en sala de recuperación. Al considerar el ayuno, se recomienda como premedicación permitir líquidos claros hasta 2 horas antes de cirugía electiva, reduciendo así la sed, dolor de cabeza, irritación y disconfort, que pueden ser factores de riesgo para el desarrollo de delirium2.
El consenso general es que se deben evitar medicamentos con efectos anticolinérgicos. Los medicamentos comúnmente usados en anestesia asociados a delirium están el sevorane y las benzodiacepinas4,5.
Existen diferentes test o métodos para evaluar y determinar un paciente con delirium. De estos el más utilizado y el que ha demostrado una sensibilidad 94% al 100%, y especificidad de 90% a 95%, es el CAM (Confusion Assessment Method) (Tabla 1)6.
Tabla1: Escala de Confusion Assessment Method for the Intensive Care Unit (CAM-ICU)
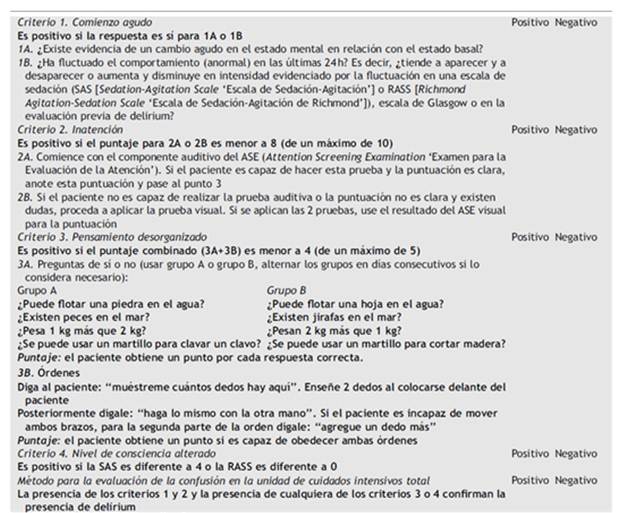
Fuente: Revista Anestesiar
El CAM-ICU (Confusion Assessment Method for the Intensive Care Unit) por sus siglas en inglés, pero en idioma español es un instrumento válido, confiable y reproducible que puede aplicarse satisfactoriamente para el diagnóstico de delírium en pacientes de habla hispana7.
En cuanto se hace el diagnostico de DPO el primer paso es retirar todos los factores y etiologías que podrían llegar a contribuir con el desarrollo del mismo, asociado a una evaluación juiciosa clínica y paraclínica del paciente que puede dar indicios de pacientes en riesgo de arritmias, torsada de puntas, alteraciones hidroelectrolíticas, entre otras y aplicar el manejo terapéutico correspondiente.
El tratamiento farmacológico incluye haloperidol asociado o no a anti psicóticos atípicos y benzodiacepinas, los cuales son formulados de acuerdo a la tipificación del delirium ya sea hiperactivo o hipoactivo. Es de conocimiento global que la prevención de dicha complicación no se limita a medios farmacológicos sino también a la modificación por parte de un grupo interdisciplinario (ortopedia, cirugía-geriatría y anestesia) de los factores de riesgo, que ha demostrado una disminución de hasta un tercio en la presentación de los casos7.
El delirium postoperatorio es una complicación frecuente especialmente en pacientes mayores de 60 años que requiere de la plena atención para su prevención, diagnóstico y manejo. Por todo esto, el objetivo de este trabajo es determinar la frecuencia de delirium postoperatorio, en pacientes mayores de 60 años llevados a cirugía en el Hospital Nacional de Itauguá.
MATERIALES Y MÉTODOS
Se realizó un estudio de tipo observacional descriptivo, de corte transversal en pacientes mayores de 60 años que fueron sometidos a una intervención quirúrgica en el Hospital Nacional de Itauguá, durante el periodo comprendido entre junio y setiembre del 2016.
Se incluyeron a pacientes, de ambos sexos, mayores de 60 años, programados para cirugías electivas y que presentaron todos los estudios preoperatorios de rutina.
El muestreo fue no probabilístico, de casos consecutivos. Para la recolección de la información se elaboró un formulario de acuerdo a los objetivos planteados tomando como instrumento la escala de CAM - ICU7.
Las variables involucradas fueron presencia o ausencia de DPO, teniendo en cuenta los criterios del CAM - ICU en el postoperatorio inmediato en sala de recuperaciones, sexo, rango de edad, tipo y duración de la cirugía, tipo de anestesia y denominación de la cirugía.
El cuestionario fue aplicado a los pacientes en sala de recuperación post anestésica una hora posterior a la salida de quirófano. Los datos obtenidos fueron asentados en una planilla Excel y analizados con estadística descriptiva. Se utilizó un manual de procedimientos con el detalle de todas las funciones y pasos a seguir para el estudio. Se realizó un pre test con cinco pacientes para evaluar la calidad.
Todos los asuntos éticos fueron observados y el protocolo fue sometido a evaluación por el Comité de Ética de Investigación del Hospital Nacional de Itauguá.
RESULTADOS
Se estudiaron 160 pacientes mayores de 60 años con indicación de cirugía, 67(42%) fueron mujeres y 93(58%) varones.
Se realizó la estadificación según grupos etarios constatándose que un 46% de pacientes se encontraba entre 60 - 69 años , 40% entre 70 - 79 años y 14% entre 80 - 89 años. Figura 1.
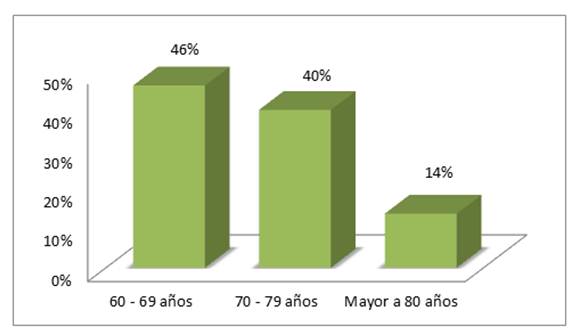
Figura 1: Distribución de pacientes mayores de 60 años con indicación de cirugía según grupo etáreo. Hospital Nacional de Itauguá. Año 2016.
De las cirugías llevadas a cabo, el 40% fue de tipo general, 26,2% urológicas, 17,5% traumatológicas, 11,2%
ginecológicas, 3,7% cirugía de mamas, 1,2% vasculares. Figura 2.
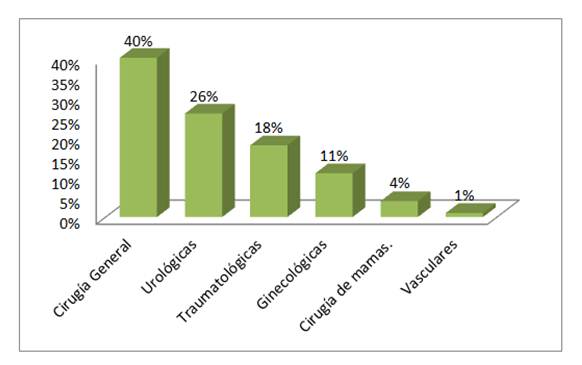
Figura 2: Distribución de pacientes según tipo de cirugía, mayores de 60 años con indicación quirúrgica. Hospital Nacional de Itauguá. 2016.
En cuanto a los hallazgos mediante la escala de CAM - ICU practicada en 160 pacientes, se constató que 20 pacientes (12,5%)presentaron DPO, de los cuales 11(55%)fueron del sexo masculino y 9(45%) del sexo femenino.
Considerando a los pacientes con diagnóstico de DPO (n=20), 8(40%) tenían entre 70 - 79 años, 7(35%) entre 80 o más años de edad y 5(25%) entre 60 - 69 años. Figura 3.
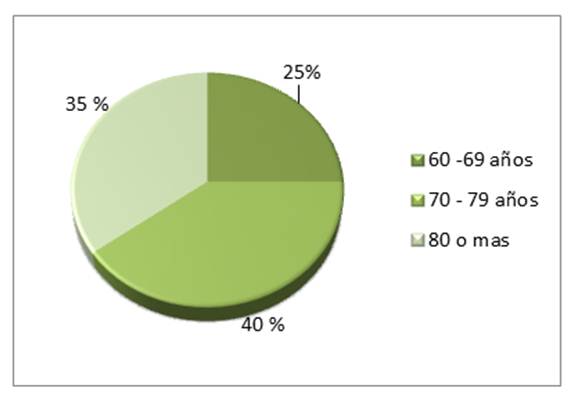
Figura 3: Distribución de pacientes según grupo etáreo, con diagnóstico de DPO (delirium postoperatorio). Hospital Nacional de Itauguá. 2016.
De los pacientes que tuvieron DPO, el 12(80%) fueron sometidos a cirugías programadas y 8(20%) a cirugías de urgencias. El mayor porcentaje de los pacientes 11(55%) corresponde a cirugías de 3hs o más de duración, 8(40%) a 2- 3 hs de cirugía y 1(%) a cirugías de 1 hora o menos de duración.
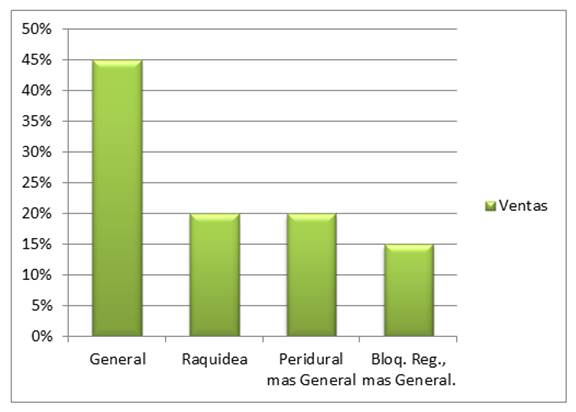
Analizando el tipo de anestesia empleada en los pacientes con diagnóstico de DPO se destaca que 9(45%) fueron sometidos a exclusivamente anestesia general, un 4(20%) a anestesia raquídea, otro 4(20%)a anestesia peridural mas anestesia general y el 3(15%)a bloqueo regional más anestesia general. Figura 4.
DISCUSIÓN
En nuestra población de estudio hemos encontrado diagnóstico de DPO en el 12,5%, cifra ubicada en el límite inferior de lo descrito en la literatura mundial, donde se documenta una incidencia hasta del 35%. Aunque otros autores han registrado una incidencia de 10% a 60% de delirium posoperatorio en diferentes grupos poblacionales, encontrándose relación con el tipo de procedimiento5.
Se han realizado estudios sobre el tema en varias partes del mundo. Según publicaciones de la Revista Chilena de Cirugía (junio 2012), el delirium post operatorio alcanza una incidencia entre el 15 y 50% en adultos mayores hospitalizados por patología médica8,9. En un reciente meta-análisis de delirium intrahospitalario publicado por la misma revista en el 2014, se demostró que los riesgos de mortalidad e institucionalización aumentan dos veces, mientras que el riesgo de demencia en más de 10 veces 8. En pacientes con diagnóstico preoperatorio de demencia, que sufren DPO, la velocidad de progresión del deterioro cognitivo puede acelerarse hasta en tres veces10.
Un estudio realizado por Koebrugge y cols en EE.UU, reportó que en cirugías abdominales mayores, una incidencia de 24% 11. Patti y cols, documentan una incidencia de 18% de DPO en adultos mayores sometidos a cirugía de colon por cáncer, valor similar a lo observado por McAlpine en mujeres sometidas a cirugía por sospecha de cáncer ginecológico12,13. En la publicación de la Revista Colombiana de Anestesiología se afirma que el DPO no es diagnosticado hasta en un 66% de los casos y por lo tanto es su manejo terapéutico es inadecuado.
La incidencia de Delirium post-operatorio es del 37% y varía en un rango de (0 - 73%) de acuerdo a la existencia de factores que pudieran aumentarlo como la edad del paciente, enfermedades coexistentes, y situaciones relacionadas con la cirugía. En setiembre de 2014 la revista Mexicana de Anestesiología publico el estudio ISPOCD (The International Study of Postoperative Cognitive Dysfunction, por sus siglas en inglés) incluyendo a 1,218 pacientes mayores de 60 años a quienes se les realizó cirugía abdominal y cirugía torácica no cardíaca, con 25.8% de pacientes que presentaron DPO. La incidencia del delirium varía entre 51 al 52.5% en pacientes ancianos sometidos a cirugía mayor. La cirugía de cadera y aórtica se asocian a un mayor riesgo14.
A efectos prácticos en este estudio se tomó la población adulta mayor llevada a cirugía, y en quienes se puede llegar a tener un mayor impacto en cuanto a las medidas preventivas que se puedan implementar. Por lo anterior es importante resaltar aquellos factores de riesgo estadísticamente significativos y que son susceptibles de modificación previa a la intervención quirúrgica, de tal modo que sea posible la implementación de un protocolo para mejorar la atención a nuestros pacientes.
CONCLUSIÓN
La frecuencia de DPO fue de un 12,5%, frecuencia que se encuentra en el límite inferior de la reportada en otros estudios. El DPO se evidenció con mayor frecuencia en el grupo etario de 70 - 79 años, en cirugías de más de 3hs de duración y en anestesias generales.
Es importante recalcar la relación que existe entre el uso de benzodiacepinas y el mayor riesgo de presentar delirium postoperatorio, así como la clara relación existente entre deshidratación, el ayuno mayor a 8 horas y la presentación de delirium postoperatorio.
No se encontró diferencia en la frecuencia de DPO entre las cirugías de urgencias y las programadas.