INTRODUCCIÓN
El síndrome respiratorio agudo severo SARS-CoV-2 determina la enfermedad por COVID-19, enfermedad viral de transmisión aérea que rápidamente se convirtió en una pandemia en el año 2020¹. SARS-CoV-2 presenta afección principalmente respiratoria, actualmente se conocen manifestaciones gastrointestinales, cardíacas y renales. Los síntomas gastrointestinales se presentan hasta el 35 % de los pacientes siendo estos vómitos y diarrea(¹⁻²). Es excepcional que un paciente con coronavirus se presente con hemorragia digestiva alta.
CASO CLÍNICO
Paciente de 43 años, sexo masculino, HTA en tratamiento con losartan 50mg/día, hemiparesia izquierda debido a un accidente cerebrovascular. No antecedentes de ingesta de antiinflamatorios, analgésicos, antiagregantes o anticoagulantes.
Consultó por náuseas y vómitos de contenido gástrico. Hemodinamia estable, anemia clínica. El tacto rectal, evidenció esfínter normotónico, y melena al guante.
Se constató una hemoglobina 7,5 g/dl, y el paciente fue transfundido con dos volúmenes de glóbulos rojos. Por encontrarse en época de pandemia se realizó hisopado nasofaríngeo, prueba de PCR positivo para COVID-19, cursando 4to día de enfermedad.
Se realizó fibrogastroscopía de urgencia que evidenció lesión extensa a nivel infrapilórico extendiéndose hasta la segunda porción del duodeno, con vaso sangrante aislado (Forrest 1A), sin lesión ulcerada. Hemostasis mediante esclerosis endoscópica con adrenalina (Figura 1, panel A y B).
Ingresó a unidad de cuidados intensivos, se inició inhibidores de la bomba de protones. Presentó a las 24 horas inestabilidad hemodinámica, se realizó nueva fibrogastroscopía que evidenció sangrado en jet posterior a la inyección de adrenalina, se controló mediante colocación de clip hemostático
Buena evolución luego del último procedimiento realizado. Tercera fibrogastroscopía previo al alta sin evidencia de sangra- do activo (Figura 1, panel C y D), biopsias para Helicobacter pylori negativo.
El paciente evolucionó de manera satisfactoria, regresando a los 15 días y continuó con controles ambulatorios en policlínica.
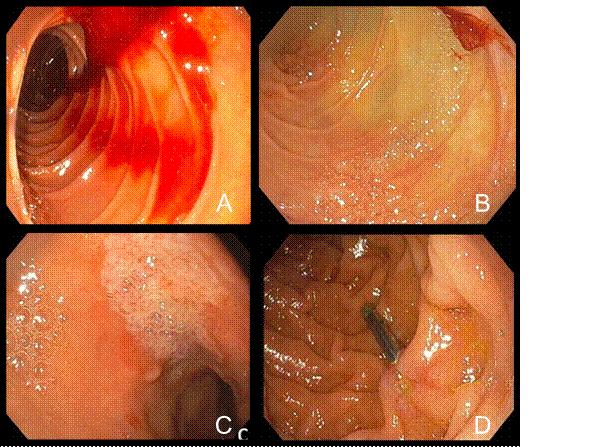
Figura 1. Fibrogastroscopía de urgencias. Panel A: donde se observa sangrado arterial en jet en región infrapilórica. Panel B: vaso aislado sin lesión ulcerada luego de la hemostasia con adrenalina. Fibrogastroscopía de control. Panel C: lesión a nivel infrapilorico, sin sangrado. Panel D: control endoscópico de la lesión con clip.
DISCUSIÓN
Los síntomas más frecuentes de la enfermedad por COVID-19 son respiratorios, los trastornos gastrointestinales son un sitio clave de afección extrapulmonar, y la hemorragia gastrointestinal esta descripta en el 2 a 13 % de los pacientes hospitalizados con coronavirus(³).
El epitelio gastrointestinal expresa la enzima convertidora de angiotensina II, receptor de entrada viral, que se encuentra presente en esófago, íleon y colon(¹-³). No está claro si SARS-CoV-2 daña el epitelio y causa el sangrado o corresponde a múltiples factores, incluyendo el estrés por la enfermedad, el daño epitelial y la inflamación activa de la mucosa por tormenta de citosinas(⁴). Varios autores han demostrado que el sangrado es más frecuente en la hospitalización lo que sugiere que este en relación al tratamiento o secundario a factores virales relacionados a la enfermedad crítica, en lugar de una lesión mucosa inducida por el virus(³). Un estudio multicéntrico demostró que el 80% de las hemorragias digestivas estaban causadas por úlceras duodenales o gástricas(³). En nuestro caso clínico se observó una lesión extensa de topografía atípica (infrapilórico hasta duodeno II), no ulcerada dónde protruía un vaso aislado.
El tratamiento de estos pacientes debe de llevarse a cabo en un equipo multidisiplinario. En primer lugar, realizar firobrogastroscopía de inicio en pacientes hemodinamicamente inestables y/o sospecha clínica de resangrado, debido a que conlleva riesgo de falla respiratoria para el paciente y aumenta la tasa contagios en el personal de salud.
En segundo lugar, valorar riesgo beneficio de anticoagulación, si bien se reconoce la coagulopatía inducido por COVID-19, razón por la cual la anticoagulación es unos de los pila- res de tratamiento, debe de implementarse con cautela y extrema vigilancia en pacientes con comorbilidades(⁵-⁶).











 texto en
texto en 



