INTRODUCCIÓN
La pancreatitis aguda se define como una inflamación súbita desarrollada sobre una glándula pancreática previamente sana que suele seguirse, en general, de una curación sin secuelas. Esta patología involucra un amplio espectro de enfermedad desde el edema del parénquima leve hasta la pancreatitis severa necrotizante o hemorrágica1-2 La mayoría de los pacientes con pancreatitis aguda desarrollan un curso leve pero cerca de un 15-20% progresan a pancreatitis aguda severa definida como la presencia de falla orgánica (shock con presión arterial sistólica menor 90mmHg, hipoxemia con PO2 menor o igual a 60mmHg, insuficiencia renal con creatinina mayor a 2mg/dl después de adecuada hidratación, o sangrado gastrointestinal mayor a 500cc/24hs) o complicaciones locales (como necrosis, colecciones) la cual está asociada a una tasa de mortalidad del 3-5% a pesar de los avances en su manejo.1-2
Considerando las repercusiones metabólicas y nutricionales de la pancreatitis aguda existen asimismo diferencias entre los tipos de pancreatitis. En tanto que la pancreatitis edematosa suele producir una situación de estrés metabólico de grado leve-moderado, la pancreatitis necrohemorrágica da lugar a un estrés metabólico de mayor nivel. Los cambios metabólicos en la pancreatitis aguda originan, como en otros pacientes graves, una situación de hipermetabolismo con hipercatabolismo (proteolisis, lipólisis e hiperglucemia).3-4
El soporte nutricional no está indicado en todos los pacientes con pancreatitis aguda. Los pacientes que se van a beneficiar de un soporte nutricional precoz son aquellos que presentan una pancreatitis aguda severa.5-7
Los pacientes con índices de gravedad menores (leve moderada) probablemente no requieran un soporte nutricional agresivo y puedan ser manejados con sueroterapia y analgesia. No obstante, la presencia de complicaciones, o la incapacidad de conseguir una adecuada ingesta de nutrientes (al menos el 50% de sus requerimientos) en la primera semana de ingreso, serían motivos para la indicación de un soporte nutricional especializado.4-5
La necesidad de cirugía o el desarrollo de complicaciones relacionadas con la pancreatitis (ascitis, colecciones, fístulas) no modifica la indicación del soporte nutricional, que debe seguir basado en el nivel de gravedad y en la eficacia en la ingesta de los requerimientos nutricionales por parte del paciente.5-7
En líneas generales, la nutrición enteral estaría indicada en pacientes con pancreatitis aguda severa siempre que no ocasione dolor, ascitis, o incremento de las cifras de amilasa sérica. El aporte de nutrientes en el tubo digestivo no estimula la secreción pancreática si la infusión se realiza distalmente al ángulo de Treitz. La nutrición enteral transpilórica, a través de una sonda naso-yeyunal o mediante yeyunostomía por catéter, es una vía de acceso segura en la pancreatitis aguda severa.3,8
Se debe intentar un abordaje enteral en las primeras 48 horas del ingreso. En comparación con la nutrición parenteral, la nutrición enteral (yeyunal) puede acompañarse de ventajas evolutivas, como el descenso en las complicaciones infecciosas, aunque no muestra un descenso en la mortalidad.1,4
En los pacientes que reciban nutrición enteral, la dieta de elección debería ser la que menos estimule la secreción pancreática: dieta oligo-monomérica y baja en triglicéridos de cadena larga. No obstante, las dietas poliméricas pueden ser utilizadas igualmente en estos pacientes y son, incluso, mejor toleradas.6-9
El presente estudio tiene por objetivo determinar la relación entre el inicio de la vía oral y las variaciones de presentaciones en la pancreatitisaguda biliar en el servicio de la Segunda Cátedra de Clínica Quirúrgica del Hospital de Clínicas.
MATERIALES Y METODOS
Se diseñó un estudio observacional, analítico, retrospectivo de corte transversal. El muestreo fue no probabilístico de casos consecutivos de pacientes de ambos sexos de 18 años o más con pancreatitis aguda biliar ingresados en el servicio de la Segunda Cátedra de Clínica Quirúrgica del Hospital de Clínicas en el periodo 2013-2018.
Las variables medidas fueron: edad, sexo, IMC, grados de severidad de la pancreatitis, síndrome de respuesta inflamatoria sistémica (SIRS), días de ayuno e inicio de vía oral, motivo de retraso de inicio de la vía oral. Se utilizó el programa EpiInfo™ 7.2 para la gestión de los datos. Para la estratificación de la severidad se utilizo la calcificación de Atlanta revisada de 2013.
Se mantuvo la confidencialidad de los pacientes y de los datos.
RESULTADOS
En una serie de un total de 95 casos de un periodo de 5 años, 69 (73%) fueron mujeres y 26 (27%) varones. Todos ellos habían ingresado por el servicio de urgencias del Hospital de Clínicas. El promedio por edad en general fue de 45 años, mientras que por sexos fue de 42,5 años para las mujeres y 51,7 para los varones. El 75% de los casos tuvo entre 30 años y 58 años. De acuerdo a la severidad 71 casos fueron leves, 21 moderados y 3 severa.
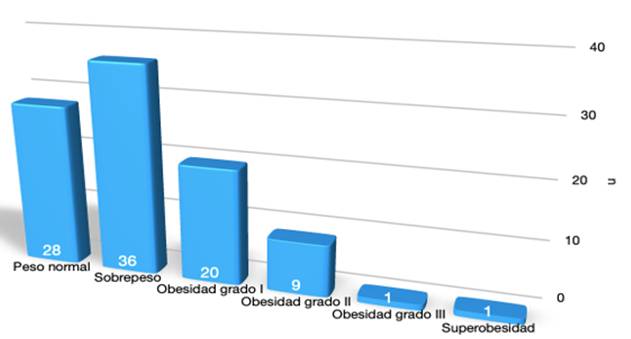
Al estudiar el IMC, la mayoría de los pacientes se encontraba en rango de sobrepeso (37,9%) mientras que menos de un tercio de los mismos tenía pero normal. (Ver Gráfico 1) Cabe destacar que no hubo asociación entre el IMC de los pacientes y el inicio de la vía oral (ANOVA = 0,6).
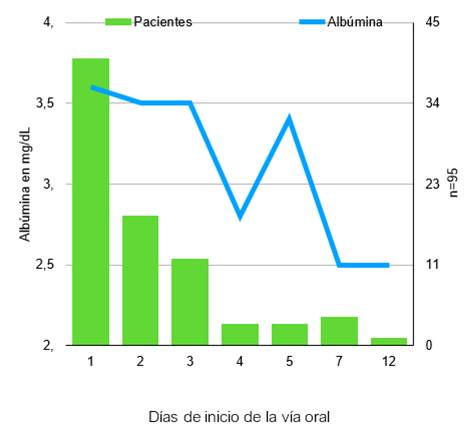
El tiempo de inicio de la vía oral fue variado, teniendo la mayoría de los pacientes 1 días de reposo gástrico (49,46%), llegando incluso hasta los 12 días de reposo gástrico en un caso (promedio 2,14 días ± 1,79). Este enlentecimiento en el inicio de la vía oral se vio en asociación al grado de severidad de la pancreatitis de los pacientes: los casos leves la iniciaban en general al segundo día (promedio 1,79 ± 0,96), los casos moderados al tercer (2,8 ± 2,75) y los severos al séptimo, en promedio. (ANOVA p=0,003). Ver Gráfico 2.
Se constató una relación inversa entre el nivel de albúmina de los pacientes y el día de inicio de la vía oral: cuanto más tardaban en iniciar la vía oral menor nivel plasmático de albúmina tenían.
(ANOVA p 0,002). Ver Gráfico 2.
Como principal causa del retraso de la vía oral se constataron el dolor persistente en 71 pacientes (74,7%). Otras causas halladas hasta en un cuarto de los casos fueron las náuseas con o sin vómitos y la distensión abdominal, aunque solo esta última fue hallada con significancia estadística para el ayuno. (OR=3,03, p=0,02)
En esta serie se pudo determinar que 22 pacientes (23,15%) presentaban dos o más criterios de SIRS. Al relacionar esto con el inicio de la vía oral, los pacientes que presentaban SIRS tenían 6 veces más chances de tener un reposo gástrico mayor a 24 horas en comparación con aquellos que no presentaban dichos criterios (OR=6,01 [ 1,98-18,19 ] p=0,001).
De 7 pacientes en quienes se prolongó más de 72 horas el inicio de la vía oral se recurrió a la nutrición enteral por sonda en 6 casos y solo en uno a nutrición por vía parenteral. La nutrición enteral se realizó en promedio por 9,1 días.
Entre los alimentos introducidos durante el primer día en 37 pacientes (38,9%) fue dieta sólida, 26 (27,3%) progresaron a dieta blanda o pastosa y 27 pacientes (28,4%) quedaron con líquidos claros.
DISCUSIÓN
La realimentación oral precoz en pacientes con el diagnostico de pancreatitis aguda es una opción válida y muy utilizada actualmente en el tratamiento de la patología biliar. Varios grupos de estudios están de acuerdo en la realimentación precoz una vez que hayan desaparecido síntomas como dolor nauseas o vómitos, así como exponen en sus publicaciones Wen Fu Tan et al, Lobo et al y Sathiarajet al.10-12
Sathiaraj et al propusieron un tipo de inicio precoz de alimentación en dos grupos, uno con dieta líquida clara y otro con dieta liviana, obteniendo una dieta plena a las 6 días en los pacientes que inician con líquidos claros, aquí encontramos una diferencia con nuestro grupo donde el inicio de la vía oral en promedio es a las 48 horas en pancreatitis agudas biliar leve, así como en las publicaciones de Wen Fu Tan et al reportan inicio de la vía oral más prolongados llegando a las 4 días debido a síntomas como dolor acompañado de nauseas o vómitos como factores más prevalentes.10-12
La publicación de Lobo et al coincide con el presente estudio sobre la importancia del reinicio de la vía oral, aunque presentan días de inicio de la vía oral más prolongadas que en nuestra serie, aunque no lo relaciona con el nivel de albúmina, que en esta serie demuestra va disminuyendo con el retraso del inicio de la via oral. Todas las publicaciones de los grupos de Wen Fu et al, Lobo et al. y Sathiaraj et al. refieren que la realimentación por vía oral se ve suspendida en la mayor parte de los casos por dolor, seguido de distención con nauseas, lo cual coincide con nuestras publicaciones.10-12
En pacientes con criterios de SIRS en los primeros días de enfermedad se pudo determinar que desarrollan más probabilidades de tener un reposo gástrico prolongado, y la literatura cita que aumenta la estadía hospitalaria y las comorbilidades para el paciente. Con este estudio se pudo determinar que determinar que los pacientes que tuvieron más tiempo de reposo gástrico, fueron por la por severidad de la enfermedad, por persistencia de síntomas o por poseer criterios de SIRS.
CONCLUSIÓN
La pancreatitis aguda leve es más frecuente que la moderada y severa. Se observo que tres cuartos de los pacientes con pancreatitis tienen sobrepeso u obesidad. El inicio de la vía oral en las pancreatitis está dado por la severidad (leve inicia a los 2 días, moderada a los 3 y severa a los 7). La principal causa del retraso de la vía oral fue el dolor abdominal persistente, seguido de las náuseas y distensión abdominal. Un periodo prolongado de ayuno en la pancreatitis favorece la diminución de los niveles serios de albúmina. La presencia de SIRS aumenta en 6 veces la posibilidad del retraso en inicio de la vía oral. Casi todos los pacientes se nutren por vía enteral.