INTRODUCCIÓN
Aunque la cirugía desde su inicio tuvo carácter ambulatorio, con el crecimiento de los hospitales y con el advenimiento de nuevas técnicas quirúrgicas, anestésicas y antisépticas, se llevaron estas prácticas a los quirófanos, de tal manera que el paciente quedara internado en los centros hospitalarios. No es hasta comienzos del siglo XX, donde James H. Nicoll, pone en duda la necesidad de internar al paciente1.
La pandemia de coronavirus que atravesamos e intentamos combatir a nivel mundial, debe hacernos reflexionar el futuro en todas las líneas posibles de actuación. También debemos buscar la forma de recuperar nuestra actividad cotidiana profesional en el menor tiempo posible.
Hasta ahora no hay evidencias publicadas a nivel mundial, sobre la influencia del Covid-19 en la práctica quirúrgica diaria. Distintas Asociaciones han difundido y actualizado, en poco tiempo, algunas guías que han permitido tratar a un gran número de pacientes.
Nuestro sistema de salud sufre de malestar económico y, ante esta situación se advierte un escenario complejo en el futuro, si deseamos mantener y mejorar la calidad. Por lo tanto, deberíamos encontrar soluciones para el presente y el futuro inmediato, y enfocarnos en los desafíos y oportunidades que nos presenta este nuevo escenario. Las Tecnologías de la Información y la Comunicación (TIC) mejoran la accesibilidad, la seguridad y la eficiencia del Sistema de Salud, brindando una ayuda invalorable en las consultas no presenciales, el seguimiento de pacientes, líneas de comunicación, confirmación de agendas, etc. Las TICs darán al paciente grandes oportunidades, que se detallarán más adelante en este trabajo.
Las consultas en Atención Primaria serán importantes para la resolución en un acto único, utilizando las TICs, evitando así, circuitos de ineficiencia2. Esto transmite mucha seguridad a los pacientes y al sistema.
La Cirugía Mayor Ambulatoria (CMA), es un ejemplo de calidad y eficiencia asistencial, debería establecerse -tanto en las instituciones públicas como en las privadas- como centro de la actividad quirúrgica, rediseñando en lo posible los circuitos y el funcionamiento de los servicios para conseguir que los pacientes quirúrgicos ocupen la menor cantidad posible de camas3.
De la CMA existe una amplia experiencia en nuestro medio, tanto en el Hospital N. Avellaneda como en el Hospital de Día N. Kirchner. Sin embargo, no se han desarrollado aún todas sus posibilidades, por múltiples razones.
Mejorar los indicadores de ambulatorización nos darán algunos beneficios como, evitar internaciones innecesarias y disminución en el tiempo de espera para turnos quirúrgicos4, con menor utilización de los recursos, y para intentar lograrlo debemos:
Estructuralmente: Desarrollar las posibilidades de cada centro, servicio o unidad. Pero apuntando a la existencia de unidades autónomas con circuitos exclusivamente de cirugía ambulatoria.
Funcionalmente: Adecuar las plantillas a las Unidades de CMA, con un porcentaje de personal estable, compuesta tanto por médicos como por personal de enfermería, lo que proporcionaría un funcionamiento mucho más ágil, y con menor tasa de suspensiones.
Cambiar las normativas y el funcionamiento en sanidad es difícil, en parte por las inercias establecidas en largos periodos de tiempo, y por la firmeza en las convicciones de los resultados obtenidos. Tenemos la ventaja de tener la experiencia, y podemos desarrollar un plan estratégico, a nivel local, que aproveche al máximo las virtudes de la CMA en el área quirúrgica.
En conclusión, es la oportunidad histórica de implantar la CMA como la primera opción quirúrgica, no debemos desaprovecharla.
Cirugía Mayor Ambulatoria (CMA)
Davis la define como: la práctica de procedimientos quirúrgicos, terapéuticos y/o diagnósticos, de complejidad media, que pueden llevarse a cabo bajo anestesia general, loco regional o local, con o sin sedación, en pacientes que el mismo día de la intervención quirúrgica vuelven a su domicilio5.
La CMA, también conocida como cirugía de día o cirugía sin ingreso, es un modelo organizativo de asistencia quirúrgica, multidisciplinario, que permite tratar a pacientes bien seleccionados de forma electiva, segura y eficiente sin necesidad de contar una cama de hospitalización tradicional. De este modo, los pacientes pasan la noche anterior y posterior a la cirugía en su domicilio.
A QUÉ DEBEMOS ADECUARNOS
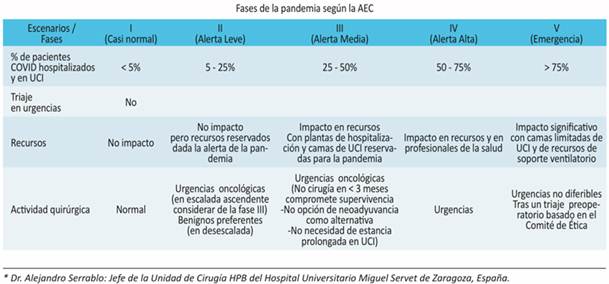
Debido a que el escenario epidemiológico es tan cambiante en los países del Mercosur, creemos inconveniente sugerir un solo modelo de conducta generelizado, más aún si tomamos en cuenta que dentro de cada país hay regiones más afectadas que otras6. Por lo tanto, en las regiones donde se está intentando retomar las actividades al nivel lo más cercano a la normalidad posible, sugerimos que los servicios se esfuerzen en migrar hacia un modelo regido por CMA.
Tomado de “Fases de la Pandemia según AEC”7.
Hemos visto como el American College of Surgeons (ACS) ha diseñado el MeNTS (Medically Necesary Time Sensitive)8 con el propósito de orientar la reorganización quirúrgica, pero nosotros vemos en la CMA una metodología ya probada, establecida, que funciona y que demostró disminuir los costos para las instituciones y pacientes, y que también demostró ser muy seguro para el usuario, reportando grandes beneficios en la disminución de infecciones4.
Siguiendo la línea de trabajo en CMA, con la que nos desempeñamos cotidianamente, sugerimos pautas de modificación para trabajar en un área segura “LIBRE DE COVID”9.
CARACTERISTICAS ESTRUCTURALES DE LA UCMA
Una de las características que tienen estas Unidades es que el paciente es el protagonista absoluto, y toda la organización procura proporcionarle la mayor comodidad y seguridad.
A la hora de poner en marcha una Unidad de Cirugía Mayor Ambulatoria (UCMA), hay una serie de aspectos que resultan de capital importancia. En primer lugar, la planificación previa y la activación de la Unidad, en segundo lugar, los procesos quirúrgicos a incluir en el Programa de Cirugía Mayor Ambulatoria, en tercer lugar, los criterios de selección de los pacientes, en cuarto lugar, el circuito asistencial que realizarán y, finalmente, la implementación de un Programa de Calidad10,11.
Si la UCMA está en funcionamiento, es el equipo médico junto con el personal de enfermería, el que conoce las debilidades y fortalezas de este sistema, así podremos solucionar los problemas que surjan en este momento tan especial.
En el caso en que se inicie una CMA “desde cero”, como respuesta a la problemática actual, diremos que las UCMA requieren una serie de recursos estructurales y de equipamiento, que están fundamentalmente en relación con las características de la actividad programada, y con el grado de autonomía con respecto a los recursos físicos ya existentes. La estructura de la unidad debe de disponer de las áreas o espacio necesarios para permitir la secuencia de las siguientes funciones y actos:
| 1) Acceso Físico | 4) Intervención Quirúrgica |
| 2) Admisión | 5) Despertar |
| 3) Atención Preoperatoria | 6) Readaptación al medio |
Para la realización de estas funciones conviene la modulación de zonas donde deben coexistir las tres áreas clínico-funcionales principales:
El área clínica y administrativa, que incluirá la consulta específica de CMA, las estructuras administrativas y las zonas de espera y descanso de pacientes y familiares.
El área funcional quirúrgica, que incluirá la zona de preparación y el bloque quirúrgico convencional (quirófano y despertar).
Área de readaptación al medio (hospital de día quirúrgico).
El diseño de todas las áreas deberá tener siempre en cuenta la posibilidad de actividad de CMA en pacientes de cualquier edad. Aclaramos que, debido a las circunstancias epidemiológicas actuales, sólo se ingresan al circuito de CMA pacientes menores a 60 años.
Se describe en forma sucinta las unidades estructurales funcionales, basadas en la circulación idónea de pacientes y en la secuencia de actos realizados sobre un paciente tributario de CMA.
A. Área Clínica y Administrativa
Acceso
Las características de la atención de la CMA plantean la necesidad de un alto grado de accesibilidad, recordando que, la señalización exterior deberá facilitar el acceso a la Unidad y es recomendable la existencia de un estacionamiento específico, dada la necesidad de un vehículo particular para realizar el desplazamiento y la organización de consultas puntuales.
Es deseable la localización de la UCMA en plantas con acceso al mismo nivel que el exterior y con recorrido lo más corto, directo y señalizado posible en el caso de que el acceso sea compartido. En este último caso, se deberán dividir en 2 zonas: una libre de Covid-19 y otra para pacientes infectados con el virus.
El acceso del personal debe estar diferenciado de el de los pacientes.
La entrada y salida de suministros y material (lencería, farmacia, desechos, etc.) deberá estar diferenciada en todos los casos.
Recepción y Admisión
En todas las Unidades será imprescindible la existencia de un área de recepción y de admisión específica. Esta área incorporará el espacio necesario para la atención al paciente y a sus acompañantes durante el proceso de admisión, así como para suministrar la información pertinente. Al ingresar el paciente y el acompañante a la UCMA, se les medirá la temperatura, se limpiará la suela del calzado con una alfombra plástica humedecida con alcohol y también se les rociará las manos con alcohol. Los ingresantes deberán tener tapabocas.
Consulta y Zona de Personal
Dentro del área clínico-administrativa, la atención preoperatoria se desarrolla en las consultas, cuyo número estará en relación con el volumen de actividad y con el horario de funcionamiento. Se procurará realizar el diagnóstico y hacer todos los pedidos en la misma consulta, para que la comunicación se pueda establecer mediante los canales digitales y las nuevas tecnologías (videollamadas, llamadas telefónicas, mensajes de texto, etc.). Nuestro Hospital cuenta con un servicio de consultorios virtuales, que atiende de lunes a viernes 7 a 19 hs. En estos consultorios, el paciente llama a un número gratuito, y accede a una videoconsulta con profesionales de nuestra institución
En nuestro servicio se emplea un sistema de Historia Clínica unificada y digital, con lo que evitamos el traslado e intercambio de carpetas y papelería.
En esta área se consideran incluidos los espacios necesarios de despachos y salas de reuniones del personal que trabaja en la unidad, el cual será reducido a la mitad, de manera que puedan desarrollarse adecuadamente las actividades asistenciales y el descanso.
Espera
El área clínica y administrativa deberá poseer un espacio de espera específica para familiares. Se dispondrá del debido distanciamiento y se mantendrá al mínimo posible la cantidad de personas.
Vestuarios de Pacientes
Los vestuarios estarán ubicados en contigüidad al área quirúrgica, se ingresará de a una persona a la vez, con un casillero exclusivo y luego se repasará la limpieza de las zonas de apoyo.
B. Área Funcional Quirúrgica
Agrupa los locales de preparación preoperatoria, el quirófano y el despertar. No se incluye el vestuario pre quirúrgico de personal dado que funcionalmente no se considera necesariamente integrado en el área quirúrgica.
Zona de Atención Preoperatoria
En esta zona se realizan las funciones de confirmación del proceso y los últimos controles para definir lo adecuado del momento, dando cumplimiento a las instrucciones preoperatorias, evaluación anestésica y preparación específica (rasurado, venoclisis, etc.).
El acceso de los pacientes desde el vestuario deberá ser directo.
La zona de atención preoperatoria puede compartir el control de enfermería con la zona de readaptación al medio, principalmente para disponibilidad de material y equipamiento. Dispondrá de todos los apoyos, medicación, alimentación, higiene, lencería , basureros, descartadores, etc.
Preanestesia o Antequirófano
La anestesia se realizará de acuerdo con la forma de organización elegida (antequirófano, quirófano, etc.). Las formas de actuación en anestesia sufrieron enormes cambios que llegaron para quedarse, y alertaron sobre las necesidades de protección de quien se encuentra a la cabecera del paciente y al cuidado durante el procedimiento. Se incorporaron nuevos elementos como el cristal protector de intubación, las mascarillas y los camisolines hidrorepelentes.
Bloque Quirúrgico
Deberá ser idéntico a los quirófanos convencionales en diseño, equipamiento y apoyos ya que su función es la de efectuar el tratamiento quirúrgico del paciente seleccionado.
El quirófano tiene los mismos requerimientos de instalaciones que los del bloque quirúrgico general (40 m2 con lado menor no inferior a 6 m), está en debate si la presión debe ser positiva o ligeramente negativa. El equipo de protección personal debe garantizarse para todos los integrantes. El instrumental utilizado es el de las diferentes especialidades, se harán las modificaciones necesarias para restringir al máximo las aerosolizaciones y evitar filtraciones. Las secreciones y aspiraciones necesitaran de un circuito especial. Se debe efectuar previsión de espacio para el almacenamiento y limpieza de materiales contaminados.
Despertar/Unidad de Recuperación Pos anestésica (URPA)
En esta zona se realiza la monitorización de las funciones vitales hasta conseguir un nivel de vigilia y de constantes vitales, que permitan trasladar al paciente a la zona de readaptación al medio.
El área de recuperación postanestésica, es idéntica a la del bloque quirúrgico general y su capacidad, en puestos de despertar, deberá contemplar:
La actividad de los quirófanos de CMA
El tiempo medio previsto de permanencia en despertar
La posibilidad de que el paso por despertar no sea imprescindible (técnicas de “fast-track”, en UCMA) y que permite, en ocasiones, a enfermos intervenidos con anestesia loco-regional y general, pasar directamente al área de readaptación al medio.
La salida hacia la zona de readaptación al medio. Y en los casos necesarios, la indicación de ingreso hospitalario.
Área de Readaptación al Medio o Zona de Adaptación al Medio (ZAM)
Esta zona cumple unas funciones primordiales dentro del concepto de la CMA y se basan en las premisas de confortabilidad, seguridad y contacto con la familia. Debido a las medidas de prevención se dará prioridad a la seguridad, relegando el contacto familiar y tratando de brindar el mayor confort en la medida que sea posible.
El puesto de la zona de readaptación al medio, se define como el área en donde se atiende a un paciente, y debe contar con espacio suficiente para albergar una cama o sillón confortable, luz adecuada en cabecera, provisión de oxígeno a bajo flujo y aspiración en sistema cerrado.
Se completa aquí la monitorización previa al alta, se efectúa una evaluación pre-alta con todos los requisitos de seguridad por parte del cirujano y el anestesista, y se suministran tanto la información como las instrucciones precisas para la adecuada convalecencia. Se prevé un buen contacto mediante las TICs y evacuar la mayor cantidad de dudas. Asegurar medicación para el tratamiento hasta la próxima visita. En los casos que así lo requieran, se indicará el ingreso hospitalario a zona libre de COVID 19.
Se deberá asegurar, tras el alta, un desplazamiento corto y confortable hasta la salida, previendo una zona de recogida por el vehículo de traslado al domicilio, junto a la salida de la Unidad9-14.
Tomado de Barrios P “Volver a empezar: cirugía electiva durante la pandemia”15.
TIPOS DE UCMA
Existen distintos tipos de UCMA, de acuerdo a las necesidades de cada institución sanitaria, y de acuerdo a sus posibilidades estructurales y económicas. Las diferentes modalidades de UCMA son:
Unidad integrada: es aquella en la que los pacientes internados y ambulatorios utilizan la misma área quirúrgica, es decir que todos los pacientes comparten las mismas planillas quirúrgicas. Hoy pareciera que este tipo de unidades podría pensarse como la solución más rápida y económica, readaptando lo que ya se tiene y adecuándolo a las normativas, para prevenir la contaminación por COVID 19, pero hay algunos aspectos que debemos considerar: Circuitos independientes, quirófanos exclusivos CMA, bloque quirúrgico sin relación con el área de hospitalización de pacientes COVID 19. Si esto no ocurriese el inicio de la actividad de CMA, sólo será cuando nos encontremos en fase 1 <5%.
Unidad separada: los pacientes hospitalizados y ambulatorios utilizan áreas quirúrgicas diferentes dentro del mismo hospital, o sea que no comparten las planillas de cirugías. Si la estructura edilicia hospitalaria lo permitiera, es un recurso muy eficiente, ya que evita que los pacientes de CMA no infectados, entren en contacto con pacientes infectados del resto de la institución.
Unidad satélite: es aquella que depende administrativamente del hospital, pero con un área edilicia quirúrgica propia de la unidad. Es una opción intermedia más segura, pero si hubiera que crearla, nos quitará recursos importantes para otros sectores.
Unidad independiente (Free Standing): son las Unidades de CMA que tienen una organización y estructura totalmente independiente del hospital. En algunos casos pueden representar un Centro de CMA. Idealmente serían las indicadas para hacer el trabajo quirúrgico en época de pandemia, ya que los pacientes no compartirían bajo ningún aspecto las zonas con los pacientes infectados, en este caso con COVID 19 +. El control en estas unidades debe ser estricto para evitar contaminarlas y así perder la ventaja. El punto negativo es que con la escasez de recursos que atravesamos, si no estaba armada previamente, difícilmente logre concretarse su construcción en estos momentos10.
CRITERIOS DE SELECCIÓN
A. Selección de Procedimiento
La selección de los procedimientos quirúrgicos que una Unidad de CMA incluirá en su cartera de servicios depende de:
• Las necesidades asistenciales de su área de influencia
• Las características organizativas y de gestión del centro sanitario
• La experiencia de los profesionales
Aunque no son estrictos, existen algunos criterios clásicos que deben considerarse para que un procedimiento sea susceptible de CMA y en esta circunstancia es preferible ser conservador en cuanto a los requerimientos:
• El tiempo total de intervención no debe superar los 90 minutos
• Intervenciones con bajo riesgo de sangrado
• Bajo nivel de dolor postoperatorio
• Procedimientos que no impliquen una gran pérdida de volumen anatómico o hemático
• Procedimientos en los que no sean necesarios curaciones complejas, colocación de drenajes, etc.
Los criterios más aceptados para la selección de procedimientos son los propuestos por Davis16. Los susceptibles de ser incluidos en un programa de CMA son los de tipo II.
En esta primera fase de inicio se excluirán los procedimientos laparoscópicos, por el mayor riesgo de contagio por aerosolización, aunque consideramos que hay evidencias de que estos procedimientos pueden ser realizados cumpliendo algunas recomendaciones: realizar incisiones mínimas que no permitan fugas peritrocar, mantener los niveles de insuflación al mínimo y ubicando sistemas cerrados de filtro y aspiración de humo17,18.
La anestesia local con sedación E.V se convierte en el procedimiento anestésico de elección, en la cirugía que lo permita. De necesitar una anestesia general, se deberá cumplir con las normas propuestas por la ASA para la intubación de pacientes19.
En nuestro Servicio de acuerdo a la estructura, necesidad asistencial, seguridad y expertise incluimos en la cartera prestacional los siguientes procedimientos:
Cirugía General: Colecistectomia Laparoscopica, hernioplastias inguinales y umbilicales, eventroplastias. Varices.
Proctologia: hemorroidectomias, fistulectomias, esfinterotomias, drenaje de abscesos.
Urología: posteoplastia, colocación de catéter doble J, vasectomía
Cabeza y Cuello: Exeresis de quiste Tirogloso, Reparación de órbita, Exeresis tumores basocelulares y espinocelulares. Exeresis de glándulas sub maxilares y salivares menores. Reducción de fracturas nasales.
Ginecología: Exeresis tumor de mama, Quistectomia de ovario, Histeroscopia. Cono leep.
B. Selección de Pacientes
Toda Unidad de CMA debe disponer de criterios para la selección de pacientes, que no deben ser rígidos y pueden variar entre diferentes unidades y a través del tiempo.
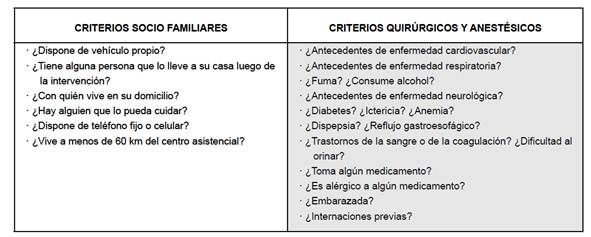
Los criterios generales de inclusión de los pacientes para la CMA son:
Aspectos fisiológicos y médicos: edad, peso del paciente, coagulopatías y tratamientos anticoagulantes, patologías sistémicas.
Aspectos anestésicos: clasificación de ASA.
Aspectos psicológicos.
Aspectos socio - familiar: entorno social, teléfono disponible, acceso al Centro Sanitario, acompañante20.
1. Criterios Médicos.
Los pacientes entre los 14 y los 85 años pueden ser incluidos para CMA. La edad avanzada no se considera un criterio de exclusión, pero en estas circunstancias sí lo será, y los mayores de 60 años solo serán tenidos en cuenta para la cirugía de urgencia. Los pacientes con un índice de masa corporal (IMC) de hasta 35 pueden ser incluidos en un programa de CMA, los que se encuentran por encima de este -si bien en otras circunstancias se evaluarían casos particulares- o hoy no son tenidos en cuenta, salvo urgencias. Las coagulopatías y el tratamiento anticoagulante se han considerado contraindicaciones absolutas para la CMA.
Para descartar infección con Covid-19 e incluirlos en el protocolo CMA se solicitará:
No presentar antecedentes de viaje o contacto directo con infectados
Check list de cribado con todos los puntos negativos
Radiografía de Tórax negativa21.
2. Criterios Anestésicos
Los pacientes susceptibles de ingresar en un programa de CMA se encuentran en el grado I y II del Sistema de Clasificación del Estado Físico de la Sociedad Americana de Anestesiología22. Si bien los pacientes que se encuentren en el grado III también podrían incluirse, bajo estas circunstancias epidemiológicas están fuera de inclusión, por representar un riesgo más elevado de ocupar una cama, ya sea en sala común o UTI (Unidad de Terapia Intensiva).
3. Criterios Personales
La participación en el programa de CMA es voluntaria, y el paciente debe aceptar la metodología propuesta por la unidad con un consentimiento firmado específico. Es clave brindarle a él y a sus familiares toda la información de manera precisa y entendible; a tal efecto en nuestro servicio se procede a la entrega de una cartilla en formato digital PDF con el material necesario para la comprensión del procedimiento a realizar, de los cuidados pre y pos quirúrgicos, como así también con todos los pasos que involucran el proceso de CMA, desde la primera consulta hasta el alta inclusive, con prevención para COVID 19.
Los pacientes que por diferentes motivos no son capaces de comprender las instrucciones, o que posean una patología psiquiátrica, que les impida la colaboración necesaria, quedan excluidos.
El paciente tiene que disponer de una vivienda en condiciones adecuadas y con las necesidades básicas cubiertas, como también teléfono particular o celular para realizar el control posoperatorio. Debe asegurarse de un vehículo para su traslado y que la distancia al centro sanitario sea menor a 60 km o una hora de viaje. Es fundamental la atención de un adulto responsable durante el posoperatorio, que acompañe y brinde los cuidados básicos durante el proceso, al cual se le transmitirá toda la información necesaria y los instructivos que correspondan, para la atención del paciente, como así también se le solicitará que colabore con la preparación prequirúrgica.
Tomado de: Recomendaciones para la Prevencion de Covid-19. SADI, AAC, ADECI, AAAR 11.
4. Criterios de Exclusión
Los criterios de inclusión y exclusión varían en función del procedimiento quirúrgico y de las características del paciente16.
Quedan excluidos los pacientes:
5. Criterios de Alta
Una vez realizado el acto quirúrgico, se lo traslada al área de recuperación para el postoperatorio inmediato, hasta que su situación clínica permita derivarlo al área de readaptación al medio, donde permanece acompañado de un familiar hasta el momento de ser dado de alta a su domicilio. Lamentablemente, mientras convivamos con la pandemia de Covid-19, el paciente deberá permanecer sin la compañía del familiar.
La escala de Aldrete23 define una serie de criterios para la evaluación del estado clínico de los pacientes en el posoperatorio inmediato:
De acuerdo a los puntos sumados en esta escala, se determina si el paciente está apto para el área de recuperación postanestésica.
La determinación del momento en el que un paciente puede ser dado de alta de la unidad de CMA es fundamental para garantizar el éxito.
Se han establecido distintas escalas de puntaje y diversos criterios para el alta. El más difundido es el Sistema PADSS (Post Anesthesia Discharge Scoring System)24 basado en:
En nuestro servicio lo seguimos usando a pesar de que en el año 2010 se presentó el Sistema de puntaje de alta postanestésica (MPADSS) modificado por Chung.
Antes de darle el alta, es fundamental brindarle al paciente las instrucciones postoperatorias de manera clara y precisa, y asegurarse de que las haya comprendido. Se debe explicar claramente sobre:
Cuidado de las heridas
Fecha de las curaciones
Dieta
Hidratación
Instrucciones sobre los fármacos prescriptos
Normas necesarias tras el alta
Además, debe brindarse un teléfono de contacto para la aclaración de las dudas que puedan presentarse en el domicilio, con la instrucción de consultar siempre antes de acudir a un centro de salud. También, durante los primeros siete días de postoperatorio, se deberá realizar un seguimiento para descartar Covid-19.
CONCLUSIONES
La CMA es una modalidad asistencial segura y eficaz que permite un alto nivel de calidad quirúrgica sin necesidad de internación de los pacientes.
Los tipos de UCMA se adecuarán al lugar y las características de la región en la que se quiera implementar así como a los recursos económicos con que se cuente; las mismas permiten un bajo costo operativo.
Es importante en estas unidades hacer hincapié en la adecuada selección del paciente y del procedimiento al que este va a ser sometido, como así también a los criterios de externacion y seguimiento postoperatorio.
En las UCMA el uso de la tecnología y su evolución les permitirá ser más funcionales y redituables.
Es la gran oportunidad y solución ante la pandemia que nos afecta.