INTRODUCCIÓN
Una hernia Incisional (HI) puede definirse como cualquier defecto de la pared abdominal, con o sin aumento de volumen, en el área de una cicatriz postoperatoria, perceptible o palpable por el examen clínico o imagenológico1. Esta patología representa el fracaso en la reconstrucción de la pared en una cirugía abdominal y alcanza frecuencias de presentación que varían entre un 11% para pacientes sometidos a cirugía abdominal general y un 23% cuando se acompañan de infección de herida operatoria2.
En la era de la cirugía laparoscópica la incidencia de hernia incisional en sitios de implantación de trócares varía entre 0.5 y 6% en estudios prospectivos y con suficiente seguimiento2. Además, la hernia incisional representa una importante fuente de morbilidad, incluyendo atascamiento en un 6 a 15% de los casos y estrangulación en alrededor de un 2%3.
El tratamiento no puede considerarse fácil, ya que no es infrecuente tener que realizar grandes cirugías con pobres resultados, alcanzando tasas de recurrencias de hasta un 49%4. Estas elevadas tasas de recurrencias han llevado a la realización de numerosos estudios y reuniones de expertos, sin que se haya logrado una estandarización en el tratamiento de la hernia incisional. Se han desarrollado y preconizado como efectivas un amplio espectro de técnicas quirúrgicas, abarcando desde la simple sutura del defecto hasta el uso de distintos tipos de prótesis con malla. La reparación por vía laparoscópica introdujo un nuevo enfoque a principios de la década del 90’.
CASO CLÍNICO
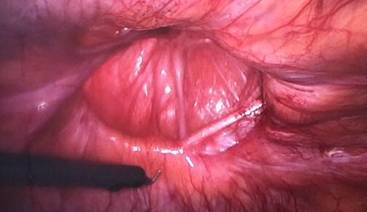
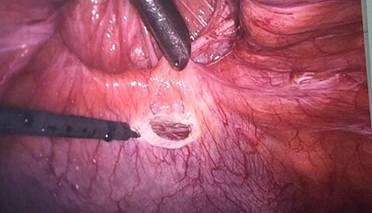
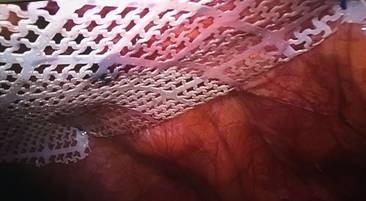
Se presenta el caso de una paciente de sexo femenino de 42 años de edad, con antecedente de cesárea hace varios años a través de incisión mediana infraumbilical, la paciente refería cuadro de larga data de protrusión de tejido intraabdominal a través de la cicatriz de dicha incisión, negaba dolor en la zona y también la presencia de cuadros oclusivos previos. Al examen físico se constató una hernia incisional sobre cicatriz mediana infraumbilical, reductible, incoercible, no dolorosa. La paciente fue internada en planes de cirugía programada, se administró heparina de bajo peso molecular a dosis profiláctica estándar 12 horas antes de la cirugía. Se instaló sonda vesical en el preoperatorio inmediato y se administró profilaxis antibiótica con cefalosporina de primera generación. En la técnica quirúrgica se realizó neumoperitoneo por técnica abierta a través de un puerto supraumbilical de 10mm, que luego fue utilizado como puerto óptico, y se introdujeron puertos de 5mm en ambos flancos bajo visión directa, que fueron utilizados como puertos de trabajo. La cirugía (ver imágenes) consistió en la reparación del defecto herniario de aproximadamente 8cm de diámetro con la colocación de malla de PTFE en posición intraperitoneal, y fijación de la misma con puntos transparietales de Prolene 2.0, previa liberación de adherencias epiploicas a pared y disección del defecto con cauterio. La paciente presentó buena evolución post operatoria, el dolor fue manejado con analgésicos comunes, se presentó buena movilización y tolerancia oral, y la paciente es dada de alta en su primer día del post operatorio.
DISCUSIÓN
El concepto de la hernioplastía intraperitoneal se origina durante el desarrollo de las técnicas laparoscópicas para reparación de hernias incisionales. La hernioplastía intraperitoneal laparoscópica constituye una opción segura para el tratamiento de herniasincisionales de la pared abdominal, asociada a una baja tasa de recurrencia que alcanza a 6,25% a largoplazo1.
La instalación de prótesis no-reabsorbibles dentro de la cavidad abdominal se asocia a la formación de adherencias, obstrucción intestinal y fístulas enterocutáneas, razones por las cuales se han desarrollado prótesis compuestas que evitarían estas complicaciones2.
Cirugía Basada en la evidencia.
La cirugía actual de la Hernia Incisional se apoya en tres puntos: a) las mallas protésicas; b) el abordaje abierto, y c) el abordaje laparoscópico.
Las mallas protésicas. Hasta finales del siglo xx la reparación de las HI mediante solo sutura era una práctica aceptada, aunque diferentes estudios controlados y aleatorizados (CyA) mostraban elevadas tasas de recurrencia3 (25-50 %). Durante esa época se publicaron también diferentes trabajos no CyA con menores tasas de recurrencia al colocar una prótesis sintética permanente3.
En el año 2000 se publicó un trabajo CyA que comparaba el uso de una malla sintética permanente vs. sutura primaria (que incluía HI menores de 5 cm); se encontró un 46 % de recurrencias en el grupo de sutura y un 23 % en el grupo con malla. Los mismos autores del anterior trabajo publicaron más tarde un seguimiento más prolongado de su serie3, con cifras de recurrencia acumulada a los 10 años del 63 % para el grupo de sutura frente al 32 % en el grupo de malla.
El debate de si se ha de colocar o no una malla en la reparación de una HI probablemente esté obsoleto. En la actualidad parece que está absolutamente reconocida la necesidad de colocar una prótesis cuando se repara una HI.Los riesgos y beneficios del material protésico se fundamentan en aspectos específicos de su respuesta biológica y en características de su manipulación, que a su vez se relacionan con su propia estructura4. Dado que esto no es uniforme por la variabilidad de manufacturación, se hace imposible hacer equivalencias entre las prótesis existentes. Las más comúnmente disponibles son: prótesis sintéticas no absorbibles (polipropileno, politetrafluoroetileno expandido [ePTFE], poliéster), prótesis sintéticas no absorbibles con «barrera» (física [no absorbible] o química [absorbible]) y prótesis sintéticas parcialmente absorbibles (poliglactín 910, poliglecaprona 25). Las prótesis reabsorbibles y los implantes biológicos, en la actualidad, tienen un uso concreto en la práctica diaria4. Para reducir la cantidad del material y la consiguiente respuesta inflamatoria, manteniendo la manejabilidad intraoperatoria y la resistencia de la prótesis, se han desarrollado diseños protésicos más ligeros de los mismos materiales, lo que se ha dado en llamar «prótesis de baja densidad»4. Desde un punto de vista experimental, parece que estas prótesis revelan menor respuesta biológica respecto a compuestos clásicos5. Las ventajas vistas en el laboratorio parece que se confirman en trabajos CyA5) y en algún trabajo no CyA5 donde se demuestra un menor dolor y disconfort cuando se utilizan estas prótesis, aunque no se aclara su impacto sobre la recidiva. En cualquier caso, aunque estas prótesis son un concepto atractivo, se necesitan más trabajos CyA con seguimiento a largo plazo para establecer su eficacia definitiva.
El abordaje abierto. Este abordaje es el punto de referencia en la cirugía de las HI, ya que es el que tradicionalmente se ha utilizado. La descripción en detalle de éste abordaje escapa al objetivo de ésta publicación.
El abordaje laparoscópico. El abordaje laparoscópico de las HI fue descrito a finales del siglo xx con el objetivo de obtener una tasa de recurrencia similar a la del abordaje abierto, pero con una mejora en el tiempo de recuperación, estancia hospitalaria y tasa de complicaciones5. Es un abordaje relativamente reciente, aunque su evolución ha sido progresiva. En el abordaje laparoscópico la malla protésica siempre se coloca en posición retrofascial o intraperitoneal. Sin embargo, la variabilidad aparece en la utilidad que se le da a la malla: a) si se usa para reforzar el cierre previo laparoscópico del orificio herniario (augmentation, siguiendo la terminología inglesa); b) si se utiliza para «puentear» el defecto de pared (bridging).
No hay consenso sobre la presencia e incidencia de las hernias secundarias al orificio del trocar laparoscópico. No existe un acuerdo respecto a qué tipo de malla se podría utilizar de forma estandarizada para la reparación laparoscópica, como tampoco existe una definición internacional clara y consensuada respecto a cuál sería el mejor tipo de fijación de la malla (suturas transfasciales, agrafes, pegamentos, colas de fibrina, combinación de previos, materiales permanentes o absorbibles). 6
Teniendo en cuenta todas las limitaciones descritas, el análisis de la literatura publicada muestra que el abordaje laparoscópico es claramente posible y se asocia con una menor tasa de complicaciones (aunque pueden ser más graves) y menores porcentajes de infección de la herida y de las mallas con menores estancias hospitalarias6.
En cuanto a la tasa de recurrencia, se necesitan seguimientos más largos para establecer conclusiones. No hay evidencia suficiente para saber cuál es la malla más adecuada o cuál es el mejor método de fijación. Tampoco hay evidencia para saber qué eventraciones son las más beneficiadas del abordaje laparoscópico6.
Finalmente, podemos recordar que ya en 1992 Condonreportó por primera vez la reparación endoscópica para las hernias ventrales y, sucesivamente, Le Blanc y Holzman reportaron su factibilidad7atribuyéndole a esta técnica como principales puntos a favor la disminución del espacio muerto y la disminución de complicaciones asociadas a éste. La reparación laparoscópica de los defectos incisionales de la pared abdominal permite la realización de procedimientos asociados como la lisis de adherencias intraperitoneales y de manera importante, la evaluación de posibles defectos adicionales de la pared abdominal que no hayan sido detectados por el examen físico, situación observada en pacientes que presentaron infección de la herida quirúrgica como causa de su hernia incisional. También puede detectarse la presencia de hernias inguinales u otros problemas asociados y efectuar su corrección en forma simultánea7. A pesar de las eventuales bondades del procedimiento endoscópico, no disponemos en la actualidad de estudios aleatorizados con un número importante de pacientes que nos demuestren de manera concluyente la superioridad del procedimiento laparoscópico sobre la corrección por cirugía abierta.
Otras ventajas del enfoque laparoscópico, a saber: con la técnica laparoscópica los puertos son colocados lejos de la incisión original, lo que permite evaluar la presencia de adherencias a esta zona en forma adecuada. Estas adherencias pueden ser liberadas bajo visión directa disminuyendo así el riesgo de una lesión intestinal7.
El defecto es disecado desde adentro de la cavidad peritoneal. No hay manipulación de una herida sobre el sitio de la cirugía. Los bordes son claramente identificados, el contenido herniario usualmente es fácilmente reducido y como se mencionó anteriormente, puede identificarse con facilidad la presencia de defectos adicionales que pueden ser incluidos en el reparo7.
Se practican pequeñas incisiones que son menos dolorosas y hay un regreso más rápido a las actividades normales7.
Diferentes técnicas han sido sugeridas para asegurar la malla una vez ésta esté en posición para corregir el defecto y evitar colocaciones inapropiadas que confieran el riesgo de recidiva. Bickel y Eitan8, recomiendan la fijación del centro de la malla en un punto también central del defecto; para hernias grandes y en todos los casos hacer fijación lateral de la malla con endograpas. La técnica más aceptada, es asegurar las esquinas de la malla a la pared abdominal con sutura no absorbible aplicada de manera transabdominal a través de pequeñas incisiones premarcadas sobre la piel, evitando el desplazamiento de la prótesis. Cuando la pared abdominal es significativamente gruesa como sucede en los pacientes obesos, puede haber diferencias entre el diámetro externo e interno estimados durante la presencia del neumoperitoneo, llevando a la colocación de mallas de tamaños inapropiados, las cuales pueden sufrir desplazamientos indeseados durante la fijación. A pesar de las múltiples opciones de fijación, la mejor técnica para tal efecto sólo podrá recomendarse cuando se hayan realizado pruebas comparativas entre los métodos de forma controlada y aleatorizada para poder encontrar la opción más segura8.
CONCLUSIÓN
El tratamiento laparoscópico de la hernia incisional tiene las ventajas de la cirugía mínimamente invasiva sobre la cirugía convencional. Aun así, es necesaria la realización de estudios controlados bien dirigidos comparando esta técnica con la técnica abierta para sostener de manera sólida el uso rutinario de la laparoscopia para el tratamiento de este problema. Sin embargo, mientras se dispone de esta información, la reparación laparoscópica de las hernias incisionales puede realizarse de manera adecuada cuando es ejecutada por cirujanos debidamente adiestrados en procedimientos laparoscópicos avanzados.