INTRODUCCIÓN
Una hernia Incisional (HI) puede definirse como cualquier defecto de la pared abdominal, con o sin aumento de volumen, en el área de una cicatriz postoperatoria, perceptible o palpable por el examen clínico o imagenológico1. Esta patología representa el fracaso en la reconstrucción de la pared en una cirugía abdominal y alcanza frecuencias de presentación que varían entre un 11% para pacientes sometidos a cirugía abdominal general y un 23% cuando se acompañan de infección de herida operatoria2.
En la era de la cirugía laparoscópica la incidencia de hernia incisional en sitios de implantación de trócares varía entre 0.5 y 6% en estudios prospectivos y con suficiente seguimiento2. Además, la hernia incisional representa una importante fuente de morbilidad, incluyendo atascamiento en un 6 a 15% de los casos y estrangulación en alrededor de un 2%3.
El tratamiento no puede considerarse fácil, ya que no es infrecuente tener que realizar grandes cirugías con pobres resultados, alcanzando tasas de recurrencias de hasta un 49%4. Estas elevadas tasas de recurrencias han llevado a la realización de numerosos estudios y reuniones de expertos, sin que se haya logrado una estandarización en el tratamiento de la hernia incisional. Se han desarrollado y preconizado como efectivas un amplio espectro de técnicas quirúrgicas, abarcando desde la simple sutura del defecto hasta el uso de distintos tipos de prótesis con malla. La reparación por vía laparoscópica introdujo un nuevo enfoque a principios de la década del 90’.
CASO CLÍNICO
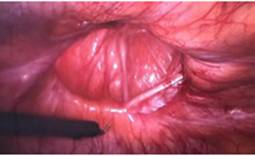
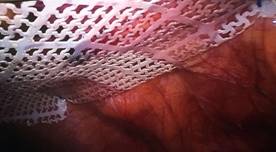
Se presenta el caso de una paciente de sexo femenino de 42 años de edad, con antecedente de cesárea hace varios años a través de incisión mediana infraumbilical, la paciente refería cuadro de larga data de protrusión de tejido intraabdominal a través de la cicatriz de dicha incisión, negaba dolor en la zona y también la presencia de cuadros oclusivos previos.Al examen físico se constató una hernia incisional sobre cicatriz mediana infraumbilical, reductible, incoercible, no dolorosa. La paciente fue internada en planes de cirugía programada, se administró heparina de bajo peso molecular a dosis profiláctica estándar 12 horas antes de la cirugía. Se instaló sonda vesical en el preoperatorio inmediato y se administró profilaxis antibiótica con cefalosporina de primera generación.En la técnica quirúrgica se realizó neumoperitoneo por técnica abierta a través de un puerto supraumbilical de 10mm, que luego fue utilizado como puerto óptico, y se introdujeron puertos de 5mm en ambos flancos bajo visión directa, que fueron utilizados como puertos de trabajo. La cirugía (ver imágenes) consistió en la reparación del defecto herniario de aproximadamente 8cm de diámetro con la colocación de malla de PTFE en posición intraperitoneal, y fijación de la misma con puntos transparietales de Prolene 2.0, previa liberación de adherencias epiploicas a pared y disección del defecto con cauterio. La paciente presentó buena evolución post operatoria, el dolor fue manejado con analgésicos comunes, se presentó buena movilización y tolerancia oral, y la paciente es dada de alta en su primer día del post operatorio.
DISCUSIÓN
El concepto de la hernioplastia intraperitoneal se origina durante el desarrollo de las técnicas laparoscópicas para reparación de hernias incisionales. La hernioplastía intraperitoneal laparoscópica constituye una opción segura para el tratamiento de herniasincisionales de la pared abdominal, asociada a una baja tasa de recurrencia que alcanza a 6,25% a largoplazo1.
Cirugía Basada en la evidencia
La cirugía actual de la Hernia Incisional se apoya en tres puntos: a) las mallas protésicas; b) el abordaje abierto, y c) el abordaje laparoscópico.
Las mallas protésicas: En el año 2000 se publicó un trabajo Controlado yAleatorizado (C y A)16 que comparaba el uso de una malla sintética permanente vs. sutura primaria (que incluía HI menores de 5 cm); se encontró un 46 % de recurrencias en el grupo de sutura y un 23 % en el grupo con malla. Los mismos autores del anterior trabajo publicaron más tarde un seguimiento más prolongado de su serie17, con cifras de recurrencia acumulada a los 10 años del 63 % para el grupo de sutura frente al 32 % en el grupo de malla. Esto permitió extraer dos conclusiones: a) la colocación de una malla es mejor que la sutura (en términos de recurrencia), y b) la malla no es la solución definitiva en el tratamiento de las HI.En la actualidad parece que está absolutamente reconocida la necesidad de colocar una prótesis cuando se repara una HI.Las más comúnmente disponibles son: prótesis sintéticas no absorbibles (polipropileno, politetrafluoroetileno expandido [ePTFE], poliéster), prótesis sintéticas no absorbibles con «barrera» (física [no absorbible] o química [absorbible]) y prótesis sintéticas parcialmente absorbibles (poliglactín 910, poliglecaprona 25).
El abordaje abierto. Este abordaje es el punto de referencia en la cirugía de las HI, ya que es el que tradicionalmente se ha utilizado. La descripción en detalle de éste abordaje escapa al objetivo de ésta publicación.
El abordaje laparoscópico. El abordaje laparoscópico de las HI fue descrito a finales del siglo xx con el objetivo de obtener una tasa de recurrencia similar a la del abordaje abierto, pero con una mejora en el tiempo de recuperación, estancia hospitalaria y tasa de complicaciones25. Es un abordaje relativamente reciente, aunque su evolución ha sido progresiva. En el abordaje laparoscópico la malla protésica siempre se coloca en posición retrofascial (intraperitoneal).
No hay consenso sobre la presencia e incidencia de las hernias secundarias al orificio del trocar laparoscópico. No existe un acuerdo respecto a qué tipo de malla se podría utilizar de forma estandarizada para la reparación laparoscópica, como tampoco existe una definición internacional clara y consensuada respecto a cuál sería el mejor tipo de fijación de la malla (suturas transfasciales, agrafes, pegamentos, colas de fibrina, combinación de previos, materiales permanentes o absorbibles)12
En cuanto a la tasa de recurrencia, se necesitan seguimientos más largos para establecer conclusiones. No hay evidencia suficiente para saber cuál es la malla más adecuada o cuál es el mejor método de fijación. Tampoco hay evidencia para saber qué eventraciones son las más beneficiadas del abordaje laparoscópico12
Condon en 1992 reportó por primera vez la reparación endoscópica para las hernias ventrales y, sucesivamente, Le Blanc y Holzman reportaron su factibilidad9,25) atribuyéndole a esta técnica como principales puntos a favor la disminución del espacio muerto y la disminución de complicaciones asociadas a éste. La reparación laparoscópica de los defectos incisionales de la pared abdominal permite la realización de procedimientos asociados como la lisis de adherencias intraperitoneales y de manera importante, la evaluación de posibles defectos adicionales de la pared abdominal que no hayan sido detectados por el examen físico, situación observada en pacientes que presentaron infección de la herida quirúrgica como causa de su hernia incisional. También puede detectarse la presencia de hernias inguinales u otros problemas asociados y efectuar su corrección en forma simultánea13. A pesar de las eventuales bondades del procedimiento endoscópico, no disponemos en la actualidad de estudios aleatorizados con un número importante de pacientes que nos demuestren de manera concluyente la superioridad del procedimiento laparoscópico sobre la corrección por cirugía abierta.
Otras ventajas del enfoque laparoscópico, a saber: con la técnica laparoscópica los puertos son colocados lejos de la incisión original, lo que permite evaluar la presencia de adherencias a esta zona en forma adecuada. Estas adherencias pueden ser liberadas bajo visión directa disminuyendo así el riesgo de una lesión intestinal14.
El defecto es disecado desde adentro de la cavidad peritoneal. No hay manipulación de una herida sobre el sitio de la cirugía. Los bordes son claramente identificados, el contenido herniario usualmente es fácilmente reducido y como se mencionó anteriormente, puede identificarse con facilidad la presencia de defectos adicionales que pueden ser incluidos en el reparo15.
Se practican pequeñas incisiones que son menos dolorosas y hay un regreso más rápido a las actividades normales15.
En 1999, Carbajo publica un estudio aleatorizado con dos grupos comparables de 30 pacientes cada uno, sometidos a cirugía laparoscópica versus abierta para la corrección de hernias incisionales, encontrando en el grupo laparoscópico una menor incidencia de seromas leves, hematomas pequeños y moderados con respecto al grupo abierto16. En el grupo de corrección por vía endoscópica se destaca también la ausencia de seromas masivos, abscesos, celulitis y necrosis de la piel, los cuales se presentaron en una proporción entre 3.3 y 16% en el grupo abierto. La estancia hospitalaria fue de 2.23 días en promedio para el grupo de cirugía laparoscópica versus 9.06 días para el grupo de cirugía abierta (p < 0.05). El tiempo operatorio fue de 87 minutos para el grupo endoscópico y de 111.5 en promedio para el grupo abierto (p < 0.05). No se presentaron recidivas en el grupo laparoscópico. En el grupo de cirugía abierta fue necesario retirar la malla en 2 de los 3 pacientes que formaron abscesos con la consecuente reaparición de la hernia. Este autor reporta menos complicaciones, una estancia hospitalaria más corta y una menor proporción de recidivas. Estos aspectos deben ser evaluados en series más grandes; sin embargo, sugieren potenciales beneficios.
Diferentes técnicas han sido sugeridas para asegurar la malla una vez ésta esté en posición para corregir el defecto y evitar colocaciones inapropiadas que confieran el riesgo de recidiva. La técnica más aceptada, es asegurar las esquinas de la malla a la pared abdominal con sutura no absorbible aplicada de manera transabdominal a través de pequeñas incisiones premarcadas sobre la piel, evitando el desplazamiento de la prótesis19. A pesar de las múltiples opciones de fijación, la mejor técnica para tal efecto sólo podrá recomendarse cuando se hayan realizado pruebas comparativas entre los métodos de forma controlada y aleatorizada para poder encontrar la opción más segura20.
La principal ventaja que deberá ser corroborada en estudios clínicos, es la potencial reducción de las recurrencias a largo plazo. Dado lo reciente del procedimiento, los períodos de seguimiento son todavía cortos y se encuentran por debajo de los 5 años. Los porcentajes de recurrencia de hernias incisionales corregidas con la técnica laparoscópica han sido reportados entre el 0 y el 2% en períodos de tiempo promedio de 12 meses. Kayzer reporta 1.8% de recidiva luego de 12 meses de seguimiento clínico21. Este período de seguimiento es corto aún; sin embargo, es alentador cuando se compara con algunos reportes de cirugía abierta con tasas de recurrencias entre 30 y 50% y aún más altas para pacientes en quienes el material protésico no fue usado.
En 1998 Toy reporta un índice de infección de 3% en un grupo de 144 pacientes sometidos a hernioplastia incisional con malla por vía laparoscópica con un período de seguimiento de 2 años, lo cual resulta favorable si se compara con los reportes de infección en cirugías abiertas de 12 a 45%22. Esta menor incidencia podría estar asociada a una menor disección local, la presencia de menos espacio muerto y menor exposición de la prótesis a la flora de la piel al momento de la implantación.