INTRODUCCIÓN
Se define la lesión quirúrgica de la vía biliar (LQVB) como la obstrucción (ligadura, clipado o estenosis cicatricial) sección parcial o total de la vía biliar principal o de conductos aberrantes que drenan un sector o segmento hepático.1
Traverso la define como el desgarro o sección de la misma con o sin fuga biliar y con o sin estrechez.1
Otros autores la definen como la interrupción del flujo biliar en algún punto de su recorrido. No solo debemos de considerarlo como una complicación sino como una nueva patología.2
Son situaciones clínicas complejas producidas generalmente por cirujanos en pacientes habitualmente sanos, asociadas a una morbilidad importante y una mortalidad baja pero no despreciable.3
A finales de los años setenta, la incidencia en la mayoría de las series oscilaba entre el 0,1-0,4% (1 por cada 500 colecistectomías).
En la actualidad la incidencia mundial oscila entre un 0,1 a 0,6 % (1 por cada 200 colecistectomías)3
La mayoría de las LQVB se producen en el transcurso de la colecistectomía (60-90%). En raras ocasiones ocurren durante la cirugía gástrica, de colon derecho, cirugía pancreática3.
Se describieron en los primeros años del siglo XX, desde 1882 cuando Carl Langebuch realiza la primera colecistectomía abierta hasta la actualidad como tratamiento definitivo de la litiasis vesicular, las LQVB han sido una complicación inherente a esta cirugía debido al error perceptivo del cirujano.
La colecistectomía laparoscópica (CL) ha disminuido el dolor postoperatorio y la estancia hospitalaria, pero desgraciadamente ha incrementado algunas complicaciones como las LQVB3.
Según investigaciones la incidencia es más alta durante la experiencia inicial de un cirujano4.
Tanto la naturaleza como las consecuencias de las lesiones durante la colecistectomía varían ampliamente, así como su pronóstico. Existen diversos mecanismos de lesión, se señalaran los más frecuentes. Las causas se pueden clasificar de la siguiente manera:5
Las vinculadas a la disposición anatómica.
Aquellas condicionadas por la patología local; y
Los factores técnicos puros y por lo tanto dependientes del cirujano actuante.
Otro mecanismo no poco frecuente desde la aparición de la cirugía video laparoscópica es la quemadura de la vía biliar principal con electrobisturí, una quemadura del hepatocolédoco puede manifestarse inmediatamente por una fuga biliar o necrosis con peritonitis o estenosis, resultado de la isquemia, meses posteriores a la cirugía.6
La comprensión de los mecanismos de la lesión puede ayudar mejor a prevenir la ocurrencia de la lesión iatrogénica de la vía biliar.7
Hay que mantener un alto nivel de sospecha para diagnosticar las LQVB, podemos hablar de 3 escenarios posibles:8
Diagnóstico intraoperatorio (<50%). Cobra vital importancia el uso de la CIO.
Postoperatorio inmediato: pacientes que no presentan buena evolución clínica a las primeras 48 hs de la cirugía, o con bilis en un drenaje abdominal. Se puede acompañar de colestasis.
Pacientes diagnosticados de un modo tardío con síntomas de colangitis e ictericia obstructiva.
El tratamiento es complejo, para ello es necesario conocer: el tipo de lesión, la situación clínica del paciente, lesiones vasculares asociadas (vasculo-biliares/vascular asociada), factores locales hospitalarios.9
Un manejo adecuado de la lesión requiere que el diagnóstico se haga lo antes posible y su tratamiento sea un abordaje multidisciplinario para así poder ofrecer al paciente las mejores terapéuticas.
OBJETIVO
Describir la experiencia en el manejo de la lesión quirúrgica de la vía biliar en el Servicio de Cirugía del Hospital Nacional de Itauguá.
PACIENTES Y MÉTODOS
Estudio retrospectivo, descriptivo, observacional de corte transverso en el cual han sido incluidos aquellos pacientes con lesión quirúrgica de la vía biliar atendidos en el Servicio de Cirugía General del Hospital Nacional de Itaugua entre marzo del 2010 hasta noviembre del 2015. Se incluyeron en el estudio a pacientes internados, mayores de edad y de ambos sexos, con historias clínicas completas. Fueron estudiados 29 casos donde las variables utilizadas fueron la: edad, sexo, clínica, diagnóstico (Intra operatorio y post operatorio), tipo de tratamiento realizado (quirúrgico, endoscópico, percutánea), síntomas, morbilidad y mortalidad, pacientes con lesión vía biliar del hospital en estudio y derivados de otros centros hospitalarios, cirujano interviniente.
Se mantuvieron confidenciales los datos personales de todos los pacientes para respetar la privacidad de los mismos y evitar problemas medico legales.
Para la clasificación usamos los criterios de Bismuth, Strasberg y de Hannover, este último incluye lesiones vasculares asociadas.
Los medios auxiliares de diagnóstico utilizados fueron: laboratoriales, imágenes (radiografías, ultrasonido, CPRE, ColangioRM, AngioTAC).
El seguimiento de los pacientes se realizó en consultorio evaluando el estado clínico de los mismos.
RESULTADOS
De los 29 casos estudiados, el rango etario es entre 17 y 74 años con una media de 43 años. 7 pacientes se encontraron entre 17 y 28 años, 7 pacientes de 29 a 39 años, 6 pacientes de 40 a 50 años y 9 pacientes de más de 50 años.
En cuanto a la distribución según sexo; existe un predominio del sexo femenino de 25 (86,2%) pacientes sobre el sexo masculino de 4 (13,8 %) pacientes. En los casos estudiados, 21 (72,4 %) pacientes fueron remitidos de otros centros hospitalarios (17 interior del país y 4 del área metropolitana), y en 8 (27,6 %) pacientes la lesión fue en nuestro servicio.
El diagnóstico de la lesión de la vía biliar fue en el intraoperatorio en 10 (34,5%) casos y 19 (65,5%) en el post operatorio. El diagnóstico intraoperatorio se hizo por la presencia de fuga biliar en el campo operatorio y para el post operatorio fue por sospecha de los siguientes hallazgos: ictericia en 11 pacientes, en 5 por dolor a nivel del hipocondrio derecho que no mejora con AINES, 2 pacientes presentaron signos de bilioperitoneo, en 4 casos se constató salida de líquido biliar por herida operatoria. Cabe señalar que la mayoría de los pacientes presentaron más de uno de estos síntomas.
En cuanto a los casos de colecistectomía de urgencia vs programadas las cifras fueron muy similares, 15 (51,7%) y 14 (48,3%) casos respectivamente. La vía de abordaje, muestra amplia diferencia de 21 (72,4%) pacientes operados por vía convencional, en tanto solo 8 (27,6%) casos por vía laparoscópica (Figura 1).

Fuente. Servicio de Cirugia General. Hospital Nacional de Itaugua.
Figura 1: Colangiografia trancistica y retrograda.
Con respecto al mecanismo de lesión fueron las siguientes: la confusión del conducto cístico fue en 23 casos (79%), dificultades de hemostasia de la arteria cística en 1 caso (3,4%), el cierre defectuoso del conducto cístico 3 casos (10,3%), lesión de conducto de Luskca 2 casos (6,7%). Mientras tanto los principales factores de riesgo local reportados son: Colecistitis aguda en 10 pacientes (34,5%); Síndrome de Mirizzi en 3 pacientes (10,3%); Vesícula escleroatrófica 2 pacientes (6,7%); Maniobras instrumentales 2 pacientes (6,7%).
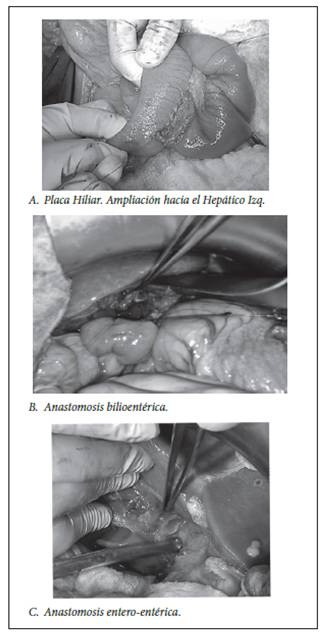
De los 29 pacientes estudiados, 22 fueron intervenidos quirúrgicamente, en 14 casos se constató lesiones complejas que incluye: afectación = 50% de luz, lesiones vasculares asociadas y/o próximas al Carrefour, en estos casos las reparaciones fue mediante derivaciones biliodigestivas, Hepático yeyuno anastomosis en Y de Roux tipo Hepp-Couinaud. FIGURA 2. Técnica Quirúrgica: en todos los casos la reparación fue vía abierta; 1- Incisión de Kocher ampliada; 2- Identificación de la lesión; 3-Preparación de la Vía Biliar (descenso de la placa hiliar, ampliación hacia el hepático izquierdo 2 a 2,5 cm); 4- Preparación del asa biliar, sección del yeyuno a 40 cm del ángulo de Treizt; 5- Ascenso del Asa, transmesocolica.; 6- Incisión del asa en Y de Roux.; 7- Confección de la anastomosis biliodigestiva, termino-lateral, con puntos totales (5-0 de prolene), respetando la unión mucosa a mucosa; 8- Entero-entero anastomosis, entre los 60 cm de la derivación, termino-lateral con puntos de vycril 3.0.; 9- Cierre de brecha mesentérica, y se drenaje multilumen en cavidad (Figura 2).
Otros casos resueltos vía quirúrgica: A- 3 pacientes se realizó drenaje biliar externo con coledocorráfia y sonda de kehr vía abierta. B- Derivación biliar externa con catéter trancistico K33 en 3 pacientes por fuga del muñón cístico- En 2 casos relaparotomía por bilioperitoneo y ligadura de conducto accesorio.
Las morbilidades post operatorias se resumen en la Tabla 1.
La resolución endoscópica fue en 7 pacientes, de los cuales en 6 casos se realiza colocación de prótesis biliar plástica de 9 Fr, con inserción de 1 hasta 3 prótesis en el primer procedimiento, con recambio cada 3 meses durante un periodo de 12 meses; y en 1 caso se realizó papilotomía amplia sin colocación de prótesis, debido a que la lesión fue alta (lesión lateral = 3 mm del conducto hepático izquierdo) y no se dispuso del material protésico en el servicio (Figura 3).

Fuente. Servicio de Endoscopia. Hospital Nacional de Itaugua.
Figura 3: Tratamiento de la bilirragia y estenosis postoperatorias.
Tuvimos 2 pacientes (6,89%) con lesión vascular asociado a la Arteria hepática derecha. Ambas fueron lesiones complejas, en uno de los casos se trató con una derivación HYA* y otro vía endoscópica (Figura 1C y 3), ambos casos con buena evolución.
La mortalidad fue en 1 caso (3,4%), del sexo femenino de 38 años, cuya morbilidad fueron la fistula biliar de bajo débito con colección abdominal, asociado a neumonía intrahospitalaria (NIH).
DISCUSIÓN
La lesión de la vía biliar es la complicación más importante que se puede presentar durante una intervención quirúrgica de colecistectomía convencional o video laparoscópica.10
En una revisión realizada en el Reino Unido la prevalencia de lesiones de la Vía Biliar Principal en 66.163 colecistectomías vía abierta fue de 0,2% mientras que en 11.978 colecistectomías laparoscópicas fue del 0,3%. Son varios los estudios que han sugerido el aumento de la frecuencia desde la introducción de la colecistectomía laparoscópica.11
La revisión de Strasberg es muy significativa, ya que en 124.433 pacientes estudiados en 22 series de casos se informa un porcentaje de 0,52 con un rango de 0 - 2,35%. Shea en 1998 realiza un meta análisis que comparó 78.747 colecistectomías laparoscópicas contra 12.973 abiertas y encuentra también diferencia estadísticamente significativa (0,36-0,47 contra 0,19 - 0,29%).12
En nuestra investigación los hallazgos revelan que de 29 casos, solo en 8 pacientes con el diagnóstico de LQVB, fueron durante un procedimiento laparoscópico, esto no coincide con las series internacionales, la explicación de la amplia lesión por el abordaje convencional fue, que la mayoría de las lesiones registradas fueron remitidos del interior o de hospitales donde no se realiza cirugía laparoscópica.13
De los 29 pacientes estudiados, 22 fueron intervenidos quirúrgicamente, de los cuales a pacientes 14 se realizó derivación bilio digestiva (HAY anastomosis en Y de Roux), acorde a la literatura extranjera que refiere que los mejores resultados se obtienen con la reconstrucción biliar, siendo la técnica quirúrgica de la anastomosis biliodigestiva HY en Y de Roux la que mejores resultados ofrece.14
El daño hepático crónico por obstrucción canalicular, colangitis y/o la lesión vascular asociada, determina tratamientos de excepción pero, que son el 100% para el paciente.
Se trata de resecciones hepáticas segmentarias, hepatectomías y hasta trasplante hepático. Esta es resumidamente la historia natural de la LQVB.
CONCLUSIONES
1. Constatamos un predominio de casos, en el sexo femenino, 86,2%
2. En 27,6% la lesión fue producida en nuestro servicio.
3. El diagnóstico de la lesión se realizó en el post operatorio en el 65,5% de los casos.
4. De 29 casos, sólo el 27,5% de los pacientes con diagnóstico de LQVB, fueron operados por abordaje laparoscópico.
5. En 48,2% de los casos se constató lesiones complejas que incluyen: afectación = 50% de luz, lesiones vasculares asociadas y/o próximas al Carrefour.
6. La Hepático Yeyuno Anastomosis con técnica de Hepp-Couinaud es la técnica más utilizada por nuestro servicio en la reconstrucción de vía biliar por LQVB, con resultados aceptables en términos de morbilidad postoperatoria y estenosis.