Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Cirugía paraguaya
versión On-line ISSN 2307-0420
Rev. Cir. Parag. v.37 n.1 Asunción jun. 2013
Artículo Original
Causas de hemorragia digestiva alta no varicosa
Causes of non-variceal upper gastrointestinal bleeding
Aguayo, Omar 1; Torres, Alfredo 2; Sosa, Karem 3; Ramírez, Andrés 3; Rodríguez, Cynthia3; Fernández, Arturo3 , Bordón, Ana4.
RESUMEN
La hemorragia digestiva alta constituye una de las emergencias médicas más frecuentes. Es motivo de hospitalización siempre, y a pesar de los avances terapéuticos actuales, la mortalidad de los episodios agudos sigue siendo considerable
Se realizó un estudio observacional, descriptivo, retrospectivo, de corte transverso en la Primera Cátedra de Clínica Quirúrgica del Hospital de Clínicas de Asunción desde enero 2011 a diciembre 2011. Fueron evaluados 27 pacientes con diagnóstico de hemorragia digestiva alta, sometidos a endoscopía digestiva alta, con el objetivo de enumerar las causas, determinar la frecuencia de resangrado y de tratamiento quirúrgico encontradas en el servicio.
Se han encontrado como causas más frecuentes de hemorragia digestiva alta a la úlcera gástrica 12 casos (44%) y úlcera duodenal 10 casos (37%), habiendo concomitancia de lesiones. Tres casos (11%) requirieron una segunda endoscopía por resangrado. En ningún caso se necesitó de una terapéutica quirúrgica para detener el sangrado.
Palabras claves: Hemorragia Digestiva Alta, Endoscopia digestiva alta, Ulcera gástrica, Ulcera duodenal.
ABSTRACT
Upper gastrointestinal bleeding is one of the most common medical emergencies. Reason for hospitalization is always, and despite recent treatment advances, mortality remains significant acute episodes.
We performed an observational, descriptive, retrospective, cross-sectional, in the First Chair of Clinical Surgery at the Hospital de Clinicas in Asuncion from January 2011 to December 2011. We evaluated 27 patients with a diagnosis of upper gastrointestinal bleeding underwent upper endoscopy, in order to enumerate the causes, determine the frequency of rebleeding and surgical treatment found in the service.
Found as most common causes of upper gastrointestinal bleeding gastric ulcer in 12 cases (44%) and duodenal ulcer 10 cases (37%), having concomitant injuries. Three cases (11%) required a second endoscopy for rebleeding. In no case required a surgical therapy to stop bleeding
Key words: Upper Gastrointestinal Bleeding, Upper gastrointestinal endoscopy, Gastric ulcer, Duodenal ulcer.
INTRODUCCIÓN
La hemorragia digestiva alta constituye una de las emergencias médicas más frecuentes. Es motivo de hospitalización siempre, y a pesar de los avances terapéuticos actuales, la mortalidad de los episodios agudos sigue siendo considerable (4 al 10% en la hemorragia no relacionada con hipertensión portal y del 18 - 30% en la hemorragia varicosa), pudiendo llegar al 70% en las primeras horas del episodio agudo. En los países occidentales la incidencia de hemorragia digestiva alta es de 100 a 150 casos por 100 000 habitantes al año 1.
En 80% de los casos de hemorragia digestiva alta (HDA) el sangrado es autolimitado, con un bajo riesgo de mortalidad para estos pacientes. En el 20% restante el sangrado es recurrente o persistente 2,3.
La úlcera péptica continúa siendo la causa más frecuente de HDA, entre los sangrados de origen no varicoso, constituyendo entre el 37-50% de los casos, siendo dos veces más frecuente el sangrado por úlcera duodenal que por úlcera gástrica. Otras causas menos frecuentes son el síndrome de Mallory – Weiss, gastropatía erosiva, esofagitis, neoplasias, angiodisplasias o malformaciones vasculares 3.
El método diagnóstico de elección es la endoscopia digestiva alta (EDA), que informa en el 90 % de los casos cuál es la lesión sangrante, y del mismo modo nos indica si existen signos de sangrado reciente, lo que predispone la indicación quirúrgica. 4,5,6,7,8,9
OBJETIVOS
Los objetivos de este trabajo son:
1. Enumerar las causas más frecuentes de hemorragia digestiva alta.
2. Determinar el porcentaje de recidiva del sangrado posterior a la primera EDA.
3. Describir la frecuencia de pacientes sometidos a cirugía por hemorragia digestiva alta.
PACIENTES Y MÉTODO
Estudio observacional, descriptivo, retrospectivo, de corte transverso; donde se han evaluado casos de hemorragia digestiva alta (HDA), atendidos en la Primera Cátedra de Clínica Quirúrgica del Hospital de Clínicas de Asunción desde el 01 de enero de 2011 al 31 de diciembre de 2011.
Criterios de Inclusión: Pacientes mayores de 16 años, de ambos sexos, con historia de hematemesis y/o melena o rectorragia, que fueron internados en la Primera Cátedra de Clínica Quirúrgica, durante dicho período, con informes de endoscopia digestiva alta (EDA).
Criterios de Exclusión: Pacientes con diagnóstico clínico o endoscópico de hipertensión portal (ictericia, ascitis, hepatoesplenomegalia, circulación colateral).
Se han estudiado las siguientes variables: sexo, edad, motivo de consulta, resultado de EDA y el tratamiento efectuado. Estos datos fueron procesados mediante el programa Microsoft Excel 97-2003.
RESULTADOS
Durante el período de estudio fueron evaluados 27 pacientes con el diagnóstico de HDA. La edad promedio fue de 62 años (Rango: 20-89 años), con un ligero predominio del sexo masculino (59% de los casos).
El motivo de consulta más frecuente fue la melena en 10 pacientes (37%), seguida de hematemesis sola en 8 pacientes (30%), hematemesis más melena en 8 (30%) y rectorragia en un caso (3%). Del total de casos, 16 pacientes presentaron antecedente de consumición de AINES.
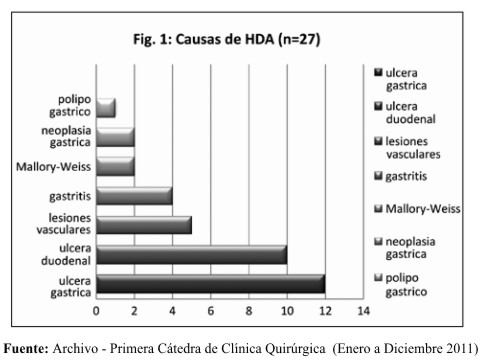
Las causas encontradas se visualizan en la Fig. 1. Se observa que fueron las más frecuentes las úlceras de localización gástrica en 12 pacientes (44%) y las úlceras duodenales en 10 pacientes (37%) . Otras causas fueron: lesiones vasculares en 5 pacientes, erosiones de la mucosa gástrica en 4 pacientes, neoplasia gástrica en 2 pacientes, síndrome de Mallory-Weiss en 2 pacientes y pólipo gástrico en un paciente. En varios pacientes se han constatado asociación de lesiones (úlcera gástrica y duodenal, úlcera duodenal y gastritis, etc.)
Una vez estabilizado la hemodinamia del paciente, utilizando reposición de volumen con soluciones cristales y/o coloides (asociado o no a la transfusión de glóbulos rojos concentrados) se procedió a la realización de una EDA. La clasificación de Forrest ha permitido guiar el tratamiento endoscópico inicial (Las úlceras Forrest III y gastritis erosiva no han requerido de terapéutica endoscópica).
Han recibido tratamiento endoscópico 16 pacientes; en 11 casos se consiguió la esclerosis de las lesiones encontradas utilizando fármacos como el polidocanol o la adrenalina, en 4 casos se realizó ligadura con bandas elásticas y un caso requirió la colocación de clips. Durante la internación 3 pacientes (11%) requirieron una segunda endoscopía, por sospecha de resangrado, donde se realizó una segunda inyección de fármacos.
En ningún caso fue necesario realizar un procedimiento quirúrgico por HDA para detener el sangrado.
DISCUSIÓN
La HDA es una emergencia relativamente común y potencialmente letal. En USA la incidencia anual de HDA es de 50 a 100 por 100000 habitantes; en Inglaterra, varía entre 103 y 172 por 100000 habitantes, y es dos veces más que la tasa reportada en Holanda de 47,7 por 100000 habitantes en el año 200010–14. En el estudio holandés, la tasa de recurrencia de hemorragia fue del 15% y la mortalidad de 13%, a pesar del uso más frecuente de terapias combinadas, de métodos endoscópicos y de inhibidores de bomba de protones (IBP), que no difiere de un registro anterior entre 1993 y 945. Sin embargo; la mayoría de estudios documentan una mortalidad de 10%, sin mayor variación en las dos últimas décadas 15-17; aunque en un reciente estudio canadiense, sobre 1 869 pacientes, se encuentra una disminución en la mortalidad al 5,4% 9, con un promedio de edad de presentación de la hemorragia de 66 años 9.
En nuestra serie los varones con una edad media de 62 años fueron los más afectados. Estos valores coinciden con estudios llevados a cabo en el Centro Médico Bautista de la ciudad de Asunción5 y en el extranjero (Perú y Argentina) 7,8. El antecedente de consumo crónico de AINES se detectó en el 59% de los pacientes, lo que coincide con otro estudio peruano 9.
El motivo de consulta más frecuente fue la melena, seguido por la hematemesis y en tercer lugar ambos síntomas concomitantes, lo que también se vio en un estudio hecho en Cuba 6; sin embargo en el estudio hecho en Perú9 en más de la mitad de los casos el motivo de consulta fue hematemesis más melena; por el contrario en estudios llevados a cabo por Almada y colaboradores 8 prevalece la hematemesis sobre la melena.
Las causas más frecuentes fueron las úlceras de localización gástrica; seguida de las úlceras duodenales, lo que no deja de llamar la atención, pues en la literatura se cita en primer lugar a la úlcera duodenal como la responsable más frecuente de las hemorragias digestivas altas. Otras causas fueron: lesiones vasculares, erosiones de la mucosa gástrica, neoplasia gástrica, síndrome de Mallory Weiss o pólipo gástrico. Esto coincide con diversos estudios hechos en el Hospital Bautista de Asunción 5 y en el Perú 9, mientras que en estudios llevados a cabo en el servicio de urgencias del Hospital de Clínicas de Asunción la causa más frecuente fue la úlcera duodenal seguida de la úlcera gástrica.
La evaluación endoscópica en un paciente con hemorragia digestiva alta, no sólo permite realizar un diagnóstico preciso en un alto porcentaje de los casos si se realiza precozmente, sino que además, la observación de ciertas características de las lesiones sangrantes permite en forma concomitante pronosticar el riesgo que esta lesión tiene de resangrar, y de esta forma dirigir la terapia endoscópica a los pacientes con mayor riesgo. Forrest describió una clasificación que ha sido utilizada basándose en las diferentes características endoscópicas de úlceras pépticas gastroduodenales con sangrado activo o reciente, las cuales se asocian a diferentes riesgos de sangrado recurrente o persistente. 5,8,11,12
El primer grupo, Forrest I, incluye a las úlceras pépticas con sangrado activo, pulsátil (Forrest IA) o sangrado en napa desde el lecho ulceroso (Forrest IB).
El segundo grupo, Forrest II, incluye a úlceras sin sangrado activo al momento de su observación, pero con signos o estigmas de sangrado reciente en el lecho ulceroso, como el vaso visible (Forrest IIA) que se describe como una protuberancia pigmentada de superficie lisa, de menos de 3mm, la cual corresponde a un pequeño coágulo ubicado sobre el defecto de la pared del vaso que originó el sangrado y que proporciona una hemostasia inestable, el coágulo adherido (Forrest IIB) definido como una lesión amorfa, roja, café o negra, de tamaño variable, en general mayor a 5 mm, adherida al lecho ulceroso y que no se desprende con aspiración o lavado del coágulo, señal de una hemostasia algo más avanzada, y finalmente la mácula plana (Forrest IIC) la cual se describe como una mancha pigmentada plana, sin relieve evidente en el lecho de la úlcera.
Las lesiones tipo Forrest III corresponden exclusivamente a las úlceras pépticas con fondo limpio fibrinoso, sin ningún tipo de protuberancia o cambio en coloración.
Según la clasificación de Forrest, en nuestra serie la mayoría de los pacientes presentaban úlceras Forrest III y en segundo lugar úlceras Forrest IIc; esto revela que en la mayoría de los casos el sangrado es autolimitado, lo que coincide con lo hallado en el trabajo de Samaniego y colaboradores6, sin embargo debe tenerse en cuenta que éstos son pacientes internados en sala común, remitidos desde el servicio de urgencias, una vez que se encuentra superado el cuadro agudo de hemorragia digestiva alta.6,8,9,10,15,16
La endoscopía puede ser útil para el tratamiento inmediato de lesiones varicosas o no, como es el uso de la escleroterapia, la ligadura de várices o vasos sangrantes, entre otras técnicas. A pesar de usarlas, entre el 10 y el 30 % de los pacientes vuelven a sangrar y entre el 4 y el 14 % de las veces las hemorragias llevan al fallecimiento del paciente 3.En nuestra serie hemos tenido un 11% de resangrado.
En relación a la EDA en más de la mitad de los casos tubo un rol terapéutico, a través de esclerosis, ligadura con bandas elásticas o por medio de la colocación de clips hemostáticos. En todos los casos el tratamiento endoscópico fue exitoso, sin necesidad de que el paciente deba ser intervenido quirúrgicamente para detener el sangrado.
El resangrado con necesidad de realización de una segunda endoscopía se vio en un bajo porcentaje (11%) coincidiendo esto con lo hallado en la serie del Centro Médico Bautista de Asunción. 5
CONCLUSIÓN
Las causas más frecuentes de HDA encontradas en la endoscopia digestiva alta son las úlceras gastroduodenales.
En todos los casos se realizó endoscopia digestiva alta para diagnóstico y en los cuales en los que ésta fue terapéutica, la misma fue exitosa inicialmente en un 89%,requiriendo en el resto un segundo procedimiento endoscópico. En ningún caso fue necesario un tratamiento quirúrgico.
BIBLIOGRAFÍA
1. Plan Andaluz de urgencias y emergencias. Manejo del Paciente con Hemorragia Digestiva Alta. Marzo 2000. Pag. 1-7. [ Links ]
2. Palmer KR. Ulcers and non variceal bleeding. Revisión de las causas, factores de riesgo y modalidades de tratamiento endoscópico, en las hemorragias digestivas altas de origen no varicoso. Endoscopy 2000; 32:118-123. [ Links ]
3. Branicki FJ. Bloedin peptic ulcer: a prospective evaluation of risk factors for rebleeding and mortality. World J Surg 1990;14:262-70. [ Links ]
4. Foster DN, Miloszewski KJA. Stigmata of recent haemorrhage in diagnosis and prognosis of upper gastrointestinal bleeding. Br Med J 1978;1:1173-7. [ Links ]
5. Samaniego C, Casco E, Cristaldo C. Hemorragia Digestiva Alta No Varicosa. La experiencia del Centro Médico Bautista. An. Fac. Cienc. Méd. 2005;38(4) [ Links ]
6. Mendez C, Barros P, Cabello J, Bussalleu A. Hemorragia Digestiva en el Hospital Nacional Cayetano Heredia. Rev. Gastroenterol. Perú. 1997;17(2) [ Links ]
7. Almada CA, Panzardi MY, Vallejos Malluguiza AL. Hemorragia digestiva alta en un hospital público de la provincia de corrientes. Revista de Posgrado del la VIa Cátedra de Medicina. N° 180 – Abril 2008. [ Links ]
8. Contardo Zambrano C, Espejo Romero H. Hemorragia digestiva alta no originada por várices. Acta méd. peruana, sep./dic. 2006, vol.23, no.3, p.162-173. ISSN 1728-5917. [ Links ]
9. Longstreth GF: Epidemiology of hospitalizacion for acute upper gastrointestinal hemorrhage: A population– based study. Am J Gastroenterol 1995;90:419-24. [ Links ]
10. Rockall TA, Logan RF, Devlin HB, et al. Incidence of and mortality from acute upper gastrointestinal hemorrhage in the United Kingdom. Steering Committee and members of the National Audit of Acute Upper Gastrointestinal Hemorrhage. BMJ 1995;311:222–6. [ Links ]
11. Blatchford O, Davidson LA, Murray WR, et al. Acute upper gastrointestinal hemorrhage in west of Scotland: case ascertainment study. BMJ 1997;315:510–4. [ Links ]
12. Vreeburg EM, Snel P, de Bruijne JW, et al. Acute upper gastrointestinal bleeding in the Amsterdam area: incidence, diagnosis, and clinical outcome. Am J Gastroenterol 1997;92:236–43. [ Links ]
13. Van Leerdam ME, Vreeburg EM, Rauws EA, et al. Acute upper GI bleeding: did anything change? Time trend analysis of incidence and outcome of acute upper GI bleeding between 1993/1994 and 2000. Am J Gastroenterol 2003;98:1494–9. [ Links ]
14. Rockall TA, Logan RF, Devlin HB, et al. Variation in outcome after acute upper gastrointestinal haemorrhage. The National Audit of Acute Upper Gastrointestinal Hemorrhage. Lancet 1995;346:346–50. [ Links ]
15. Lewis JD, Bilker WB, Brensinger C, et al. Hospitalization and mortality rates from peptic ulcer disease and GI bleeding in the 1990s: relationship to sales of nonsteroidal antiinflammatory drugs and acid suppression medications. Am J Gastroenterol 2002;97: 2540–9. [ Links ]
16. Yavorski RT, Wong RK, Maydonovitch C, et al. Analysis of 3,294 cases of upper gastrointestinal bleeding in military medical facilities. Am J Gastroenterol 1995;90: 568–73. [ Links ]
17. Barkun A, Sabbah S, Enns R, et al. The Canadian Registry on Nonvariceal Upper Gastrointestinal Bleeding and Endoscopy (RUGBE): endoscopic hemostasis and proton pump inhibition are associated with improved outcomes in a real-life setting. Am J Gastroenterol 2004;99:1238–46. [ Links ]
1. Jefe de Sala y Jefe de Guardia de Urgencias
2. Jefe de Residentes
3. Residentes
4. Profesor Adjunto y Jefe de Departamento
Primera Cátedra de Clínica Quirúrgica (Sala X) - Facultad de Ciencias Médicas - Universidad Nacional de Asunción
Autor Correspondiente: Dra. Cynthia Rodríguez - Dirección: Tte. Rivas 826 casi Tte. Martínez (Asunción) - Email:cynthiarro@gmail.com
Fecha de recepción: 31- julio-2012 Fecha de aceptación: 6- marzo-2013