INTRODUCCIÓN
El uso de antibióticos en la atención en salud es reciente en la historia de la humanidad con el descubrimiento de la penicilina en 1928, seguido por el uso extenso durante la Segunda Guerra Mundial 1.
La aparición de estos en la vida cotidiana ha ofrecido una gran ayuda en la terapéutica de las infecciones bacterianas, pero con el transcurrir de los años fueron apareciendo varios temas que giran alrededor del uso de estos, como la aparición de bacterias resistentes a la acción de los antimicrobianos. El Staphylococcus desarrolló resistencia a la penicilina lo que inició el surgimiento de resistencia cuya tendencia se aceleró en las décadas subsiguientes. Actualmente en Paraguay, entre las resistencias que más preocupan se encuentra la emergencia del Staphylococcus aureus resistente a la meticilina, que si bien por mucho tiempo fue considerado exclusivamente nosocomial, en la actualidad es causa importante de infecciones adquiridas en la comunidad 1.
La resistencia a los antimicrobianos es una preocupación en todo el mundo a niveles peligrosos. Día tras día están apareciendo y propagándose en todo el planeta nuevos mecanismos de resistencia que ponen en riesgo nuestra capacidad para tratar las enfermedades infecciosas comunes. Un creciente número de infecciones, como: la neumonía, la tuberculosis, la septicemia, la gonorrea o las enfermedades de transmisión alimentaria, son cada vez más difíciles -y a veces imposibles- de tratar, a medida que los antibióticos van perdiendo eficacia2.
Debido a la repercusión mundial de estos microorganismos en hospitales, costos médicos, mortalidad, así como su impacto en medicina veterinaria, seguridad alimentaria y el medioambiente; se requieren de esfuerzos y acciones locales, nacionales, mundiales para evitar su propagación.
Hoy en día, se estudia el uso de los antimicrobianos desde una perspectiva integral bajo el enfoque de la Organización Mundial de la Salud, denominado “UNA salud”. Por tal motivo, en mayo de 2015 la 68a Asamblea Mundial de la Salud adoptó el Plan de Acción Mundial sobre la resistencia a los antimicrobianos, que materializa el consenso mundial acerca del grave peligro que entraña este fenómeno para la salud humana.
Bajo este enfoque integrador se ha puesto la mira a un eslabón común a todos los sectores que utilizan estos recursos, que es el medioambiente.
En todo este contexto se aprecia las políticas internacionales que abordan la problemática de la resistencia antimicrobiana, pero en lo que respecta al medioambiente son aún escasas las normativas. Por lo que se sigue insistiendo en las necesidades de generar información actualizada.
A nivel nacional, la legislación respecto al uso de antimicrobianos es un tanto escasa (3,4 pero la problemática de la resistencia a los antimicrobianos se encuentra en manos de varios sectores involucrados, como ser el sector de: salud humana, salud animal y alimentos. A estos esfuerzos, falta la integración del Ministerio del Ambiente y Desarrollo Sostenible (MADES).
Actualmente ha crecido el interés hacia las fuentes ambientales de presión selectiva de antimicrobiano. El tratamiento de las aguas residuales de: hospitales, municipios, la industria farmacéutica y la agricultura han sido reconocidos como fuentes de exposición ambiental a los antimicrobianos y a genes de resistencia antibiótica (GRAs).
Existen antecedentes de investigaciones recientes que han destacado los ambientes del suelo y el agua como receptores, reservorios y fuentes de genes de resistencia a antibióticos (ARG) de importancia clínica. Asimismo, los ambientes de suelo y agua reciben aportes de antibióticos y antimicrobianos, que pueden servir para amplificar los ARG5.
Teniendo en cuenta dichos antecedentes se pretende describir el panorama actual de los antibióticos en el medio ambiente y las políticas actuales que se llevan a cabo a fin de mitigar el vertido de estos al medio ambiente.
Antimicrobianos, resistencia a los antimicrobianos y selección para la resistencia
Las sustancias denominadas antimicrobianos pueden ser de origen natural, semisintético o sintético que eliminan o inhiben el crecimiento de los microorganismos (bacterias, virus, protozoos y hongos), se presentan en forma de medicamentosa, como los antibióticos, antirretrovíricos y antifúngicos, o en productos químicos, como: los antisépticos, desinfectantes y esterilizantes6.
Los antibióticos son agentes quimioterapéuticos que se pueden clasificar según su: origen, estructura química, mecanismo de acción, espectro de acción y vía de administración. Actualmente, se utilizan de forma extensa y eficaz en medicamentos humanos y veterinarios, y sus beneficios también se han reconocido en la agricultura, la acuicultura, la apicultura y la ganadería como promotores del crecimiento.
La resistencia a los antimicrobianos se da cuando un microorganismo evoluciona para resistir la acción de un agente antimicrobiano y reproducirse en su presencia. En el mundo mueren alrededor de 700.000 personas al año a causa de infecciones resistentes, debido a que los fármacos antimicrobianos han perdido eficacia frente a los patógenos resistentes 6. El informe O'Neill de 2014, encargado por el Gobierno británico, considera que las infecciones resistentes a los antimicrobianos pueden convertirse en la principal causa de muerte en el mundo de aquí a 2050. El uso inapropiado de los antibióticos (tanto en la medicina como en la agricultura y la ganadería) está relacionado con el incremento de la resistencia, pero aún no se ha dimensionado el papel que cumple la contaminación del ambiente en el surgimiento y la propagación de la resistencia 6.
La adaptación de los microorganismos favorece a subsistir en su entorno, progresar y reproducirse. En cuanto a las sustancias antimicrobianas ejercen una presión selectiva sobre los microbios que estimula la evolución de la resistencia. Los microorganismos capaces de resistir los efectos de los antimicrobianos sobreviven y se reproducen, mientras que los vulnerables, o bien mueren, o se ve inhibido su crecimiento. El uso excesivo e inadecuado de los antibióticos favorece a la selección para la resistencia a los antibióticos de las bacterias6
La evolución de la resistencia entre los microorganismos se desarrolla en dos eras.
En la primera, las bacterias evolucionaron bajo diferentes presiones selectivas naturales, que incluyen en algunas ocasiones la presencia en el ambiente de antibióticos clásicos u otro tipo de compuestos tóxicos, y el resultado final fue la impresión de un fenotipo característico de resistencia intrínseca para cualquier especie bacteriana determinada (8.
La segunda era comprende las últimas décadas desde que comenzaron a usarse antibióticos de origen antropogénico en concentraciones mucho más altas que las que se encuentran en ambientes naturales, y se caracteriza por la evolución acelerada hacia la resistencia de bacterias que previamente eran susceptibles a antibióticos (resistencia adquirida) 8.
A diferencia de la situación anterior, desde que comenzó la utilización de antibióticos con fines terapéuticos, la presencia del antibiótico en sí es la única fuerza motriz que conduce a la resistencia. No se ha investigado suficientemente si el fenómeno inverso ocurre en la naturaleza, es decir, si la dispersión de estos genes de resistencia a antibióticos en la segunda era, podría facilitar la adaptación ambiental de los patógenos o alterar la adaptación ecológica natural de los organismos ambientales8 .
Además de lo mencionado anteriormente, otro factor que colabora con la evolución de las resistencias son los llamados reactores genéticos que son lugares en los que se da la ocasión para la evolución genética, particularmente debido a la alta conectividad biológica, la generación de variación y la presencia de selección específica.
Existen cuatro reactores genéticos principales en los que evoluciona la resistencia a los antibióticos:
a. El reactor primario está constituido por la microbiota humana y animal, con más de 500 especies bacterianas involucradas, en las que los antibióticos terapéuticos o preventivos ejercen sus acciones.
b. El reactor secundario involucra los hospitales, las instalaciones de cuidados a largo plazo, las granjas o cualquier otro lugar en el que las personas susceptibles estén atestadas y expuestas al intercambio bacteriano.
c. El reactor terciario corresponde a las aguas residuales y cualquier tipo de residuos biológicos originados en el reactor secundario, incluyendo, por ejemplo, lagunas, plantas de tratamiento de aguas residuales o inodoros de compost, en los que los organismos bacterianos de muchos individuos diferentes tienen la oportunidad de mezclarse y reaccionar genéticamente.
d. El cuarto reactor es el suelo y los ambientes de agua superficial o subterránea, donde los organismos bacterianos se originaron en los reactores anteriores se mezclan y contrarrestan con organismos ambientales. El agua está involucrada como un agente crucial en los cuatro reactores genéticos, pero particularmente en los últimos9.
Llegada de los antibióticos al medio ambiente
Las bacterias patógenas y potencialmente patógenas para los seres humanos y los animales se liberan constantemente con aguas residuales al medio acuático. Muchos de estos organismos albergan genes de resistencia a los antibióticos, eventualmente insertados en plataformas móviles genéticas (plásmidos, transposones, integrones) capaces de propagarse entre las comunidades bacterianas del agua y el suelo. El agua constituye no solo una forma de diseminación de organismos resistentes a los antibióticos entre poblaciones humanas y animales, ya que el agua potable se produce a partir del agua superficial, sino también la ruta por la cual los genes de resistencia se introducen en los ecosistemas bacterianos naturales. En tales sistemas, las bacterias no patógenas podrían servir como un depósito de genes y plataformas de resistencia. Por otra parte, la introducción (y acumulación progresiva) en el medio ambiente de agentes antimicrobianos, detergentes, desinfectantes y residuos de la contaminación industrial, como metales pesados, contribuye a la evolución y propagación de dichos organismos resistentes en el medio acuático 9.
Las aguas residuales son la principal vertiente de antibióticos al medio ambiente. Una vez administrados, los antibióticos sufren un proceso de metabolización y excreción, pero esta excreción es en su mayor parte el compuesto activo original, y en menor porcentaje, metabolitos. Estos compuestos activos y metabolitos llegan a las aguas residuales, y finalmente, a las Estaciones Depuradoras de Aguas Residuales (EDARs). Tras el tratamiento los efluentes, y con ellos los antibióticos, alcanzan las masas de aguas superficiales 10.
Otras vías menos apreciables incluyen el desecho inadecuado y descontrolado de los residuos domésticos y hospitalarios de antimicrobianos no utilizados, o su vertido a través de los efluentes que proceden de las industrias farmacéuticas 10. La mezcla de aguas no tratadas con agua de lluvias y la rotura accidental de alcantarillas o tuberías de efluentes industriales pueden convertirse fuentes infrecuentes de contaminación7. (Figura 1)
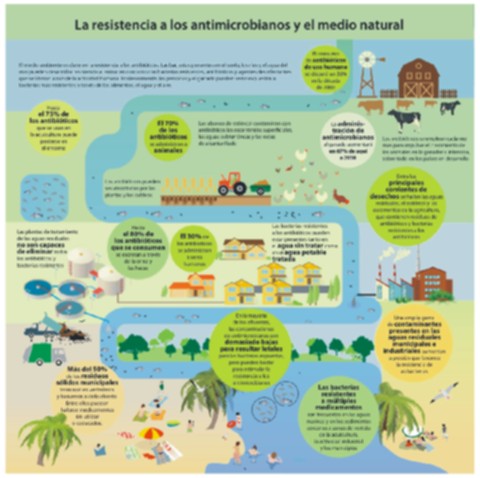
Figura 1. Medio ambiente como sitio conector de la utilización de los antimicrobianos. Adaptado de M,Gaze;2014.
¿Dónde se encuentran los antibióticos en el medio ambiente?
A consecuencia del uso indiscriminado de los antibióticos, los mismos se encuentran de forma omnipresente en el medio ambiente. Los ambientes difieren en la exposición antropogénica de no perturbados a altamente contaminados. Se puede observar una tendencia general de altas concentraciones de antibióticos que se correlacionan con concentraciones elevadas de genes de resistencia a antibióticos e integrones 11.
Se ha reconocido la presencia de antibióticos en sistemas naturales y artificiales, y se han reportado contaminación de suelos, sedimentos, lodos, aguas superficiales (lagos, arroyos, ríos, mares y océanos), aguas subterráneas, aguas residuales, agua del grifo e incluso plantas y animales acuáticos7
1.1. Antibióticos en plantas de tratamiento de aguas residuales
Las plantas de tratamiento de aguas residuales son el último eslabón donde se puede tratar la contaminación con antibióticos y así evitar que ingresen a los sistemas naturales, pero ninguna de estas plantas fue diseñada para tratar este problema emergente, convirtiéndose así en los principales sitios antropogénicos para la presencia de antibióticos. El análisis del lodo residual de las EDARs de diferentes países como Canadá, China, España, Suecia y EE. UU. informó la acumulación de antibióticos. Durante los procesos de tratamiento, los antibióticos entran en contacto con los biosólidos, que cargan una densa población bacteriana y actúan como barreras taxonómicas para la transferencia horizontal de material genético; por lo tanto, las plantas de tratamiento se han convertido en un lugar propicio para el cultivo de bacterias resistentes7,12
1.2. Antibióticos en el agua
1.2.1. Agua del grifo
Cada vez es más difícil hablar de agua potable natural y segura, ya que muchos países enfrentan problemas de calidad del agua. En España y China ya se demostró la presencia de contaminación por antibióticos en el agua del grifo, anteriormente considerada como fuente de agua potable7
1.2.2. Ríos, arroyos y lagos
Ríos de España (Jarma, Manzanares, Guadarrama, Henares, Tajo, Ebro y Llobergat) reportaron la presencia de antibióticos. Estudios similares también reconocieron la presencia de antibióticos en los ríos de Corea del Sur (Han), EE. UU. (arroyos Ozark), Italia (Po y Arno), Taiwán (Sindian, Dahan y Gaoping), Francia (Sena) y Suecia (Hoje). Los estudios de ríos en China (Perla, Amarillo, Hai y Liao) también informaron presencia de antibióticos7,13
1.2.3. Mares y océanos
Se han realizado muy pocos estudios para analizar el agua de los océanos en busca de contaminación por antibióticos. Estudios realizados en las costas de China (golfo de Beibu, las costas de Dalian, la bahía de Bohai, las aguas costeras del mar Amarillo y el mar de Bohai) concluyeron que las concentraciones de antibióticos halladas en el agua de mar fueron muy bajas (ng/L) en comparación con el agua de los ríos y las aguas residuales depuradas (mg/L y mg/kg). Las fuentes de contaminación de las aguas marinas son la descarga directa de aguas residuales y la confluencia de ríos. Existe un riesgo ecológico para especies de algas y los organismos acuáticos sensibles 7.
Por otro lado se investigó la presencia de 47 antibióticos en: camarones, salmones, bagres, truchas, tilapias y swai comprados en EE. UU. Provenientes de 11 países diferentes. Todas las muestras (n = 27) cumplieron con las regulaciones de la FDA y se detectaron cinco antibióticos por encima de los límites de detección: oxitetraciclina (en camarón silvestre: 7,7 ng/g de peso fresco; tilapia de cultivo: 2,7 ng/g; salmón de cultivo: 8,6 ng/g; trucha de cultivo con deformidades espinales: 3.9 ng/g), 4-epioxitetraciclina (salmón cultivado: 4.1 ng/g), sulfadimetoxina (camarones cultivados: 0.3 ng/g), ormetoprim (salmón cultivado: 0.5 ng/g) y virginiamicina (salmón de piscifactoría comercializado como libre de antibióticos: 5.2 ng/g). El potencial para el desarrollo de la resistencia a los medicamentos microbianos se identificó como una preocupación clave y prioridad de investigación14.
1.2.4. Aguas subterráneas
Las actividades antropogénicas han hecho que los acuíferos sean vulnerables a la contaminación por antibióticos. Aunque el suelo retrasa el movimiento de estos contaminantes, una vez que el agua se contamina, es difícil reducir sus efectos. Las filtraciones son fuentes de recarga de aguas subterráneas y, a veces, también actúan como fuentes de contaminación. Tanto en España como en EE. UU., se han realizado estudios sobre la contaminación de las aguas subterráneas y en ambos países se reconoció la presencia de antibióticos. Las plantas de tratamiento de aguas residuales son las fuentes más influyentes de contaminación del agua subterránea. Los niveles de antibióticos encontrados en las aguas subterráneas ubicadas cerca de las instalaciones de ganado porcino y vacuno fueron similares a los del agua potable. En aguas subterráneas se han reportado antibióticos junto con muchos otros compuestos orgánicos como productos farmacéuticos, pesticidas, compuestos industriales, hormonas y productos de cuidado personal, pero las concentraciones son significativamente más bajas que en ríos y las plantas de tratamiento de aguas residuales 7).
1.3. Antibióticos en suelo y sedimentos
La ocurrencia natural de antibióticos en el suelo se debe a la biosíntesis de los microorganismos que habitan en él. Sin embargo, el lodo y el estiércol constituyen la principal fuente para la diseminación de la mayoría de los antibióticos en la tierra, debido a la repetida aplicación de estiércol por ejemplo las de vacas lecheras como fertilizante del suelo agrícola, los antibióticos se acumulan en el suelo 7. Otras fuentes importantes de contaminación son el uso de antibióticos en acuicultura, los desbordes de aguas superficiales, el vertido de desechos sólidos en tierras y el uso directo como pesticidas en vegetales, frutas y plantas ornamentales. Se han demostrado niveles más altos de antibióticos en los campos de vegetales orgánicos (uso de abono) en comparación con los campos de vegetales que utilizan fertilizantes químicos (7.
En investigaciones realizadas en China, uno de los mayores productores y consumidores de antibióticos del mundo, se encontró que la frecuencia de detección de antibióticos en el suelo es generalmente menor que en el estiércol y atribuían este hecho a factores, como: la dilución con el suelo, la degradación, la lixiviación y la absorción por las plantas. Las concentraciones de antibióticos en suelos en los que se utilizó abono orgánico como fertilizante fueron mucho más altas. Aunque las concentraciones de antibióticos en el lodo no fueron altas, la frecuencia de detección fue alta; esto indica que el uso de antibióticos está muy extendido (15.
El compostaje elimina en promedio 50-70% de algunos antibióticos contenidos en el estiércol 16. La respuesta de los ARG a los tratamientos biológicos, como las lagunas y el compostaje, varía debido a la compleja ecología microbiana involucrada 16, esto podría representar una alternativa a la hora de manejar las concentraciones de antibióticos en estiércol.
1.4. Antibióticos en plantas y animales acuáticos
La presencia de antibióticos en el ambiente abrió su entrada a la biota. Los antibióticos pueden ser absorbidos por vegetales (cultivos, plantas) y animales acuáticos. Su presencia en vegetales y pescados ha desafiado los estándares de seguridad alimentaria. La transferencia de la contaminación tiene lugar desde los suelos modificados con lodos hasta las plantas, a través de la retención de las superficies de las raíces, la absorción de las raíces, la translocación, la absorción foliar y la ingestión animal7.
Efectos relacionados con la presencia de antibióticos en el medio ambiente
1.5. Desarrollo de resistencia a antibióticos
El problema más importante de la contaminación ambiental con antibióticos es el desarrollo de resistencia, que ha resultado en la reducción del potencial terapéutico de los mismos contra los patógenos de humanos y animales. La presencia de resistencia a los antibióticos es un fenómeno que existe en la naturaleza como herramienta evolutiva, pero está asociada con algunas cepas bacterianas 7.
La resistencia puede transferirse de una bacteria a otra mediante diferentes mecanismos. La resistencia primaria consiste en la transferencia de la resistencia de un organismo a otro a partir de la división celular, es decir las bacterias hijas “heredan” los genes mediante transferencia vertical. La resistencia secundaria se desarrolla mediante el contacto de microorganismos con un antibiótico. Otro tipo es la transferencia entre microorganismos que está mediada por plásmidos, donde el material genético se transfiere entre diferentes especies bacterianas mediante transferencia horizontal 7.
Se realizaron varios estudios para la cuantificación de los genes de resistencia a antibióticos (ARG); esta cuantificación es útil para investigar la distribución de genes de resistencia en diferentes ambientes y para correlacionar la concentración de antibióticos y los genes de resistencia. Se ha investigado la aparición de indicadores de contaminación y aislados bacterianos resistentes a los antibióticos a partir de muestras de agua y sedimentos y se correlacionó la presencia de ARG con la presencia de los correspondientes antibióticos y metales pesados, como: Cu, Zn y As. Se encontró una correlación positiva débil entre los ARG y los antibióticos correspondientes, mientras que se encontraron correlaciones positivas significativas entre los ARG y los metales pesados 7.
Particularmente, los niveles elevados de ARG e integrones en ambientes acuáticos se correlacionan directamente a actividades antropogénicas 17.
Las actividades antropogénicas, como la aplicación de estiércol o biosólidos, el riego de aguas residuales y la aplicación agrícola de compuestos antibióticos, son en parte responsables de la transmisión de la resistencia a los antibióticos al medio ambiente, tanto por la exposición a niveles altos de antibióticos como a concentraciones sub-inhibitorias. Pero por otro lado, los estudios encontraron que los niveles altamente diversos y abundantes de bacterias resistentes a los antibióticos ya están presentes en los suelos. Una amplia gama de genes de resistencia a antibióticos clínicamente asociados y novedosos se alojan en suelos no impactados y prístinos. Por lo tanto, se hicieron especulaciones de que muchos genes de resistencia a antibióticos asociados a patógenos pueden originarse en bacterias productoras de antibióticos y alcanzar patógenos a través de transferencia horizontal de genes. Por lo tanto, se puede concluir que con la creciente incidencia de resistencia a los antibióticos en el medio ambiente, los microbios que alguna vez fueron susceptibles a los antibióticos son cada vez más difíciles de tratar y representan una amenaza global para la humanidad 7,17.
1.6. Otros efectos de los antibióticos
Los antibióticos se consideran persistentes porque la tasa de ingreso al medio ambiente es mayor que la tasa de eliminación. La aparición de la contaminación por antibióticos en el medio ambiente está causando efectos tóxicos potenciales sobre los microorganismos, las plantas, los animales y, en última instancia, los humanos 7.
Otro factor que contribuye a la permanencia de los antibióticos en el medio ambiente constituyen las estaciones del año 18. En países asiáticos como Corea y Pakistán, se identificó que las variaciones de las concentraciones medidas de antibióticos en el agua, los sedimentos y el suelo dependen de la estación. Los niveles de concentración observados de las tetraciclinas fueron más altos en invierno que en la temporada de verano, lo que indica que la baja temperatura es un parámetro que atribuye a la interrupción de su degradación en el agua, los sedimentos y el suelo. Los niveles de concentración de las sulfonamidas fueron significativamente más altos que los de las tetraciclinas 19.
2. Mitigar el vertido de antimicrobianos en el medio ambiente
La minimización y la mitigación son la mejor solución para reducir las fuentes de antibióticos en el ambiente. La aplicación de la protección y el conocimiento en la publicidad sobre los temas de la seguridad del consumo puede ser una herramienta efectiva para la mitigación. Los problemas ambientales derivados de las prácticas de atención de la salud se han abordado en el pasado, pero la mayoría de ellos no lograron incorporar soluciones sostenibles porque los profesionales de la salud y del medio ambiente apenas interactúan y participan entre sí. En estas circunstancias, las directrices técnicas derivadas de estudios basados en la ecotoxicidad y la evaluación del riesgo ambiental pueden ayudar a priorizar el consumo de drogas y el comportamiento de la dosificación antes de su lanzamiento al mercado 7.
En lo que respecta la producción pecuaria, el uso de antibióticos en la promoción del crecimiento es controvertido y dentro de la minimización existen varios países en donde se encuentran eliminándolos para este fin. Tal es el caso de Suecia que se convirtió en el primer país en prohibir el uso de antimicrobianos como promotores del crecimiento, seguidos por Dinamarca y Alemania. La aplicación de una prohibición a escala de la Unión Europea se produjo en 2006. Existe una restricción parcial en países como: México, Corea del Sur, Taiwán y Hong Kong. Sin embargo, el uso generalizado de promotores de crecimiento antimicrobianos todavía ocurre en la mayoría del mundo 20.
La normativa vigente ha tardado en prestar atención al vertido de antibióticos y bacterias resistentes a los antibióticos. La conciencia cada vez mayor de la posibilidad de que los residuos de antibióticos dañen los organismos acuáticos contribuyó a la inclusión en 2015 de tres compuestos antibióticos en la lista de vigilancia de nuevos contaminantes del agua de la Unión Europea. Se han puesto en marcha iniciativas voluntarias para reducir las concentraciones de antibióticos en los efluentes de una serie de fabricantes de medicamentos. En septiembre de 2016, varias farmacéuticas destacadas firmaron una hoja de ruta contra la resistencia antimicrobiana, que se presentó ante las Naciones Unidas con la gestión ambiental de la producción relacionada con los antibióticos como tema central 6.
Algunos compuestos co-seleccionadores como el triclosán, presentes en una amplia gama de productos de consumo, han sido prohibidos o restringidos en diversos mercados. La Asociación de Naciones de Asia Sudoriental ha aplicado una restricción sobre la concentración máxima de triclosán en los cosméticos y artículos de higiene personal. La Administración de Alimentos y Medicamentos de los Estados Unidos ha prohibido desde 2016 comercializar sin prescripción médica productos antibacterianos que contengan triclosán, además de 18 tipos de compuestos, debido a hallazgos que indican que la exposición prolongada a esos ingredientes activos puede conllevar riesgos para la salud, tales como la resistencia bacteriana o diversos efectos hormonales.
La regulación de los antibióticos y los compuestos co-selectivos podría impulsar el desarrollo de medidas asequibles para la mitigar y reducir riesgos y estimular el debate sobre quién es responsable de los residuos de los antibióticos y de las bacterias resistentes que originan. Cabe pensar que los fabricantes de antibióticos, quienes emiten recetas, los agricultores e incluso los pacientes son en cierta medida responsables de los efectos nocivos de los residuos de los antibióticos que llegan al medio natural. Los cambios significativos en la lucha contra la resistencia a los antibióticos, especialmente en el contexto del enfoque «Una salud», podrían transformar los incentivos para reducir el consumo de antibióticos y mejorar las prácticas de gestión de los residuos.
Existen numerosas estrategias de mitigación que reducen o eliminan los antibióticos y las bacterias resistentes de las corrientes de desechos que llegan al medio natural: el tratamiento secundario y terciario de las aguas residuales; la filtración por membranas y la ozonización para eliminar antibióticos y bacterias; y la desinfección ultravioleta y el tratamiento térmico, todavía más eficaces en la eliminación de bacterias viables 6.
Una alternativa suplementaria útil al tratamiento convencional de aguas residuales constituyen los humedales artificiales, estos reducen la mayoría de los antibióticos a niveles comparables a los esquemas convencionales de tratamiento de aguas residuales 17,21.
El argumento se basa en un problema tan complejo que resulta inescrutable, ya que las probabilidades de interacción son consecuencias imprevistas como los subproductos tóxicos. Asimismo, es posible tratar los desechos de los animales antes de aplicarlos a la tierra y recurrir a métodos sencillos que reduzcan la contaminación acuática. Los obstáculos a este tipo de enfoques son en su mayor parte económicos y guardan relación con la capacidad o el deseo de cambio de las sociedades. Existe la necesidad de conocer mejor los riesgos que conlleva la resistencia a los antimicrobianos en el entorno y desarrollar tecnologías de mitigación sostenibles. Entre un número inconcebible de bacterias con una facilidad aparentemente infinita para la transferencia genética, las combinaciones complejas de compuestos seleccionadores y la diversidad de los mecanismos de desarrollo de la resistencia. Con datos suficientes se puede demostrar la falsedad de esos argumentos, pero la cuestión es que no podemos permitirnos esperar a generar datos suficientes antes de adoptar decisiones 7.
Sabemos que, allí donde hay actividad humana, los niveles de antibióticos y resistencia a ellos aumentan 6.
Algunas bacterias seleccionan para la resistencia a los antibióticos incluso en las concentraciones que se observan en el medio natural. Asimismo, determinados genes de resistencia importantes en el ámbito clínico que han aparecido recientemente en patógenos, se originaron en bacterias del medio natural (ver fuente). Disponemos de datos que demuestran que probablemente que la transmisión tenga a través de la cadena alimentaria y en consecuencia la exposición a entornos contaminados. La toma de decisiones con base empírica es frecuente, pero, ante el problema tan complicado como la resistencia a los antibióticos, ¿qué grado de certeza se considera suficiente? Obtener pruebas suficientes del tipo que generan los ensayos clínicos puede resultar imposible o ser una tarea tan abrumadora que conlleve el riesgo de retrasar enormemente la regulación del consumo de antibióticos y la implementación de las estrategias de mitigación 3.
Abordaje una salud
La resistencia a los antimicrobianos es un problema multisectorial porque los patógenos multirresistentes o genes de resistencia se transmiten entre los animales destinados a la producción de alimentos y los seres humanos por exposición directa o a través de la cadena alimentaria y el medioambiente. Por tanto, la interacción de este fenómeno entre la salud humana, veterinaria, los sistemas de producción de alimentos y piensos y los entornos agroecológicos respalda a la necesidad de aplicar el enfoque de "Una Salud".
El concepto 'one health' (una sola salud) es fundamental. El 60% de los agentes patógenos peligrosos para el hombre son de origen animal: hombres y animales tienen en común bacterias patógenas, de tal modo que es indispensable combatirlas y prevenirlas a nivel nacional, regional y mundial. Así pues, para reducir la aparición de fenómenos de resistencia, es precisa una armonización mundial e intersectorial de las estrategias y las medidas con vistas a coordinar mejor las políticas de la salud pública, la sanidad animal y el medioambiente 22.
Se reconoce que el sector de la medicina humana, el sector veterinario y el fitosanitario tienen una responsabilidad compartida a la hora de prevenir o minimizar la presión de los antibióticos en la selección de la resistencia en las bacterias que infectan a los seres humanos y animales. De aquí, el desencadenamiento de una iniciativa tripartita entre la Organización Mundial de la Salud (OMS), la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO) y la Organización Mundial de Sanidad Animal (OIE) para trabajar en estrecha colaboración para contener la RAM (resistencia antimicrobiana) con el enfoque "Una salud". Otros actores importantes en esta lucha lo constituyen los economistas, la sociedad civil, especialistas en medioambiente, la industria farmacéutica, entre otros organismos internacionales23.
En lo que respecta a la sanidad animal, la eficacia terapéutica de los agentes antimicrobianos es indispensable un uso responsable y prudente. Este es el objetivo que persigue la OIE, sobre todo mediante sus normas intergubernamentales desarrolladas con el apoyo de su red de expertos y adoptadas democráticamente por sus 180 Países Miembros 24.
Políticas actuales
Únicamente se puede hacer frente a la resistencia a los antimicrobianos con iniciativas concertadas de ámbito mundial, lideradas por los jefes de Estado y las instituciones mundiales, y con una acción coordinada por los sectores sanitario y agrícola, en colaboración con la industria alimentaria, grupos de activistas y organizaciones comunitarias.
Los gobiernos necesitan políticas estrechamente alineadas sobre el uso responsable de los medicamentos para la salud humana y animal, y nuevas normas sobre el uso de antibióticos en la agricultura y la producción de alimentos. Todos los gobiernos deberían poner en marcha urgentemente un enfoque sanitario unitario, con la coordinación estrecha de todos los agentes y sectores pertinentes.
En los últimos años varias en reuniones internacionales han sido tema de discusión25,26,27, de estas reuniones las organizaciones internacionales tales como la OMS, FAO y OIE dieron el primer paso de fijar planes de acción y directrices de cómo abordar la problemática de la resistencia a los antimicrobianos (en todas sus dimensiones) y de esta manera que los países puedan elaborar sus políticas nacionales.
Seguidamente se describen los diversos abordajes por parte de las tres organizaciones internacionales:
a) Plan de acción de la OMS
El objetivo general del plan de acción es garantizar, siempre que sea posible, la continuidad de la capacidad de tratar y prevenir enfermedades infecciosas con efectividad y seguridad, con medicamentos de calidad garantizada, utilizados de forma responsable y accesible para todos los que los necesitan.
Para lograr este objetivo general, han sido identificados cinco objetivos estratégicos. Estos se establecen a continuación con acciones correspondientes para los Estados Miembros, la Secretarías (incluidas acciones para la FAO, la OIE y la OMS en el marco colaboración), y organizaciones internacionales. Esperando que los países desarrollen sus propios planes de acción nacionales sobre la resistencia a los antimicrobianos en línea con el plan global.
Objetivo 1: mejorar la conciencia y comprensión de la resistencia a los antimicrobianos a través de comunicación efectiva, educación y entrenamiento
Se insta tomar medidas inmediatas para aumentar la conciencia con respecto a la resistencia a los antimicrobianos y promover el cambio de comportamiento, a través de los programas de comunicación pública que se dirigen a diferentes audiencias en: salud humana, la salud animal y la práctica agrícola, así como los consumidores.
La inclusión del uso de agentes antimicrobianos y la resistencia en el currículo escolar promoverá mejor comprensión y conciencia desde temprana edad.
Hacer que la resistencia antimicrobiana sea un componente central de educación profesional, entrenamiento, certificación, educación continua y desarrollo en la salud y sector veterinario y la práctica agrícola ayudará a garantizar la correcta comprensión y conciencia entre los profesionales.
Objetivo 2: Fortalecer el conocimiento y evidencia base a través de la vigilancia y Investigación.
Las acciones e inversiones para hacer frente a la resistencia a los antimicrobianos deben ser respaldadas por claros fundamentos de su beneficio y costo-efectividad. Los gobiernos nacionales, organizaciones intergubernamentales, agencias, profesionales, organizaciones no gubernamentales, industria y la academia tienen un papel importante en la generación de tales conocimientos y traducirlo a la práctica.
Entre los vacíos particularmente importantes en el conocimiento que deben ser llenos se incluyen varios puntos relacionados a la interacción con el medio ambiente se establece:
Información sobre: incidencia, prevalencia, rango a través de patógenos y patrones geográficos relacionados a la resistencia a los antimicrobianos, es necesario que se realice de manera accesible y oportuna para guiar el tratamiento de pacientes; informar a nivel local, nacional y acciones regionales; y para monitorear la efectividad de intervenciones.
Comprender cómo se desarrolla y se propaga la resistencia, incluyendo cómo la resistencia circula dentro y entre humanos y animales, a través de alimentos, agua y el medioambiente. Es importante para el desarrollo de nuevas herramientas, políticas y regulaciones para contrarrestar la resistencia.
Investigación para identificar alternativas no terapéuticas, usos de agentes antimicrobianos en la agricultura y acuicultura, incluido su uso para la promoción del crecimiento y protección de cultivos.
El Informe global de la OMS sobre la vigilancia de la resistencia antimicrobiana también reveló muchas lagunas en la información sobre resistencia antimicrobiana en patógenos de gran importancia en salud pública. Normas internacionales de armonización de la vigilancia nacional de la resistencia a los antimicrobianos y programas de seguimiento fueron adoptados por los miembros de la OIE en 2012, pero no hay normas internacionalmente acordadas para recopilación de datos e informes sobre la resistencia antibacteriana en la salud humana, y no hay normas de armonización en sectores médico, veterinario y agrícola. En adición, no hay un foro global para el intercambio rápido de información sobre la resistencia a los antimicrobianos.
En 2013, algunos Estados miembros de la Unión Europea publicaron una agenda de investigación estratégica sobre resistencia antimicrobiana a través de una iniciativa de programación conjunta. Esta iniciativa, que incluye algunos países fuera del Unión Europea, podría proporcionar un marco inicial para mayor desarrollo de una agenda de investigación estratégica global.
Objetivo 3: Reducir la incidencia de infecciones a través del saneamiento efectivo, higiene y medidas de prevención de infecciones.
Aunque el desarrollo de la resistencia en tales situaciones puede ser una consecuencia natural de uso necesario de antimicrobianos, medidas inadecuadas para prevenir y controlar la infección puede contribuir a la propagación de microorganismos resistentes a medicamentos antimicrobianos.
Mejores medidas de higiene y prevención de infecciones son esenciales para limitar el desarrollo y la propagación de infecciones resistentes a los antimicrobianos. Prevención efectiva de infecciones de transmisión sexual o la inyección de drogas, así como un mejor saneamiento, lavado de manos, la seguridad de los alimentos y el agua también debe ser componentes centrales de la prevención de enfermedades infecciosas.
Vacunación, cuando corresponda, como medida de prevención de infecciones, debe ser alentada. La inmunización puede reducir la resistencia a los antimicrobianos.
Las prácticas sustentables de cría, incluido el uso de vacunas, puede reducir las tasas de infección y la dependencia de los antibióticos, así como el riesgo de que los organismos resistentes a los antibióticos se difundan a través de la cadena alimentaria.
Objetivo 4: Optimizar el uso de medicamentos antimicrobianos en salud humana y animal
La evidencia de que la resistencia a los antimicrobianos es impulsada por el volumen de uso de agentes antimicrobianos es convincente.
El alto uso de antibióticos puede reflejar prescripción excesiva, fácil acceso a través de ventas sin receta, y más recientemente las ventas a través de Internet que están muy extendidas en muchos países. A pesar de las medidas adoptadas por algunos países, el uso de antibióticos en humanos, animales y agricultura sigue aumentando a nivel mundial. El aumento proyectado de la demanda para productos alimenticios de origen animal puede dar lugar a nuevos aumentos en uso de antibióticos.
Los datos sobre el uso de antibióticos se recogen y analizan en muchos países de ingresos altos y medianos. Mientras en los países de bajos ingresos, los datos existentes se relacionan a la falta de uso de antibióticos en los seres humanos en los puntos de atención médicos.
Un reconocimiento más amplio de los medicamentos antimicrobianos como un bien público es necesario para fortalecer la regulación de su distribución, calidad y uso, y alentar la inversión en investigación y desarrollo. En algunos casos, el gasto de la industria en promocionar productos es mayor que inversión gubernamental en la promoción del uso racional de medicamentos antimicrobianos o proporcionar información objetiva.
Las decisiones de recetar antibióticos rara vez se basan en diagnósticos definitivos. Diagnóstico efectivo, rápido y de bajo costo se necesitan herramientas para guiar el uso óptimo de antibióticos en medicina humana y animal, y tales herramientas deberían ser fácilmente integradas en clínica, farmacia y veterinaria prácticas. Prescripción y dispensación basadas en la evidencia debería ser el estándar de cuidado.
La regulación del uso de agentes antimicrobianos es inadecuada o mal aplicada en muchas áreas, como ventas por internet y sin receta. Debilidades relacionadas que contribuyen al desarrollo de la resistencia antimicrobiana incluyen pobres el cumplimiento del paciente y del proveedor de atención médica, la prevalencia de medicamentos de calidad inferior para humanos y veterinarios uso inadecuado y no regulado de antimicrobianos agentes en agricultura
Objetivo 5: Desarrollar el costo económico para la inversión sostenible teniendo en cuenta las necesidades de todos los países y aumentar la inversión en nuevas medicinas, herramientas de diagnóstico, vacunas y otras intervenciones
Promover la participación de los ciudadanos en la vigilancia de antimicrobianos en el medio ambiente.
b) Plan global FAO
La FAO en su trigésima novena Conferencia (junio de 2015) adoptó la Resolución 4/2015 sobre la RAM, en la que reconoce ser una amenaza cada vez más peligrosa para la salud pública y la producción sostenible de alimentos, además de una respuesta eficaz que debe involucrar a todos los sectores del gobierno y la sociedad 23.
Para la aplicación de la Resolución 4/20151, el Plan de acción de la FAO sobre la RAM se debe abordar cuatro esferas de trabajo principales:
* Mejorar la conciencia sobre la RAM y las amenazas conexas;
* Desarrollar la capacidad de vigilancia y seguimiento de la RAM y de la utilización de los mismos (UAM) en la alimentación y la agricultura;
* Fortalecer la gobernanza relacionada con el UAM y la RAM en la alimentación y la agricultura;
* Promocionar las buenas prácticas en los sistemas alimentarios y agrícolas, y el uso prudente de los antimicrobianos.
c) Plan global desde la perspectiva OIE
La OIE anima a hacer un uso responsable y prudente de los antimicrobianos en los animales terrestres, de tal forma que se preserve su eficacia terapéutica y que se puedan seguir utilizando sin riesgos para los animales y para el hombre.
La OIE elaboró normas internacionales sobre la resistencia a los antimicrobianos y el control de las cantidades de antimicrobianos que se utilizan en la producción animal para facilitar a los Países Miembros métodos que les permitan determinar, de forma adecuada, el riesgo de aparición o de propagación de bacterias resistentes como consecuencia del uso de agentes antimicrobianos en los animales que se crían para el consumo humano 28,29.
Por otro lado, la OIE ha tomado la iniciativa de constituir una base de datos mundial de los agentes antimicrobianos destinados a ser utilizados en los animales 30. Se considera este logro como un hito importante en los esfuerzos mundiales por contener la resistencia a los antimicrobianos. La búsqueda de datos se basa en:
Llevar el seguimiento del tipo y uso de productos antimicrobianos, dar apoyo a los Países Miembros en la implementación del Capítulo 6.8. del Código Sanitario para los Animales Terrestres 31, y el Capítulo 6.3. del Código Sanitario para los Animales Acuáticos32, cuantificar las tendencias a lo largo del tiempo, hacer un rastreo de la circulación y los modelos de utilización a escala mundial, valuar la calidad y autenticidad de los productos antimicrobianos que se utilizan.
El formulario para el envío de los datos y los documentos de apoyo fueron elaborados por el Grupo ad hoc de la OIE sobre Resistencia a los Agentes Antimicrobianos, aprobados por la Comisión Científica para las Enfermedades Animales y puestos a prueba por los Países Miembros. Cada año, sucesivo a la colecta de datos, proporciona retroalimentación valiosa por parte de los Países Miembros para mejorar el formulario, que es adoptado por el mismo proceso. A la fecha ya se disponen publicados dos informes referidos al uso mundial de los agentes antimicrobianos en los animales en el año 2016 y el 2017, y se encuentra en elaboración el informe del 2018 30,33.
CONCLUSIONES
La resistencia a los antimicrobianos representa un problema emergente de interés mundial. El exceso y el mal uso de los antibióticos en la ganadería, la acuicultura y los cultivos contribuyen a la resistencia a los antibióticos y a su propagación en el medio ambiente, la cadena alimentaria y los seres humanos. Esto está comprometiendo nuestra capacidad para tratar las enfermedades infecciosas y socavando muchos avances en la medicina. Desde hace años se estudia y se aborda dicho tema, tratando de optimizar acciones que reduzcan el impacto.
En el afán de cubrir y dar atención a todas las aristas de esta problemática y dada la amplia utilización de los antibióticos en diferentes sectores, se llega a la conclusión de abordar la resistencia antimicrobiana bajo el enfoque UNA SALUD, esta perspectiva bastante acertada permite visualizar todos los aspectos integradores.
Entre uno de estos aspectos integradores se enfoca la atención al medio ambiente, el ecosistema en donde habitamos y convivimos con las bacterias en donde somos parte de un todo; formando parte de los elementos bióticos y que nos desenvolvemos con los elementos abióticos.
Nuestras actividades y entre ellas la utilización de antimicrobianos lleva de manera hasta casi obligada al vertido de estos antimicrobianos al medio ambiente ya sea por medio del agua, desechos, lodo, etc.
Es de importancia vital conocer y delimitar el posible impacto de la presencia de concentraciones de antibióticos en el medio ambiente. Teniendo en cuenta este punto resulta fundamental la investigación concerniente a este punto para luego sugerir métodos de mitigación adecuados a nuestro medio.
Todo esto aportará posibles soluciones que se sumarán a las normas internacionales sobre el uso responsable de los antibióticos y las directrices establecidas por la OIE, la FAO y la OMS.














