INTRODUCCIÓN
La pancitopenia es una importante entidad clínico-hematológica encontrada en la práctica clínica diaria. Pueden ser ocasionada por un gran número de procesos patológicos que pueden involucrar ya sea en forma primaria o secundaria a la médula ósea (aplasia, mielodisplasia, mieloptisis, hematopoyesis ineficaz) o ser debida a un aumento de su destrucción celular a través de un sistema retículo endotelial hipertrofiado1-3.
La fiebre en individuos sanos no necesariamente indica una enfermedad grave, pero en los pacientes con neutropenia puede anunciar la gestación de un proceso infeccioso que pudiere ser causa de morbimortalidad en pacientes oncohematológicos. Los sujetos con más riesgo de desarrollar neutropenia febril incluyen aquellos que padecen algún tipo de cáncer hematológico en tratamiento quimioterápico, aquellos con infecciones inmunosupresoras (VIH) o individuos con otros estados de inmunodeficiencia, ya sean congénitos o adquiridos4.La severidad de la neutropenia, la fiebre y las patologías subyacentes determinan la evolución y el pronóstico de estos pacientes. Por ello es imperativo identificar la etiopatogenia en estos casos e implementar oportunamente el tratamiento apropiado5.
La neutropenia febril se define como un recuento absoluto de neutrófilos menor a 1.500 células/μL, en un paciente donde se constata una temperatura oral superior a 38° C por más de 1 hora. Se considera neutropenia grave al recuento <500 cél/uL, moderada entre 500 - 1.000 cél/uL y leve entre 1.000 - 1.500 cél/uL6-9.
En estos pacientes son muy frecuentes las infecciones por bacterias, hongos y más raramente por virus, siendo los primeros los agentes etiológicos más frecuentemente involucrados en las fases iniciales de la neutropenia febril. Es común aislar en ellos tanto bacilos gram negativos como cocos gram positivos. Por otro lado, los hongos son infrecuentes como agentes de infección primaria, salvo Candida sp.10.
La mitad de estos pacientes neutropénicos tiene una infección establecida u oculta, razón por la cual desde los años 60 se estableció la terapia empírica con antimicrobianos de amplio espectro. Con esta antibioticoterapia se ha logrado disminuir la mortalidad entre 7 y 39 %, según diferentes series en adultos y entre 0,6 a 7,5 % en niños. Pero a pesar de esta mejoría, la mortalidad sigue siendo elevada, dependiendo de múltiples factores11,12. El retraso en el inicio del tratamiento antibiótico se relaciona con una mortalidad de hasta 70 %12,13. Si no se produjeron infecciones, complicaciones o se superaron las mismas, el tiempo promedio de recuperación de los neutrófilos en las leucosis oscila entre 18 y 22 días, dependiendo de la enfermedad de base y el tipo de quimioterápicos14.
Se han propuesto diferentes modelos para predecir el riesgo de complicaciones en pacientes con neutropenia febril: la escala de Talcott 15, la de la Asociación multinacional para cuidados asistenciales en cáncer (MASCC, por sus siglas en inglés) 16 y Clinical Index of Stable Febrile Neutropenia (CISNE) 17. Cada una difiere en el enfoque clínico y tienen variada sensiblidad y especificidad para predecir la morbimortalidad.
A nivel nacional existen escasas investigaciones que ahonden sobre los pacientes con neutropenia febril. Un estudio sobre pacientes neutropénicos informó una mortalidad global de 17,1 % pero no discriminó otros eventos adversos ni tomó en cuenta la gravedad de los afectados18.
Los objetivos del estudio fueron determinar los desenlaces en pacientes neutropénicos con y sin fiebre (mortalidad, estancia hospitalaria y complicaciones nosocomiales) de pacientes adultos internados en el Departamento de Medicina Interna del Hospital Nacional, Itauguá-Paraguay, entre los años 2017 y 2019. Además, describir las características sociodemográficas y las características clínicas de los pacientes con neutropenia.
METODOLOGÍA
Se aplicó un diseño observacional de cohortes, temporalmente retrospectivo, en pacientes varones y mujeres, adultos, con diagnóstico laboratorial de neutropenia (<1.500 neutrófilos/uL) al momento del ingreso, hospitalizados en el Departamento de Medicina Interna del Hospital Nacional (Itauguá, Paraguay) entre los años 2017 y 2019. La cohorte 1 se constituyó con pacientes con fiebre mayor a 37,5° C objetivada en 3 ocasiones durante la hospitalización. La cohorte 2 se conformó con pacientes neutropénicos sin fiebre. Fueron excluidos aquellos pacientes con duración de la internación menor a 48 horas y los expedientes incompletos.
Se aplicó un muestreo no probabilístico de casos consecutivos. La variable independiente fue la presencia o ausencia de fiebre. Las dependientes fueron: mortalidad, días de internación, complicaciones (infecciones nosocomiales, hemorragias, injuria renal, accidente cerebrovascular). Otras variables medidas fueron las demográficas (edad, sexo, procedencia), hemograma, gravedad de la neutropenia19 y el índice MASCC, que se calculó acorde a criterios publicados 20,18.
Las variables fueron extraídas de los expedientes médicos y registradas en planilla electrónica. Luego fueron sometidas a estadística descriptiva y analítica con el programa Epi Info 7©. Para calcular el RR (IC 95 %) se aplicaron las pruebas chi cuadrado y t de Student. Asumiendo una hipótesis nula como la falta de diferencia en la proporción de mortalidad entre ambas cohortes, se consideró significativa toda p <0,05.
Para calcular el tamaño de muestra se utilizó el programa estadístico Epi Info 7©. Se esperó una mortalidad de 20 % en la cohorte 1. Para una precisión 15 %, alfa 5 %, beta 20 %, IC 95 %, el tamaño mínimo por cohorte fue de 76 sujetos.
Aspectos éticos: fueron contemplados y respetados los criterios de confidencialidad acerca del manejo de los datos médicos. Todos los pacientes fueron tratados con los protocolos vigentes en el Departamento de Medicina Interna. Este estudio fue aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad Nacional de Itapúa (Paraguay). No existen conflictos de interés comercial.
RESULTADOS
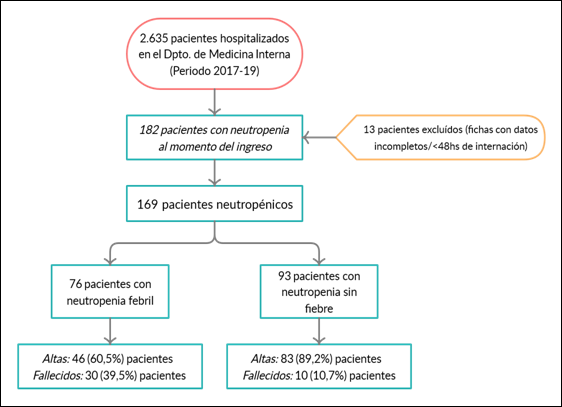
Se estudiaron 169 pacientes que cumplían con los criterios de inclusión (Gráfico 1).
La muestra estuvo constituida por 82 hombres (48,5 %) y 87 mujeres (51,4 %). La media de edad fue 44 ± 20 años. Los pacientes procedían del Departamento Central (36,6 %), Cordillera (14,7 %), Paraguarí (10,1 %), Caazapá (8,3 %), San Pedro (6,5 %), Caaguazú (5,6 %) y otros Departamentos (18,3 %).
Las etiologías de la neutropenia fueron: neoplasias hematológicas (65 %), aplasia medular (12 %), lupus eritematoso sistémico (2 %), sida (1 %), leishmaniosis visceral (1 %), otras (19 %). Los focos infecciosos fueron detectados al ingreso en 30 pacientes: vías respiratorias bajas 17 (56 %), tubo digestivo 5 (16 %), herpes zoster 3 (10 %), celulitis 2 (6 %) y 1 (3 %) de vías urinarias bajas, amígdalas y vesícula biliar, cada uno.
Valorando la gravedad de la neutropenia al ingreso, 50 (30 %) pacientes presentaron neutropenia grave (<500 cél/uL), 36 (21 %) neutropenia moderada (<1.000 cél/uL), 83 (49 %) neutropenia leve (<1.500 cél/uL).
Considerando la temperatura al ingreso, se encontraron 76 (45 %) pacientes con fiebre (cohorte 1) y 93 (55 %) pacientes apiréticos (cohorte 2). Sus características demográficas, laboratoriales y clínicas se detallan en Tabla 1.
Tabla 1: Características demográficas, laboratoriales y clínicas de pacientes con neutropenia (n = 169)
| Características | Cohorte (con fiebre) | Cohorte 1 (sin fiebre) | Valor p |
|---|---|---|---|
| Sexo masculino (n) | 45 | 37 | 0,01a |
| Sexo femenino (n) | 31 | 56 | |
| Edad media (años) | 42±20 | 49±19 | 0,02b |
| Neutropenia moderada-grave* | 47 | 39 | 0,01a |
| Neutropenia leve** | 29 | 54 | |
| Hemoglobina (g/dL) | 7,7 ± 1,8 | 8,7 ± 2,3 | 0,01b |
| Plaquetas (mm3) | 71.000 ± 64.000 | 147.000 ± 118.000 | 0,01b |
| MASCC alto riesgo*** | 76 | 34 | 0,001a |
| MASCC bajo riesgo*** | 0 | 59 |
*Neutropenia moderada-grave <1.000cél/uL**Neutropenia leve <1.500 cél/uL
aprueba chi cuadrado bpruebaKruskall Wallis
***MASCC: Asociación multinacional para cuidados asistenciales en cáncer16,18
Todos fueron tratados con los protocolos respectivos y observados por un tiempo medio de internación de 17 ± 10 días. La mortalidad, la aparición de complicaciones intrahospitalarias y la duración de la internación fueron mayores en la cohorte 1 (Tabla 2).
Tabla 2: Morbimortalidad de pacientes neutropénicos en relación la presencia de fiebre (n = 169)
| Desenlaces | Cohorte 1 (n 76) | Cohorte 2 (n 93) | RR (IC 95 %) | Valor p |
|---|---|---|---|---|
| Óbito | 30 (39,5%) | 10 (10,7%) | 2,1 (1,5-2,8) | <0,001* |
| Complicaciones | 57 (75%) | 27 (29%) | 3,0 (1,9-4,6) | <0,001* |
| Estancia hospitalaria | 20 ± 10 días | 15 ± 10 días | 0,004** |
*prueba chi cuadrado **prueba t Student
En el análisis estratificado, los óbitos pertenecían todos (100 %) al grupo MASCC de alto riesgo y predominaron en sujetos con neutropenia severa-moderada (80 % vs 70 %), pero no se relacionaron estadísticamente al sexo ni a la edad.
Las complicaciones más frecuentes estaban asociadas a las patologías oncohematológicas y a infecciones nosocomiales (Tabla 3).
DISCUSIÓN
Si bien ambas cohortes difieren estadísticamente en cuanto a las características demográficas, laboratoriales y de riesgo clínico, permitieron aplicar el análisis de la frecuencia de eventos adversos: morbimortalidad y estancia hospitalaria. Todas estas complicaciones fueron más severas cuando el paciente ingresaba con fiebre. Además, la mortalidad se observó en 100 %del subgrupo con índice MASCC de alto riesgo. Por todo ello se puede inferir que la fiebre en el neutropénico se asocia a las complicaciones descritas.
La fiebre, per se, es un criterio de gravedad del índice MASCC. La sensibilidad de este índice oscila, según diversos autores, entre 71 y 100% para predecir efectos adversos16.A pesar esta elevada efectividad, tiene sus debilidades: no toma en cuenta el sitio de infección, el grado de conciencia del paciente, el nivel de trombocitopenia, la saturación de O2 arterial, el daño renal, los niveles de procalcitonina y las necesidades de intubación con necesidad de ingreso a terapia intensiva. Y lo más importante, no es capaz de predecir complicaciones en pacientes afebriles y hemodinámicamente estables21. Por todo esto, su utilidad es más bien para identificar al paciente de bajo riesgo y permitir su tratamiento ambulatorio16,19. Todos estos factores citados apoyan nuestra hipótesis de la influencia negativa de la fiebre en la evolución de los neutropénicos.
Otra escala usada actualmente para estadificar el riesgo de complicaciones de los pacientes neutropénicos es CISNE pero fue diseñado para portadores de tumores sólidos y sólo febriles. Por dichos motivos no fue utilizada en este estudio17,21,22.
La mortalidad del neutropénico febril se relaciona con la gravedad y duración del recuento de neutrófilos, la presencia de focos infecciosos respiratorios y gastrointestinales, el aislamiento de bacterias gram negativas y hongos, la edad añosa y la presencia de comorbilidades17,23. La mortalidad es >50 % al aparecer la fiebre y dejando la neutropenia a su evolución natural, pero decrece al iniciar antimicrobianos25.
En las cohortes de este estudio la mortalidad osciló entre 10 y 39 %. La mortalidad reportada en diversas publicaciones es variable:11,2 %26,9-12 %21,14 %24, 15 %19, 6,5 - 20 %16, 20 %27, 50 %28,53 %23, pero todas se basan en sujetos febriles, por lo que estos valores no pueden servir de comparación para nuestras cohortes.
La estancia hospitalaria de pacientes neutropénicos febriles en un hospital de Tailandia tuvo una mediana de 9 días. Sólo 31 % estuvo internado menos de 5 días. En este reporte, estadía prolongada se asoció a las leucemias agudas y la presencia de complicaciones24.En una serie de pacientes con cáncer de un hospital de California, EEUU, que desarrollaron neutropenia post quimioterapia, la media de internación fue 8 días28. En nuestra serie, el tiempo medio de internación fue mucho más prolongado, tal vez por la heterogeneidad demográfica y clínica de los pacientes. Un estudio realizado en nuestro Servicio reveló que la mediana de internación de pacientes con elevada morbilidad es 10 días29.La estancia hospitalaria prolongada se asocia a colitis por C. difficile, selección de cepas bacterianas resistentes a los antibióticos, toxicidad medicamentosa, reacciones alérgicas, interacciones farmacológicas, adquisición de infecciones nosocomiales, exposición a errores médicos, infecciones asociadas a catéter, tromboembolismo y sobrecostos hospitalarios 30.La duración de la internación en nuestro Servicio deberá estudiarse próximamente porque, según un metaanálisis, muchos pacientes neutropénicos pueden seguir su tratamiento ambulatoriamente31.
Las complicaciones ocurren en 25-30 % de los neutropénicos febriles portadores de tumores sólidos21. Las complicaciones infecciosas y hemorrágicas observadas en esta investigación son similares a las descritas por otros autores y están relacionadas generalmente a la pancitopenia, como las hemorragias por plaquetopenia16,17.
La neumonía es la complicación infecciosa más común en nuestra serie y en diversos reportes. Calik et al. la describen en 24 % y las infecciones urinarias en 4,3 %, aunque la suma de infecciones de piel, mucosas y accesos venosos son las más frecuentes (50 %)23.Todos estos focos infecciosos coinciden con sitios anatómicos normalmente colonizados.
El efecto de los factores estimulantes de las colonias de granulocitos no fue evaluado en nuestro estudio porque también fueron incluidos pacientes sin fiebre y la recomendación de su uso es en aquellos febriles 32-34.
Las debilidades de esta investigación fueron el muestreo monocéntrico y no aleatorizado. Tampoco se determinaron los aislamientos microbianos, aspecto fundamental pues la antibioticoterapia dirigida tiene mucho mejor resultado que la empírica23,35 aunque es sabido la baja frecuencia de aislamiento de gérmenes en los neutropénicos: 13,5 %26, 14 % 19, 25 - 42 % 16,23.
Como fortaleza se menciona que esta investigación utilizó una cohorte de neutropénicos sin fiebre, cuando todas las publicaciones se basan en la experiencia de pacientes febriles y no posibilitaban, por ende, calcular los efectos adversos relacionados al aumento de temperatura27.
Otra ventaja de este estudio es la gran cantidad de casos incluidos. El Hospital Nacional es un centro de referencia de patologías complejas y dispone de una unidad oncohematológica. Los datos aportados por este estudio son útiles para cuantificar los resultados terapéuticos observados diariamente. En base a estos hallazgos se plantean nuevas investigaciones prospectivas donde se puedan incorporar variables bacteriológicas, medir el índice de comorbilidad de Charlson29para agrupar a los sujetos y considerar un seguimiento ambulatorio pues muchos pacientes no retornan para su control.
Sería interesante en futuras investigaciones evaluar los costos directos que genera la fiebre en los neutropénicos. En Tailandia cada paciente con esta patología cuesta 1122 USD24. Tampoco existe experiencia en nuestro centro del uso de marcadores inflamatorios como la procalcitonina y proteina C reactiva en predicción de bacteriemia durante la neutropenia, tema a investigar próximamente en nuestro medio24,36.La resistencia a los antimicrobianos de nuestro centro hospitalario es otro aspecto importante a evaluar, dado el uso empírico de los antibióticos ante la fiebre del neutropénico25,37.
CONCLUSIÓN
La edad media fue 44 ± 20 años, hubo leve predominio del sexo femenino 51,4 %. Lasetiologías más frecuentes fueron las neoplasias hematológicas 65 % y la aplasia medular 12 %.
La cohorte con fiebre se constituyó con 76 sujetos, tuvo una media de internación de 20 ± 10 días, complicaciones en 75 % y mortalidad 30,9 %. La cohorte sin fiebre se conformó con 96 sujetos, tuvo una media de internación de 15 ± 10 días, complicaciones en 75 % y mortalidad 10,7 %. Las complicaciones más frecuentes fueron el desarrollo de pancitopenia 25 % y neumonía nosocomial 15 %.