INTRODUCCIÓN
La resistencia actual de los microorganismos a los antimicrobianos representa un serio problema de salud en todo el mundo. Se realizan muchas investigaciones en todos los países, sobre todo para conocer los mecanismos y causas que ocasionan esta resistencia y el desarrollo de nuevos productos farmacéuticos para obtener mejores resultados terapéuticos. Pero el uso indiscriminado e indebido de estos fármacos por el hombre, constituyen las principales causas de la gravedad de la situación que hoy se presenta. Los profesionales de la salud de diferentes disciplinas deben estar actualizados sobre los nuevos estándares de tratamiento y sobre el uso de nuevos y viejos antimicrobianos.
El incremento de la resistencia microbiana por la presión selectiva que representa la utilización de antibióticos a gran escala, sobre todo en los hospitales, ha permitido cepas con mecanismos de resistencia que, en muchas ocasiones, dejan prácticamente sin alternativas para el tratamiento de las infecciones. En la actualidad existe multirresistencia en gran número de gérmenes. La resistencia a los antimicrobianos reduce las posibilidades de tratamiento eficaz de enfermedades, prolonga el tiempo de agonía de los enfermos con la consecuente utilización de medicamentos más costosos, además de alargar el tiempo de hospitalización y aumentar el riesgo de mortalidad (1.
En octubre de 2015, la OMS puso en marcha el Sistema Mundial de Vigilancia de la Resistencia a los Antimicrobianos, denominado GLASS por sus siglas en inglés. Para ello, trabajó estrechamente con sus centros colaboradores y con las redes existentes de vigilancia de esta resistencia, y se basó en su propia experiencia con otros programas de vigilancia.
Se ha consensuado la necesidad de un plan de acción global para combatir la resistencia a antimicrobianos, que involucre a países en todas las regiones y que apunte a concientizar y educar sobre la resistencia antimicrobiana, optimizar el uso de los antimicrobianos, reducir la incidencia de la infección hospitalaria y la diseminación de los microorganismos resistentes y asegurar una sostenible inversión para la lucha contra la resistencia antimicrobiana (1.
OBJETIVOS
Determinar el perfil de resistencia a los antimicrobianos, de los principales microorganismos aislados de muestras clínicas de pacientes hospitalizados en el Hospital Nacional, en el año 2017.
METODOLOGÍA
Diseño: estudio observacional descriptivo retrospectivo, de corte transversal.
Población de estudio: 1544 aislamientos bacterianos de muestras clínicas (sangre, catéter, orina, muestras de origen respiratorio, colecciones purulentas) de pacientes de todas las edades, que fueron enviadas al Servicio de Microbiología de enero a diciembre 2017.
Criterios de inclusión: fueron incluidos todos los aislamientos provenientes de pacientes hospitalizados en el Hospital Nacional durante el periodo de estudio.
Criterios de exclusión: fueron excluidos del análisis los aislamientos provenientes de estudios de portación/colonización, y aquellos con fuerte indicio de ser microbiota contaminante. Se consideró como contaminante el crecimiento en un solo hemocultivo de organismos considerados como microbiota de piel
(S. epidermidis, Corynebacterium sp, Bacillus sp)
Muestreo: No probabilístico, de casos consecutivos.
Variables: edad, servicio de internación, cepas aisladas, antibióticos.
Instrumento de medición
Aspectos éticos: se mantuvo el anonimato de los sujetos del estudio, no se discriminó a los pacientes por raza o sexo. Debido a que no se realizó ninguna intervención sobre los pacientes, no se requirió consentimiento informado firmado. Los autores declaran que no existen conflictos de interés comercial.
Control de calidad y análisis estadístico
Para pruebas de identificación y ensayos de susceptibilidad antimicrobiana se utilizaron como control de calidad las cepas ATCC® (American Type Culture Collection) de las especies Staphylococcus aureus (ATCC® 29213), E. coli (ATCC®25922) y Pseudomonas aeruginosa (ATCC® 27853).
Para el análisis de los datos se utilizó el software WHONET 5.6 para la vigilancia de resistencia a los antimicrobianos (World Health Organization).
RESULTADOS
Durante el periodo de estudio se detectaron 1544 cepas de microorganismos aislados en pacientes hospitalizados.
La prevalencia de microorganismos según especie bacteriana, sin discriminar los servicios de procedencia (Gráfico 1).
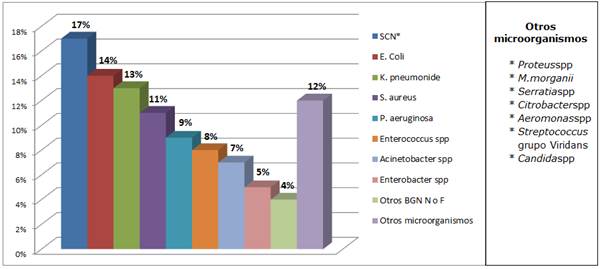
Gráfico 1 Total de microorganismos en pacientes hospitalizados en el Hospital Nacional. Enero - diciembre 2017. N=1544
Si se considera el análisis por servicios de internación y por tipo de muestra clínica, para el servicio de Clínica Médica se obtuvo un total de 148 aislamientos en muestras de hemocultivos. Con la siguiente distribución por especies bacterianas: Staphylococcus spp. Coagulasa Negativa, 28% (de los cuales S. epidermidis se encuentra en primer lugar con el 41% de prevalencia en este grupo de bacterias), seguido por Enterococcus spp con el 16%, S. aureus 12%, Acinetobacter spp 9%, E. coli 7%, K. pneumoniae 6%, entre los más frecuentes.
Considerando la relevancia de los estafilococos coagulasa negativa en este tipo de muestras, como así también en los catéteres de vía central, en la Tabla 1 se presenta la resistencia de este grupo bacteriano frente a los antibióticos testados.
Tabla 1: Perfil de Resistencia de Staphylococcus spp. coagulasa negativa en sangre y punta de catéter - Clínica Médica. Hospital Nacional, enero a diciembre 2017 (n=50)
| Antibiótico | Porcentaje de resistencia |
|---|---|
| Oxacilina | 96% |
| Gentamicina | 36% |
| Rifampicina | 46% |
| Ciprofloxacina | 90% |
| Tetraciclina | 6% |
| Cotrimoxazol | 68% |
| Eritromicina | 92% |
| Vancomicina | 0% |
*ECN: Estafilococos coagulasa negativa
Fuente: Base WHONET OPS/OMS 2017 - Hospital Nacional
Comparativamente, los aislamientos de S. aureus (que ocupan el tercer lugar en prevalencia en hemocultivos de este servicio asistencial), muestran una menor resistencia a todas las familias de antibióticos. Así, la resistencia a la meticilina para S. aureus aislados en sangre y punta de catéter en el servicio de Clínica Médica, es del 52%.
En cuanto a la frecuencia de microorganismos en muestras de orina del servicio de Clínica Médica (Gráfico 2).
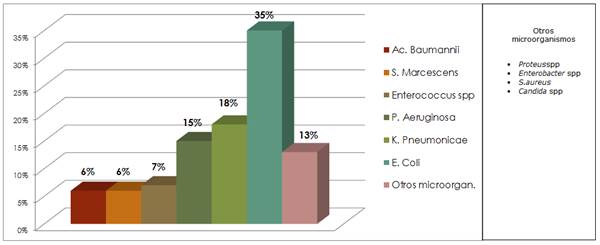
Gráfico 2 Microorganismos aislados de muestras de orina en Clínica Médica. Enero a diciembre 2017 (n=116).
Como es frecuente, en este tipo de muestras E. coli ocupa el primer lugar en prevalencia. En la Tabla 2 se detalla el perfil de Resistencia de estos aislamientos en este servicio de internación.
Tabla 2 Perfil de Resistencia de E. coli en urocultivo. Clínica Médica - Hospital Nacional. Enero a diciembre 2017 (n = 41)
| Antibiótico | Porcentaje de resistencia |
|---|---|
| Ampicilina/sulbactam | 73% |
| Piperacilina/tazobactam | 24% |
| Cefalosporinas 1G | 54% |
| Cefalosporinas 2G | 44% |
| Cefalosporinas 3G | 44% |
| Cotrimoxazol | 54% |
| Ciprofloxacina/Norfloxacina | 59% |
| Gentamicina | 29% |
| Nitrofurantoina | 0% |
| Carbapenemes | 5% |
Fuente: Base WHONET OPS/OMS 2017 - Hospital Nacional
En E. coli la producción de BLEE (Beta Lactamasa de Espectro Extendido) fue del 34%.
Por otro lado, encontramos entre estos aislamientos un 5% (2/41) que presenta resistencia a carbapenems (imipenem/meropenem/ertapenem). La resistencia en estos aislamientos fue debida a la producción de carbapenemasa tipo KPC en un aislamiento, y en el otro la resistencia se debe probablemente a impermeabilidad.
En K. pneumoniae la producción de BLEE alcanza el 60% y la resistencia a carbapenems fue del 34%, en 67 aislamientos de todas las muestras de Clínica Médica.
En este grupo de aislamientos citados previamente, se ha encontrado 2.4% de resistencia a Colistin en E. coli y 6% de resistencia en K. pneumoniae.
Para muestras de origen respiratorio en las salas de Clínica Médica, de 185 aislamientos, en primer lugar se obtuvo A. baumannii (16%) y en segundo lugar K. pneumoniae (14%). Los aislamientos de A. baumannii de las muestras respiratorias en este servicio presentaron 97% de resistencia a carbapenems.
Con respecto a la Unidad de Cuidados Intensivos de Adultos (UCIA), la frecuencia de microorganismos de hemocultivos es encabezada igualmente por estafilococos coagulasa negativa, en forma predominante por S. epidermidis, y la resistencia en este grupo es similar a la observada en el Servicio de Clínica Médica, alcanzando un 80% de resistencia a meticilina.
En el Gráfico 3 se observa la distribución de microorganismos en muestras respiratorias del Servicio de UCIA.
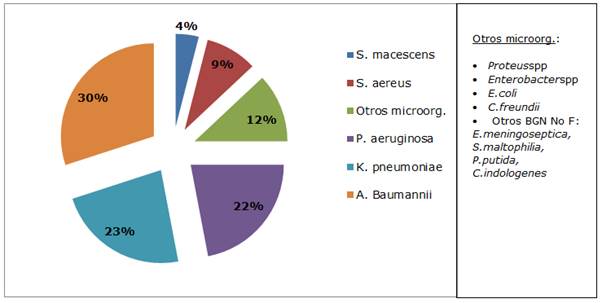
Gráfico 3 Microorganismos aislados de materiales respiratorios en Terapia Intensiva de adultos. Hospital Nacional. Enero a diciembre 2017 (n 171).
Como se puede observar, Acinetobacter baumannii es el microorganismo aislado con mayor frecuencia en muestras de origen respiratorio. En la Tabla 3 se presenta el perfil de resistencia del mismo.
Tabla 3 Perfil de resistencia de A. baumannii en materiales respiratorios de UCIA. Hospital Nacional. Enero a diciembre 2017 (n = 52)
| Antibiótico | Porcentaje de resistencia |
|---|---|
| Ampicilina/Sulbactam | 90% |
| Piperacilina/Tazobactam | 96% |
| Ceftazidima | 87% |
| Imipenem | 96% |
| Meropenem | 96% |
| Cotrimoxazol | 94% |
| Ciprofloxacina | 96% |
| Gentamicina | 48% |
| Tigeciclina | 0% |
| Colistin | 0% |
Fuente: Base WHONET OPS/OMS 2017 - Hospital Nacional
En cuanto a la frecuencia de microorganismos en muestras de orina de UCIA, en primer lugar se encuentra K. pneumoniae (18%), seguido por E. coli (15%) y A. baumannii (14%), entre los principales. De estos aislamientos, K. pneumoniae presentó 63% de producción de BLEE y 44% de resistencia a carbapenems.
En la Tabla 4 se presenta la situación de los microorganismos productores de carbapenemasas en UCIA.
Tabla 4 Microorganismos productores de Carbapenemasas en Terapia Intensiva de adultos, Hospital Nacional. Enero a diciembre 2017
| Microorganismo | No. de aislamientos con carbapenemasa | No. de aislamientos testados | Porcentaje de aislamientos con producción de carbapenemasa | Tipo de carbapenemasa |
|---|---|---|---|---|
| K. pneumoniae | 21 | 75 | 28 % | KPC (n=17); MBL (n=4) |
| A. baumannii | 4 | 93 | 4 % | MBL(2); OXA (1); Combinación de OXA + NDM (1) |
| P. aeruginosa | 1 | 61 | 2 % | MBL |
| S. marcescens | 1 | 16 | 6 % | KPC |
Fuente: Base WHONET OPS/OMS 2017 - Hospital Nacional
En cuanto a los servicios de Pediatría, evaluando la frecuencia de microorganismos aislados en hemocultivos de Neonatología encontramos la distribución que se observa en el Gráfico 4.
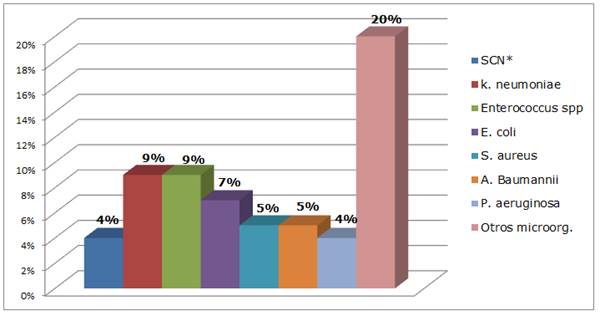
Gráfico 4 Microorganismos aislados de hemocultivos en salas de Neonatología. Hospital Nacional. Enero a diciembre 2017
La resistencia a meticilina encontrada en los estafilococos coagulasa-negativa en hemocultivos de Neonatología fue del 87%.
En el servicio de Terapia intensiva pediátrica (UCIP) se evaluó la resistencia a meticilina en aislamientos de S. aureus procedentes de todas las muestras clínicas (el 33% de los aislamientos procedieron de hemocultivos) y la resistencia fue del 76%.
La frecuencia de microorganismos por muestras en el servicio de UCIP fue la siguiente: para un total de 63 aislamientos obtenidos de hemocultivos, el primer lugar corresponde a ECN (25%), seguido por S. aureus (24%) y P. aeruginosa (16%), entre los más relevantes. En las muestras de origen respiratorio de este servicio, P. aeruginosa ocupa el primer lugar en frecuencia, representando el 35% de 40 aislamientos obtenidos. De estos aislamientos de P. aeruginosa, el 14% presenta resistencia a ceftazidima y el 28% resistencia a carbapenems.
DISCUSIÓN
La elevada resistencia antimicrobiana encontrada en este análisis es un factor común en la mayoría de los hospitales de nuestro país y en países vecinos. Es preocupante la resistencia a antimicrobianos en los aislamientos de K. pneumoniae.
En Argentina, el porcentaje de cepas de K. pneumoniae productoras de KPC en el año 2013 fue del 7% a nivel país, si bien los porcentajes varían entre hospitales y entre regiones geográficas (desde menos del 1% a cerca del 10%)2.Y ya en aquel momento declaraban el creciente aumento en la incidencia.
Un hospital en la ciudad de Nueva York reporto un aumentó en el porcentaje de K. pneumoniae resistentes a carbapenems de 9% en 2002 al 18% en 2004, y en 2008 esta cifra saltó al 38%3.
De acuerdo a datos proporcionados por el Laboratorio Central de Salud Pública de Paraguay, como centro coordinador de la Vigilancia de la resistencia antimicrobiana a nivel país, en el año 2015 la resistencia a carbapenems en K. pneumoniae se encontraba entre el 7 y el 14% (no especifica producción de KPC).
Como se puede observar en el análisis presentado, este porcentaje de producción de KPC en aislamientos de K. pneumoniae de nuestro hospital es mucho mayor en algunos servicios, como en Terapia Intensiva de adultos donde se registró un 28%. Sin embargo, se debe tener presente que este servicio recibe pacientes previamente tratados provenientes de otros servicios de internación y de otros centros hospitalarios, en los cuales la selección de aislamientos resistentes es frecuente.
Hacemos referencia en especial a la resistencia en K. pneumoniae, debido al hecho de que, entre las cepas productoras de KPC, ocupa el primer lugar en nuestro hospital y es uno de los principales microorganismos causantes de infecciones asociadas a la atención en salud en la región (20-30% de las causas de neumonía nosocomial y uno de los principales en bacteriemia intrahospitalaria)4, sin embargo es bien sabido que esta resistencia a carbapenems por producción de carbapenemasas plasmídicas (KPC, MBL, etc.) es transferible intra e inter especies bacterianas, no sólo entre enterobacterias sino también en otros bacilos gram negativos tales como P. aeruginosa y Acinetobacter spp, lo cual es un hecho en nuestra institución (Tabla 4).
Klebsiella pneumoniae productora de carbapenemasa (KPC-KP) se ha convertido en un gran desafío para la salud pública (5. Un metanálisis llevado a cabo para evaluar la mortalidad debido a KPC-KP, mostró que la mortalidad general para esta bacteria fue de 41,0%, con las tasas de mortalidad más altas observadas en pacientes oncológicos: 56,0%.
La mortalidad relacionada con la infección por KPC-KP es alta, se manifiesta de manera diferente en algunos países y es más alta entre los pacientes oncológicos (5.
El 17 de noviembre de 2011 fue aislada por primera vez en Latinoamérica, una cepa de Klebsiella pneumoniae productora de NDM-1(New Delhi Metalobetalactamasa), el reporte ocurrió en Guatemala; por tal motivo la Organización Panamericana de la Salud (OPS) emitió una alerta para la vigilancia y detección de estas cepas que aumentan la morbilidad y la mortalidad por infecciones asociadas a los cuidados sanitarios (6.
Por otro lado, la elevada resistencia a cefalosporinas observada en los aislamientos de E. coli en nuestra institución, se explica por la creciente diseminación de producción de Beta-lactamasa de Espectro Extendido (BLEE), lo cual como bien es sabido, implica resistencia a todos los beta-lactámicos a excepción de los Carbapenems y a la combinación con inhibidores de beta-lactamasas. En un estudio llevado a cabo en el Hospital Cayetano Heredia de Lima (Perú), en el año 2013, obtuvieron una frecuencia de 31,1% de fenotipo BLEE en E. coli de aislamientos urinarios de pacientes adultos (7, coincidente con lo encontrado en nuestra institución (34%).
Estudios de vigilancia epidemiológica realizados mundialmente evidencian una importante diseminación de las enterobacterias productoras de BLEE. Su magnitud lo ha convertido en un problema de salud y su codificación plasmídica favorece su diseminación entre cepas de la misma especie e incluso de especies diferentes. (7
Existe un comportamiento epidemiológico bien diferente, mientras las cepas de
K. pneumoniae productoras de BLEE se diseminan de forma epidémica en el nosocomio, muy relacionadas con la comorbilidad de los pacientes, las manipulaciones diagnósticas y terapéuticas y el uso previo de antibióticos, las E. coli aparecen en casos esporádicos, con presencia de catéter urinario, uso previo de fluorquinolonas y muy frecuentemente de origen comunitario7. El perfil de multirresistencia a antibióticos que expresan estas cepas productoras de BLEE, representa un problema terapéutico importante tanto en el ámbito hospitalario como en el comunitario (8.
Otra situación emergente, y tal vez aún más seria, es la creciente resistencia a polimixinas en cepas multirresistentes. En los últimos años, la colistina (polimixina E) ha ganado importancia al ser considerado como fármaco de último recurso y tratamiento de elección para infecciones causadas por bacterias Gram negativas multirresistentes9. Sin embargo, mundialmente se ha ido reportando la aparición de cepas bacterianas con resistencia a colistina.
Aunque la resistencia a este antibiótico en enterobacterias se asociaba únicamente a modificaciones en el cromosoma que afectan la permeabilidad a la droga (resistencia por impermeabilidad), en el 2015 Yi-Yun Liu y colaboradores (China) describieron en aislamientos de E. coli y K. pneumoniae de origen animal y humano un gen de resistencia a colistina transferible, localizado en plásmido y nombrado mcr-1(Mobile Colistin Resistance)10.
Como es sabido, la grave implicancia de la resistencia codificada en plásmidos es la capacidad de las bacterias de compartir y diseminar fácilmente esta resistencia a otras bacterias (11.
Posteriormente al hallazgo en China, otros países informaron sobre hallazgos similares. El gen mcr-1 fue detectado en base de datos y colecciones de cepas bacterianas en todos los continentes. Las muestras de bacterias, como E. coli y Salmonella spp, portadoras de dicho gen fueron aisladas de varias fuentes tanto de humanos (aislamientos procedentes de la comunidad) como también en carnes de cerdos y aves11.
La circulación de esta resistencia se constató también en la región de las Américas; así, en febrero de 2016 Argentina comunicó el hallazgo de cepas de E. coli con el gen mcr-1 (9 cepas estudiadas en forma retrospectiva) (12.
Ante esta situación, la OPS/OMS emitió una alerta epidemiológica en junio de 2016, instando a los Estados Miembros a que implementen y fortalezcan la vigilancia e investigación epidemiológica para detectar la presencia de microorganismos portadores de este tipo de resistencia, a fin de efectuar medidas oportunas para la prevención y control. De igual manera, teniendo en cuenta el uso de la colistina en veterinaria, se enfatiza la necesidad de la vigilancia integrada y de acciones coordinadas entre los sectores de salud humana y animal, para la prevención y control de la diseminación de microorganismos con resistencia transferible a colistina (11.
En Paraguay, los laboratorios componentes de la Red Nacional de Vigilancia de la Resistencia a Antimicrobianos, iniciaron la búsqueda intensiva y envío de cepas con sospecha de resistencia a polimixinas al Laboratorio Central de Salud Pública (LCSP), para la confirmación de la presencia del gen mcr-1. Y en agosto de 2016 fue confirmada por el LCSP una cepa de K. pneumoniae portadora del gen mcr-1, aislada de una muestra de orina en un hospital de Asunción. La cepa presentaba también BLEE y resistencia a quinolonas (13.
Hasta la fecha no se han confirmado casos de cepas con el gen mcr-1 en nuestro hospital, si bien hemos detectado resistencia a colistina en aislamientos de E. coli y K. pneumoniae.
La aparición de mcr-1 en aislamientos clínicos de enterobacterias parece particularmente alarmante porque ocurre con frecuencia en las cepas multidrogorresistente (MDR), lo que limita aún más las opciones actuales de tratamiento para infecciones letales producidas por enterobacterias resistentes al carbapenem (14.
Otra situación preocupante a nivel mundial es la creciente resistencia a meticilina en estafilococos, situación constatada también en nuestra institución (resistencia a meticilina en estafilococos coagulasa negativa por encima del 80% y en S. aureus superior al 50%). De acuerdo a datos proporcionados por el LCSP de Paraguay, la resistencia a meticilina a nivel país, para aislamientos de origen hospitalario, es del 76% para estafilococos coagulasa-negativa y 71% para S. aureus. Según informe de la OMS, en algunos entornos de la región de las Américas, hasta un 90% de las infecciones por S. aureus son resistentes a la meticilina (SARM). (15
Finalmente, como bien es sabido, la vancomicina ha sido el antibiótico de primera línea en el tratamiento de infecciones graves causadas por SARM durante más de cuatro décadas, sin embargo causa preocupación la emergencia, desde la década de los 90, de cepas con sensibilidad disminuida o con resistencia a vancomicina (SARV). El caso de SARV más reciente fue descrito en Brasil (16.
El panorama mundial de la resistencia antimicrobiana es alarmante. Es necesario iniciar acciones inmediatas a fin de controlar y reducir la diseminación de la resistencia en nuestras instituciones. Para lograrlo es de fundamental importancia la información periódica de la resistencia a nivel institucional, la elaboración de políticas para el uso de los antibióticos a partir del Comité de control de infecciones, y el cumplimiento de las normativas tales como el lavado de manos y la aplicación de las medidas de aislamiento hospitalario en pacientes colonizados o infectados por microorganismos multirresistentes.
CONCLUSIÓN
En conclusión, la resistencia a meticilina de estafilococos coagulasa-negativa, es sumamente elevada en el hospital en los servicios estudiado, fundamentalmente en Clínica Médica, Terapia Intensiva de adultos y Neonatología.
Respecto a gram negativos también la resistencia observada es elevada. Se detecta producción de Beta Lactamasa de Espectro Extendido (BLEE) en el 34% de los aislamientos de E. Coli y en el 60% de K. pneumoniae de Clínica Médica. Se suma a esto la producción de carbapenemasas y la resistencia a colistina en varios servicios de internación.














