INTRODUCCION
Antecedentes: la notificación y vigilancia de los casos de exposición ocupacional a sangre y fluidos corporales ocurridos en el Hospital Nacional estaba a cargo del Servicio de Epidemiología y Control del Hospital Nacional. En el año 2000 se ha elaborado las “Normas de exposición ocupacional a sangre y fluidos orgánicos”, con actualizaciones realizadas cada 2 o 3 años, siendo la última aprobada en el año 2013. Considerando la implementación del Servicio de Salud Ocupacional en el Hospital Nacional, la Dra. María Enilda Vega B., Jefa del Servicio de Epidemiología, solicitó pase de las actividades propias de la vigilancia y manejo de los casos de exposición ocupacional al Servicio de Salud Ocupacional.
Consecuentemente, en octubre del 2016, se inició la recolecciónde fichas y materiales didácticos proveídos por el Servicio de de Epidemiologia y Control de IAAS y se realizó la actualización de las normas existentes utilizando bibliografía nacional e internacional con una nueva denominación: Protocolo de Vigilancia y Manejo del Personal con Exposición Ocupacional a Sangre y Fluidos Corporales, incorporando nueva ficha de vigilancia e instrumentos para educación y socialización.
Se realizaron varias reuniones con los diferentes actores involucrados en la atención de casos, para conocimiento y revisión del documento. Todas las sugerencias fueron tenidas en cuenta para el documento final el cual consta de una primera parte correspondiente al marco teórico sobre Prevención y Manejo de la Exposición Ocupacional a Sangre y Fluidos Corporales (EOSFC) y una segunda parte correspondiente al Protocolo de Manejo de EOSFC, a llevarse a cabo en el Hospital Nacional. Se adjunta anexos correspondientes a Fichas de Notificación y Vigilancia, flujogramas de atención y materiales informativos (Anexos 1-6).
Los datos recolectados a partir de la implementación de este protocolo serán procesados en una base de datos creada para el archivo y análisis de la información.
1. MARCO TEÓRICO
1.1 Generalidades y definiciones
La transmisión de patógenos a través de la sangre representa un significativo riesgo ocupacional para los trabajadores de la salud por lo queel conocimiento del mecanismo de transmisión y del tipo de exposición resulta sumamente importante para el desarrollo de estrategias de prevención1.
Los determinantes del riesgo de transmisión ocupacional incluyen: la prevalencia de infección en la población, y la naturaleza y frecuencia del contacto con sangre u otros fluidos de un paciente infectado. Entre otros factores a tener en cuenta están las características del paciente fuente (por ejemplo, títulos de carga viral), el tipo de injuria (cantidad de sangre o fluido transferido durante la exposición) y el estado serológico del trabajador de la salud2.
La prevención primaria de la exposición a sangre y fluidos corporales es la estrategia más importante para prevenir la infección por VIH, virus hepatitis B (VHB), virus hepatitis C (VHC), sífilis y otros, adquiridos por exposición ocupacional3. Para ello, las instituciones de salud como los empleados que trabajan en ellas, deben asegurar el acceso y uso de equipos de protección individual y la adherencia a las prácticas de las medidas universales de bioseguridad4.
Para los casos en los que una exposición ocupacional se ha producido, un elemento importante de la seguridad en el trabajo es la prevención secundaria para evitar la infección por el VIH, mediante el manejo adecuado post exposición5.
1.1.1 Exposición ocupacional o laboral a sangre y fluidos corporales
Es la exposición a sangre y fluidos corporalesa través de una lesión percutánea, contaminación de mucosa o piel no intacta, que ocurre durante la realización de una actividad laboral hospitalaria y que puede poner a un trabajador en riesgo de infectarse con el VIH, VHB, VHC y otras infecciones de transmisión sanguínea6.
1.1.2 Personal expuesto
Se considera al personal de salud remunerado o no, que se ha pinchado o cortado con agujas o material corto-punzante contaminado con sangre o fluidos corporales de riesgo, o aquel que ha expuesto en forma significativa su piel no intacta o mucosa a fluidos considerados potencialmente infectantes5.
1.1.3 Paciente fuente
Persona potencialmente infectada por alguno de los agentes patógenos transmisibles en cuestión:VIH, VHB, VHC, sífilis,cuya sangre o fluidos corporales están involucrados en una exposición laboral6.
1.2 Factores de riesgo ocupacional para infección de VIH
Elpromedio de riesgo de transmisión del VIH después de una exposición percutánea asangre infectada por el mismo se ha estimado en aproximadamente0,3% (0,2% -0,5%);post exposición de mucosas es de 0,09% (0,006% -0,5%)7.
El riesgo de infección varía según:
Tipo y magnitud de la exposición;
Tipo de fluido al que fue expuesto;
Status serológico de la fuente y
Susceptibilidad del personal expuesto2.
1.2.1 Exposición con riesgo
Herida que causa sangrado, provocada con un instrumentocortopunzante, a simple vista contaminado con sangre o fluido corporal de riesgo.
Exposición de mucosa a sangre o fluido corporal a simple vista contaminado con sangre.
Derrame de sangre o fluido corporal de riesgo, en una solución de continuidad en la piel, tales como herida, dermatosis o eczema.
El riesgo de infección será mayor cuanto mayor sea el inóculo viral (aguja hueca llena de sangre), o cuanto mayor sea la profundidad o superficie de exposición2,5,7.
1.2.2 Exposición sin riesgo:
Todas las exposiciones no descritas en el punto anterior son consideradas sin riesgo. No se han descrito seroconversiones en heridas superficiales que no causan sangrado, escarificación, herida con instrumento que no está a simple vista contaminado con sangre o fluido corporal de riesgo, exposiciones de piel intacta o sana a sangre o fluidos corporales8.
1.2.3 Capacidad de contagio de fluidos corporales
Fluidos infectantes: sangre, fluido corporal sanguinolento.
Fluidos potencialmente infectantes:semen, secreción vaginal ylíquidos pleural, cefalorraquídeo, pericárdico, amniótico y ascítico,entre otros.
Fluidos no considerados infectantes:vómitos, orina,heces, saliva, sudor, lágrimas. Con ellos no se han registrado casos de transmisión del VIH5.
1.2.4 Status serológico del paciente fuente
El estado serológico del paciente fuente es de vital importancia para definir la conducta a seguir, ya que de esto depende la necesidad o no de iniciar tratamiento de profilaxis postexposición.Debe evaluarse mínimamente serología para HIV, HBV y HCV.
Existen cuatro situaciones posibles:
a) Fuente positiva: será mayor el riesgo cuanto mayor sea la carga viral, con enfermedad avanzada o si ocurre el fallecimiento del paciente fuente por causa asociada a SIDA7. En el caso de que el paciente fuente tenga infección por el VIH conocida, es fundamental conocer la carga viral, el tipo de tratamiento antirretroviral (TAR) si lo recibe, así como la historia farmacológica y los motivos de cambio de tratamiento (resistencias o intolerancia) del paciente9.
Los niños nacidos de madres VIH positivas son seropositivos al nacer por el paso transplacentario de anticuerpos maternos los cuales se pueden detectar hasta 18 meses después del nacimiento. En estos casos las pruebas que detectan anticuerpos no son útiles para el diagnóstico de la infección, por ello se debe solicitar PCR del ARN del virus ycarga viral10.
b) Fuente negativa:no se considera de riesgo. Sin embargo, aunque la serología de la fuente fuese negativa, por razones médico legales, o si por alguna razón fundamentada se sospecha de infección aguda o reciente, en período de ventana serológica, es conveniente realizar siempre la evaluación basal y de seguimiento del personal2.
c) Fuente no clasificada (disponible para testeo):si al momento del accidente, el status serológico de la fuente es desconocido, éste debe ser considerado positivo hasta tanto se confirme lo contrario5.
d) Fuente desconocida (no disponible para testeo):será considerada como positivay se iniciará profilaxis según el riesgo6.
Dado que la indicación de profilaxis postexposición (PPE) debe cumplirse, idealmenteentre 2 a 36hs de ocurrida la exposición, el cumplimiento de un sistema de testeo inmediato es crucial para definir la conducta a seguir5.
Cuanto antes se defina la serología de la fuente, menos indicaciones empíricas de profilaxis serán necesarias y por períodos de tiempo más cortos; implica menor consumo de antirretrovirales y degammaglobulina anti HBV con la consiguiente reducción de toxicidad asociada y costos2.
1.2.5 Susceptibilidad del personal expuesto:
Es importante establecer si existen antecedentes de exposiciones anteriores, cuanto mayor el número de exposiciones mayor es la probabilidad de transmisión. Asimismo,es oportunoindagaren relación al esquema de vacunación, si está vigente contra VHB y tétanos2,11.
Si el personal expuesto es VIH+ podría reinfectarse por un serotipo distinto al suyo por lo que habría que tener registrado el serotipo del virus del expuesto y del paciente fuente9.
Categorización de riesgo de la exposición ocupacional
a) Riesgo grave: personal expuesto a fluidos infectantes o potencialmente infectantes de paciente fuente con serología positiva o desconocido, cuyo mecanismo de acción fue mediante:
Punción profunda con aguja acanalada contaminada o con sangre evidente o previamente ubicada en vena o arteria de paciente fuente2,5,6.
b) Riesgo leve:personal expuesto a fluidos infectantes o potencialmente infectantes de paciente fuente con serología positiva o desconocido, cuyo mecanismo de acción fue mediante:
Punciónsuperficial, sin sangre visible en el instrumento (aguja sólida, lanceta, bisturí)
Contacto con piel o mucosa lesionada con sangre o fluido infectante o potencialmente infectante5,6,11.
Exposición a sangre o fluidos corporales contaminantes de paciente fuente con VIH no reactiva, con razón fundamentada de sospecha de infección aguda o reciente en período de ventana serológica2.
c) Sin riesgo: personal expuesto a:
Pinchazos con agujas “abandonadas”, por algún tiempo, ya que el VIH si estuviera presente, se inactiva al desecarse la sangre12.
Punción accidental con la aguja al cumplir medicamentos parenterales con descartable en Y12.
Fluidospotencialmente infectantes de paciente fuente con VIH no reactiva o desconocido, sobre la piel intacta, librando las mucosas y los ojos5,12.
Fluidos no infectantes.
Fluidos de cualquier naturaleza, de paciente fuente con VIH no reactiva,sin sospecha fundamentada de infección aguda o reciente en período de ventanaserológica2.
Consejería
Es una intervención de prevención que permite al usuario/a identificar situaciones de riesgo y adoptar medidas para reducirlas. Junto con la prueba para VIH es la puerta de entrada para el acceso al Sistema de Vigilancia de VIH.A través dela Consejería se brinda educación sobre el VIH y otras infecciones de transmisión sexual, implicancia de la prueba y conductas o prácticas de riesgo. Asimismo, se facilita al usuario información clara y oportuna para la toma de una libre decisión ante el diagnóstico, tratamiento antirretroviral (TARV), adherencia y enlace al Sistema de Salud13.
1.3.1 Consejería pre-test VIH:
Es similar tanto para el personal afectado como para el paciente fuente. Durante ella, se explica sobre el riesgo de infección de VIH, VHB, VHC, sífilis y otros, se da información sobre las pruebas para VIH garantizando la confidencialidad, y recomendaciones sobre prevención.
1.3.2 Consejería post-test VIH:
Con resultado no reactivo tantoen personal afectado como en paciente fuente, se explica el significado del resultado, se identifica exposiciones previas y comportamientos de riesgo, y se refuerza la información sobre medidas de Bioseguridad.
Si el paciente fuente tiene resultado reactivo: se le explica el significado del resultado, valorando lo tratado en la consejería pre-test sobre riesgos, se ofrece apoyo emocional, se propone test confirmatorio, recomendaciones de autocuidado, y comunicación a la pareja sexual. Al Personal afectado se explica sobre el riesgo de infección y la importancia de iniciar la profilaxis con TARV.
Si el personal afectado tiene resultado reactivo: se explica el significado del resultado valorando lo tratado en la consejería pre-test sobre riesgos, se propone test confirmatorio, se ofrece seguimiento clínico-laboratorial apoyo emocional, recomendaciones de autocuidado y comunicación a la pareja sexual13,14.
1.4 Profilaxis post-exposición ocupacional al VIH (PPE):
Se denomina así ala medicación antirretroviral posterior ala exposición,dentro de las 36 hs,idealmentedentro de las 2 horas, pudiendo extenderse incluso hasta 72 hs de ocurrida la exposición; pasado este tiempo no se recomienda la profilaxis, pero se sigue con estrecha vigilancia clínica y laboratorial6,15.
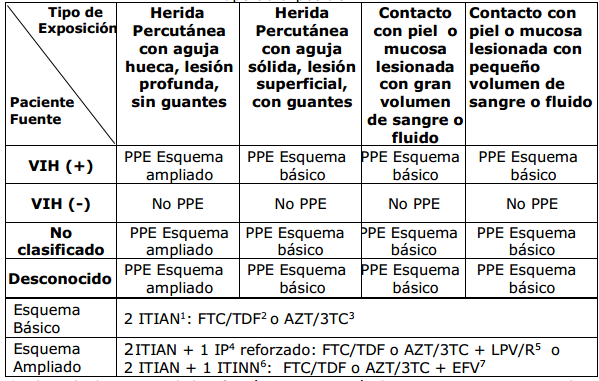
El esquema (Tabla 1)será elegido en base al tipo y riesgo de exposición.
La duración de la PPE es de 4 semanas, pero ésta se suspende sise confirma que el paciente fuente es VIH negativo13.
Tabla 1: Profilaxis Post Exposición: Esquema inicial de TARV segúntipo de exposición13
* Adaptado de: Manejo de la infección por VIH y guía de tratamiento antirretroviral en adolescentes y adultos. PRONASIDA - MSPyBS. 201613
1: Inhibidores de la Transcriptasa Inversa Análogos de los Nucleótidos
2: Emtricitabina/Tenofovir: Truvada
3: Zidovudina/Lamivudina
4: Inhibidor de la Proteasa
5: Lopinavir/Ritonavir
6: Inhibidor de la Transcriptasa Inversa no Análogo de Nucleósido
7: Efavirenz
1.5 Seguimiento post-exposición
A toda persona que haya sido evaluada tras una exposición ocupacional, independientemente a que se realice PPE o no, debe ofrecérsele un plan de seguimiento clínico y analítico, información y apoyo psicológico15.
El seguimiento debe incluir la revaloración de la indicación a las 24-72 horas delinicio del TAR y control del cumplimiento y tolerancia del TAR.
Se recomienda contacto regular (semanal si es posible) con las personas a lasque se ha pautado profilaxis, ya sea en persona, por teléfono o por correo electrónico,para incrementar la adherencia.
Durante todo el seguimiento es vital proteger la confidencialidad del trabajadory del paciente fuente7.
1.5.1 Seguimiento serológico post-exposición
Se recomienda seguimiento con test de ELISA o QMA para HIV durante, por lo menos 6 meses (6 semanas, 3 y 6 meses) posteriores a la exposición11.
Aunque hay reportes de seroconversión tardía, la extensión del control hasta los 12 meses es discutible, se recomienda individualizar su indicación2.
Se debe testear con serología para HIV a todo el personal expuesto que presente cuadro clínico compatible con síndrome retroviral agudo, independientemente del intervalo postexposición2,7,13.
1.5.2 Seguimiento de eventos adversos
A la hora de indicar la PPE, se debe valorarel riesgo, por interacciones medicamentosas y otras patologías. Muchospresentan eventos adversos (Tabla 2)en su mayoría gastrointestinales, lo que incide negativamente en la adherencia a completar la PPE,cerca del 50% no completa el tratamiento16.
Se debe explicar sobre los posibles eventos secundarios a la medicación, pedir perfil laboratorial basal, a los 15 días de iniciada la PPE y según cuadro clínico2,5,13,15.
Tabla 2: Eventos adversos de los antirretrovirales y opción alternativa13
| Drogas | Efectos adversos | Sugerencia de cambio a |
|---|---|---|
| AZT (Zidovudina) | Anemia, neutropenia, cefalea, náuseas, mareos, lipodistrofia, acidosis láctica. | ABC o TDF |
| 3TC (Lamivudina) | Usualmente bien tolerado. Puede producir neuropatía periférica, hepatitis, pancreatitis, además cefalea, nauseas, vómitos, Fiebre, artralgia. | FTC |
| FTC (Emtricitavina) | Cefalea, intolerancia gástrica, anemia, neutropenia, lipodistrofia. | 3TC |
| TDF (Tenofovir)13 | Cefalea, fatiga, náuseas, vómitos, flatulencias, esteatosis hepática, proteinuria, dolor abdominal, insuficiencia renal, osteoporosis. *Contraindicado en Insuficiencia Renal Crónica. | ABC o AZT |
| LPV/r Lopinavir/ Ritonavir | Diarrea, dislipidemias, lipodistrofia. | ATV/r o DRV/r o ITINN |
| RTV (R) | Intolerancia gástrica, hepatitis, astenia, dislipidemias, hiperglucemia, vómito, parestesia en torno a la boca y miembros. | |
| EFV: Efavirenz | Rash cutáneo, insomnio, pesadilla, dificultad para conciliar el sueño, síntomas neuropsiquiátricos, aumento de transaminasas. En embarazadas efecto teratogénico. | NVP: si es por alteración del SNC: ARV/r o Lop/r |
| En embarazadas: Deben ser evitados Efavirens (EFV), Didanosina (ddl) y Estavudina (d4T) por los efectos en la mujer y el feto | La Nevirapina No se recomienda por el riesgo de toxicidad hepática. |
* Adaptado de Manejo de la infección por VIH y guía de tratamiento antirretroviral en adolescentes y adultos. PRONASIDA - MSPyBS. 201613
1.6.1 Riesgo de transmisión
La tasa de transmisión de hepatitis B luego de una única exposición (Tabla 3)percutánea a sangre que contiene antígeno de superficie para hepatitis B (HBsAg) oscila entre el 37 y 68% dependiendo de la ausencia o presencia de antígeno e (HBeAg)15.
La decisión de dar profilaxis debe incluir la consideración de varios factores:
Tabla 3: Exposición Ocupacional a Hepatitis B2
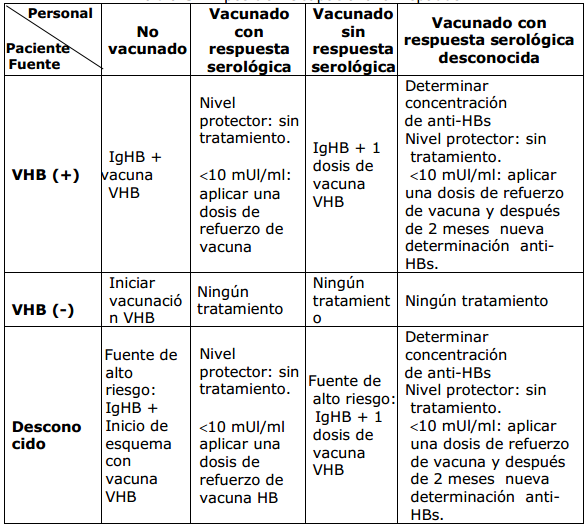
* Adaptado de: Gobernación Ciudad de Buenos Aires. Resolución N°1.703. Recomendaciones para la Profilaxis Post-Exposición de Accidentes Laborales y no Laborales. Buenos Aires. 20032
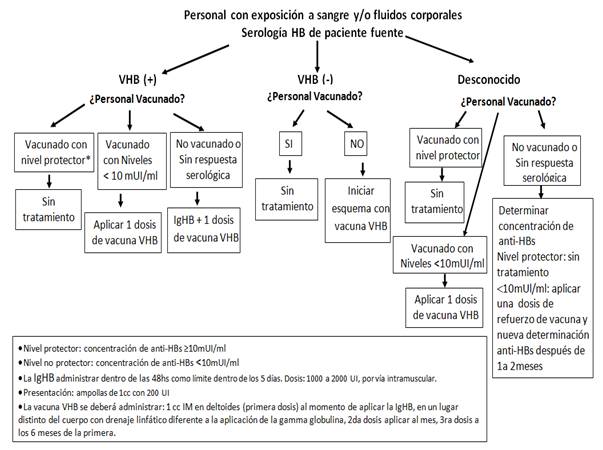
1.6.2 Inmunoglobulina anti HB: Se aplica al personal expuesto a paciente fuente HBsAg (+)no vacunado, sin respuesta serológica, o sin nivel protector.Se debe administrarlo antes posible, ideal dentro de las 24 horas,máximodentro de las 72hs de la exposición, una dosis deIgHB (0,06 ml por Kg de peso ó 5 ml para adultos.Una dosis única en el momento de la exposición proporciona protección y no se ha demostrado que el agregado de una segunda dosis aumente el efecto beneficioso17; en forma simultánea puede aplicarse una dosis de vacuna contra Hepatitis B en zona anatómica diferente2,17,18.
1.6.3 Vacunación contra Hepatitis B:En no vacunados iniciar esquema con vacuna VHB, 1 cc IM en deltoides, en un lugar distinto del cuerpo (con drenaje linfático diferente) a la aplicación de la gamma globulina, la segunda dosis aplicar al mes, y la tercera dosis a los 6 meses de la primera18.
2. PROTOCOLO DE MANEJO DE PERSONAL CON EXPOSICION OCUPACIONAL A SANGRE Y FLUIDOS CORPORALES
2.1 Justificación
Este protocolo de Manejo de casos de Exposición Ocupacional se elaboró con el fin de interrumpir la cadena de transmisión de VIH, VHB, VHC y sífilis entre otros agentes infecciosos, y contribuir a evitar la ocurrencia de más casos de exposición ocupacional.
2.1.1 Propósito
Ofrecer prevención secundaria al personal del Hospital Nacional de Itauguá, con exposición ocupacional, optimizando el manejo clínico de los casos.
2.1.2 Resultados esperados
Notificación oportuna de casos de exposición ocupacional
Prácticas de riesgo identificadas como antecedentes de la exposición actual.
Clasificación del riesgo de infección por VIH, VHB y otros post exposición ocupacional.
Suministro oportuno y adecuado de TARV
Adherencia del personal para aplicar los pasos a seguir, frente a una exposición ocupacional.
Seguimiento laboratorial al personal expuesto.
Planificación de acciones que eviten la ocurrencia de más casos.
2.2.1 Primer paso: medidas inmediatas y notificación (Anexo 1)
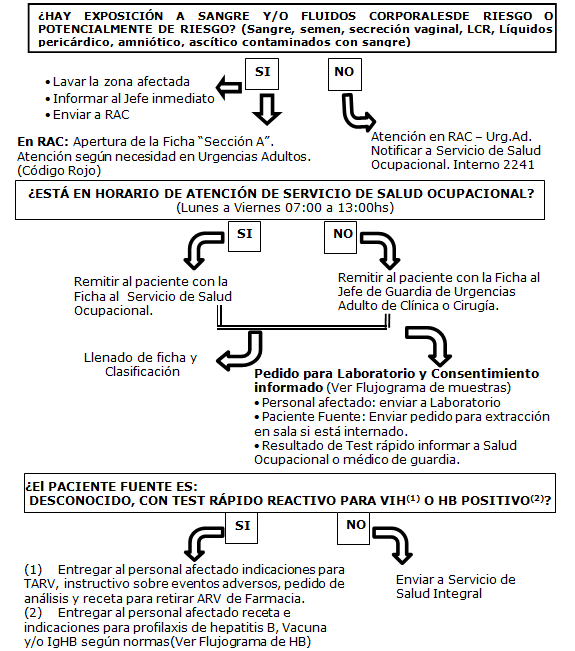
Todo funcionario, que durante su jornada de trabajo (diurna o nocturna) sufra una exposición ocupacional a sangre y/o fluidos corporales, deberá informar, idealmente dentro de las 2 horas de producida la exposición a su jefe directo, quien habrá de:
Verificar que el personal afectado haya realizado el lavado inmediato de la zona afectada o expuesta:
Con agua y jabón de la zona lesionada.
Si es en mucosa (boca, nariz u ojos) el lavado se hará con agua corriente, suero fisiológico o agua destilada.
Comunicar el hecho al Servicio de Salud Ocupacional, personalmente o vía telefónica, (interno Nº 2241).
Entregar al personal afectado el “Instructivo para el personal con Exposición a sangre y/o fluidos corporales” y seguir el Flujograma de manejo de casos de EOSFC.
Enviar aUrgencias Adultos, sección RAC. Si es necesario, gestionar que alguien lo acompañe hasta dicho lugar.En RAC, el profesional de enfermería, realizará la notificación.La notificación es oportuna cuando se realiza dentro de las 36 horas, ideal dentro de las 2 horas de producida la exposición, a fin de que según el riesgo de infección se pueda iniciar oportunamente la profilaxis con TARV o con profilaxis anti hepatitis B si hubiere necesidad.
2.2.2 Segundo paso: datos del paciente y antecedentes de la exposición
a) El profesional de enfermería del RAC, recibirá al personalexpuesto como Código Rojo y registrará sus datos en los registros del RAC y en la Sección A, de la Ficha de Vigilancia y Manejo del Personal con Exposición Ocupacional a Sangre y Fluidos Corporales(Figura 1).Asimismo, evaluará las acciones inmediatasa la exposición y si no fueron correctas le dará al personal expuesto la primera atención (lavado de herida o mucosas); según amerite la lesión, el médico de guardia actuará en consecuencia.

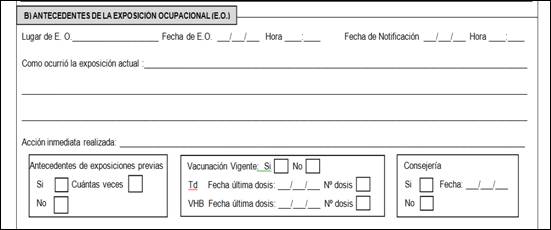
Figura 1: Ficha de vigilancia y manejo del personal con exposición ocupacional a sangre y fluidos corporales
b) Una vez llenada la sección A de la Ficha, se entregará la misma al personal indicándole que vaya al Servicio de Salud Ocupacional, si está dentro del horario de atención (lunes a viernes de 06:00 a 13:00hs) donde se llenará las secciones restantes. Fuera de este horario, (tarde, noche, fin de semana y feriados), el responsable de la atención y llenado de la ficha (secciones B, C, D, E y F) será el Jefe de Guardia de Urgencias de Adultos, de Medicina Interna o Cirugía15.
c) Registrar en la Ficha:
Datos recabados, en relación al lugar,fecha y hora de la exposición,
Fecha de Notificación, considerando la fecha que el personal expuesto llega al RAC, se realiza la recepción y se abre la Ficha de Vigilancia y Manejo del Personal con Exposición Ocupacional.
Cómo ocurrió la exposición y si se tuvo en cuenta las medidas universales de Bioseguridad.
Acciones inmediatas a la exposición, si se realizó el lavado de la herida o de las mucosas según normas.
Antecedentes y número de exposiciones ocupacionales previas.
Vacunación vigente con Td y VHB, fecha de última dosis y número de dosis. Si no tiene tarjeta y no se encuentra su registro en el Vacunatorio, considerar vacunación no vigente.
Consejería en Salud Integral. Si el personal expuesto no ha tenido aún, consejería sobre VIH previa a la exposición, indicar que vaya al Servicio de Salud Integral (horario de atención lunes a viernes de 07:00 a 13:00hs Interno: 2156).Si la exposición fuera de tarde, fin de semana o feriado, el paciente deberáacudir para la Consejería en el primer día hábil siguiente a la exposición(Figura 2).
Tercer paso: Clasificación de Riesgo
a) Determinar:tipo de exposición, teniendo en cuenta cómo se produjo, lesión presente, volumen del fluido al que fue expuesto y estado del paciente fuente. En la ficha marcar con “X” el cuadro que corresponda.
b) Si se tiene acceso al paciente fuente, recabar y registrar sus datos: cédula de identidad, código, número de historia clínica, nombre y apellido, número de teléfono, si es paciente ambulatorio o internado, en este último caso anotar la sala. Marcar con “X” donde corresponda si es VIH (+), con carga viral, VIH (-), no clasificado o desconocido.
c) Si el paciente fuente es menor de 18 meses, agregar datos y código de la madre.
d) Considerar al paciente fuente como desconocido hasta que se obtenga los resultados de serología de VIH.
e) Clasificar el riesgo de infección (Figura 3)del personal afectado(Tabla 4), pudiendo ser:sin riesgo, leve o grave. Marcar con “x” donde corresponda.

Figura 3: Ficha de vigilancia y manejo del personal con exposición ocupacional a sangre y fluidos corporales. Clasificación de riesgo.
Tabla4: Clasificación de riesgo del personal con exposición ocupacional
| Riesgo grave | Punción profunda con aguja acanalada de gran diámetro, contaminada con sangre evidente o previamente ubicada en vena o arteria de paciente fuente reactivo a VIH, menor de 18 meses, de madre VIH+ o ausente,con carga viral detectable; o desconocido(2,5,10). Exposición extensa de piel no intacta, contacto prolongado a fluidos potencialmente infectantes de paciente conocido PVV, y con Carga Viral elevada(15). |
| Riesgo leve | Exposición superficial, sin sangre visible en el instrumento o con aguja sólida (de sutura, lanceta, etc.) de paciente fuente reactivo a VIH, o desconocido2,5. Contacto de piel lesionada o mucosa, con sangrede paciente fuente reactivo a VIH, o desconocido2,5,11,15. Exposición a sangre o fluidos corporales contaminantes de paciente fuente con VIH no reactiva, con sospecha de infección aguda o reciente en período de ventanaserológica2,3. |
| Sin riesgo | Fluidos potencialmente infectantes de paciente fuente con serología positiva o desconocido, sobre piel intacta, librando mucosas y ojos. Fluidos no infectantes de paciente fuente con serología positiva o desconocido sobre piel no intacta y mucosa u ojos. Fluidos de paciente fuente con serología negativa, sin sospecha de infección aguda o reciente, en período de ventana serológica, sobre piel no intacta y mucosa u ojos2,5. |
Cuartopaso:estudios delaboratorio(Anexo2)
a) Explicar la importancia del diagnóstico específico.Ambos, personal expuesto y paciente fuente deben firmar el documento de Consentimiento Informado y la copia que corresponde a la sección “F” de la Ficha, previo a la toma de muestras.
b) El pedido de Laboratorio, se realizará en forma confidencial, tanto para el personal expuesto como para el paciente fuente, en el formato establecido que estará adjunto a la Ficha y al Consentimiento informado. Se identificará por códigos colocando la inicial del primer nombre, inicial del primer apellido, inicial del segundo apellido (si cuenta con 1 solo apellido se colocará un asterisco en el lugar del segundo apellido) y la fecha de nacimiento.
Ejemplos:
María Isabel Gutiérrez Prieto, fecha de nacimiento: 08/09/1933. Código: MGP080933
Jim Cabiezel, fecha de nacimiento 25/12/2001. Código: JC*251201
c) En caso de que el paciente fuente sea un recién nacido (RN), solicitar la muestra de la madre (pedido con código de la madre). Si la madre resulta VIH reactiva: pedir carga viral del RN. Si es portador de VIH o ausente pedir carga viral del niño y su código será RN + iniciales de la madre o encargada y fecha de nacimiento del RN.
d) El Laboratoriorecibirá los pedidos correspondientes solamente si están debidamente completados: cédula de identidad, historia clínica, código, número de teléfono o celular, fecha y firma del Jefe o encargado de la Guardia de Urgencias de Adultos, o de la Encargada del Servicio de Salud Ocupacional.
e) Los pedidos deben ir adjuntos ala Ficha, y a las hojas de Consentimiento Informado para toma de muestras y análisis laboratorial y uso de TARV. El consentimiento Informado paratoma de muestras quedará archivado en una carpeta específica en el Servicio de Inmunología y el resto de los documentos quedarán temporalmente en dicha carpeta para ser retirados luego por personal de Salud Ocupacional.
f) Si el paciente fuente fue identificado y está internado indicar pruebaslaboratoriales para detección de VIH, Test rápido y Quimioluminiscencia (QMA), VHB, VHC, Sífilis y Chagas. La toma de muestras del paciente fuente, se tomará en la sala de internación correspondiente, por el médico de sala, previa firma del consentimiento informado. Si el paciente fuente es PVV, no se hará Test rápido ni QMA pero sí,el resto de los análisis. En este caso solicitar además, carga viral, siguiendo el esquema de muestras para análisis laboratorial (Tabla 5)
g) Si el paciente fuente, no está internado, la encargada de Salud Ocupacional iniciará las gestiones para contactarlo a fin de que se pueda realizar el estudio indicado. La toma de muestra debe realizarse con carácter Urgente.
Es muy importante identificar en forma oportuna, al paciente fuente a fin de realizar análisis para VIH. Si no es reactivo, NO se administrará la profilaxis con TARV.
h) La muestra de sangre del personal afectado para VIH (QMIA), Sífilis, VHB, VHC, y Chagas,se tomará por personal de Laboratorio, con carácter de Urgente.
i) Si tiene indicación de profilaxis con antirretrovirales, se indicará además estudios basales: hemograma, perfil renal, perfil hepático, perfil lipídico y orina simple a fin de monitorear posibles eventos secundarios a la medicación con TARV.
j) Ofrecer test de embarazo a mujeres que desconozcan si están embarazadas
k) Registrar en la sección “D” de la Ficha, la fecha de toma de muestras para análisis de laboratorio, según corresponda.
l) En Laboratorio, separar la muestra dos tubos, procesar uno de ellos y el otro enviar a Banco de Sangre en horario de lunes a viernes 07:00 a 12:00hs. De tarde, fin de semana y feriados,dejar el tubo en la heladera, y un personal designado por Inmunología lo entregará en Banco de Sangre en el horario correspondiente.
m) Anotar el código de Banco de Sangre de la muestra,en el recibido.
n) El Laboratorio procesará muestras del personal para VDRL yVIH (QMIA) y HBsAg, y del paciente fuente procesará test rápido de VIH, QMIA(si test rápido es reactivo), VDRL y HBsAg.
o) El Banco de Sangre procesará muestras de ambos, personal afectado y paciente fuente, para Hepatitis C y Chagas.
p) Si el resultado de test rápido del paciente fuente fuese reactivo, comunicar en la brevedad posible al médico tratante y al Servicio de Salud Ocupacional.Los demás resultados serán retirados por personal del Servicio de Salud Ocupacional y de dicho servicio podrá retirarlos el interesado.
Quintopaso:ProfilaxisPostExposición (Anexo3)
a) Si existe riesgo de infección, ya sea leve o grave, y el paciente fuente resulta reactivo a VIH, aún no tiene resultado o es desconocido, se indicará la iniciación de la profilaxis, según el esquema que le corresponda.
b) Esquema básico: se indicará en caso de riesgo leve cuyo paciente fuente sea VIH + con carga viral no detectable, desconocido o no clasificado.
c) Esquema ampliado: se indicará en caso de riesgo grave cuyo paciente fuente sea reactivo a VIH, desconocido o no clasificado o PVV y carga viral elevada.
d) En la Sección E de la Ficha, encerrar en círculo, el esquema seleccionado (Tabla 1).
Iniciar profilaxis idealmente dentro de las 2hs, teniendo como límite 72hs de ocurrida la exposición ocupacional. NO SE RECOMIENDA la iniciación tardía de la PPE, después de 72hs, en su lugar se recomienda una estrecha vigilancia del accidentado en busca de signos y síntomas de infección aguda por VIH.
PPE: Esquemas de tratamiento antiretroviral
e) Explicar sobre la importancia de cumplir con el tratamiento, los posibles eventos secundarios a la medicación y el seguimiento laboratorial.
f) Entregar al personal afectado indicaciones para PPE, instructivo sobre eventos adversos, pedido de análisis para perfil basal y receta para retirar la medicación antirretroviral con consentimiento informado.
g) Si se indica la PPE de mañana, retirar del Depósito de Farmacia;en otro turno, fin de semana y feriado presentar en Farmaciala receta firmada por el médico tratante, y se le proveerá los medicamentos indicados para 4 días.
h) Indicar reposopor 72 hs a personal con TARV ampliado.
i) Considerar interrumpir la lactancia materna durante la profilaxis.
j) En embarazadas con exposición ocupacional, la indicación de PPE no difiere de las no embarazadas, sin embargo se debe tomar en cuenta: edad gestacional, severidad del accidente y toxicidad de los ARV para hacer el seguimiento adecuado.
En embarazadas: Deben ser evitados Efavirens (EFV), Didanosina (ddl) y Estavudina (d4T) por los efectos en la mujer y el feto.
La Nevirapina Es normalmente bien tolerada pero se debe hacer seguimiento de los posibles efectos hépato-tóxicos 13.
k) El personal afectado debe acudir lo antes posible, al Servicio de Atención Integral (Lunes a Viernes de 07:00 a 13:00 hs Interno: 2156) para consejería y al Servicio de Salud Ocupacional (lunes a viernes de 07:00 a 13:00 hs Interno: 2241) donde se evaluará la necesidad de seguir con la PPE o no según los resultados de laboratorio del paciente fuente y se iniciará la gestión para su seguimiento.
Tabla 6: Profilaxis post exposición: forma de presentación y dosis13
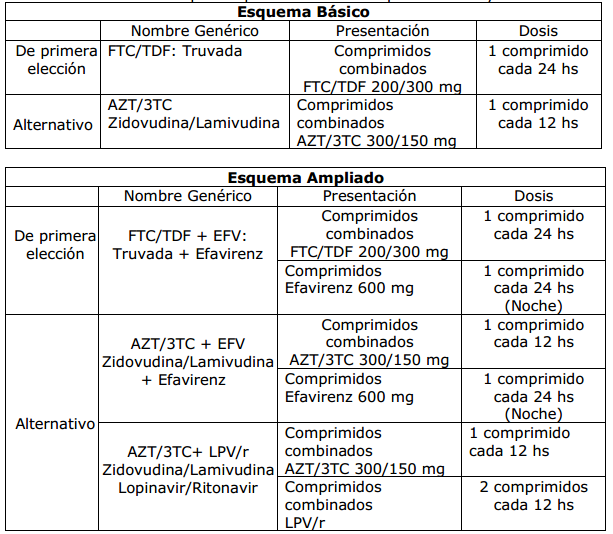
*: Adaptado de:
1. Manejo de la infección por VIH y guía de tratamiento antirretroviral en adolescentes y adultos. PRONASIDA - MSPyBS. 201613 y
2. Gesida. Documento de Consenso sobre Profilaxis Postexposición ocupacional y no ocupacional en relación con el VIH, VHB y VHC en adultos y niños. Gesida-Guías Clínicas Madrid. 2015
l) Suspender la PPE, si el paciente fuente “no clasificado” presenta después resultado de test rápido para VIH no reactivo; o cuando la prueba de confirmación sale negativo para VIH.
m) Si el resultado de confirmación es positivo, o el paciente fuente es desconocido la PPE deberá administrarse por 4 semanas.
n) Si el personal afectado, presenta serología reactiva para VIH, se deriva al servicio de Salud Integral para consejería, pruebas de confirmación diagnóstica y tratamiento adecuado según amerite.
o) Determinar Riesgo de infección para Hepatitis B, si el paciente fuente fuera portador de VHB o desconocido pero con riesgo epidemiológico (Tabla 3).
Con riesgo de infección ysiel expuesto está vacunado solicitar respuesta serológica. Si es buen respondedor (≥de 10 mUI de anti-HBs) no se hace profilaxis.Si tiene menos de 10 mUI de anti-HBs,administrar Inmunoglobulina anti HB (IgHB) dentro de las 48hs, límite máximo dentro de los 5 días) de ocurrida la exposición. Dosis: 0,06 ml por Kg de peso ó 5 ml para adultos17. Actualmente en el Programa Ampliado de Inmunizaciones (PAI) se cuenta con Inmunoglobulina anti HB con una presentación de ampollas de 1cc con 200 UI. La dosis indicada para adultos expuestos es de 1000 a 2000 UI, por vía intramuscular19. Además se aplica una dosis de vacuna VHB por vía intramuscularen un lugar distinto del cuerpo, con drenaje linfático diferente a la aplicación de la gamma globulina.
Con riesgo de infección y si el expuesto no está vacunado o sin respuesta serológica, administrar IgHB (1000 a 2000 UI, por vía IM) y una dosis de vacuna VHB, IMen un lugar distinto del cuerpo con drenaje linfático diferente a la aplicación de la gamma globulina.
Sin riesgo de infección (paciente fuente VHB negativo), y el expuesto no está vacunado iniciar esquema con vacuna VHB, 1 cc IM en deltoides.
2.2.6 Sexto paso:Seguimientode casos
El seguimiento del personal con exposición ocupacional será clínico - laboratorial.
a) Consultar en la brevedad posible, por Servicio de Urgencia de Adultos, si presenta signos de intolerancia medicamentosa o efectos secundarios adversos.
b) Primera consulta de seguimiento en Servicio de Salud Ocupacional con resultados de análisis basal, dentro de las 72hs.
c) Dar reposo médico para horario nocturno, si está indicado Efavirens.
d) Proveer pedido de análisis de sangre para evaluar efectos tóxicos de la medicación, a los 15 días de iniciado el TARV.
e) Segunda consulta de control a los 15 días con resultado de análisis de sangre. Evaluar existencia de síntomas de toxicidad: rash, fiebre, intolerancia digestiva, vómitos, diarrea, dolor lumbar u otros síntomas urinarios. Gestionar interconsulta con Hospital Día según amerite.
f) Pedir seguimiento serológico para VIH a las 6 semanas, 3 y 6 meses de ocurrida la exposición.
g) Evaluar en cada consulta el cumplimiento del esquema de vacunación anti HB. 2da dosis aplicar al mes de la primera y 3ra dosis a los 6 meses de la primera dosis18.
El manejo de los síntomas de toxicidad es de vital importancia para asegurar el cumplimiento del tratamiento durante el tiempo recomendado.