INTRODUCCION
La comunicación interventricular (CIV) es la forma más habitual de cardiopatía congénita. Consiste en un orificio en el tabique interventricular, que puede encontrarse en cualquier punto del mismo, ser único o múltiple, con tamaño y forma variable1,2.
De forma aislada representa 15-20% de las cardiopatías congénitas, aproximadamente 2:1000 recién nacidos vivos, y en un gran porcentaje asociada a otras cardiopatías congénitas complejas (tetralogía de Fallot, transposición de grandes arterias, canal auriculoventricular, etc.)1-4. La incidencia es ligeramente mayor en mujeres que en varones y pueden haber variaciones según la raza5.
El defecto septal ventricular se produce cuando se desarrolla una interrupción en la formación del septo ventricular durante la compleja morfogénesis cardiaca fetal. Se ha propuesto una etiología multifactorial, con interacción entre predisposición hereditaria y factores ambientales, con varias alteraciones cromosómicas6,7. Es importante estudiar la presencia de esta patología en pacientes pediátricos con Síndrome de Down ya que al menos 50% de ellos puede tener una cardiopatía congénita, entre ellas la CIV aislada (alrededor de 30%) o asociada a otra cardiopatía8,9.
Se pueden clasificar de acuerdo a su ubicación como: membranoso o perimembranoso, de entrada (o juxta-tricuspídeo), de salida (o infundibular o subarterial), muscular o trabecular: mesomuscular, muscular anterior, muscular posterior o apical muscular2,3,10,11. A pesar que los defectos se clasifican en general de esta manera, un mismo defecto puede no estar confinado a una sola región y extenderse a múltiples regiones adyacentes1,11,12.
Las CIV de tipo perimembranosas son las más frecuentes (70-80%)5,7,10,11. A veces estos defectos pueden ocluirse de forma parcial o total por la interposición de la valva septal de la valvula tricúspide formado un parche o aneurisma de cierre o con menor frecuencia por el prolapso de una cúspide aortica dentro del defecto5,7,11.
Los defectos de la salida tienen una prevalencia que varía de 5-7% en el mundo occidental y 30% en países de Extremo Oriente. Están localizados en el tabique de salida y parte de su borde superior está formado por el anillo aórtico y el pulmonar, por lo tanto en este grupo también se incluyen a las CIV doblemente relacionadas. Muy rara vez cierran espontáneamente 7,10,13. En ocasiones la valva coronaria derecha de la válvula aórtica puede herniarse a través del defecto, produciendo una disminución del cortocircuito de la CIV y generar insuficiencia aórtica7,10.
Los defectos de la vía de entrada constituyen el 5-8%. Se localizan por detrás y por debajo del defecto perimembranoso, bajo la valva septal de la válvula tricúspide10. Son poco frecuentes en forma aislada; más frecuentemente se asocian con defectos del septo atrial formando parte de la patología denominada canal atrioventricular total (canal AV total), patología muy frecuente en el síndrome de Down. Estos defectos no cierran espontáneamente y debido a la relación anatómica con el tejido de conducción, puede encontrarse asociación con desvío del nodo AV y el haz de His, resultando ejes anormales del complejo QRS en el electrocardiograma y mayor vulnerabilidad a bloqueos AV espontáneos o post quirúrgicos1,7,10,11.
Los defectos musculares constituyen 5-20% de todas las CIV y pueden ser aún más frecuentes en los recién nacidos prematuros. Se ubican a lo largo del septo interventricular sin relación con estructuras valvulares. Los ubicados en la región apical son difíciles de visualizar y de reparar ya que pueden estar cubiertos con trabeculaciones del ventrículo derecho. Existe una forma denominada en queso de Gruyere o en queso suizo, que consiste en defectos musculares múltiples y su cierre quirúrgico es sumamente difícil7,10,11. Es frecuente que estos defectos cierren espontáneamente, principalmente los musculares centrales y de pequeño tamaño, hasta en 90% de los casos1,10.
Aunque no existe una definición universalmente aceptaba sobre los tamaños de la CIV, frecuentemente se clasifican como pequeños a los defectos menores a 4 mm, medianos a los de 4 a 6 mm y grandes si son mayores a 6 mm. También pueden clasificarse según su tamaño teniendo en cuenta el diámetro del anillo aórtico5,7.
La presencia de una CIV en el feto produce un efecto escaso o nulo en el funcionamiento cardiaco normal debido a la presión pulmonar elevada que permite solo un mínimo flujo de sangre a nivel del defecto14. A partir de la etapa neonatal, una vez que disminuye la presión pulmonar, la repercusión clínica depende del grado del cortocircuito a través de la CIV y este, a su vez, está condicionado por el tamaño del defecto y la relación de las presiones entre ambos ventrículos. Esto último depende de la relación de las resistencias vasculares sistémicas y resistencias vasculares pulmonares. Con RVP baja se producirá cortocircuito de ventrículo izquierdo a ventrículo derecho, produciendo hiperflujo pulmonar y aumento del retorno venoso, que tiene que ser manejado por las cavidades izquierdas, conduciendo a su sobrecarga con volumen1,2,7,11.
Los defectos varían de tamaño y oscilan entre defectos diminutos sin consecuencias hemodinámicas y defectos grandes, acompañados de insuficiencia cardiaca e hipertensión pulmonar10. Cuando es pequeño y restrictivo se mantiene asintomático y el hallazgo casual de un soplo sistólico puede ser la única manifestación; por el contrario, con defectos de tamaño moderado a grande las manifestaciones más frecuentes están relacionadas a falla cardiaca y pueden aparecer desde las 3 a 4 semanas de vida(3,5, 6). En la edad pediátrica y en el periodo neonatal tardío la CIV es la causa más frecuente de insuficiencia cardiaca y de auscultación de soplo4,15.
Para el diagnóstico, generalmente la ecocardiografía bidimensional (2D) con Doppler color es suficiente, sirviendo para sirve para localizar la CIV, cuantificar tamaño, valorar el grado de repercusión hemodinámica localizar y diagnosticar defectos asociados7,10,11. Este estudio es útil también para la evaluación del tratamiento percutáneo o quirúrgico16.
El cateterismo cardiaco no es frecuentemente utilizado en el diagnóstico de rutina de las CIV. En casos de sospecha de hipertensión pulmonar se solicita para calcular la relación entre el flujo pulmonar y sistémico (Qp/Qs), determinar la resistencia vascular pulmonar y realizar prueba con vasodilatadores7,16.
El tratamiento médico consiste en el manejo de la insuficiencia cardiaca, en general con el uso de diuréticos (furosemida). Sin embargo es indudable que el cierre quirúrgico es la estrategia de elección para reparar esta cardiopatía4. Los buenos resultados quirúrgicos han llevado a recomendarla de manera precoz, siendo la corrección completa el tratamiento de elección1,17. Con la reparación primaria del defecto se logra restituir tempranamente la fisiología normal, reducir el impacto en el crecimiento y desarrollo del niño, y se evita la endocarditis bacteriana4. La reparación quirúrgica de la CIV es una de las cirugías cardiacas pediátricas que se realizan con más frecuencia y las actuales técnicas quirúrgicas, de anestesia y cuidados perioperatorios, permiten la reparación con baja mortalidad y con muy baja incidencia de complicaciones2,17-19. La cirugía se realiza bajo circulación extracorpórea, a través de una esternotomía mediana2,19.
La mortalidad quirúrgica global es baja, de menos de 3% para la CIV aislada o CIV con insuficiencia aórtica en niños de más de un año de edad, y ligeramente mayor en los lactantes y pacientes con defectos múltiples. Sin embargo, la morbilidad en estos pacientes aún es elevada1,7,18.
Las complicaciones post operatorias son variadas. Pueden aparecer entre 34-37% y ser secundarias al tiempo de CEC, tipo de cirugía y tipo de CIV, comorbilidades de cada paciente, complicaciones infecciosas y la aparición de arritmias como los trastornos de conducción y bloqueos auriculoventriculares (bloqueos AV), entre otros17,20. En el post operatorio además pueden quedar defectos residuales en menos del 5% de los casos, de los cuales solo el 10% son hemodinámicamente significativos2,3,21.
El objetivo de este estudio es describir las características en el periodo postinmediato de los pacientes post operados de CIV en el Departamento de Cardiología Pediátrica del Hospital de Clínicas de la FCM-UNA, sus complicaciones y factores asociados a morbilidad postoperatoria, ya que no se cuenta con ningún estudio similar de esta patología en dicho servicio.
METODOLOGÍA
Es un estudio retrospectivo, observacional, descriptivo con componente analítico. Se incluyeron pacientes de cero a dieciocho años, de ambos sexos, operados de CIV en el Hospital de Clínicas (FCM-UNA) durante el período comprendido entre los años 2012 y 2017. Se incluyeron además casos con coexistencia de comunicación interauricular, ductus arterioso permeable e insuficiencia leve de válvulas semilunares. Se excluyeron los casos de óbito intra-operatorio, casos con defectos cardiacos congénitos complejos asociados a CIV, entre estos los casos con diagnóstico de canal auriculoventricular.
Se determinaron variables demográficas y clínicas. Las mismas fueron sometidas a estadística descriptiva con el programa informático Epi Info 7©.
Se mantuvo la confidencialidad de los datos personales. No se requirió consentimiento informado por tratarse de un estudio retrospectivo. Los autores no presentan conflictos de interés comercial.
RESULTADOS
Se revisaron un total de 90 fichas de pacientes con seguimiento pre operatorio de CIV entre el año 2012 y 2017, con o sin diagnóstico asociado de CIA, DAP e insuficiencias leves de válvulas semilunares. Se descartaron tres pacientes por diagnóstico intra operatorio de tetralogía de Fallot, tres pacientes con CIV de entrada tipo canal AV, un paciente por tratarse de CIV residual, un caso que requirió implantación de válvula aórtica mecánica por insuficiencia aortica severa y ocho expedientes incompletos. En total se incluyeron 74 pacientes que cumplieron los criterios de inclusión (Tabla 1).
Tabla 1 Distribución por año de pacientes post operados de CIV (n 74)
| Año | Pacientes | Porcentaje |
|---|---|---|
| 2012 | 11 | 15% |
| 2013 | 10 | 13% |
| 2014 | 19 | 26% |
| 2015 | 11 | 15% |
| 2016 | 15 | 20% |
| 2017 | 8 | 11% |
La mayoría de los pacientes provenían de la ciudad de Asunción y áreas circunvecinas (46%). Predominó el sexo femenino (53%). La edad media de los pacientes al momento de la cirugía fue 4±4,7 años, mediana 2 años y rango de 3 meses a 16 años. El promedio de peso fue 17,6±15,5 kg, mediana 10,5 kg, con peso mínimo 3 kg y máximo 67,5 kg. La media de la talla fue 96±32,8 cm y mediana 82,5 cm. El IMC promedio en mayores de 5 años fue 18,2±3,3 k/m2. El estado nutricional pre operatorio de la mayoría de los pacientes fue normal (39%) seguido de igual proporción de desnutrición severa y riesgo de desnutrición (19%) (Gráfico 1). Tenían diagnóstico de síndrome de Down 11 pacientes (14%). De estos la mayoría eran de sexo femenino (82%), 45% con estado nutricional normal, 15% con riesgo de desnutrición y 15% con desnutrición severa.

Gráfico 1 Distribución según el estado nutricional pre operatorio de los pacientes operados de CIV (n 74)
La clase funcional pre operatoria, según la escala de Ross modificada para pediatría fue, en su mayoría, clase I o asintomático (52%) y clase II (32%) (Gráfico 2). El 94% de los pacientes tenía medicación cardiológica de base, con asociación en promedio de dos medicamentos, siendo la furosemida (75%) y el enalapril (87%) los más frecuentemente combinados. Otros medicamentos utilizados fueron la espironolactona (36%), digoxina (4%), carvedilol (5%), sildenafil (1,3%) y propanolol (1,3%). El 22% de los pacientes tenía cuadros respiratorios (bronquiales o neumonías) a repetición previos a la cirugía.
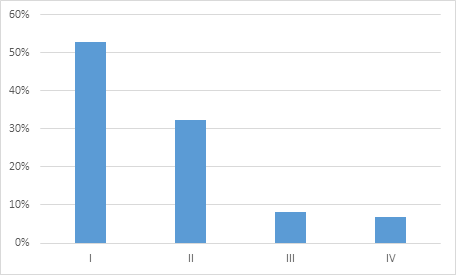
Gráfico 2 Clasificación de la clase funcional pre operatoria según la escala de Ross modificada de los pacientes operados de CIV (n 74)
En el examen físico pre operatorio presentaban frémito 51,3% de los pacientes. Se encontró el primer ruido cardiaco (R1) normal en 90% y disminuido en 10%. En la evaluación del segundo ruido cardiaco (R2) se encontró normal en la mayoría de los casos (48%). Se auscultaba la presencia de soplo de tipo sistólico en el 100% de los pacientes, grado 4/6 en la mayoría (56%). El soplo se localizó en el borde esternal izquierdo en casi la totalidad de los casos (97%), con irradiación en barra hacia el borde esternal derecho y axilas (56%).
Con respecto a la clasificación de las CIV por ecocardiografía, según su ubicación, predominó la de tipo perimembranosa (95%) sobre la muscular (5%). Las CIV de tipo musculares a su vez fueron de tipo alta (50%) y media (50%). Las perimembranosas fueron categorizadas como sub aorticas en 92% y estas se acompañaron de insuficiencia aórtica leve en 35%. Además, las CIV de tipo perimembranosas se encontraban parcialmente ocluidas por tejido de replicación tricuspídeo en 70%, con prolapso de la valva coronariana derecha en 11% y parcialmente ocluida por una valva aórtica en 7% (Tabla 2).
Tabla 2 Características pre operatorias de las CIV perimembranosas (n 52)
| Características | Pacientes (%) |
|---|---|
| Subaórticas | 26 (50%) |
| Parcialmente ocluida por tejido de replicación tricuspídeo | 18 (34%) |
| Prolapso de valva aórtica coronariana derecha | 3 (6%) |
| Parcialmente ocluida por valva aórtica | 2 (4%) |
| Prolapso de valva aórtica no coronariana | 1 (2%) |
| Aneurisma del septo membranoso | 1 (2%) |
| Doblemente relacionada | 1 (2%) |
El tamaño promedio de las CIV fue 9,3±3,3 mm, con tamaño mínimo de 3 mm y máximo de 22 mm. Clasificando las CIV según su tamaño predominaron las de tamaño grande en 85% de los casos, siendo menos frecuentes las de tamaño mediano (12%) y pequeño (3%). No se encontró una relación significativa entre el tamaño grande de las CIV y la presencia de desnutrición moderada a severa (p 0,8)
De los pacientes con Síndrome de Down, 91% tenía CIV de tipo perimembranosa y 9% muscular. Todos tuvieron solamente un tipo de CIV.
El 91% de los pacientes tenía solo una CIV. En los casos que presentaban otras CIV de forma simultánea, los tipos fueron CIV muscular media (50%) y CIV muscular apical (50%).
Contaban con otra patología cardiaca asociada 57% de los pacientes. Entre ellas las más frecuentes fueron el ductus arterioso permeable en 32% y el foramen oval permeable en 24% (Tabla 3). Los pacientes con Síndrome de Down presentaron patología asociada en un 45% siendo el ductus arterioso permeable la más frecuente (18%).
Tabla 3 Patologías cardíacas asociadas de pacientes operados de CIV (n 50)
| Patología | Frecuencia (%) |
|---|---|
| Ductus arterioso permeable | 16 (32%) |
| Foramen oval permeable | 12 (24%) |
| Insuficiencia aortica leve | 10 (20%) |
| Comunicación interatrial tipo ostium secundum | 6 (12%) |
| Estenosis pulmonar leve | 6 (12%) |
Con respecto a los estudios pre quirúrgicos, en el análisis del electrocardiograma, el 100% de los pacientes tenia ritmo sinusal. Con eje promedio de 54°±46°, eje normal en el 86%, desviado a la izquierda en un 2%, desviado a la derecha en 4%. Se encontró bloqueo divisional antero superior en 6%. Presentaron bloqueo AV de primer grado 2 pacientes (2%); no se encontró alteración en la conducción AV en los demás pacientes (98%). Se encontró además bloqueo incompleto de rama derecha en 26% y bloqueo completo de rama derecha en 2,7%, previo a procedimientos quirúrgicos. Al analizar la repercusión sobre las cámaras cardiacas en la mayoría de los casos se encontró sobrecarga de una o más cámaras (66%), hallándose sobrecarga del ventrículo izquierdo en 54% de los pacientes previo al procedimiento quirúrgico.
En la ecocardiografía pre quirúrgica, el promedio de gradiente estimado por la CIV fue 56±26 mmHg, con un rango de 10 a 119 mmHg. La presión sistólica pulmonar fue 33±15 mmHg, siendo normal en la mayoría (67%) (Gráfico 3). Los pacientes con Síndrome de Down tuvieron en 82% cifras normales de presión pulmonar.
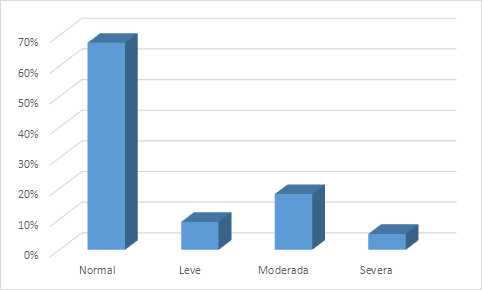
Gráfico 3 Porcentaje de pacientes con presión pulmonar normal y grados de hipertensión pulmonar previo a la cirugía de los pacientes con CIV (n 74)
La fracción de eyección pre quirúrgica calculado por modo M fue 76±5% y la fracción de acortamiento fue 43±4%. Al analizar las dimensiones de las cámaras cardiacas se encontró dilatación del ventrículo izquierdo en 78%, de la aurícula izquierda en 81%, del ventrículo derecho en 8% y del tronco pulmonar en 24%. Entre otros hallazgos se encontró la presencia de una banda anómala en el ventrículo derecho en 5%, todas sin gradiente significativo.
Con respecto a la técnica quirúrgica en 85% se realizó el cierre con parche de pericardio bovino, en 14% cierre con parche de pericardio autólogo y en un caso se realizó el cierre simple. El parche de pericardio bovino o heterólogo se utilizó en 84% para cierre de CIV de tipo perimembranosa. Como otros procedimientos quirúrgicos realizados en la misma intervención fueron frecuentes la ligadura de ductus arterioso permeable (19%) y el cierre de foramen oval permeable (10%), aunque a la mayoría de los pacientes (54%) no se les realizó otro procedimiento quirúrgico en la misma intervención (Tabla 4).
Tabla 4 Procedimientos quirúrgicos realizados simultáneamente al cierre de la CIV (n 34)
| Cirugía | Frecuencia (%) |
|---|---|
| Ligadura de ductus arterioso permeable | 11 (15%) |
| Cierre de foramen oval permeable | 7 (9%) |
| Resección de banda anómala del ventrículo derecho | 6 (8%) |
| Cierre de comunicación interatrial | 4 (5%) |
| Ligadura de ductus arterioso permeable y cierre de comunicación interatrial | 2 (3%) |
| Ampliación de comunicación interatrial | 1 (1,2%) |
| Ampliación de la vía de salida del ventrículo derecho | 1 (1,2%) |
| Ligadura de ductus arterioso permeable y cierre de foramen oval permeable | 1 (1,2%) |
| Plastia aortica | 1 (1,2%) |
El 100% de los pacientes tuvo un puntaje de RASCH-1 de 2 puntos. El puntaje básico de Aristotle fue de 6 puntos en 96%, 8 puntos en 2,7% y 9 puntos en 1,3%, quedando el 96% de los pacientes en nivel de riesgo 2 y 4% en el nivel de riesgo 3. No se pudo realizar el puntaje completo de Aristotle por falta de datos. Los factores que aumentaron el puntaje básico de Aristotle fueron un caso de plastia aortica y dos con cierre de múltiples CIV. El paciente al que se le realizó plastia aórtica contaba con diagnóstico ecocardiográfico pre operatorio de insuficiencia aórtica leve, sin embargo en el acto quirúrgico se realizó plastia valvular. Hubo discordancia entre el hallazgo ecocardiográfico pre operatorio y el hallazgo quirúrgico.
El tiempo promedio de circulación extracorpórea (CEC) fue 67±19 minutos, con una mínima de 38 minutos y máxima de 115 minutos, siendo 6 pacientes los que superaron los 100 minutos (8%). El tiempo promedio de clampado aórtico fue de 48±16 minutos, con mínima de 20 minutos y máxima de 96 minutos.
Los pacientes requirieron de asistencia respiratoria mecánica en promedio 3±6 días, con mediana de 2 días y máximo de 47 días. El 44% de los pacientes requirió asistencia respiratoria mecánica un día o menos, solo un paciente salió ya extubado de quirófano y cuatro pacientes (5%) requirieron más de 10 días.
El tiempo de internación en la terapia intensiva cardiovascular pediátrica (UCIC) fue en promedio 8±7 días, con una mínima de 2 días y máxima de 50 días, mediana de 6 días. El 83% de los pacientes tuvieron un tiempo de internación en UCIC de más de 3 días. Se encontró una relación estadísticamente significativa (p 0,03) entre la presencia de hipertensión pulmonar moderada a severa pre operatoria e internación de más de 3 días en la UCIC.
El tiempo de hospitalización total fue en promedio 14±10 días, con una mediana de 11 días, mínima de 5 días y máximo 70 días. El 38% de los pacientes tuvo un tiempo de hospitalización total menor a 10 días, 27% entre 10 y 14 días y 35% más de 14 días.
Con respecto al uso de inotrópicos en el post operatorio, 100% de los pacientes utilizó uno o más inotrópicos. Los más utilizados fueron milrinona (96%) y noradrenalina (67%). El promedio de soporte inotrópico fue de 5±4 días, con mínimo de un día y máximo de 20 días. El 65% de los pacientes utilizó inotrópicos más de dos días.
Las principales complicaciones post operatorias en el periodo inmediato y mediato fueron las infecciosas, entre estas las más frecuentes fueron la infección asociada a cuidados de la salud de foco pulmonar y sin foco (Tabla 5).
Tabla 5 Complicaciones infecciosas de los pacientes operados de CIV (n 50)
| Complicación | Pacientes (%) |
|---|---|
| Infección asociada a cuidados de la salud de foco pulmonar | 24 (48%) |
| Infección asociada a cuidados de la salud sin foco | 15 (30%) |
| Infección del tracto urinario | 4 (8%) |
| Infección de herida operatoria | 3 (6%) |
| Conjuntivitis | 1 (2%) |
| Infección de vía venosa central | 1 (2%) |
| Pericarditis | 1 (2%) |
| Sinusitis | 1 (2%) |
Las complicaciones no infecciosas más frecuentes fueron las pulmonares: neumotórax (33%), atelectasia (33%), crisis de hipertensión pulmonar (25%) y derrame pleural (8%). Hubo o casos con complicaciones las neurológicas: síndrome convulsivo y síndrome de abstinencia a opiáceos
Entre otras complicaciones que se presentaron, pero poco frecuentes, se hallan el síndrome post pericardiotomia y la hemorragia digestiva alta (Tabla 6). Además tres pacientes presentaron paro cardiorrespiratorio que requirió reanimación (4%).
Tabla 6 Otras complicaciones en el post operatorio de CIV (n 29)
| Complicaciones | Frecuencia | Porcentaje |
|---|---|---|
| Arritmias | 12 | 41,3% |
| Paro cardiorrespiratorio | 3 | 10,3% |
| Hemorragia digestiva alta | 2 | 7% |
| Síndrome post pericardiotomia | 2 | 7% |
| Dermatosis | 1 | 3,4% |
| Derrame pericárdico | 1 | 3,4% |
| Desprendimiento del parche IV | 1 | 3,4% |
| Enfisema subcutáneo | 1 | 3,4% |
| Epistaxis | 1 | 3,4% |
| Insuficiencia renal aguda | 1 | 3,4% |
| Escara sacra | 1 | 3,4% |
| Neumopericardio | 1 | 3,4% |
| Sinusitis | 1 | 3,4% |
| Trombo en la aurícula izquierda | 1 | 3,4% |
Sin incluir el bloqueo AV completo, en 16,2% de los pacientes se registraron arritmias en el post operatorio inmediato, las más frecuentes fueron las de origen ventricular (Tabla 7).
Tabla 7 Arritmias en el post operatorio de CIV (n 12)
| Arritmias | Frecuencia (%) |
|---|---|
| Extrasístoles ventriculares | 3 (25%) |
| Taquicardia ventricular | 3 (25%) |
| Taquicardia supraventricular | 3 (25%) |
| Bloqueo auriculo ventricular total transitorio | 1 (8,3%) |
| Extrasístoles supra ventriculares | 1 (8,3%) |
| Fibrilación auricular | 1 (8,3%) |
El 19% de los pacientes presentó bloqueo auriculo ventricular total en el post operatorio. El tratamiento utilizado en todos los casos fue la dexametasona EV por un promedio de 10±3 días, máximo por 14 días, revirtiendo a ritmo sinusal el 86% de los casos. Del total de pacientes operados de CIV se utilizó marcapasos transitorio en 12 pacientes (16%) y dos de éstos (2,6%) requirieron marcapasos permanente antes del alta.
Al análisis del electrocardiograma post operatorio se encontró ritmo sinusal en la mayoría de los pacientes (86%). Con respecto al eje cardiaco en el post operatorio predomino el eje normal (62,5%), bloqueo incompleto de rama derecha (34%), bloqueo divisional antero superior (34%) y bloqueo de rama izquierda (9%). Al evaluar la presencia de sobrecarga de cámaras cardíacas en el electrocardiograma, la mayoría de los pacientes no presentó sobrecarga de ninguna cámara (75%), persistiendo la sobrecarga del ventrículo izquierdo en el 15% de los operados.
La presión sistólica pulmonar promedio hallada por ecocardiografía en el post operatorio fue 23±8 mmHg, con un rango de 10 a 44 mmHg, teniendo la mayoría de los pacientes la presión pulmonar post operatoria normal (89%).
La fracción de eyección calculado por modo M en el post operatorio por ecocardiografía fue en la mayoría normal, con promedio 67±10%, mediana 68%, mínima 36% y máxima 88%. La fracción de acortamiento en el post operatorio fue en promedio 36±8%, mínima 17 y máxima 55%. Además se encontró poca frecuencia de dilatación de cámaras cardiacas por ecocardiografía: del ventrículo izquierdo en 29%, de la aurícula izquierda en 20% y con menor frecuencia del ventrículo derecho: 6,7%. Se halló CIV residual en 42 % de los pacientes, con tamaño promedio 3±1 mm de diámetro, con rango de 2 a 5 mm.
El 98,7% de los pacientes fue dado de alta de la sala de internados del servicio en buen estado general. Solo se encontró un caso de óbito, en un paciente de 12 años, con dos CIV musculares, una alta de 22 mm y una media de 11 mm, con hipertensión pulmonar severa en el pre operatorio. A este paciente se realizó cateterismo previo a la cirugía, en el cual se constató resistencia vascular pulmonar baja y test de reactividad vascular positiva al oxígeno.
Para el componente analítico de esta investigación se agrupó a los pacientes en casos (con alguna complicación infecciosa o de otro tipo en el post operatorio) y controles (pacientes sin complicaciones en el post operatorio) para analizar los factores de riesgo.
El tiempo de CEC, el tiempo de clampado aórtico, los días de internación en UCIC, el tiempo de hospitalización total y los días de asistencia respiratoria mecánica se correlacionaron significativamente con la aparición de complicaciones en el pos operatorio (Tabla 8). Las cifras de presión pulmonar mencionada en la tabla oscilan de 20 a 50 mmHg en ambos grupos, no siendo significativas.
Tabla 8 Relación entre variables clínicas y la presencia complicaciones en el post operatorio de CIV
| Variables | Con complicación | Sin complicación | Valor de p* |
|---|---|---|---|
| Peso (kg) | 16,5 ± 15,8 | 20 ± 14,6 | 0,3 |
| Gradiente de la CIV (mmHg) | 49 ± 26 | 71 ± 21 | 0,001 |
| Presión sistólica pulmonar (mmHg) | 35 ± 15 | 30 ± 14 | 0,2 |
| Fracción de eyección (%) | 77 ± 5 | 74 ± 5 | 0,06 |
| Tiempo de CEC (minutos) | 72 ± 20 | 57 ±12 | 0,001 |
| Tiempo de clampado aórtico (minutos) | 51 ± 17 | 40 ± 9 | 0,01 |
| Días de asistencia respiratoria mecánica | 4 ± 6 | 1,3 ± 0,9 | 0,02 |
| Días de internación en terapia | 9 ± 8 | 4 ± 3 | 0,01 |
| Días de hospitalización total | 16 ± 11 | 9 ± 3 | 0,004 |
* Prueba de correlación de Pearson
Al analizar variables clínicas pre operatorias se encontró una relación significativa entre el antecedente de cuadros respiratorios a repetición y la aparición de complicaciones en el post operatorio (Tabla 9)
Tabla 9 Relación entre factores clínicos pre operatorios y la aparición de complicaciones en el post operatorio de CIV
| Variables | Con complicaciones | Sin complicaciones | OR (IC 95%) | Valor de p* |
|---|---|---|---|---|
| Sexo femenino (n 39) | 28 (72%) | 11 (28%) | 1 (0,3- 2,8) | 0,9 |
| Edad igual o menos a 1 año (n 36) | 27 (75%) | 9 (25%) | 1,3 (0,5-3,8) | 0,5 |
| Síndrome de Down (n 11) | 10 (91%) | 1 (9%) | 4,6 (0,5-38) | 0,1 |
| Clase funcional II o mas (n 35) | 24 (68%) | 11 (31%) | 0,7 (0,2-2) | 0,5 |
| CIV grande igual o mayor a 6 mm (n 63) | 47 (75%) | 16 (25%) | 2,4 (0,6-9) | 0,1 |
| Presencia de cardiopatía asociada (n 45) | 34 (75%) | 11 (25%) | 1,6 (0,5-4,5) | 0,3 |
| Antecedente de cuadros respiratorios a repetición (n 17) | 15 (93%) | 1 (7%) | 7,8 (0,9-64) | 0,02 |
* Prueba chi2
DISCUSION
La mayoría de los pacientes procedieron de zonas urbanas de Asunción y ciudades circunvecinas, posiblemente por ser el área de influencia del Hospital de Clínicas y ser este un centro de referencia de alta complejidad para el manejo de esta patología.
En esta muestra hubo más sujetos del sexo femenino, lo que coincide con la mayoría de los estudios donde se cita que esta patología tiene predominio por este género3,5,18.
En caso de pacientes con síndrome de Down predominó el sexo femenino de forma importante (80%), ligeramente superior a otros estudios que encuentran alrededor de 50-55%9,17,22.
La edad media de los pacientes al momento de la cirugía fue de 4 años con un rango de edad que va desde 3 meses hasta 16 años. Llama la atención el amplio rango de edades al momento de la cirugía. Los pacientes lactantes menores, con tiempo precoz de cirugía, compartían todos las mismas características: diferentes grados de desnutrición, clase funcional alterada a pesar de triple medicación, CIV de tamaño grande y repercusión hemodinámica con dilatación de cavidades cardiacas izquierdas.
Por el contrario, el otro extremo de edad con 13 años o más, compartía las características de estado nutricional normal, clase funcional en la mayoría normal, con poca medicación cardiológica pero todos con CIV de tamaño grande y repercusión hemodinámica con dilatación de cavidades cardiacas izquierdas, aun con presión pulmonar normal. Esto hace pensar que la indicación quirúrgica en los pacientes menores de un año fue la repercusión tanto cardiaca como nutricional y la presencia de síntomas por la CIV, mientras que en pacientes adolescentes fue el tamaño de la CIV y la dilatación de las cámaras cardiacas a pesar de que presentaban escasa sintomatología.
Se encontraron 15 casos de desnutrición severa, que involucra a los pacientes de un año o menos, los cuales comparten las mismas características clínicas descritas. Es sabido que una de las causas de desnutrición es el deterioro hemodinámico, en este caso por la cardiopatía congénita. Aunque esta investigación no fue diseñada para buscar las causas de trastornos nutricionales. Este tema podría evaluarse en investigaciones futuras. A pesar de que se trata de una cardiopatía que por su repercusión produce desnutrición, se encontraron casos de sobrepeso y uno con obesidad al momento quirúrgico.
Los medicamentos cardiológicos utilizados para el manejo de la insuficiencia cardiaca fueron similares a los mencionados en otros estudios, siendo la furosemida, la espironolactona y el enalapril los más utilizados1.
El 22% de los pacientes tenía cuadros respiratorios (bronquiales o neumonías) a repetición previos a la cirugía. Se conoce que los cuadros bronquiales y neumonías a repetición se asocian a las cardiopatías congénitas de hiperflujo pulmonar23.
En el examen físico pre operatorio la mayoría presentó las manifestaciones características de la CIV, que consistieron en frémito, R1 normal, R2 normal o aumentado y soplo sistólico grado 3-4/6 en el borde esteral izquierdo con la irradiación característica en barra hacia axilas.
La CIV de tipo perimembranosa fue la más frecuente, en 95% de los casos, lo cual coincide con la bibliografía considerando el cierre quirúrgico de las CIV aisladas7,23. Estas fueron sub aórticas en la mitad de los casos. Debido a su localización, las CIV perimembranosas se pueden denominar como subaórticas al ubicarse debajo de esta válvula. Además existe la posibilidad que las de tipo subaórtico se acompañen de prolapso de una valva aórtica generando diferentes grados de insuficiencia, como también se encontró en este estudio; aunque solo se incluyeron los casos leves. Además se puede producir la oclusión parcial de una CIV de tipo perimembranosa por tejido de replicación tricuspídeo, como se encontró en este estudio. Este hallazgo se cita con mucha frecuencia en la bibliografía, aunque la prevalencia no está bien determinada7,14.
El rango de tamaño de las CIV fue muy amplio, desde pequeñas hasta grandes. Predominaron por gran mayoría las de tamaño grande. En general se indica el cierre quirúrgico en las de tamaño mediano y grandes, mientras que en las de menor tamaño se debe considerar el compromiso hemodinámico y las complicaciones7. Además las de tamaño pequeño se acompañaron de otras patologías cardiacas congénitas con indicación quirúrgica.
De los pacientes con Síndrome de Down, 90% tenía CIV de tipo perimembranosa y 10% de tipo muscular. Se menciona que la CIV de tipo perimembranosa se presenta con bastante frecuencia en este síndrome24.
La mitad de los pacientes contaba con una cardiopatía congénita asociada, entre ellas patologías sin repercusión como el foramen oval permeable y otros con cardiopatías también de hiperflujo como el ductus arterioso permeable. Es frecuente la asociación de la CIV con estas patologías7. Sin embargo en este estudio no se incluyeron casos con otras patologías consideradas de mayor repercusión que la CIV.
Al analizar los electrocardiogramas pre quirúrgicos, en la mayoría de los casos estos fueron normales o con hallazgos característicos de las CIV, como la sobrecarga de cámaras izquierdas. Además se encontró hallazgos casuales propios de cada paciente, no relacionados con la CIV, como el bloqueo AV de primer grado. En los casos con sobrecarga de ventrículo derecho la mayoría de los pacientes tenía algún grado de hipertensión pulmonar. La sobrecarga de esta cámara se asocia con aumento de la resistencia vascular pulmonar. Se encontró bloqueo incpmpleto de rama derecha en porcentaje considerable, hallazgo considerado la mayoría de las veces normal en la edad pediátrica10.
La mayoría de los pacientes tuvo presión pulmonar normal en el pre operatorio. El hecho de tener hipertensión pulmonar importante se considera una contraindicación relativa de cirugía, por lo cual, según cada caso, se recomienda hacer cateterismo para medir la resistencia vascular pulmonar y evaluar la respuesta vasodilatadora al oxígeno10,11.
En el estudio ecocardiográfico se encontró dilatación de cámaras izquierdas en la gran mayoría de los pacientes, hallazgo característico de las CIV de repercusión hemodinámica16. Además se encontró la presencia de una banda anómala en el ventrículo derecho en un pequeño porcentaje y sin gradiente significativo. Hay estudios que asocian la presencia de esta banda con una reacción muscular del ventrículo derecho como consecuencia del exceso de flujo y presión a través de la CIV11.
Se utilizó parche de pericardio bovino para el cierre quirúrgico de la mayoría de las CIV. La elección del tipo de parche depende de la preferencia de cada cirujano y la disponibilidad de materiales en cada servicio18.
Entre las otras cirugías que se realizaron concomitantemente se cita un paciente que requirió ampliación de la CIA. Fue el caso de un paciente de 12 años con hipertensión pulmonar severa pre operatoria y que óbito a los 7 días de post operatorio. Es una técnica que se realiza para favorecer el drenaje de las cámaras derechas, sometidas a hipertensión pulmonar, hacia las cámaras izquierdas y que generalmente no es utilizada en esta cardiopatía. En este caso el cirujano lo considero conveniente en el acto quirúrgico.
Los tiempos de CEC y clampado aórtico no fueron superiores a los hallados en otros estudios17.
Los estudios post operatorios (electrocardiograma y ecocardiografía) normalizaron en el post operatorio inmediato en la mayoría de los pacientes, con disminución de la evidencia de sobrecarga de las cámaras cardiacas. Esto es de esperarse debido al cese de la sobrecarga de volumen que repercutía sobre estas cámaras.
Otro hallazgo de escasa frecuencia fue el bloqueo auriculo ventricular total en el post operatorio inmediato. La mayoría requirió tratamiento con corticoides y marcapasos transitorio hasta la recuperación del ritmo sinusal. Su aparición se menciona como una complicación quirúrgica potencial al cierre de CIV debido a la cercanía con el tejido de conducción. Se cree que puede ser transitorio debido a un proceso inflamatorio local que mejora con los días y el tratamiento con corticoides, siendo necesario el marcapasos permanente en apenas 1% de los casos17. En este trabajo el resultado fue ligeramente superior, con requerimiento de marcapasos permanente en el 2,6%.
Las principales complicaciones post operatorias en el periodo inmediato y mediato fueron las infecciosas y pulmonares. Las infecciosas catalogadas como infecciones asociadas a cuidados de la salud o intrahospitalarias se encontraron en una gran proporción en la terapia intensiva. Su causa se asocia a los cuidados del personal médico y de enfermería, no siendo objetivo de este estudio. La mayoría de las complicaciones pulmonares no infecciosas fueron hallazgos comúnmente asociados a asistencia respiratoria mecánica.
Los factores de riesgo asociados a las complicaciones post operatorias (infecciosas, pulmonares, neurológicas y renales) fueron la presencia de CIV grande y las cardiopatías asociadas, aunque por el tamaño de muestra no se detectó significancia estadística. Estos factores determinan mayor hiperflujo pulmonar y mayor repercusión hemodinámica, por lo cual estarían relacionadas a las complicaciones detectadas en esta investigación.
El síndrome de Down también fue un factor de riesgo pues la mayoría (80%) tenía CIV grande y por lo tanto mayor repercusión hemodinámica. No se encontró otro factor que pueda relacionar al síndrome de Down con la aparición de complicaciones aparte de lo mencionado, probablemente debido a la poca cantidad de pacientes con este síndrome incluidos en este estudio.
El antecedente de cuadros respiratorios a repetición en el pre operatorio resultó un factor de riesgo, posiblemente asociado al mayor hiperflujo pulmonar, aunque este tema debe investigarse a profundidad pues se conocen múltiples causas23.
La media del gradiente por la CIV medido por ecocardiografía se asoció a la presencia de complicaciones. Es sabido que el menor gradiente por la CIV se asocia la presencia de hipertensión pulmonar, y esta última, a la aparición de complicaciones post operatorias.
Se halló que el tiempo de CEC y de clampado aórtico se asoció significativamente a la presencia de complicaciones, como se cita en la literatura, debido a la respuesta inflamatoria sistémica que produce. Aunque la mayoría de los pacientes no tuvo tiempos prolongados, el hecho de ser sometidos a la CEC expone al riesgo de complicaciones secundarias a esta25.
Las medias de tiempo de ARM, de internación en terapia y de hospitalización total fueron mayores en los pacientes con complicaciones, debido a la presencia misma de estas. Estos tiempos son ligeramente mayores a los mencionados en otros estudios probablemente debido al mayor porcentaje de complicaciones halladas en este estudio3,26. Ya que la mayoría de las complicaciones fueron de tipo infeccioso, sobre todo pulmonar, debería realizarse un mejor estudio de las causas y el control de infecciones hospitalarias en el servicio.
CONCLUSIONES
La mayoría de los pacientes provenían de la ciudad de Asunción y la zona de gran Asunción. Predominó el sexo femenino (53%). La edad media fue de 4 años, el peso promedio 17,6 kg y 39% tenía estado nutricional normal. Hubo 14% con síndrome de Down. El 52% se encontraban asintomáticos y 94% con medicación cardiológica; las drogas más utilizadas fueron la furosemida (75%) y el enalapril (87%). El 22% tenía cuadros respiratorios a repetición.
En la evaluación clínica pre operatoria se encontró frémito en 51,3%, el R1 normal en 90% y R2 normal en 48%, con soplo sistólico en 100%, graduado entre 3-4/6, en el borde esternal izquierdo (97%) y que irradiaba hacia axilas (56%).
Predomino la CIV de tipo perimembranosa (95%), parcialmente ocluidas por tejido de replicación tricuspídeo (70%), fueron subaórticas en 92%, las cuales se acompañaron de insuficiencia aortica leve en 35%. El tamaño promedio fue 9,3 mm, siendo 85% de tamaño grande. El 91% tenía solo un tipo de CIV.
En el electrocardiograma pre quirúrgico, 100% tenía ritmo sinusal, con eje normal en 86% y con sobrecarga del ventrículo izquierdo en 54%. En la ecocardiografía pre operatoria se encontró la presión pulmonar normal en 67% y la dilatación del ventrículo izquierdo en 78%.
Se realizó cierre con parche de pericardio bovino al 85% de los pacientes, con promedio de CEC de 67 minutos y de clampado aórtico de 48 minutos. El puntaje de RASCH-1 fue 6 puntos en 100% y el puntaje básico de Aristotle con nivel de riesgo 2 en 96%.
El promedio de días de ARM fue 3 días, de internación en UCIC de 8 días y de hospitalización total de 14 días. El 100% utilizo inotrópicos en el post operatorio inmediato.
Las principales complicaciones en el post operatorio fueron las infecciosas y las más frecuentes fueron a nivel pulmonar (27%). El 19% de los pacientes presentó bloqueo auriculo ventricular total, de los cuales el 86% revirtió a ritmo sinusal. El 16,2% presentó otro tipo de arritmias.
En el electrocardiograma post operatorio, 86% presentó ritmo sinusal con eje normal (62,5%), el 75% sin evidencia de sobrecarga de cámaras cardiacas. En la ecocardiografía post operatoria se encontró presión pulmonar normal en 89% y dilatación del ventrículo izquierdo en 29%. Presentaron CIV residual 42% de los post operados, con tamaño promedio de 3 mm.
El 98,7% se fue de alta del servicio en buen estado general. Solo hubo un caso de óbito.














