INTRODUCCIÓN
El tema de la mortalidad materna continúa siendo un problema no resuelto. Pese a los avances tecnológicos registrados a la fecha, las tasas de muerte materna se han mantenido sin mayores variaciones durante la última década y sigue existiendo brechas significativas en el número de muertes entre países desarrollados y subdesarrollados. Tal realidad demuestra que las políticas ejecutadas hasta la fecha no han sido del todo exitosas 1.
Los eventos adversos durante el embarazo, el parto o el puerperio desencadenan una serie de consecuencias económicas, sociales y psicológicas, por eso se consideran una situación de catástrofe. La mayoría de las mujeres afectadas son de un medio socioeconómico bajo 2.
En muchos países en desarrollo, las complicaciones del embarazo y parto constituyen las principales causas de muerte entre las mujeres en edad reproductiva. Más de una mujer muere cada minuto debido a estas causas y un total de 585.000 mueren cada año. Menos del 1% de estas muertes ocurren en los países desarrollados, lo que demuestra que esto pudiera evitarse si hubiera recursos y servicios disponibles. Además de la mortalidad materna, ocurren más de 50 millones de casos de problemas relacionados con la salud materna anualmente. Por lo menos 300 millones de mujeres, más de un cuarto del total de la población femenina de los países en desarrollo, sufren enfermedades en el embarazo y parto con lesiones a corto y largo plazo 1.
La morbilidad materna severa es un indicador útil para los países en desarrollo y puede ser estudiado para contribuir en la disminución de la mortalidad materna 1. Las embarazadas o puérperas que ingresan a Unidad de Cuidados Intensivos (UCI) en su mayoría son casos agudos, críticos y con riesgo de muerte, que necesitan tratamiento especializa do y son un grupo significativo de la práctica obstétrica 1,2.
La OMS publicó en el año 2011 una serie de criterios para la identificación de la morbilidad materna basados en marcadores de diagnóstico y disfunción orgánica 3:
Criterios relacionados con signos y síntomas de enfermedad específica: eclampsia, choque séptico, choque hipovolémico.
Criterios relacionados con falla o disfunción orgánica: disfunción cardiaca, vascular, renal, hepática, metabólica, cerebral, respiratoria o de coagulación.
Criterios relacionados con el manejo de la paciente: ingreso a UCI, intervención quirúrgica de emergencia en el postparto, poscesárea, o postaborto y transfusión de unidades de sangre o plasma.
Se han propuesto tres enfoques para la definición de morbilidad materna severa: la utilización de las características clínicas (signos, síntomas o entidades clínicas tales como eclampsia o ruptura uterina); criterios de disfunción de órganos, o los criterios de necesidad de ingreso a UCI
Los datos de morbilidad severa son de vital importancia para los planificadores sanitarios y los responsables políticos de saber cuántas mujeres necesitan atención obstétrica esencial pues son indicadores esenciales y fiables de la calidad y la eficiencia de los sistemas de salud. Por lo tanto, pueden complementar los datos de mortalidad materna ya que utilizan las prácticas de gestión clínica (como ingreso en UCI) 4.
La mortalidad materna sigue siendo un gran desafío para los sistemas de salud en todo el mundo. El enfoque sobre la mortalidad materna se agudizó cuando la reducción de la misma se convirtió en uno de los ocho objetivos de Desarrollo del Milenio (ODM). La meta del ODM 5 es reducir la tasa de mortalidad materna en tres cuartas partes del 1990 al 2015. Sin embargo, el progreso hacia ese objetivo ha demostrado ser un desafío 2.
Las principales causas de morbilidad materna extrema descritas a nivel mundial están relacionadas con complicaciones obstétricas, tales como las hemorragias posparto, el embarazo ectópico, el embolismo de líquido amniótico, la eclampsia, la sepsis, el tromboembolismo pulmonar, la rotura uterina, el síndrome de HELLP y la coagulación intravascular diseminada, las cuales tienen relación con el manejo obstétrico de estas pacientes, fundamentalmente en el momento del trabajo de parto y el parto 2. Si la morbilidad materna extrema se acompaña de patología preexistente es casi seis veces mayor que en los casos donde no existe patología previa 3.
Un mejor conocimiento del espectro, características, y los resultados de las enfermedades que afectan a este grupo de pacientes es el primer paso hacia el logro de la prevención y, por tanto, la reducción de la morbilidad materna y la mortalidad 3.
OBJETIVOS
Determinar las características demográficas y clínicas de pacientes obstétricas que ingresaron a UCI del Hospital Nacional (Itauguá, Paraguay) durante 5 años (enero 2011- octubre 2015).
Describir la evolución de las pacientes obstétricas ingresadas a UCI: días de internación, necesidad de uso de asistencia respiratoria mecánica, mortalidad.
MATERIALES Y METODOS
Diseño: observacional, descriptivo, de corte transversal, retrospectivo
Población estudiada: pacientes gestantes o puérperas que ingresaron a UCI del Hospital Nacional entre enero 2011 y octubre 2015.
Criterios de inclusión:
Mujeres gestantes o puérperas de cualquier edad materna.
Mujeres gestantes de cualquier edad gestacional.
Mujeres con patologías obstétricas y no obstétricas (clínicas o quirúrgicas)
Pacientes gestantes o puérperas remitidas de otro centro asistencial obstétrico que requirieron ingreso a UCI.
Criterio de exclusión:
Historia clínica incompleta.
Reclutamiento:
Previa solicitud de permiso al Jefe del Dpto. de Ginecología y Obstetricia y el Jefe del Servicio de Terapia Intensiva, se realizó una revisión de historias clínicas de pacientes obstétricas que requirieron ingreso a la UCI. Los datos se registraron en una ficha técnica.
Variables: edad, procedencia, paridad, causas obstétricas y no obstétricas (médicas o quirúrgicas) de ingreso a UCI, días de internación, necesidad de uso de asistencia respiratoria mecánica, estado al alta hospitalaria.
Tamaño de muestra: por conveniencia se incluyeron todas las mujeres que cumplían con los criterios de inclusión en el periodo de estudio.
Gestión de datos: se utilizó el programa estadístico Epi Info 7(c). Los resultados se expresaron en porcentajes, medias y desvío estándar.
Cuestiones éticas: se respetó la confidencialidad de los datos. No fue necesario un consentimiento informado pues no se realizaron intervenciones experimentales. No se contó con apoyo financiero externo. Los autores declaran que no existen conflictos de interés comercial.
RESULTADOS
Durante el tiempo estudiado 135 (0,05%) mujeres requirieron ingreso a UCI de 2708 pacientes que ingresaron al Dpto. de Ginecología y Obstetricia. La edad media fue 27 ± 6,7 años. La media de edad gestacional al ingreso a UCI fue 30,33 ± 9,6 semanas.
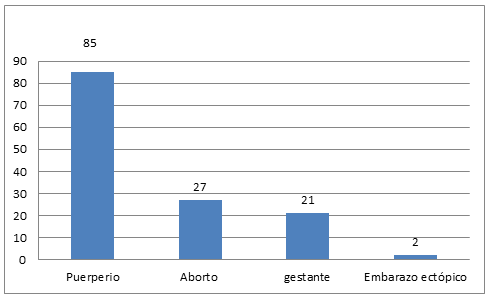
La paridad media fue 2 ± 1 partos. La muestra estuvo compuesta sobre todo por puérperas 85 (63%) (Gráfico 1).
Las complicaciones maternas que requirieron ingreso a UCI fueron principalmente de causas obstétricas (Gráfico 2).
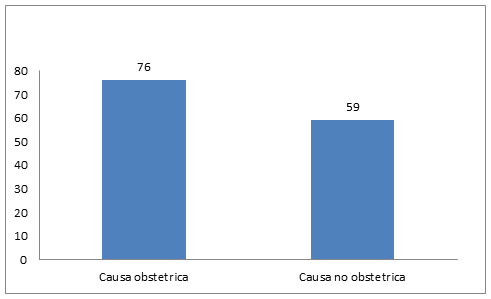
Grafico 2 Frecuencia de complicaciones obstétricas y no obstétricas de mujeres que ingresaron a la UCI (n 135)
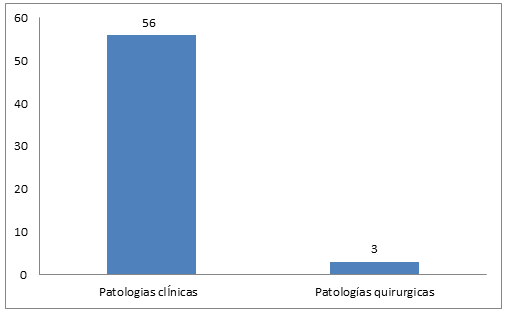
Entre las complicaciones maternas no obstétricas, las patologías clínicas fueron las más frecuentes (Gráfico 3).
Las complicaciones maternas que requirieron atención en UCI fueron las pacientes con sepsis, preeclampsia severa y eclampsia (Tabla 1).
La media de días de internación en la UCI fue 6,47 ± 8,5 días (rango de 1 a 58 días) siendo la mediana 4 días. Necesitaron asistencia mecánica respiratoria 50 (37%) pacientes con una permanencia media de 3,9 ± 5,5 días (rango de 1 a 30 días) antes del destete.
Hubo 19 (14,07%) muertes maternas en UCI en el tiempo estudiado
DISCUSIÓN
La probabilidad de una mujer de ser admitida a UCI durante el embarazo, parto o puerperio es mucho mayor que el de una mujer joven, no embarazada. Se estima que 0,1 a 0,9% de las mujeres durante un evento obstétrico presentan complicaciones que requieren hospitalización en UCI 5.
La proporción de ingreso a UCI encontrada durante el tiempo estudiado (0,43%) se encuentra dentro de las frecuencias referidas en la literatura 6.
En EE.UU, en la ciudad de Maryland, durante 10 años (1999-2008) se identificaron 765.598 hospitalizaciones obstétricas. De esos ingresos, 2.927 utilizaron la UCI (0,38%); 1415 de los ingresos en la UCI se produjo durante la hospitalización para el nacimiento, mayor proporción en mujeres fueron mujeres que se encontraban los extremos de la edad reproductiva, raza negra, la tasa global de utilización de la UCI fue 419/100.000 partos, durante el periodo anteparto 162/100.000, parto 202/100.000 y 54/100.000 durante el puerperio 6.
En Maryland, Estados Unidos, la necesidad de ingreso a UCI fue 548/100.000 partos con una mortalidad de 440/100.000 partos 7. En el Departamento de Obstetricia y Ginecología del Instituto de Ciencias Médicas, Hyderabad, India, las pacientes admitidas en el período posparto (53,8%) fueron más que las admisiones prenatales (46,1%), la mayoría en el tercer trimestre del embarazo (32,69%). El modo de nacimiento más común fue una cesárea de emergencia (67,5%) siendo en la UCI el 87,5% 8,9.
La edad de las pacientes que ingresaron a UCI fue 27 ± 6,7 años con un rango de edad 14 a 45 años, medias similares de 25±4,6 años se observó en la India, en EE.UU y Recife (Brasil), con predominio en extremos de la edad reproductiva 10,11.
En este estudio se encontró que las morbilidades más frecuentes que motivaron al ingreso a UCI fueron las infecciones, preeclampsia severa y hemorragia obstétrica. En el Hospital Regional de Hong Kong encontraron que la hemorragia postparto y la hipertensión inducida por el embarazo fueron las razones más comunes para la admisión en la UCI. Hubo una tendencia creciente de admisiones después de la cesárea electiva, placenta previa y la intervención agresiva temprana de la preeclampsia 12,13.
Otras morbilidades identificadas según la literatura fueron por estenosis mitral, arritmia cardiaca, enfermedad isquémica del corazón, asma, epilepsia, infecciones respiratorias bajas, obstrucción intestinal, que no se halló en este estudio 14.
La frecuencia de muerte materna en UCI fue 14% mientras en otros países de América Latina informan una mortalidad materna de 18% 15.
CONCLUSIONES
La frecuencia de ingreso a UCI de pacientes con complicaciones obstétricas y no obstétricas fueron de 0,43%. El 64,4% de las pacientes se encontraban en su puerperio. La edad fue de 27 ± 6,7 años.
De las complicaciones obstétricas, el motivo más frecuente de ingreso a UCI fueron las sepsis, seguida de preeclampsia severa
De las complicaciones no obstétricas, la cardiopatía materna descompensada y el dengue grave fueron las más frecuentes.
La mortalidad materna fue 14%.