INTRODUCCION
La malformación arteriovenosa uternina (MAVU) es una condición rara pero potencialmente mortal. Es una lesión vascular formada por la conexión anormal entre arteria y vena. La localización más frecuente es a nivel de la pelvis, involucrando ocasionalmente al útero1.
La incidencia real de esta patología es desconocida, con la existencia de tan solo alrededor de 100 casos reportados hasta la fecha. En la literatura, la MAVU se encuentra descripta únicamente en forma de reporte de casos y series que no involucran más que unos pocos pacientes. Se he estimado que su incidencia es menor al 4,5%2.
Se clasifican en congénitas y adquiridas. Las primeras serían las genuinas e infrecuentes, mientras que de las adquiridas están siendo publicadas cada vez más casos. Las congénitas resultan del desarrollo embrionario anormal de estructuras vasculares primitivas, resultando en la presencia de múltiples dilataciones y comunicaciones anormales arteriovenosas3. Tienden a mostrar:
• Múltiples arterias alimenticias.
• Un ovillo de vasos con características histológicas arteriales y venosas.
• Numerosas venas de drenaje.
Las adquiridas, al contrario, muestran fístulas miometriales entre ramas arteriales y venosas. Tienen arterias procedentes de las ilíacas internas normales, sin suplemento vascular extra al uterino y presentan el ovillo característico. Muchos casos son asintomáticos, o solo con hipermenorreas, pudiendo ser confundidos con síndromes de congestión pélvica4,5. En los congénitos hay anomalías vasculares en otras áreas pélvicas y/o resto del organismo (cerebro, piel, otras vísceras).
Las adquiridas son generalmente traumáticas, más comunes en casos previamente afectos de neoplasia trofoblástica gestacional o tumor trofoblástico del lecho placentario. Muchos son desencadenados por causas obstétricas (multiparidad, abortos), intervenciones (miomectomías, resectomías, legrados o cesáreas), problemas placentarios (acretismos) u otras patologías (cáncer de cérvix o endometrio)6.
Tienen un amplio espectro de manifestaciones clínicas, variando desde las totalmente asintomáticas a las hemorragias vaginales que constituyen la forma más frecuente de presentación y puede ser severa en algunos casos. A su vez podría presentarse con características de enfermedad cardiaca congestiva y sangrado postmenstrual7. Se debe sospechar de las formas adquiridas en aquellos casos en los que el sangrado se presente posterior a abortos espontáneos o enfermedad trofoblástica gestacional8.
La sospecha clínica debe de ser confirmada mediante ultrasonografía, principal prueba diagnóstica, al ser no invasiva y de fácil reproductibilidad. En la ecografía 2D, los signos encontrados pueden ser una sutil heterogeneidad en el miometrio y espacios hipoecogénicos irregulares. Al Doppler color se evidencia un ovillo de flujo multidireccional, alta velocidad, bajo índice de pulsatilidad y resistencia. La reconstrucción Doppler 3D nos puede ayudar a determinar la localización de los vasos nutricios de la malformación.
La angiografía es aún el estándar de oro para el diagnóstico, mostrando una masa tortuosa de origen arterial que se comunica con una vena hipertrofiada. Sin embargo, al ser esta una prueba invasiva que expone a la paciente a radiación y no exenta de complicaciones, se la recomienda solo en casos en que se decida una embolización9.
En caso de inestabilidad hemodinámica o episodios recurrentes de sangrado, el tratamiento puede llegar a ser quirúrgico, clásicamente la histerectomía (en pacientes muy graves o sin deseo de gestación futura). Se ha comunicado casos manejados con éxito mediante coagulación bipolar de la arteria uterina o ligadura de la arteria iliaca interna por laparoscopia y por vía histeroscópica, pero aún son reportes aislados10.
CASO CLINICO
Paciente de 20 años de edad consulta a la Cátedra y Servicio de Ginecología y Obstetricia del Hospital de Clínicas, Facultad de Medicina, Universidad Nacional de Asunción, por cuadro de menometrorragia de 2 semanas evolución y dismenorrea.
Niega patologías de base. Sin antecedentes patológicos familiares de relevancia. Antecedentes ginecológicos: menarca a 15 años, ritmo menstrual: 28/5 FUM: 06/02/15. Refiere dismenorrea. Método anticonceptivo: ninguno. Vida sexual activa. Inicio relaciones sexuales a 15 años. Gestaciones 01, partos: 00, cesáreas: 00, aborto: 01, aspirado mecánico endouterino en el 2012 por embarazo molar.
Al examen físico general: lúcida, hipotensa, presión arterial 80/40 mm Hg, pulso filiforme 110 por minuto, frecuencia respiratoria 24 por minuto. Al examen ginecológico: genitales externos acordes a edad y sexo. Especuloscopía: cérvix posterior, orificio cervical externo puntiforme. Se observa moderada cantidad de coágulos en canal vaginal, no se constata sangrado activo. Tacto bimanual: útero de tamaño conservado, cérvix posterior, de consistencia sólido elástica, orificio cervical externo cerrado, fondos de Sacos libres y no dolorosos. Palidez de piel y mucosas +++
Métodos auxiliares de diagnóstico: laboratorio: hemoglobina 5,74 g/dL, hematocrito 15,9%. Plaquetas 229.000/mm3. Orina simple: proteínas ++, cuerpos cetónicos ++, bilirrubina++, leucocitos 2-5/campo. Urea 22 mg/dL. Creatinina 0,7 mg/dL. Hepatograma normal. HIV y VDRL no reactivos. TSH 2,02 mg/dL. βHCG cuantitativo: negativo. Tipificación: B Rh (+).
Con estos datos la paciente ingresa al Servicio con los diagnósticos de hemorragia uterina anormal de etiología a determinar y anemia severa. Durante su internación se realiza transfusión de glóbulos rojos concentrados
La ecografía transvaginal muestra útero de tamaño normal, contorno regular, miometrio inhomogéneo a expensas de múltiples imágenes anecoicas en todo el espesor de la cara posterior y borde lateral derecho del cuerpo uterino, que al mapeo Doppler demostraron ser vasos sanguíneos de baja resistencia. Interfase endometrial: 6 mm. Ambos ovarios visualizados, de ecoestructura conservada. Conclusión: útero con aumento de la vascularización en cara posterior que podría corresponder a malformación arteriovenosa uterina, no descartándose otra etiología (Fig. 1).
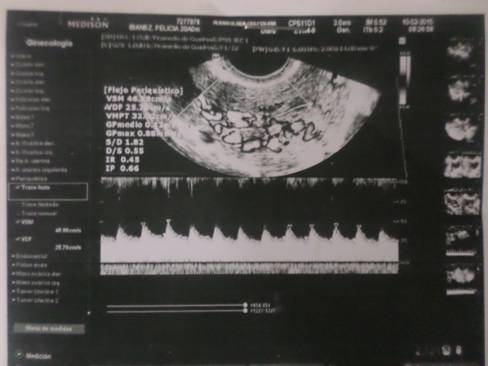
Fig. 1. Ecografía transvaginal 2D con Doppler color y pulsado: obsérvese presencia de flujo vascular anormal en pared miometrial con ondas de baja resistencia
La resonancia magnética nuclear muestra malformación arteriovenosa uterina a predominio derecho (Fig. 2).
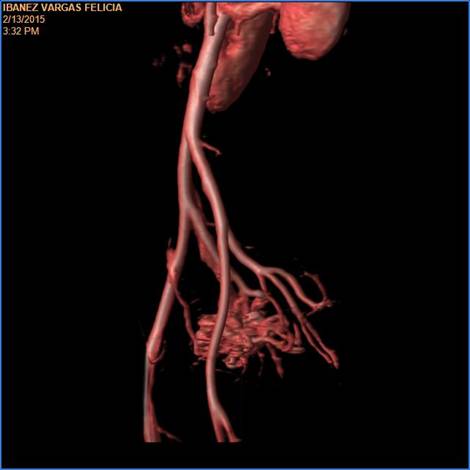
Fig. 2 Angiorresonancia con reconstrucción digital 3D: obsérvese ovillo vascular anormal en región pélvica en topografía correspondiente a útero.
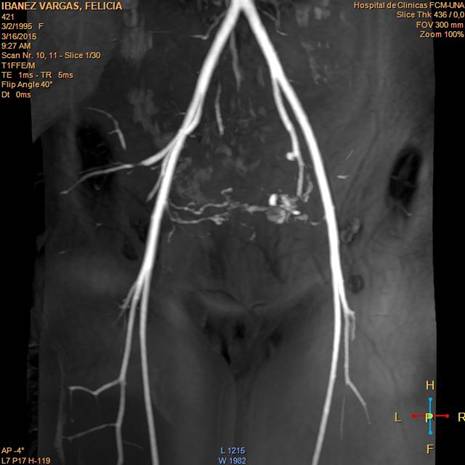
Ante tales hallazgos se decide la realización de embolización uterina, en la que se constata en la secuencia de angiorresonancia: disminución de volumen de la MAVU particularmente a nivel central, con la persistencia de algunos vasos permeables a nivel central. Ambas arterias uterinas permeables. A nivel de ambas arterias femorales no se observan signos de aneurisma. No se observan imágenes de colección. En la secuencia T1 T2: una disminución del paquete varicoso intrauterino (Fig.3).
DISCUSION
De los pocos casos reportados de MAVU, las formas adquiridas son más comunes que las congénitas. En tales circunstancias se presenta antecedente de trauma uterino, tales como la cesárea, cirugía pélvica o legrado uterino. Considerando el caso clínico de la paciente podemos encontrar concordancia con los antecedentes ginecoobstétricos de la misma y la literatura, ya que esta presenta antecedente de aspirado manual endouterino cuyo informe anatomopatológico resultó en embarazo molar, lo cual es citado por otros autores11,12.
Así mismo, la edad de la paciente en cuestión (20 años) se encuentra dentro de lo esperado según la bibliografía con rangos que varían entre los 18 a 72 años en algunas revisiones, promediando los 30 ± 9,1 años y el 96% de los casos en mujeres premenopáusicas13.
Al analizar los motivos más frecuentes de consulta se puede observar también concordancia con la bibliografía analizada, constatándose que la mayoría de las pacientes consulta por genitorragia, aunque pueda existir un amplio espectro de manifestaciones que varíen desde formas asintomáticas hasta graves hemorragias que pongan en peligro la vida de la paciente lo cual se presentó en nuestra paciente con anemia aguda e hipotensión arterial14.
Con respecto al método de diagnóstico, la revisión ha demostrado que la modalidad de elección es la realización de ecografía Doppler, tal como se realizó en el caso descripto. La ecografía convencional comúnmente manifiesta imágenes heterogéneas a nivel del miometrio con múltiples estructuras tubulares hipo o anecoicas. La aplicación del Doppler color nos revela una hipervascularización dentro de la lesión así como flujo reverso, bajos índices de resistencia con altas velocidades de flujo15.
Existe gran controversia con respecto a la utilización de la tomografía axial computarizada y resonancia magnética nuclear, empleada en el caso presentado. De acuerdo a la revisión realizada, aunque estas proporcionan detalles acerca del aporte vascular y la anatomía, constituyen métodos significativamente más costosos y de mayor complejidad, que deben ser reservados para aquellas pacientes en las que se plantee la embolización arterial. La angiografía convencional constituye el gold estándar diagnóstico16-17.
CONCLUSION
Aunque se desconoce la verdadera incidencia de las MAVU debido a su rareza, pueden ser una de las causas de sangrado que ponen en riesgo la vida de las pacientes. El diagnóstico precoz y la intervención son necesarios para prevenir la morbilidad y mortalidad significativas. La ecografía con Doppler color es una buena opción para el diagnóstico inicial.