INTRODUCCION
Serratia marcescens es un bacilo aerobio gram-negativo de la familia Enterobacteriaceae, que clásicamente había sido considerado una bacteria saprofita; sin embargo, en los últimos 60 años se ha convertido en un agente de gran relevancia clínica, responsable de brotes nosocomiales, provocando una gran diversidad de infecciones como: neumonía, infección de vías urinarias, infección de heridas quirúrgicas, meningitis, endocarditis y sepsis. Se encuentra en la flora intestinal del hombre y los animales, en el medio ambiente y en reservorios como agua, cañerías, llaves, en insumos hospitalarios como jabones y antisépticos 1.
Se han reportado brotes por Serratia marcescens que señalan como potenciales fuentes de transmisión los equipos de ventilación mecánica, desinfectantes, jabones y manos, también fluidos (sueros contaminados, frascos multidosis)2. En los estudios de brotes por S. marcescens, se ha observado fundamentalmente quiebre de la técnica aséptica e incumplimiento de higiene de manos. La forma más importante de diseminación, es la transmisión persona a persona, por lo que las campañas de lavado de manos tienen gran repercusión en su control3.
Los estudios demuestran que las bacteremias en hospitales en países en desarrollo son causadas principalmente por microorganismos, como Klebsiella, Enterobacter y Serratia, lo que sugiere que existe un manejo inadecuado de las soluciones parenterales, pues estas bacterias pueden utilizar las soluciones como medio de cultivo.
Debido a su capacidad de colonizar el tracto gastrointestinal, piel y objetos inanimados de las terapias, así como sobrevivir en sustancias desinfectantes, estos brotes suelen ser difíciles de controlar. En estudios se han identificado factores de riesgo como bajo peso al nacer, estancia hospitalaria prolongada y maniobras invasivas4.
Las bacteriemias por S. marcescens se presentan con mayor frecuencia en pacientes con enfermedades de base como diabetes, neoplasias, insuficiencia renal crónica. La mortalidad por este agente oscila entre 25 % y 32%5.
Las carbapenemasas están codificadas por los genes bla transportados en elementos móviles (Ej., plasmidos y/o integrones) que facilitan su transmisión horizontal entre las especies de Gram-negativos Las β-lactamasas con actividad hidrolítica frente a carbapenemes han sido identificadas en cada uno de las clases moleculares de Ambler, pero aquellas de las clases A, B y D tienen el mayor impacto epidemiológico. Una variedad de carbapenemasas de Clase A han sido descriptas; algunas están codificadas por cromosomas (Ej., NmcA, SME, IMI-1) y otras por plásmidos (e.g., KPC-types, IMI-2, GES-types). Los tipos KPC son las enzimas clínicamente más comunes en este grupo.
Las KPC son más frecuentemente transportadas y expresadas por aislamientos de K. pneumoniae, pero no están confinadas a este organismo. De hecho, han sido halladas en Escherichia coli, Klebsiella oxytoca, Salmonella entérica, Citrobacter freundii, Enterobacter aerogenes, Enterobacter cloacae, Proteus mirabilis, Serratia marcescens y otros ( %6 - 7 ).
El estudio de brote se realizó en el Hospital Nacional, en la Unidad de Cuidados Intensivos Pediátricos (UCIP): El Hospital es un centro asistencial de alta complejidad de atención que pertenece a la red del Ministerio de Salud Pública y Bienestar Social. Se encuentra ubicada en el Departamento Central a 30 kilómetros de la Capital. Cuenta con 480 camas, de las cuales 16 corresponden a unidades de Cuidados Intensivos Pediátricos. La Unidad de Terapia Intensiva Pediátrica (UCIP), es polivalente, recibe a pacientes internados en el mismo nosocomio, así como aquellos provenientes de otros centros asistenciales pertenecientes a la red.
El Hospital Nacional cuenta con Comité de Infecciones Intrahospitalarias (IIH), activo, que tiene por objetivos prevenir y disminuir las IAAS, en especial las asociadas a procedimientos invasivos. Desde el año 2003, se realiza vigilancia activa de la Infecciones Asociadas a los Cuidados de la Salud (IAAS) en la UCIP, La captación de los casos fue mediante vigilancia activa de las IAAS en la UCIP por la enfermera especialista en Prevención y Control de Infecciones.
MÉTODOS
Diseño del estudio, población y lugar del estudio de brote
Descripción de un brote por Serratia marcescens en la UCIP del Hospital Nacional de Itaugua; tras 8 años de vigilancia activa, se registro el primer caso de Serratia marcescens, portadora de carbapenemasas del grupo 2f tipo KPC.
Se incluyeron a los pacientes de 1 mes a 18 años, con más de 24 horas de internación en la UCIP, siguiendo los pasos de un estudio de brote. El análisis realizado fue el correspondiente a un brote epidémico.
La presentación del estudio fue aprobado por el Comité Científico y Ético del Hospital Nacional. Los datos personales de los pacientes fueron mantenidos en estricta confidencialidad.
Definición de casos
Todo paciente hospitalizado en UCIP con cultivo positivo para Serratia sp. o Serratia marcescens sean infectados o colonizados desde el 27 de Abril del 2015 a 19 de Junio del 2015.
Objetivos de la investigación
Determinar la presencia de un brote
Localizaciones más frecuentes de la Infección o colonización.
Interrumpir la cadena de transmisión del agente causal
Implementar medidas de prevención y control, que evite la aparición de nuevos brotes.
Determinar la tasa de ataque y la letalidad en la población estudiada.
Hipótesis
Fuente común: Contaminación de líquidos (jabones, antisépticos, suero fisiológico, suero glucosado utilizados para dilución de fármacos, heparina sódica multidosis, lidocaína multidosis)
Transmisión cruzada de manos del personal.
RESULTADOS
El brote inició el 27 abril del 2015, siendo el caso índice un paciente que presentó neumonía a Serratia marcescens, con antecedente de 108 días de internación previa en el Hospital Nacional. El gérmen, presentó perfil de resistencia a carbapenemes, siendo solo sensible a colistina. Los aislamientos se extendieron hasta junio del 2015, involucrando a un total de 5 pacientes con un promedio de 43 días de internación previa, mediana de 27 DDI, rango de 19-108 DDI. Se registró colonización en un paciente y 4 pacientes presentaron infección al mismo agente causal. La curva de aparición de casos se observa en la Figura 1

Fig. 1. Frecuencia de aparición de casos de Serratia marcescens en UCI Pediatría, Hospital Nacional. Año 2015
Caracterización clínica de los casos
Serratia marcescens afectó a 5 pacientes de la UCI Pediatría, la edad de los pacientes osciló entra 1 mes a 10 años, 3 de los casos fueron menores de 1 año y 2 de los casos fueron escolares; Estos pacientes presentaron neumonía asociada a ventilación mecánica (NAVM)2/5, peritonitis 1/5, bacteriemia 1/5, y 1 paciente con colonización respiratoria al mismo germen (Tabla 1)
Tabla 1 Localización de colonización e infección por Serratia marcescens en UCI Pediatría, Hospital Nacional. Año 2015
| Indicadores | No | % |
|---|---|---|
| NAVM | 2 | 40 |
| Bacteriemia | 1 | 20 |
| Peritonitis | 1 | 20 |
| Colonización de las vías resp. | 1 | 20 |
| Total | 5 | 100 |
Entre los factores descritos en la literatura como factores de riesgo se observaron: la utilización de ventilación mecánica, catéter venoso central y catéter urinario permanente en los 5 casos registrados; cirugía en 2 / 5 casos; catéter de diálisis peritoneal 1/5.
Las comorbilidades fueron choque séptico de origen enteral 1/5; cardiopatía/ bronquiolitis 1/5; pos operado de hemorragia ventricular 1/5; oclusión intestinal/ sepsis neonatal tardia1/5. En 2 pacientes se obtuvo aislamiento de Serratia marcescens en 2 localizaciones diferentes.
Se observó estadía previa prolongada de los casos, promedio de 43 DDI con una mediana de 27 DDI previo al evento, otro factor importante fue la utilización de antibióticos de amplio espectro con 2 o más asociaciones previas, en 4 de 5 casos.
Fallecieron tres de los pacientes infectados, dando una letalidad del 60%, muy alta comparativamente a la literatura publicada.
La población expuesta estuvo constituida por 53 pacientes internados desde el 27/04/15 a 16/06/15 (periodo de brote), dando una tasa de ataque de 9.4%, respectivamente
Estudio microbiológico durante el brote: Se ha planteado como hipótesis la transmisión por manos y la transmisión por fuente común mediante la utilización de fluidos potencialmente contaminados (curva epidémica), pero no se realizo cultivos de fluidos y manos del personal de salud.
Todas las muestras que dieron positivas a Serratia marcescens, tipo KPC, fueron muestras biológicas de pacientes internados en la UCIP, en 2 de los pacientes se obtuvo aislamiento en dos localizaciones diferentes.
La localización en orden de frecuencia fue: secreción traqueal 3/5, punta de catéter (PC) 2/5 y liquido peritoneal 1/5, Hemocultivo (HMC) 1/5 respectivamente (Fig. 2).
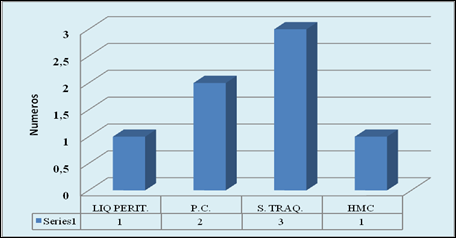
Fig.2: Muestras biológicas positivas a Serratia marcescens en UCI Pediatría, Hospital Nacional. Año 2015
Estudio genético del agente causal: las muestras de los pacientes identificados con aislamiento de Serratia marcescens, tipo KPC, fueron estudiados en el laboratorio de Microbiología del Hospital Nacional, de donde sale la alerta epidemiológica por el perfil inusual del agente causal. Posteriormente estas muestras fueron derivadas al Laboratorio Central del Ministerio de Salud Pública y Bienestar Social para estudio de genotipificacion de mecanismos de resistencias de las cepas de Serratia marcescens, dando como resultado que todas las cepas son Serratia marcescens, portadoras de cabapenemasas del grupo 2f tipo KPC.
Intervenciones durante el brote: Seguir con la vigilancia activa de las IAAS; Desde el primer aislamiento se implementó precauciones estándar más contacto, cohorte de personal de salud, socialización de resultados a todo el personal del servicio, retroalimentación sobre limpieza y desinfección de superficies y precauciones de aislamientos.
Recomendaciones durante el brote:
Extremar higiene de las manos, cumplir los 5 momentos, cumplir higiene de las manos durante las recorridas médicas.
Precauciones estándar en todo los pacientes que ingresa a las salas de UCIP
Ante la sospecha de infección o colonización asociada a la atención en la UCIP: el médico debe indicar por escrito el aislamiento de contacto, además de las precauciones estándar, hasta descartar la Infección. No esperar resultado de Microbiología para la indicación.
Cohorte de personal de enfermería incluyendo al personal médico ante la aparición de casos de IAAS.
Asegurar el suministro continuo de insumos para prevención y control de infecciones, desde la administración del Hospital, de manera a prevenir las infecciones asociadas a la atención de la salud.
Limpieza y desinfecciones de las superficies más tocadas con solución clorada al 0,5%, una vez por turno.
Someter a proceso de esterilización las bolsas de reanimación, de los pacientes colonizados e infectados con MOR.
Utilizar equipo de protección personal para entrar en la habitación y box de los pacientes y depositar antes de salir de la habitación.
Higiene de las manos (agua y solución antiséptica / gel alcohol antes de salir de la habitación).
No compartir elementos de uso médico entre pacientes y pacientes.
Limpieza y desinfección de las bombas infusoras posterior al uso y antes de usar con otro paciente.
Extremar la técnica aséptica en el momento de la aspiración de secreciones
Separar todos los materiales de terapia respiratoria en la habitación del paciente, trasladar directamente a la CE para su proceso. NO mezclar con los demás materiales en las sala de material contaminado de la UCIP
DISCUSIÓN
Se determinó la presencia de un brote a Serratia marcescens, portadora de cabapenemasas del grupo 2f tipo KPC, en la UCI Pediátrica del Hospital Nacional, durante los meses de abril a junio del 2015. El estudio genético de análisis de los patrones de ácido nucleico mediante electroforesis en gel de campo pulsado realizado en el Laboratorio Central de Salud Pública, mostró que todas las cepas correpondieron al mismo grupo y tipo.
No se realizó comprobación de hipótesis para determinar la asociación causal del brote, si bien el tipo de gráfico observado y que todos los casos correspondieron genéticamente a la misma cepa, se planteó una probable fuente común de infección2-5.
Posterior a 8 años de vigilancia activa, se obtuvo el primer aislamiento de a Serratia marcescens, portadora de cabapenemasa, sin embargo es casi nulo el reporte en la literatura, de brote por este tipo de germen con tal patrón de resistencia. La detección temprana mediante la vigilancia constituye una de las actividades que puede ayudar a controlar la diseminación de estos organismos. Los tipos KPC son las enzimas clínicamente más comunes en este grupo. Las KPC son más frecuentemente transportadas y expresadas por aislamientos de Klebsiella pneumoniae, pero no están confinadas a este organismo. De hecho, han sido halladas en Escherichia coli, Klebsiella oxytoca, Salmonella entérica, Citrobacter freundii, Enterobacter aerogenes, Enterobacter cloacae, Proteus mirabilis, Serratia marcescens, así como en Gram negativos no fermentadores, como Pseudomonas aeruginosa, Pseudomonas putida y Acinetobacter spp4-6.
Se observaron diferentes localizaciones siendo la neumonía la más recurrente.
El brote pudo controlarse con las medidas de prevención y control implementadas, tales como higiene de manos y precauciones de contacto siendo estas las dos piedras fundamentales para el control de infecciones. Los reportes en la literatura dicen que los pacientes con colonización no reconocida han servido de reservorios para la transmisión durante los brotes. La detección temprana mediante la vigilancia dirigida y la introducción de estrictas medidas de control (incluyendo el refuerzo en la higiene de manos y precauciones de contacto) puede ayudar a controlar la diseminación de estos organismos y dependiendo de la exposición posible, el uso además de tapabocas o barbijos, protección ocular o máscara facial. Los equipos u objetos en el entorno del paciente pueden haber sido contaminados con fluidos infecciosos y deben ser cuidadosamente lavados y desinfectados o esterilizados por métodos estándar para prevenir la transmisión de agentes infecciosos6.
La tasa de ataque fue de 9.4%, se registró 3 óbitos dando una letalidad de 60%, más alta de lo reportado para brote por S. marcescens sensible, sabiendo que al no disponer de tratamientos por la multirresistencia uno de los efectos relevantes es el aumento de la mortalidad. Los reportes de brotes por S. marcescens se han incrementado en los últimos años, ya que éstos presentan diseminación rápida y difícil control, además de que se asocian con alta morbilidad y mortalidad4-9.
La prevalencia creciente de enterobacterias productoras de carbapenemasas, genera un desafío para el tratamiento de las IAAS. Para asegurar su control se deberá diseminar en forma amplia información entre microbiólogos, clínicos y administradores que toman decisiones6,9.
CONCLUSIONES
Se determinó la presencia de un brote a Serratia marcescens, portadora de cabapenemasas del grupo 2f tipo KPC, en la UCI Pediátrica del Hospital Nacional, durante los meses de abril a junio del 2015. Posterior a 8 años de vigilancia activa, se obtuvo el primer aislamiento de a Serratia marcescens, portadoras de cabapenemasas.
Se observaron diferentes localizaciones, siendo la neumonía la más frecuente.
Se han implementado medidas de prevención y control.
El brote pudo controlarse con las medidas implementadas. No se realizó comprobación de hipótesis para determinar la asociación causal del brote, si bien el tipo de gráfico observado va con una fuente común.
La tasa de ataque fue de 9.4%, se registró 3 óbitos dando una letalidad de 60%.














