Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Nacional (Itauguá)
Print version ISSN 2072-8174
Rev. Nac. (Itauguá) vol.7 no.2 Itauguá Dec. 2015
https://doi.org/10.18004/rdn2015.0007.02.024-034
Artículo original
Métodos anticonceptivos de elección en el puerperio inmediato en pacientes adolescentes
Contraceptive methods of choice in the immediate postpartum period in adolescent patients
Laura Perez1, Celeste Aparicio2
RESUMEN
Introducción: la adolescencia es una etapa entre la niñez y la edad adulta que se inicia por los cambios puberales y se caracteriza por profundas transformaciones biológicas psicológicas y sociales muchas de ellas generadoras de crisis, conflictos y contradicciones. No es solamente un período de adaptación a los cambios corporales, sino una fase de grandes determinaciones hacia una mayor independencia psicológica y social. Paraguay es un país con población eminentemente joven, ya que uno de cada cuatro personas tiene entre 15 a 29 años de edad y el 40% de su población tiene menos de 15 años. Por los matices según las diferentes edades, a la adolescencia se la puede dividir en tres etapas. Objetivo: investigar la planificación familiar de las adolescentes en su puerperio inmediato. Metodología: estudio retrospectivo observacional realizado en adolescentes en su puerperio inmediato que acudieron al del Hospital Materno Infantil San Pablo de enero 2014 a junio 2014. Resultados: la mayoría de las pacientes no desea ningún tipo de anticoncepción. En el caso de elegir alguno, prefieren el DIU. Las adolescentes que no deseaban método anticonceptivo en encontraban en su mayoría entre 13 y 15 a diferencia de las adolescentes mayores. Casi el 70% de las pacientes tuvieron parto vaginal y procedían del Gran Asunción y Departamento Central. Conclusiones: el 62,03% de las pacientes no desea método anticonceptivo alguno, en relación con el 37,97 que si lo desea, siendo el DIU el de mayor predilección.
Palabras claves: adolescencia, anticoncepción, dispositivo intrauterino
ABSTRACT
Introduction: Adolescence is a stage between childhood and adulthood that begins by pubertal changes and is characterized by deep psychological and social many biological transformations generate crises, conflicts and contradictions. It is not just a period of adaptation to body changes, but a phase of great determination towards greater psychological and social independence. Paraguay is a country with a young population, with one in four people aged between 15 and 29 years of age and 40% of its population is under 15 years. By the nuances according to the different ages, adolescence can be divided into three stages. Objective: To investigate the adolescent family planning in the immediate postpartum period.Methodology: retrospective observational study in adolescents in the immediate postpartum period who presented to the Maternity Hospital San Pablo January 2014 June 2014. Results: most patients do not want any contraception. In the case of choosing one, they prefer the IUD. Adolescents who did not want birth control were mostly between 13 and 15 unlike the older teenagers. Nearly 70% of patients had vaginal delivery and came from Greater Asunción and the Central Department. Conclusions: 62.03% of patients do not want any contraceptive method, in relation to 37.97 if you wish, the IUD being the highest preference.
Keywords: adolescence, contraception, intrauterine device
INTRODUCCIÓN
A diario vemos miles de mujeres concurrir a nuestro servicio, embarazas y sin apoyo de familiar alguno, nuestra comunidad en general se encuentra desprovista de información sobre una buena planificación familiar, o por tabúes de la sociedad se niegan a utilizar algún método anticonceptivo. Primordialmente nos referiremos a las adolescentes que en su mayoría inician sus relaciones sexuales por curiosidad o por juegos entre ellos, sin asesoramiento de cómo evitar un embarazo no deseado , al quedar embarazadas sin haberlo planeado, se ven desamparadas y a veces hasta son abandonados por sus familiares, lo que las lleva a no realizar un buen control prenatal y por ende a las infinitas complicaciones que un embarazo podría tener, así es que cuando llega el momento del nacimiento siguen sin información coherente sobre la manera de realizar una planificación familiar y terminan rechazando todo método anticonceptivo que se les ofrece.
Adolescencia es un concepto moderno, fue definida como una fase específica en el ciclo de la vida humana a partir de la segunda mitad del siglo XIX, estando ligado a los cambios económicos, culturales, al desarrollo industrial, educacional y al papel de la mujer también al enfoque de género en correspondencia con la significación que este grupo tiene para el proceso económico-social.
La adolescencia es una etapa entre la niñez y la edad adulta que se inicia por los cambios puberales y se caracteriza por profundas transformaciones biológicas psicológicas y sociales muchas de ellas generadoras de crisis, conflictos y contradicciones .No es solamente un período de adaptación a los cambios corporales, sino una fase de grandes determinaciones hacia una mayor independencia psicológica y social1.
La palabra adolescencia etimológicamente proviene del vocablo latino adolescere, que quiere decir comenzar a crecer. Comienza cuando termina la pubertad y termina con el desarrollo pleno biológico y espiritual del ser humano, cuando ingresa a la edad adulta.
La Organización Mundial de la Salud (OMS) define a la adolescencia como el período de vida que se da entre los 10 y 19 años, la cual se caracteriza por una serie de cambios orgánicos (pubertad) así como por la integración de funciones de carácter reproductivo (ciclo menstrual en las mujeres y ciclo espermático en los hombres) acompañados por recambios psicosociales, ahora bien la Organización de las Naciones Unidas (ONU) la ubica entre los 15 y 24 años1.
En muchos países, los adolescentes llegan a representar del 20 al 25% de su población. En 1980 en el mundo había 856 millones de adolescentes y se estima que en el 2000 llegarán a 1,1 millones.
Paraguay es un país con población eminentemente joven, ya que uno de cada cuatro personas tiene entre 15 a 29 años de edad y el 40% de su población tiene menos de 15 años. Por los matices según las diferentes edades, a la adolescencia se la puede dividir en tres etapas2:
1.Adolescencia temprana (10 a 13 años): biológicamente, es el período peripuberal, con grandes cambios corporales y funcionales como la menarca. Psicológicamente el adolescente comienza a perder interés por los padres e inicia amistades básicamente con individuos del mismo sexo. Intelectualmente aumentan sus habilidades cognitivas y sus fantasías; no controla sus impulsos y se plantea metas vocacionales irreales. Personalmente se preocupa mucho por sus cambios corporales con grandes incertidumbres por su apariencia física.
2. Adolescencia media (14 a 16 años): es la adolescencia propiamente dicha; cuando ha completado prácticamente su crecimiento y desarrollo somático. Psicológicamente es el período de máxima relación con sus pares, compartiendo valores propios y conflictos con sus padres. Para muchos, es la edad promedio de inicio de experiencia y actividad sexual; se sienten invulnerables y asumen conductas omnipotentes casi siempre generadoras de riesgo. Muy preocupados por apariencia física, pretenden poseer un cuerpo más atractivo y se manifiestan fascinados con la moda.
3. Adolescencia tardía (17 a 19 años):casi no se presentan cambios físicos y aceptan su imagen corporal; se acercan nuevamente a sus padres y sus valores presentan una perspectiva más adulta; adquieren mayor importancia las relaciones íntimas y el grupo de pares va perdiendo jerarquía; desarrollan su propio sistema de valores con metas vocacionales reales3.
Es importante conocer las características de estas etapas de la adolescencia, para interpretar actitudes y comprender a los adolescentes especialmente durante un embarazo sabiendo que: "una adolescente que se embaraza se comportará como corresponde al momento de la vida que está transitando, sin madurar a etapas posteriores por el simple hecho de estar embarazada; son adolescentes embarazadas y no embarazadas muy jóvenes"4,5.
La sexualidad en la adolescencia
Recordemos que la sexualidad se encuentra presente durante toda la existencia humana, pero en la adolescencia se vive y manifiesta de manera un poco diferente a como se expresa en otras etapas de la vida. En este período surgen sensaciones e impulsos de tipo sexual que se encuentran relacionados con los cambios biológicos que enfrentan todas y todos las adolescentes. Los cambios hormonales provocan que se tengan deseos y fantasías eróticas, que se quiera sentir placer físico a través del propio cuerpo y del cuerpo de otros, especialmente de quien se gusta.
Estas sensaciones generalmente toman por sorpresa al adolescente, por eso la angustia, el temor, la incertidumbre y la confusión revolotean en la cabeza, más aún si no se tiene la información necesaria para comprender mejor lo que está pasando, o si no se cuenta con personas confiables que puedan escuchar y orientar seriamente a los adolescentes.
La forma de vivir estos cambios y procesos tiene que ver con características personales (como el sexo, la edad o la personalidad) y sociales (la cultura, el nivel educativo, la religión, etc.), así como con las reacciones y demandas del mundo que rodea a los adolescentes. Resulta común que, en los primeros años de la adolescencia, las y los adolescentes se aíslen un poco del mundo que les rodea, prefiriendo pasar más tiempo a solas consigo mismas/os. Esto se encuentra relacionado con la sensación de incomodidad con el cuerpo por los rápidos y fuertes que son los cambios. Es aquí cuando vuelve a aparecer la autoestimulación (ya que de niños o niñas también se viven estas experiencias, solo que no tienen por finalidad alcanzar el orgasmo sino explorar el cuerpo) y las fantasías (o "soñar despierto") que permiten liberar los deseos e impulsos sexuales que se están sintiendo, esto posibilita a los adolescentes prepararse para las relaciones genitales en pareja. Conforme se va viviendo una mayor adaptación a los cambios del cuerpo, las amistades con personas del mismo sexo ocupan un lugar muy importante. Es frecuente que se tenga un mejor amigo o mejor amiga, con quien se comparten secretos, confidencias, tristezas y alegrías, así como los deseos más profundos. Con esta persona se quiere estar todo el tiempo, así que cuando no pueden verse, las conversaciones telefónicas, cartas o mensajes son interminables. También se suele tener un grupo de amigos o amigas del mismo sexo. En estos grupos comparten experiencias, angustias y deseos; también se cuentan las cosas que les ha pasado con la persona que les gusta, y eso ayuda a tranquilizar la inseguridad y dudas que estos encuentros generan.
Al final de la adolescencia, y gracias a que se tiene una identidad más estable y mayor seguridad en la forma de relacionarse con los otros, la necesidad de estar en el grupo de amigos o amigas va desapareciendo porque se prefiere tener más tiempo para compartir a solas con la pareja. Esto no quiere decir que no se tienen amistades con personas del mismo sexo, sino que la relación cambia y se valora más la intimidad. Con respecto a las relaciones amorosas, al inicio de la adolescencia las y los jóvenes van descubriendo que sienten interés y atracción hacia otras personas, pero esos sentimientos se esconden y ocultan. Luego se experimentan muchos deseos de resultarle atractivo o atractiva a alguien más, por lo que pasan horas frente al espejo, buscando nuevas formas de peinarse o vestirse, por ejemplo.
Además, en la adolescencia se consolida la identidad sexual, es decir, la forma en que una persona se siente, en lo más íntimo de su ser, como hombre o como mujer6.
Adolescencia y anticoncepción
El adolescente de hoy en día tiene mayores posibilidades de enfrentar el fenómeno de un embarazo, deseado o no, lo cual acarrea toda una serie de problemas entre los que se destacan:
- Embarazo de alto riesgo o temprana edad
- Concepciones prematrimoniales
- Matrimonio o unión precoz
- Índice mayor de separación marital
- Incremento del aborto y sus secuelas
- Deserción escolar y/o laboral
- Embarazo no deseado
- Incremento de la morbimortalidad perinatal, infantil y materna4.
Antes de la era anticonceptiva existían 2 grupos bien definidos, los adolescentes sexualmente activos y aquellos que no lo eran. Con el advenimiento de los anticonceptivos la conducta del primer grupo no se vio afectado, salvo por la reducción del número de hijos y en la edad de las madres, pero el segundo grupo sufre modificaciones, pues un grupo de estos adolescentes conscientes de las ventajas de la anticoncepción pueden disfrutar de una actividad sexual variable sin el temor al embarazo. Lo que sí puede incrementar la promiscuidad con sus riesgos morales y médicos es que la anticoncepción no se acompañe de una adecuada y precisa educación sexual5.
Características de los métodos anticonceptivos
A continuación listamos las características que debe cumplir cualquier método anticonceptivo:
- Eficacia: que proporcione el más reducido índice de Pearl (IP). (eficacia anticonceptiva de cada método de planificación familiar)
- Seguridad: buen control del ciclo, lo cual representa seguridad para la usuaria.
- Reversibilidad: posibilidad de que la usuaria vuelva a embarazarse si así lo desea.
- Menor repercusión: que presente un mínimo de efectos colaterales (metabolismo de lípidos, carbohidratos y coagulación sanguínea).
- Accesibilidad: que esté al alcance (económico, social etc.) de la usuaria.
- Aceptabilidad: un hormonal es bien aceptado cuando ha cumplido con las características requeridas; por lo tanto, tendrá como consecuencia la continuidad.
- Continuidad: si se cumplen todos los requerimientos anteriores entonces daremos continuidad al método anticonceptivo5.
Clasificación de los métodos anticonceptivos
1- métodos eficaces
I. métodos hormonales
-Por vía oral
- Píldora y minipíldoras
- Píldora postcoital
-Por Vía Intravaginal y Transdérmica
- Anillo vaginal
- Parche
-Inyectables
- Inyección mensual
- Inyección trimestral
-Implante Subcutáneo
- De una o dos varillas
II. dispositivo intra-uterino (DIU)
- DIU de Cobre
- DIU de liberación hormonal (Aunque es un método también hormonal, se incluye en este apartado)
III. métodos de barrera
- Preservativo
- Diafragma
- Preservativo Femenino
IV. esterilización voluntaria
- Ligadura de Trompas
- Método Essure (obstrucción tubárica)
- Vasectomía
2. métodos poco eficaces
I. métodos de abstinencia periódica
- Ogino
- Billings
- Temperatura basal
- Método sintotérmico
II. métodos que interrumpen la relación sexual
- Coito Interrumpido
III. espermicidas solos
- Óvulos vaginales
- Cremas6.
3. métodos hormonales
a. métodos hormonales por vía oral
I. la píldora
La píldora está compuesta de hormonas que tienen una gran semejanza con las producidas por el organismo femenino.
Existen diferentes tipos de píldora anticonceptiva, que varían según la dosis hormonal y la pauta de presentación. Será el médico quien recomiende la más indicada para la paciente. Su eficacia, si se utiliza bien, se aproxima al 100%.
La píldora anticonceptiva pueden contener estrógeno y/o progesteronas sintéticas en concentraciones lo bastante adecuadas como para evitar que la glándula pituitaria libere cíclicamente la FSH y la LH necesarias para la ovulación.
En general las píldoras anticonceptivas son seguras y efectivas. Las tendencias más recientes en el universo de las píldoras anticonceptivas han llevado al desarrollo y difusión de píldoras que contienen la dosis mínima de hormonas que sigue siendo efectiva.
Con ello se han reducido los efectos secundarios, aunque para algunas mujeres las consecuencias han sido hemorragias repentinas entre períodos, manchas o ausencias de las hemorragias cíclicas7.
Tipos de Píldoras Anticonceptivas
1. Píldoras de sólo progesterona o minipíldoras
Este tipo de píldora no contiene estrógeno. Llamado la píldora sólo de progesterona, o "mini-píldora", es ideal para mujeres en período de lactancia, porque los estrógenos reducen la producción de leche.
También es ideal para las mujeres que no pueden tomar estrógenos. Píldoras de sólo progesterona trabajan principalmente en el engrosamiento del moco cervical, impidiendo así la entrada de esperma al útero. Para trabajar con eficacia, deben ser adoptadas en un determinado período de tiempo cada 24 horas.
2. Píldoras combinadas.
Cuando usted oye el término "píldora de control de la natalidad", la mayoría de las veces se refiere a los anticonceptivos orales que contienen estrógeno y progesterona. Cada píldora en el envase contiene una combinación de estas dos hormonas.
a. Píldoras monofásicas. Cada una de las 21 píldoras activas en uno de estos packs contiene la misma cantidad de estrógeno y progesterona. Las otras siete píldoras son placebos y no contienen hormonas, la menstruación se produce al mismo tiempo que se están adoptando.
b. Píldoras multifásicas. También llamada bifásica y trifásica, los anticonceptivos orales multifásicos contienen variadas cantidades de hormonas y están diseñados para ser tomadas en determinados momentos a lo largo del calendario.
Las píldoras multifásicas contienen diversos niveles de estrógeno y progesterona a lo largo del mes. Fueron desarrollados para reducir los efectos secundarios de los anticonceptivos orales, incluida la hemorragia, manchado y amenorrea, asociados con mayores niveles de hormonas.
Ventajas de la pastilla combinada:
- Reduce el riesgo de cáncer de ovario y cáncer de endometrio
- Evita un embarazo ectópico (embarazo que se producen fuera del útero, generalmente en las trompas de Falopio)
- Disminuye la pérdida sanguínea menstrual y el dolor y calambres
- Los síntomas premenstruales son menos graves
- Los ciclos menstruales son más regular
- Mejora el acné
- Evita la pérdida de densidad ósea (por lo general, en las mujeres de más de 30)
- Menos riesgo de quistes de ovario
- Mejora el vello corporal excesivo, sobre todo en la cara, una condición llamada hirsutismo
- Mejora la endometriosis
- Efectos beneficiosos sobre el colesterol (LDL y HDL)
- Disminuye la enfermedad benigna de mama o quistes de mama
- Reversibles con rápido retorno a la fertilidad
- Trata los síntomas de trastorno disfórico premenstrual (TDPM), una forma severa del Síndrome Premenstrual (SPM).
Desventajas:
- Puede causar náuseas, vómitos, dolores de cabeza y / o manchas, sobre todo con los primeros ciclos
- Puede dar lugar a la hipertensión arterial (menos de uno de cada 200 mujeres)
- Puede causar coágulos de sangre en un pequeño porcentaje de los usuarios
- Pueden contribuir a la formación de cálculos biliares y raros tumores hepáticos benignos
Posibles efectos adversos:
- Náuseas y vómitos
- Dolores de cabeza sangrado irregular
- El aumento de peso o pérdida de peso debido a los cambios en los hábitos alimenticios
- Sensibilidad de mama y aumento de tamaño de los senos8.
Cómo funciona
La toma diaria de una píldora inhibe la ovulación por lo que es uno de los métodos anticonceptivos más eficaces que existen. Si no hay ovulación no puede haber embarazo.
Cómo se usa
Todos los días se debe tomar la píldora a la misma hora. Según los preparados, se deben tomar de manera continuada o con descansos de seis o siete días. Si la presentación es de 28 pastillas se deben tomar continuamente, sin descansos: al terminar un envase, se comienza el siguiente. Si la presentación es de 21 o 22 pastillas se deben tomar con un intervalo de seis o siete días de descanso entre cada envase. En ambos casos, el sangrado menstrual aparecerá con una periodicidad de aproximadamente 28 días.
Es necesario saber que:
- Es uno de los métodos más seguros de los existentes, tiene pocos efectos secundarios.
- Hay que tomarla todos los días, independientemente del día que tengas relaciones sexuales.
- Al finalizar la toma de píldora se recupera la fertilidad por lo que puedes volver a tener hijos, con la misma probabilidad que si no la hubieras tomado.
- El embarazo se puede producir en el primer mes tras la toma de píldora ya que no tiene ningún efecto nocivo sobre la descendencia.
- Salvo indicación médica en contra, no existe ninguna razón para hacer descansos periódicos (de uno o más meses) en la toma de píldora.
- Es imprescindible que asistas a las revisiones de seguimiento que te indique el médico.
- Existen una serie de situaciones en las que no es recomendable la píldora, sobre todo relacionadas con la edad, el tabaquismo y algunas patologías.
- La píldora tiene efectos beneficiosos, además de su efecto anticonceptivo, relacionados con la cantidad de sangrado menstrual y con la prevención de ciertos cánceres ginecológicos como ovario y endometrio.
II. PÍLDORA POSCOITAL
La píldora poscoital, anticoncepción de emergencia (AE), anticoncepción de urgencia, o contracepción preimplantacional es una forma de anticoncepción que puede ser adoptada por la mujer después de haber tenido relaciones sexuales sin protección o por el fallo de un método anticonceptivo para evitar un embarazo no deseado. La anticoncepción de emergencia no protege contra las infecciones de transmisión sexual. La eficacia en la reducción del riesgo embarazos no deseados de las píldoras anticonceptivas de emergencia es, según la OMS, del 60 al 90%.
Para aumentar la eficacia la contracepción de emergencia debe administrarse cuanto antes, si fuera posible durante el día siguiente a la relación sexual. Los plazos máximos recomendados para su aplicación son los siguientes:
- 5 días (120 horas) siguientes para el acetato de ulipristal o píldora de los cinco días después
- 3 días (72 horas) - 5 días (120 horas) para levonorgestrel o píldora del día después
Mecanismo de acción
- Detener o retrasar la ovulación.
- Evitar que los espermatozoides fertilicen cualquier óvulo liberado
- Evitar que el óvulo ya fecundado por un espermatozoide migre al útero para implantarse y desarrollarse.
Píldoras anticonceptivas de emergencia
- Acetato de ulipristal: también conocido como píldora de los cinco días después (marca ellaOne), es considerada el anticonceptivo de urgencia no hormonal más eficaz para la mujer, es cinco veces más potente que el levonorgestrel en la inhibición o retraso de la ovulación. Además, y en comparación con el levonorgestrel es el triple de eficaz si se administra en las primeras 24 horas, y el doble si se suministra en las primeras 72 horas después de la relación sexual sin protección o haberse producido un fallo en el método anticonceptivo utilizado.
- Levonorgestrel: compuesta solamente por progestinas, conocida también como píldora anticonceptiva de emergencia (PAE) y comúnmente llamada píldora del día después. La píldora de levonorgestrel o píldora del día después tiene una eficacia del 75% al 89%.
- Mifepristona: en dosis media (25 mg a 50 mg) resulta superior a otros tratamientos hormonales. El uso de mifepristona como anticonceptivo de emergencia viene avalado por estudios clínicos del año 2008 (Cochrane - Base de Datos de Revisiones Sistemáticas; 2008, Nº 2) que consideran a la mifepristona más efectiva que el levonorgestrel e incluso que el DIU, estando asociados a menos efectos secundarios.
El acetato de ulipristal y el levonorgestrel son los anticonceptivos de emergencia de referencia en América y Europa occidental. En China y Rusia el anticonceptivo de urgencia más utilizado es la mifepristona.
- Meloxicam:puede confirmarse como un eficaz anticonceptivo de emergencia y, reemplazar a los anticonceptivos hormonales. El Meloxican es un antiinflamatorio no esteroideo (inhibidor de la Ciclooxigenasa 2, COX2) usado habitualmente como analgésico, antiinflamatorio y antipirético, en procesos artríticos, de fácil acceso y reducido precio, ha demostrado (estudios de 2009 y 2010) que inhibe la ovulación (impide la rotura del folículo que contiene el óvulo por lo que no puede ser fecundado), tomado en dosis de 30 mg. durante cinco días seguidos después de la relación sexual se comporta como un eficaz anticonceptivo de urgencia. El meloxican no altera el sistema endocrino y no causa alteraciones menstruales.
- Método de Yuzpe: combinaciones de estrógenos y progestinas, en desuso ante la aparición de la píldora del día después (levonorgestrel) y de la píldora de los cinco días después (Acetato de ulipristal)9.
Métodos hormonales por vía transdérmica
Parche transdérmico
El parche transdérmico es un método anticonceptivo hormonal cómodo, seguro y eficaz, que se adapta plenamente al ritmo de vida de la mujeres actuales.
El parche anticonceptivo es un parche transdérmico plástico, fino, de color beige, que pertenece al grupo de anticonceptivos hormonales combinados.
La parte adhesiva contiene los principios activos que se liberan de forma continua a través del torrente circulatorio. Al contrario que con la píldora anticonceptiva oral, los vómitos o diarrea no afectan a la cantidad de medicamento que se libera del parche.
El anticonceptivo tiene una vida útil de siete días y debe ser renovado durante tres semanas consecutivas. Debe cambiarse el mismo día de cada semana, ya que está diseñado para que actúe exactamente durante 7 días. En la cuarta semana, cuando debe iniciar el período de menstruación no debe utilizarse.
El parche anticonceptivo es pequeño, flexible y muy fino. Se aplica directamente sobre la piel seca y se adhiere perfectamente siendo eficaz incluso cuando se realizan actividades físicas que implican gran sudoración o el contacto permanente con el agua, como en situaciones de ejercicio físico, natación, etc.
Este contraceptivo contiene seis miligramos de norelgestromina y 0.6 miligramos de etinilestradiol, estrógeno y progesterona, hormonas encargadas de inhibir la ovulación, obstaculizar el camino de los espermatozoides e inducir cambios endometriales16.
Efectividad
Según el Instituto Mexicano del Seguro Social este novedoso contraceptivo cuenta con una efectividad mayor a 99 %10.
4. métodos hormonales inyectables
Son métodos anticonceptivos hormonales que se administran por inyección intramuscular cada mes o cada 3 meses dependiendo de la presentación. Tienen la ventaja de ser involuntarios y fáciles de manejar, preservando la privacidad del método anticonceptivo especialmente si la usuaria es escrupulosa a este respecto.
En ambos casos existe el problema de que una vez inyectados no hay forma de retirarlo del organismo y se debe esperar el metabolismo total del medicamento: esto es un problema muy molesto en casos de alergias, dolores de cabeza, depresión, etc10.
Tipos de anticonceptivos inyectables
Existen de tres tipos de anticonceptivos inyectables:
- Inyección mensual: se trata de un inyectable intramuscular con estrógeno y progestina.
- Inyección bimensual: inyectable con enantato de norestisterona
- Inyección trimensual: que contiene solamente progestina y también es de aplicación intramuscular
5. métodos hormonales por implantes dérmicos
Anticonceptivo subdérmico, implante transdérmico, implante subcutáneo, también conocido como pelet o pellet, es un método anticonceptivo hormonal compuesto por una varilla de pequeño tamaño que se coloca debajo de la piel del brazo de la mujer, ofreciendo protección anticonceptiva durante tres o cinco años. Una vez agotada su efectividad el médico debe retirar el implante.
6. dispositivo intra-uterino (DIU)
El dispositivo intrauterino o DIU es el método anticonceptivo reversible más frecuentemente usado en el mundo, por unos 160 millones de mujeres, más de dos tercios de las cuales están en China, donde es el método anticonceptivo más usado, incluso por delante de la esterilización.
El dispositivo intrauterino debe ser introducido y extraído del útero por un profesional de la salud, normalmente un ginecólogo. El DIU permanece en el útero continuamente mientras que no se desee el embarazo. Dependiendo del tipo de DIU puede tener una permanencia y duración entre 5 y 10 años (el modelo de cobre T 380A es eficaz hasta por 12 años). El DIU es un producto sanitario por lo que deben cumplir los requisitos sanitarios establecidos a estos productos en cada país o región, en el caso de Europa deben llevar el marcado CE de conformidad11.
Efectividad
Todos los DIU de segunda generación de cobre en forma de T tienen una tasa de fallo menor al 1% cada año y una tasa de fallo acumulado por 10 años entre 2-6%12.
Mecanismo de acción
La presencia del dispositivo en el útero estimula la liberación de leucocitos y prostaglandinas por el endometrio, como parte de una reacción al cuerpo extraño. Estas sustancias son hostiles tanto para el espermatozoide como para los óvulos fecundados y los cigotos. La presencia de cobre incrementa el efecto espermicida y es un abortivo eficiente y confiable.
Tipos de DIU
a. Sin medicación hormonal o de cobres: si asumimos que el cobre no es un medicamento, la mayor parte de los dispositivos son de la clase de los no medicados; existen varias marcas comerciales y hay variaciones en cuanto a la forma del aparato, la más conocida es la forma de T (TCu380A, Nova T), de ahí el denominador popular de "T de Cobre, en forma de paraguas (Multiload) y en forma de 7 (Copper 7, fuera del mercado americano por litigios legales). Los DIU con cobre también disminuyen el riesgo de cáncer endometrial.
b. Medicados u hormonales: existe sólo un modelo medicado con progesterona de liberación lenta cuyo nombre comercial es Mirena; puede tener ciertos beneficios añadidos en casos de patología endometrial, fibromatosis uterina, sangrado uterino funcional, endometriosis y adenomiosis. Su costo limita su uso pero sus beneficios lo justifican, especialmente si su uso evita intervenciones quirúrgicas como la histerectomía por fibromatosis uterina o cirugía pélvica por endometriosis13.
3. MÉTODOS DE BARRERA
a. Preservativo masculino
El preservativo, profilácticoo condón masculino es una funda fina y elástica para cubrir el pene durante el coito, a fin de evitar la fecundación, actuando como método anticonceptivo, y el posible contagio de enfermedades de transmisión sexual. Al preservativo masculino se le ha unido, desde 1993, el preservativo femenino para su inserción en la vagina14.
Tipos de preservativos masculinos
Los condones habitualmente están hechos de látex o poliuretano.
4. ESTERILIZACIÓN VOLUNTARIA
a. Ligadura de trompas de Falopio
La ligadura de trompas es un método anticonceptivo consistente en la selección y ligadura de las trompas de Falopio, lugar habitual de la fecundación, que comunica los ovarios con el útero. Es una cirugía para cerrar las trompas de Falopio de una mujer. Estos conductos conectan los ovarios con el útero. Una mujer que se someta a esta cirugía ya no podrá quedar en embarazo (estéril). Es el método anticonceptivo que más se usa en el mundo: más de 150 millones de mujeres se han esterilizado15.
b. Método Essure (obstrucción tubárica)
Es un método irreversible para evitar el embarazo mediante la obstrucción definitiva de las trompas con la colocación de un muelle expansible de 4 cm. de longitud dentro de las trompas. Este dispositivo provoca una esterilidad permanente.
c. Vasectomía
La vasectomía consiste en la sección y ligadura de los conductos deferentes. Como consecuencia, en poco tiempo el semen eyaculado no contiene espermatozoides. Es un método de control natal que, aunque puede ser reversible en algunos casos, generalmente es permanente.
La VSB nace con la idea de realizar la intervención con el mínimo trastorno y mínimas molestias. Su particularidad más básica reside en un instrumental único y específico para tal fin. De hecho el corte no lo practica el bisturí convencional sino que se realiza mediante una pinza que provoca la apertura de la piel separando, y no cortando, sus fibras16.
II. métodos menos eficaces
A. Métodos de abstinencia periódica
I. Método Ogino-Knaus
Es necesario hacer un calendario e identificar los días de ovulación para evitar practicar el sexo durante ese tiempo. Este método lo ideó el ginecólogo japonés Ogino, en 1924.
II. Método Billings
El método de ovulación Billings o método del moco cervical, es un método de regulación de la natalidad dentro de los llamados métodos anticonceptivos naturales. Este método consiste en que la mujer monitorea su fertilidad, identificando cuando es fértil y no en cada ciclo16.
III. Temperatura Basal
El método de planificación familiar de Temperatura Basal, es otro de los métodos naturales utilizado para descubrir los períodos fértiles e infértiles del ciclo menstrual17.
B. Métodos que interrumpen la relación sexual
Coito interrumpido
Durante el coito, el hombre retira el pene de la vagina antes de eyacular.
C. Espermicidas solos
I. Óvulos vaginales
II. Cremas anticonceptivas.
OBJETIVOS
Investigar los métodos anticonceptivos post parto en las pacientes adolescentes
Determinar el método anticonceptivo de elección en pacientes adolescentes
Investigar cantidad de pacientes adolescentes que no desean métodos anticonceptivos
Indagar sobre la aceptación o abstinencia en la anticoncepción en este grupo de pacientes adolescentes
Describir las características demográficas
METODOLOGÍA
Diseño: investigación retrospectiva, observacional de corte trasversal y descriptiva.
Población: pacientes adolescentes en su puerperio inmediato que acudieron al del Hospital Materno Infantil San Pablo de enero 2014 a junio 2014.
Criterios de inclusión:Pacientes adolescentes de 13 a 19 años de edad
Pacientes en etapa de puerperio inmediato.
Criterios de exclusión: Fichas incompletas.
Pacientes que ingresen al servicio en puerperio , aunque este fuere inmediato
Muestreo: no probabilístico de casos consecutivos
Reclutamiento: se recurrió al archivo del departamento de Sala de partos con recolección de datos de fichas clínicas y resultados post - parto inmediato.
Gestión de datos: los datos fueron cargados en planilla Excel y sometidos a estadística descriptiva con programa Epi Info 7.
Variables:
- Edad
- Paridad
- Procedencia
- Escolaridad
- Vía de parto
- Prevalencia de aceptación de un MAC (método anticonceptivo)
- Método anticonceptivo de elección
Asuntos éticos:
En todo momento se mantuvo en anonimato la identidad de la paciente.
RESULTADOS
Se recabaron 345 casos que cumplieron con los criterios de inclusión.
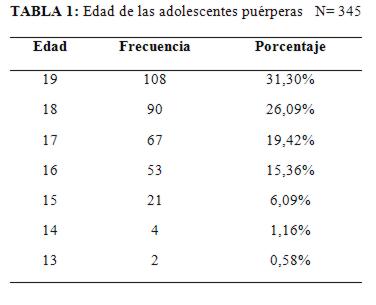
Con respecto a la edad de las pacientes, los resultados se expresan en la siguiente tabla 1:
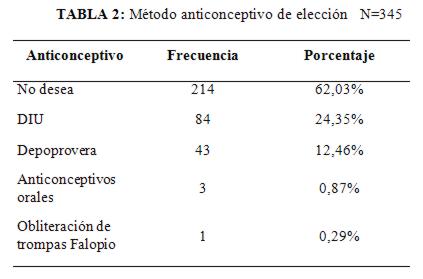
En cuanto a los métodos anticonceptivos elegidos, predominó el DIU (tabla 2).
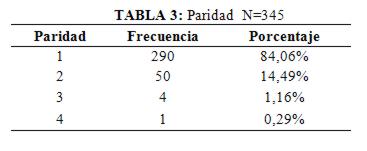
La paridad más frecuente fue la nulípara (tabla 3).
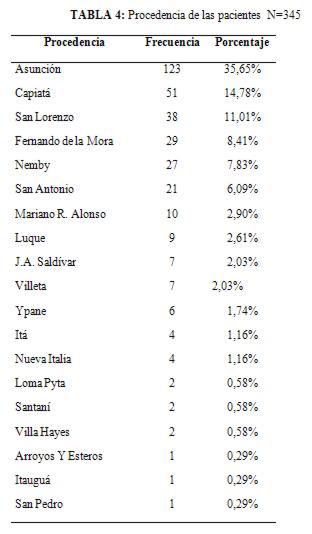
En cuanto a la procedencia, se encontró el predominio de Asunción (tabla 4)
La vía del parto más frecuente fue la vaginal (tabla 5).
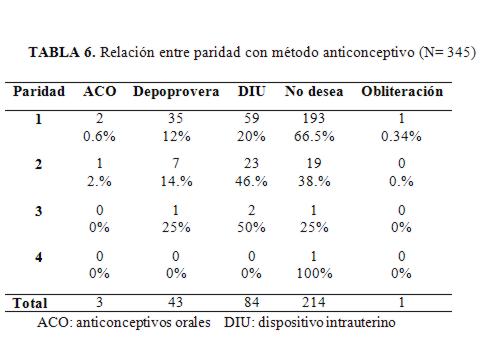
Relacionando la paridad con los métodos anticonceptivos, se encontró que las nulíparas no los desean (tabla 6).
En cuanto a la relación entre la edad y la preferencia por el método anticonceptivo, el DIU es preferido por las más jóvenes (tabla 7)
DISCUSIÓN
Examinando la prevalencia de edad de las pacientes, el grupo más frecuente resultó el de 18 y 19 años. Estos resultados coinciden con otros autores5, los cuales afirman que alrededor del 50% de los adolescentes entre 15 y 19 años tienen vida sexual activa, Blun afirma que existe un incremento del 10% anual de mujeres con relaciones sexuales a partir de los 12 hasta 19 años. Por otro lado el 25% de las cuales se embarazan.
Llama la atención que la mayoría de las pacientes adolescentes no desean métodos anticonceptivos alguno. Esto se debería a la falta de conocimiento de las mismas sobre los métodos anticonceptivo y lo que es más importante aún, podría deberse a los prejuicios del entorno familiar y social sobre los anticonceptivos.
En correspondencia a las que eligieron algún método, siendo el método anticonceptivo de mayor predilección el DIU, lo cual concuerda con la OMS (2002), que afirma que el DIU es utilizado por 160 millones de mujeres1.
CONCLUSIONES
El grupo etario más involucrado con embarazos en la adolescencia resulto el de la adolescencia tardía 18 y 19 años.
El 62.03% de las pacientes no desea método anticonceptivo alguno, en relación con el 37.97 que si desea, el DIU el de mayor predilección.
La paridad predominante en las adolescentes fue 1 equivalente al 84.06%, y solo una paciente resulto con paridad 4 que equivale al 0.29%.
La vía de parto más utilizada fue la vaginal.
La mayoría de las adolescentes con procedencia de Asunción, Capiatá y San Lorenzo.
REFERENCIAS
1. Organización Mundial de la Salud. Ginebra: OMS; 2015. Salud del adolescente. Disponible en: http://www.who.int/maternal_child_adolescent/topics/adolescence/es/ [ Links ]
2. Paraguay. Presidencia de la República. Secretaria Técnica de Planificación. Dirección General de Estadística, Encuestas y Censo. Anuario estadístico del Paraguay. Asunción: DGEEC, 2015 Disponible en: http://www.dgeec.gov.py/Publicaciones/Biblioteca/anuario2013/Anuario%20Estadistico%202013.pdf [ Links ]
3. Issler JR. Embarazo en la adolescencia. Revista de Posgrado de la Cátedra VI Medicina Nº 107. 2001;(107):11-23. [ Links ]
4. Suárez Linares J. Otra mirada al embarazo en la adolescencia. Rev haban cienc méd. 2011; 10(1); 155-157. [ Links ]
5. Moreno Villares JM. Consideraciones al tema: Prevención del embarazo en la adolescencia. Rev Pediatr Aten Primaria. 2014;16(61); e47-e49. [ Links ]
6. Lugones Botell M. Embarazo en la adolescencia, importancia de su prevención en la Atención Primaria de Salud. Rev Cubana Med Gen Integr. 2014;30(1):1-2. [ Links ]
7. Píldoras anticonceptivas. En: Richarson MS. Enciclopedia de la Salud: qué debemos hacer para disfrutar de la buena salud, Barcelona: Amat; 2004. p. 302. [ Links ] [ Links ])
9. Giménez S. Elección de un método anticonceptivo. Medicina 21. Barcelona: Farmavet, 2003. Disponible en Internet en: http://www.medicina21.com/Articulos/V1683/Eleccion-de-un-metodo-anticonceptivo.html
10. Delgado M, Zamora F, Barrios L, Cámara N, Fundación española de contracepción. Pautas anticonceptivas y maternidad adolescente en España. Madrid: Doce Calles SL; 2011. Disponible en: http://sec.es/descargas/AA_2011_Pautas_anticonceptivas.pdf [ Links ]
11. Richardson M S. Enciclopedia de la Salud. 1ra. Edición. Editorial Amat. Barcelona - España. Año 2003. p. 302 [ Links ]
12. Pastillas y Píldoras. Píldoras anticonceptivas. Disponible en: http://www.pastillasypildoras.com/pastillas-anticonceptivas.html [ Links ]
13. Farah Ricardo SF, Savignon CM, Rodríguez OV, Reinoso Ortega S, García Alcolea EE. Anticoncepción de emergencia. MEDISAN. 2006;10(1):1-9. [ Links ]
14. Planificación familiar: condón. Hospital San Jose Salgar. Disponible en: http://www.hsjsalgar.gov.co/index.php?option=com_content&view=article&id=82&Itemid=107&limitstart=1 [ Links ]
15. Sánchez Borrego R; Martínez Pérez O. Guía práctica de anticoncepción oral: basada en la evidencia. Madrid: Enar; 2003.Disponible en: http://sec.es/descargas/AH_2003_GuiaPracticaAnticOral.pdf [ Links ]
16. del Río Fortuna CA. El acceso a la ligadura de trompas de Falopio en la Ciudad de Buenos Aires: la maternidad responsable y saludable frente al derecho a decidir sobre el propio cuerpo. Cuad. antropol. soc. 2007;(25):169-188. [ Links ]
17. Vida Efectiva Magazine. Parche transdérmico anticonceptivo: ventajas y desventajas. Disponible en: http://bitacoras.com/anotaciones/parche-transdermico-anticonceptivo-ventajas-y-desventajas/9332301 [ Links ]
1. Médico Residente de 4º año en Gineco-Obstetricia. Hospital Materno Infantil Barrio San Pablo. Ministerio de Salud Pública y Bienestar Social (Asunción, Paraguay)
2. Departamento de Docencia e Investigación. Hospital Materno Infantil Barrio San Pablo. Ministerio de Salud Pública y Bienestar Social (Asunción, Paraguay)
Artículo recibido: 25 de septiembre de 2015. Artículo aprobado: 30 de octubre de 2015
Correo electrónico: lauisa_py@hotmail.com