Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Nacional (Itauguá)
Print version ISSN 2072-8174
Rev. Nac. (Itauguá) vol.7 no.1 Itauguá June 2015
https://doi.org/10.18004/rdn2015.0007.01.028-031
ARTICULO ORIGINAL
Complicaciones en pacientes con lupus eritematoso sistémico
Complications in patients with systemic lupus erythematosus
Patricia Alexandra Melgarejo Paniagua1; Amado Emilio Denis Doldán1; Marta InésFerreira Gaona2; Clarisse Virginia Díaz Reissner2
RESUMEN
Introducción: el Lupus Eritematoso Sistémico (LES) es una enfermedad autoinmune de origen desconocido, que cursa con episodios de brotes alternados con periodos de remisión. Durante los brotes pueden aparecer complicaciones que motivan la hospitalización. Objetivo:identificar complicaciones en pacientes con LES que ingresaron al Servicio de Clínica Médica del Hospital Central “Dr. Emilio Cubas” del Instituto de Previsión Social en el año 2013. Metodología: estudio observacional descriptivo, retrospectivo, de corte transversal. Se excluyeron a pacientes no conocidos portadores de LES y que debutaron con complicaciones, así como también aquellos con LES que ingresaron al Servicio de Clínica Médica provenientes de la Unidad de Terapia Intensiva (UTI). Resultados: 40 pacientes afectados fueron internados en el periodo estudiado, se observó predominio del sexo femenino (92,5%), con un promedio de edad de 38,8 años. Los síntomas de ingreso más importantes en orden de frecuencia fueron: sintomatología respiratoria (35,0%), neurológica (25,0%) y sensación febril (20,0%). Las comorbilidades presentes con mayor frecuencia fueron: hipertensión arterial (40,0%), otra enfermedad autoinmune (18,0%) y enfermedad renal crónica (15,0%). Las complicaciones más frecuentes fueron: infecciosas (67,5%), renales (22,5%), hematológicas (20,0%) y neurológicas (20,0%). Con respecto a la evolución de los pacientes, el 87,5% fueron dados de alta, 7,5% fallecieron y 5,0% fueron trasladados a la UTI. Los 3 fallecimientos correspondieron a causas infecciosas (shock séptico).Conclusión: las complicaciones infecciosas constituyen motivo frecuente de ingreso en pacientes con LES, ya que debido a la enfermedad y al tratamiento inmunosupresor se encuentran más propensos a desarrollar este tipo de complicación.
Palabras clave: Autoinmunidad, Lupus Eritematoso Sistémico, Hospitalización, Paraguay.
ABSTRACT
Introduction: Systemic Lupus Erythematosus (SLE) is an autoimmune disease of unknown origin that causes outbreaks episodes alternating with periods of remission. During outbreaks motivating hospitalization complications can occur. Objective: To identify complications in SLE patients admitted to the Internal Medicine Service of Central Hospital “Dr. Emilio Cubas” Institute for Social Welfare in 2013. Methods: Descriptive observational, retrospective, cross-sectional research. Patients not known carriers of SLE and who developed complications at the onset of the disease were excluded, as well as those with SLE who were admitted to the Internal Medicine Service from the Intensive Care Unit (ICU). Results: 40 patients affected were hospitalized during the study period, predominantly female (92.5%), with an average age of 38.8 years. Main symptoms in order of frequency were: respiratory (35.0%), neurological (25.0%) and febrile sensation (20.0%). The most common comorbidities present were hypertension (40.0%), another autoimmune disease (18.0%) and chronic kidney disease (15.0%). The most common complications were infection (67.5%), renal (22.5%), hematologic (20.0%) and neurological (20.0%). About the evolution of patients, 87.5% were discharged, 7.5% died and 5.0% were transferred to the ICU. The 3 deaths corresponded to infectious causes (septic shock). Conclusion: Infectious complications are a frequent reason for hospitalization in patients with SLE, because of the disease and the immunosuppressive therapy they are more likely to develop this complication.
Key words: Autoimmunity, Lupus Erythematosus, Systemic, Hospitalization, Paraguay.
INTRODUCCION
El Lupus Eritematoso Sistémico (LES) es una enfermedad crónica autoinmune y multifactorial, de etiología desconocida, caracterizada por la producción de autoanticuerpos contra varios componentes celulares1-2. Es una enfermedad poco frecuente cuya presentación clínica y gravedad son muy variables3. Se presenta un patrón de evolución de tipo remitente-recidivanteen la mayoría de los pacientes, que se caracteriza por períodos de exacerbación de la enfermedad2.
La prevalencia del LES oscila, según la población estudiada, entre 4 y 250 casos por cada 100.000 habitantes y por cada año. Es más frecuente en la raza negra y en la hispánica. La proporción según sexo en la edad adulta es de 9:1 a favor del femenino. En el 65% de los casos, la enfermedad comienza entre la segunda y la cuarta décadas de la vida4.
Los cambios clínicos más frecuentes del LES son las alteraciones mucocutáneas, articulares, el fenómeno de Raynaud y los cambios hematológicos, pero las de mayor importancia en cuanto al pronóstico general son el daño renal y las alteraciones neurológicas, cardiacas y pulmonares5.
Los pacientes con LES padecen una serie de afecciones asociadas, con mayor incidencia que en la población general. Esta comorbilidad incluye: infecciones, arteriosclerosis, arteriopatía coronaria, osteoporosis y necrosis avascular ósea, entre las más frecuentes. En general, estas complicaciones se relacionan, sobre todo, con el grado de actividad del LES y con las dosis de corticoides diarias y acumuladas, utilizadas en el tratamiento6.
De la variedad de órganos afectados en el LES, el compromiso renal parece ser la complicación más común y a la vez más severa7. El 40%-50% de los pacientes con LES tiene nefropatía. Las manifestaciones clínicas de la nefropatía lúpica son muy variadas e incluyen: proteinuria moderada o intensa, síndrome nefrótico, microhematuria, hipertensión arterial e insuficiencia renal. El tratamientode la nefropatía lúpica se basa en el tipo histopatológico. Se compone de una primera fase de inducción a la respuesta y una segunda de mantenimiento de la respuesta4.
Otra complicación frecuente en el LES son las infecciones ya que por la enfermedad misma existe un aumento intrínseco del riesgo de infección a lo que se suma la carga genética del paciente, los trastornos derivados de la propia enfermedad y las drogas utilizadas en su tratamiento8. Los microrganismos prevalentes en las infecciones de pacientes con LES en orden de frecuencia son: bacterias, virus y hongos. Cerca del 80% de las infecciones en estos individuos son causadas por bacterias. La piel y los tractos respiratorio y genitourinario son los sitios de infección más frecuentes. En el LES la infección por herpes zoster es la infección viral más frecuente. La mayoría de casos de infección micótica se debe a Candidaspp, que con frecuencia genera afección orofaríngea9.
Con frecuencia se ve implicado el aparato respiratorio en pacientes con LES, algunas series señalan que hasta un 80% de los pacientes tienen en algún momento de su enfermedad afección respiratoria, más frecuentemente pleuritis. La neumonitis es una manifestación bien reconocida en pacientes con LES aunque se describe como poco común. Otra manifestación poco común aunque grave del LES es la hemorragia pulmonar masiva, ésta es una causa frecuente de alta mortandad, a pesar del tratamiento agresivo5.
Las manifestaciones neuropsiquiátricas del LES pueden ser extremadamente diversas y van desde la simple cefalea hasta cerebritis, epilepsia o psicosis, por lo que muchas veces constituye un reto diagnóstico distinguir cuadros debidos directamente a la propia enfermedad, de efectos secundarios a fármacos o cuadros sobreañadidos10. La afección del sistema nervioso en el LES es uno de los aspectos menos entendidos de la enfermedad, que puede obedecer a más de un mecanismo etiopatogénico. En algunos pacientes predominará la vasculitis, en tanto que en otros desempeñará un papel predominante la vasculopatía o la trombosis11.
La actividad del LES se expresa por las nuevas manifestaciones o empeoramiento de la sintomatología ya conocida, junto a signos de tipo general, como fiebre, astenia y malestar. El análisis de laboratorio puede ser de ayuda en la confirmación, si se demuestran títulos elevados de anticuerpos anti-DNA nativo y descensos del complemento4.
En cuanto al tratamiento, las manifestaciones graves del LES suelen requerir dosis altas de esteroides acompañadas de inmunosupresores o citotóxicos como la ciclofosfamida, micofenolato de mofetil, azatioprina y excepcionalmente otros como ciclosporina o el tacrolimus12. Dichos medicamentos presentan un estrecho margen terapéutico por lo que cierta proporción de pacientes presentan efectos adversos que empeoran su calidad y esperanza de vida, muchos no logran un control adecuado de la enfermedad y otros presentan brotes frecuentes13.
La mortalidad en el LES es bimodal, al inicio de la enfermedad las muertes se atribuyen en su mayoría a la actividad lúpica, particularmente con compromiso renal, neuropsiquiátrico o infeccioso; a diferencia de etapas más avanzadas donde efectos del tratamiento y complicaciones vasculares producen la mayoría de las muertes14.
En la actualidad ha habido un cambio en el pronóstico del paciente con LES, debido a las mejoras en las técnicas diagnósticas, avances terapéuticos y el mejor conocimiento de la enfermedad15.
La importancia del estudio radica en que, aporta evidencias acerca de las complicaciones más frecuentes de estos pacientes, lo que permitirá la realización de protocolos útiles para un diagnóstico y tratamiento oportuno.
OBJETIVOS
El objetivo general del estudio fue identificar el tipo de complicaciones presentes en pacientes con Lupus Eritematoso Sistémico (LES) que ingresaron al Servicio de Clínica Médica del HospitalCentral “Dr. Emilio Cubas” del Instituto de Previsión Social (HC-IPS) en el año 2013.
Los objetivos específicos fueron:
- Caracterizar a los pacientes según variables demográficas;
- Describir motivo de consulta de pacientes con LES;
- Describir tratamiento instaurado a pacientes que ingresaron por complicaciones
- Determinar promedio de estancia hospitalaria y tipo de complicaciones;
- Describir evolución de los pacientes que ingresaron por complicaciones.
METODOLOGIA
El diseño de estudio fue observacional descriptivo, retrospectivo, de corte trasversal. La población accesible estuvo conformada por pacientes con LES que ingresaron al Servicio de Clínica Médica del HC-IPS por complicaciones relacionadas a su enfermedad en el año 2013. Fueron excluidos aquellospacientes no conocidos portadores de LES y que debutaron con complicaciones, así como tambiénpacientes con LES que ingresaron al Servicio de Clínica Médica provenientes de la Unidad de Terapia Intensiva (UTI).
El protocolo fue evaluado y aprobado por el Comité de Ética en Investigación del HC-IPS. Se respetó la confidencialidad y los derechos individuales de los pacientes incluidos en el estudio.
Se solicitó la autorización correspondiente al jefe del Servicio de Clínica Médica para la revisión de expedientes. Se identificaron los pacientes con LES que ingresaron al servicio en dicho año y que cumplían con los criterios de inclusión, se extrajeron los datos correspondientes del sistema informático hospitalario.
Las variablesde interés consignadas fueron: edad del paciente, género, comorbilidades de los pacientes, motivo de consulta, diagnóstico realizado durante la internación, tratamiento instauradoy días de internación.
Los datos fueron analizados mediante estadística descriptiva utilizando el Microsoft Office Excel© 2013. Las variables cuantitativas se presentan mediante medidas de tendencia central. Las cualitativas se presentan en tablas y gráficos.
RESULTADOS
Se contabilizaron 43 expedientes clínicos de pacientes con LES que ingresaron al Servicio de Clínica Médica del HC-IPS durante el año 2013, de los cuales se descartaron 3 expedientes por no contar con todos los datos necesarios. Quedando finalmente conformadapor una población de estudio de 40 pacientes.
El 92,5% de los pacientes correspondía al sexo femenino. El promedio de edad fue de 38,8años. En relación al tiempo de internación se registró un mínimo de 1 día y un máximo de 67 días con una mediana de 8 días.
Los síntomas de ingreso más importantes en orden de frecuencia fueron: sintomatología respiratoria 35,0%, neurológica 25,0%, un 20,0% ingresó por sensación febril, síntomas urinarios 5,0%, cardiovasculares 2,5% y otros 17,5%, de los cuales 2 pacientes ingresaron por sangrado, 3 pacientes por dolor, 1 paciente por edema periorbitario y 1 paciente por decaimiento del estado general.
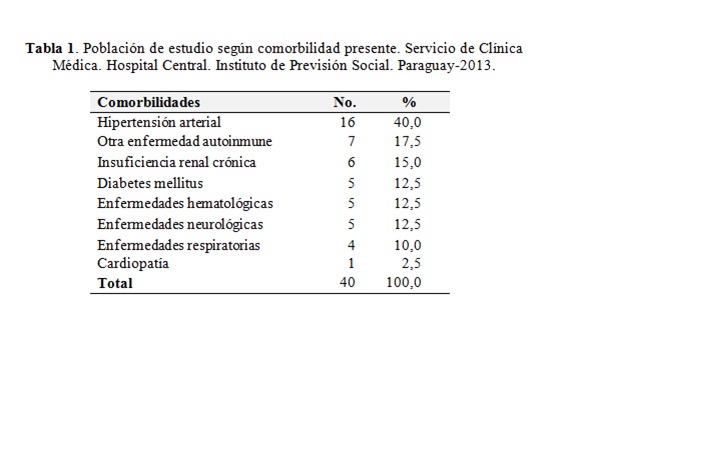
Las comorbilidades presentes en la mayoría de los pacientes fueron: hipertensión arterial 40,0%, otra enfermedad autoinmune 18,0%, enfermedad renal crónica 15,0% (Tabla 1). Entre los pacientes con otra enfermedad autoinmune se encontraron: 6 pacientes con síndrome antifosfolipídico, 4 pacientes con esclerodermia y 3 pacientes con artritis reumatoidea.
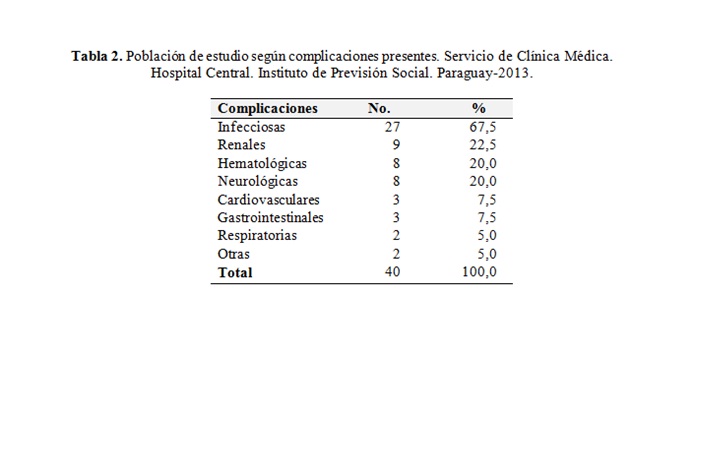
Las complicaciones que se registraron con más frecuencia fueron las infecciosas 67,5%, renales 22,5%, hematológicas 20,0% y neurológicas 20,0% (Tabla 2). Las infecciones más frecuentes fueron las respiratorias (Gráfico 1).
La afección hematológica en los pacientes con LES se presentó como anemia hemolítica en 10,0% de los pacientes.
Los cuadros neurológicos más frecuentes fueron: vasculitis del SNC (5,0%), sicosis lúpica (5,0%), encefalitis lúpica (5,0%) y sicosis por corticoides (2,5%).
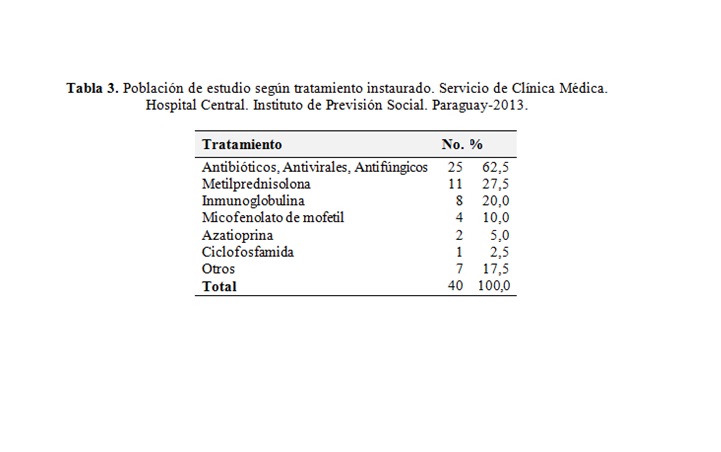
En cuanto a tratamiento instaurado, en el 62,5% de los pacientes se registró uso de antimicrobianos, 27,5% metilprednisolona y 20,0% inmunoglobulina (Tabla 3).
Con respecto a la evolución de los pacientes: 87,5% fueron dados de alta, 7,5% fallecieron y 5,0% fueron trasladados a la UTI. Los 3 fallecimientos correspondieron a causas infecciosas (shock séptico).
DISCUSION
Se registraron 40 casos de pacientes con LES internados en el Servicio de Clínica Médica del HC-IPS durante el año 2013, siendo el 92,5% del sexo femenino y un promedio de edad 38,8 años, coincide con los resultados de Scolnik et al16 en Estados Unidos, donde el 91,2% fueron mujeres y la edad promedio fue de 40,2 años.
Las comorbilidades presentes con más frecuencia fueron hipertensión arterial con el 40,0%, otra enfermedad autoinmune con el 18,0% y enfermedad renal crónica con el 15,0%; mientras que segúnScolnik et al16 encontró en su estudio que los pacientes con LES tenían mayor prevalencia de hipertensión e insuficiencia renal crónica que la población general(23,2% vs 15,7% y 9,1% vs 2,1%), aunque en todos los casos éstos porcentajes resultaron inferiores.
El promedio de estancia hospitalaria fue de 13,3 días, ligeramente inferior a lo reportado por Rada et al15 en Venezuela, que fue de 16,5 días.
Fallecieron 3 pacientes lo que corresponde al 7,5%, todos por causas infecciosas; un mayor porcentaje en comparación con Rada et al en Venezuela15 (2,4% de fallecimientos y shock séptico como causa más frecuente en un 66,67%). En el estudio Gladel17 (primera cohorte de pacientes latinoamericanos con LES) la primera causa de muerte fue la infección asociada con la reactivación de la enfermedad.
En cuanto a las complicaciones más frecuentes se observó predominio de las complicaciones infecciosas 67,5%, seguida por las renales 22,5%, hematológicas y neurológicas ambas en un 20,0%, lo que difiere de lo observado por Rada et al en Venezuela15 donde la complicación más frecuente fue la nefropatía lúpica en el rango de la Insuficiencia renal crónica terminal 83,8%, las complicaciones hematológicas en 46,7% e infecciosas en 29,9%.
Las complicaciones hematológicas se observaron en el 20,0% de los pacientes y dentro de las mismas predominó la anemia. Se debe considera quela anemia es la alteración hematológica más frecuente en el LES, la literatura reporta que ocurre en el 50,0% a 80,0% de los pacientes con enfermedad activa, constituyendo ésta un signo de valor pronóstico18.
Complicaciones gastrointestinales se dieron en un 7,5% de nuestros pacientes, de los cuales dos presentaron compromiso hepático (cirrosis y esteatohepatitis). En la literatura se describe que las manifestaciones gastrointestinales son poco frecuentes en el LES y en muchas ocasiones son secundarias a los tratamientos empleados. La afectación hepática puede consistir en hepatitis crónica activa, hiperplasia nodular regenerativa, cirrosis biliar, colangitis autoinmune y vasculopatía trombótica oclusiva con síndrome de BuddChiari4.
Las infecciones más frecuentes se registraron en el aparato respiratorio (63,0%), infecciones óseas-partes blandas (19,0%) y aparato urinario (11,0%). Sin embrago, Villalobos14 en su estudio realizado en Costa Rica, registró la mayor frecuencia de infecciones en piel y mucosas (33,0%), tracto genito-urinario (26,0%), pulmón y vía respiratoria superior (25,0%).
El 7,5% de los pacientes ingresaron por complicaciones cardiovasculares de los cuales a dos pacientes se les diagnosticó pericarditis y a 1 paciente síndrome coronario agudo sin elevación del segmento ST. En un estudio de pacientes con LES atendidos en forma ambulatoria realizado en Brasil por Lobato da CunhaSauma et al19 se encontró que 12,5% de los pacientes presentaron pericarditis como manifestación inicial y 18,2% durante la evolución de la enfermedad.
Cabe descartar en nuestro estudio, el caso de una paciente a la que se realizó el diagnóstico de enfermedad de Kikuchi-Fujimoto o linfadenitishistiocíticanecrosante, entidad poco frecuente, de curso autolimitado, que se caracteriza por crecimiento doloroso de ganglios linfáticos cervicales20.
En cuanto a tratamiento se registró en el 62,5% uso de antimicrobianos, 27,5% metilprednisolona y 20,0% inmunoglobulina. En Argentina para Cassano et al2 las drogas más utilizadas fueron los glucocorticoides orales (88,0%) y los antipalúdicos (76,0%), la ciclofosfamida (34,0%), la azatioprina (13,0%) cabe destacar que en dicho estudio se excluyeron los pacientes con LES infectados. En el estudio de Schmid et al21 realizado en Argentina se observó que el 70,0% de los pacientes fueron tratados con esteroides vía oral y antipalúdicos, similar a lo descripto en el estudio de Ponts-Estel et al17 en una cohorte de 1480 pacientes latinoamericanos con LES, donde el 77,0% de ellos usaban antimaláricos. En varios estudios se menciona la eficacia de los antimaláricos, en mantener al LES en remisión, tratamiento de las manifestaciones articulares y cutáneas, como así también la reducción de eventos trombóticos y mayor sobrevida21,22.
CONCLUSIONES
Las infecciones fueron las complicaciones más frecuentes, constituyéndose además en la principal causa de mortalidad de los pacientes fallecidos durante la internación.
Actualmente, la infección y las complicaciones relacionadas con la actividad del LES permanecen como una causa estable de muerte temprana, mientras que los eventos vasculares y la falla terminal orgánica no relacionada con la actividad del LES contribuyen a ocasionar una mortalidad tardía.
Se deberían de poner en práctica medidas para la prevención de infecciones en los pacientes con LES como la vacunación contra influenza y neumococo, y la utilización de dosis menores de corticoides, siempre que la situación clínica del paciente así lo permita.
REFERENCIAS
1. Kenji Nakashima CA, Galhardo AP, Ferreira Marinho da Silva J, Rodrigues Fiorenzano G, Rodrigues Fiorenzano G, Bozzo da Silva dos Santos A, et al. Incidencia y aspectos clinico-laboratoriales de lupus eritematoso sistémico en una ciudad del Sur de Brasil. Rev Bras Reum. 2011;51(3):231-9. [ Links ]
2.Cassano G, Roverano S, Paira S, Chaparro del Moral R, Barrionuevo A, Rillo O, et al. Eritrosedimentación, leucopenia, linfopenia y anticuerpo anti-DNA nativo en lupus eritematoso sistémico: asociación con actividad y daño orgánico. Rev Argent Reum. 2008;19(1):14-21. [ Links ]
3. Labarca C. Lupus Eritematoso Generalizado: avances en Patogénesis. Rev.chil.reumatol. 2013;29(1):4-10. [ Links ]
4. Vilardell Tarres M, Ordi Ros J. Lupus eritematoso sistémico. En: Farreras - Rozman Medicina Interna. Vol. I. 17ª ed. España: Elsevier; 2012. p. 125. [ Links ]
5. Zambrano Gordo JA, Rangel Clara A, Novelo Retana V, Martinez-Cordero E. Manifestaciones Pulmonares en el Lupus Eritematoso Generalizado: una breve revisión. Rev Médica Hosp Gen México. 2004;67(1):41-9. [ Links ]
6. Úcar Angulo E, Rivera García N. Comorbilidad en lupus eritematoso sistémico. Reum Clin. 2008;4(Suppl 1):S17-21. [ Links ]
7. García-Torres V, Vargas-Marín J, García-Sancho H. Respuesta a los diferentes esquemas terapéuticos empleados en el tratamiento de la nefropatía lúpica. Acta Méd Costarric. 2005;47(3):126-32. [ Links ]
8. Enberg M, Kahn M, Goity C, Villalón MV, Zamorano J, Figueroa F. Infecciones en pacientes con lupus eritematoso sistémico. Rev Méd Chile. 2009;137(10):1367-74. [ Links ]
9. Muñoz-Grajales C, Pinto Peñaranda LF, Velásquez Franco CJ, Márquez Hernández JD, Restrepo Escobar M. Complicaciones infecciosas en lupus eritematoso sistémico. Rev Colomb Reum. 2013;20(3):141-7. [ Links ]
10. Sánchez Atrio AI. Lupus eritematoso sistémico: aspectos clínicos poco frecuentes. Reum Clin. 2008;4(Suppl 1):28-30. [ Links ]
11. Barile-Fabris LA. Tratamiento de las manifestaciones neuropsiquiátricas del lupus eritematoso sistémico. Reum Clin. 2005;1(Suppl 2):42-5. [ Links ]
12. Pacheco D, Carvallo A, Soto L, Radrigán F, Neira O, Abumohor P, et al. Guía Clínica: lupus eritematoso sistémico (LES). Rev.chil.reumatol. 2012;28(1):5-38. [ Links ]
13. Sifuentes Giraldo WA, García Villanueva MJ, Boteanu AL, Lois Iglesias A, Zea Mendoza AC. Nuevas dianas terapéuticas en el lupus sistémico (parte 1/2). Reum Clin. 2012;8(4):201-7. [ Links ]
14. Villalobos Zúñiga MA. Enfermedades Infecciosas en pacientes con lupus eritematoso sistémico en el Hospital Calderón Guardia: caracterización, incidencia, profilaxis, factores asociados. Rev Clínica Esc Med Ucr - Hsjd. 2012;2(4):21-34. [ Links ]
15. Rada Torres LP, Fernández De Larrea C, Chirinos A, Lo Huang S, Martínez Y, Santos A, et al. Complicaciones de Lupus Eritematoso Sistémico en el Hospital Vargas de Caracas, entre 1999 y 2004. Rev Soc Med Quir Hosp Emerg Perez de Leon. 2007;38(2):75-80. [ Links ]
16. Scolnik M, Mannalithara A, Soriano E R, Singh G. Why do lupus patients go to the Emergency Department in the United States? Arthritis Rheum 2011 Nov; 63 (Suppl 10 :611). [ Links ]
17. Pons-Estel BA, Catoggio LJ, Cardiel MH, Soriano ER, Gentiletti S, Villa AR, et al. The GLADEL Multinational Latin American Prospective Inception Cohort of 1,214 Patients with Systemic Lupus Erytliematosus Ethnic and Disease Heterogeneity among "Hispanics". Medicine (Baltimore). 2004 Jan;83:(1):1-17. [ Links ]
18. Zúñiga Cisneros J, Yau Zhung A, Lalyre AL, Arjona G. Manifestaciones clínicas en pacientes con lupus eritematoso sistémico: Hospital Tomás. Panamá, Enero 2008-Diciembre 2010. Rev Méd Cient.2012; 25(1):11-7. [ Links ]
19. Lobato da Cunha Sauma M, Cabral Nunes NA, Macedo Lopes LF. Estudio Retrospectivo de Manifestaciones Clínicas y Laboratoriales de 104 pacientes con Lupus Eritematoso Sistémico (LES) en Belén, PA, Brasil (1990-1999). Rev Bras Reum. 2004;44(3):192-7. [ Links ]
20. Gutierrez-Castro M, De León-Bojorge B, Cuesta-Mejías T, Baquera-Heredia J, Padilla-Rodriguez A, Ortiz-Hidalgo C. Enfermedad de Kikuchi-Fujimoto (linfadenitis histiocítica necrosante). Estudio clínicopatológico e inmunohistoquímico de 14 casos y su diagnóstico diferencial con otras linfadenitis necrosantes reactivas y neoplásicas. Rev.invest.clín. 2006;58(5):441-9. [ Links ]
21. Schmid MM, Roverano SG, Paira SO. Manifestaciones y evolución clínica de pacientes con LES en un hospital de referencia. Rev Arg Reumatol. 2013;24(1):28-32. [ Links ]
22. Shinjo S, Bonfa E, Wojdyla D, Borba EF, Ramírez LA, Scherbarth HR, et al. Antimalarial treatment may have time-dependent effect on lupus survival. Arthritis Rheum. 2010;62(3):855-62. [ Links ]
1. Servicio de Clínica Médica. Hospital Central “Dr. Emilio Cubas”. Instituto de Previsión Social. Paraguay.
2. Posgrado de Especialidades Médicas. Universidad Católica "Nuestra Señora de la Asunción". Paraguay.
Correo electrónico: patri41286@hotmail.com
Artículo recibido: 18 de abril de 2015. Artículo aprobado: 14 de mayo de 2015