Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Nacional (Itauguá)
Print version ISSN 2072-8174
Rev. Nac. (Itauguá) vol.6 no.2 Itauguá 2014
CASO CLINICO
Morbimortalidad de la duodenopancreatectomía cefálica en el Hospital Nacional (Itauguá)
Morbidity and mortality in pancreaticoduodenectomy at the National Hospital (Itauguá)
Ramón Benítez Gamarra1, José C. Berdejo2, Julio Ramírez Sotomayor2, Carlos D. Chaparro1
RESUMEN
La duodenopancreatectomía cefálica constituye la técnica de elección para el tratamiento de tumores benignos y malignos de la región periampular. Se presenta revisión de 14 pacientes con diagnóstico de ictericia neoplásica. Hubo un elevado índice de comorbilidades posoperatorias: gastroparesia (78,5%), fístula pancreática (64,2%), dehiscencia de las anastomosis (42,8%), óbito (21,4%).
Palabras clave: duodenopancreatectomía, fístula pancreática, vaciamiento gástrico retardado
ABSTRACT
Pancreaticoduodenectomy is the procedure of choice for the treatment of benign and malignant tumors of the periampullary region. A review of 14 patients present with jaundice diagnosed neoplastic. There was a high incidence of postoperative morbidities: gastroparesis (78.5%), pancreatic fistula (64.2%), anastomotic dehiscence (42.8%), death (21.4%).
Keywords: pancreaticoduodenectomy, pancreatic fistula, delayed gastric emptying
INTRODUCCIÓN
Los tumores originados en el tejido exocrino del páncreas, en el colédoco terminal, en la ampolla de Váter y en el duodeno periampular afectan a un área común cuyo origen, en ocasiones, puede ser difícil de saber para el patólogo. Destacan así el adenocarcinoma de páncreas, que representa una proporción del 60 al 85%, seguido de los adenocarcinomas ampulares, que suponen el 10 al 36%, los colangiocarcinomas distales (5 al 14%) y, con menor, frecuencia, los adenocarcinomas duodenales1. Todos ellos precisan para su tratamiento quirúrgico un procedimiento similar. A pesar de los avances conseguidos en la técnica quirúrgica y en los cuidados peroperatorios, no se ha conseguido mejorar de forma importante la pobre supervivencia a mediano y largo plazo de estos pacientes. Pese a ello, la cirugía resectiva radical sigue siendo la única alternativa con potencial curativo. La técnica empleada para el tratamiento quirúrgico de los tumores del área periampular es la duodenopancreatectomía cefálica, descrita por primera vez por el alemán Kausch, en 1912. Pero no fue popularizada sino hasta la llegada de Allen Wipple, en 1935, quien la realizó en 37 oportunidades con buenos resultados para los parámetros muy malos de la época1.
Estos tumores, y principalmente el adenocarcinoma de páncreas, se caracterizan por presentar una diseminación vascular, linfática y perineural precoz, motivo por la cual se la considera una enfermedad diseminada de entrada, puesto que el 85% de los pacientes presentan al momento del diagnóstico una enfermedad extendida más allá del órgano1. En general los pacientes resecados con enfermedad localizada en la cabeza pancreática tienen una supervivencia global del 20%, con vida media que oscila entre el 12 y 20 meses, según la series. En quienes hay enfermedad localmente avanzada, sin metástasis, la supervivencia puede oscilar entre 6 y 10 meses, mientras que cuando el diagnóstico se hace con la presencia de metástasis, la sobrevida puede no superar los 6 meses. No así es el caso de las neoplasias de origen extra pancreático, las que poseen un pronóstico más favorable, motivado por tratarse de tumores más pequeños y presentar comportamientos biológicos menos agresivo2.
Una vez determinado el causante de la ictericia obstructiva, y tras haber agotado los métodos de diagnóstico siguiendo algoritmos protocolizados, se ve necesaria optar por una terapéutica adecuada siempre y cuando el objetivo primario sea buscar una resección curativa. La duodenopancreatectomía cefálica es una de las intervenciones que exige cirujanos especializados. Constituye la técnica de elección para el tratamiento de tumores benignos y malignos del páncreas, así como de lesiones tumorales de la región distal del conducto biliar y del duodeno. La mortalidad de esta cirugía ha descendido en estos últimos años a < 5%, pero se asocia a una morbilidad elevada que oscila entre 30 y 50%. Esta se relaciona en algunos casos con las características generales de los pacientes, tales como edad avanzada, comorbilidades asociadas, desnutrición, etc.3 Sin embargo, en la mayoría de los casos, la morbimortalidad está directamente relacionada con la técnica quirúrgica.1 La realización de una duodenopancreatectomía cefálica clásica tipo Wipple o de una duodenopancreatectomía con preservación pilórica sigue siendo controversial pese a las modificaciones de la técnica clásica que incluye antrectomía. Dichas variantes consistieron en preservar los dos primeros centímetros duodenales y las funciones del píloro, modificaciones que recibieron criticas debido al retraso del vaciamiento gástrico y al oncológico debido al menor margen de resección, pero tuvieron menor índice de síndrome pos gastrectomías y reflujo biliar en contrapartida2,3.
Complicaciones frecuentes después de una cirugía de Whipple
Se definió morbilidad perioperatoria según la clasificación de Dindo-Clavien (tabla 1)
Tabla 1. Clasificación de Dindo-Clavien4
Vaciamiento gástrico retardado (gastroparesia): es una complicación frecuente que aparece tras la duodenopancreatectomía y que altera el normal curso postoperatorio fundamentalmente a expensas de prolongar la estancia y aumentar los costes. Fue descrito por primera vez por Warshaw y Torchiana en 1985 como una complicación asociada a la duodenopancreatectomía con preservación pilórica y con una frecuencia en su serie del 70%, aunque series posteriores han encontrado una frecuencia de esta complicación muy variable: del 5 al 75%5,6. (tabla 2)
Tabla 2. Patogenia del vaciamiento gástrico retardado6
La definición consensuada de gastroparesia comprende la necesidad de sonda nasogástrica durante más de 3 días o su colocación a partir del tercer día del postoperatorio, así como la intolerancia a la dieta oral al terminar la primera semana postoperatoria7. Lo primero que hay que hacer es buscar y tratar si existe alguna posible complicación, por ejemplo las colecciones intraabdominales y en intima relación con éstas, la presencia de una fístula pancreática. Por otra parte, es importante mantener la sonda nasogástrica mientras sea necesario y procurar un adecuado estado nutricional, balance hídrico y electrolítico. En una gran mayoría, la nutrición se realiza por vía parenteral, pero en los casos en los que se haya optado por la enteral sería preferible administrarla cíclicamente y así evitar los niveles altos de colecistoquinina que podrían prolongar la gastroparesia a través de mecanismos de retroalimentación yeyunogástrico8,9.
Fístula pancreática: el fracaso de la anastomosis pancreática produce una salida de líquido después de una pancreaticoenterostomía (fístula). Con frecuencia contiene enzimas pancreáticas activadas con capacidad de digerir los tejidos adyacentes y provocar una lesión vascular y hemorragia grave. Las complicaciones más frecuentes de la fístula son la aparición de colecciones intraabdominales y una sepsis local más o menos extensa11,12,13.
En 2005, Bassi et al.10 publicaron los criterios que definen una fístula pancreática a partir de los trabajos de un grupo internacional de cirujanos bajo las siglas ISGPF9: un volumen de líquido recogido en un drenaje intraabdominal el día 3 del postoperatorio o a partir de ese día con un contenido de amilasa 3 veces superior al valor de la normalidad de la amilasa en suero. La importancia clínica de esta complicación se divide en tres grados: grado A: no asocia alteración clínica alguna; grado B: asociada a cambios en el manejo clínico del paciente que puede requerir tratamientos tales como alimentación parenteral, mantenimiento prolongado de los drenajes y/o recolocación de los drenajes, y el grado C: exige unas terapias agresivas en un paciente con deterioro del estado general, que pueden conllevar una reoperación e incluso acarrear la muerte del paciente7,9.
El fracaso de la anastomosis pancreática puede deberse a condiciones generales del paciente, como edad avanzada, diabetes, obesidad, etc., a condiciones intraoperatorias tales como intervenciones de larga duración, a la necesidad de transfusión sanguínea per-operatoria, pero frecuentemente, también a condiciones locales del remanente pancreático: exceso de grasa peri pancreática, conducto de Wirsung de diámetro inferior a 3 mm y textura blanda10. No obstante, la técnica quirúrgica y la experiencia del cirujano son las variables de mayor importancia en la aparición de esta complicación.
Dehiscencia de la anastomosis: entre las complicaciones que presenta la cirugía y la cual genera mayor morbimortalidad al cuadro, se encuentra la dehiscencia de las anastomosis que se realizan sobre la el tracto entérico post pancreatectomia cefálica, anastomosis del hepático, pancreática y la gástrica, probablemente de entre todas ellas, la más temida por los cirujanos que realizan este tipo de procedimiento sea la anastomosis que vincula al páncreas, debido probablemente al efecto mecánico producido por el peso de las secreciones y efecto químico de las enzimas proteolíticas, que podrían desencadenar una disrupción de la anastomosis pancreaticoyeyunal, y a partir de ahí sucesivas e incontables posibilidades, como fugas por la anastomosis, formación de colección, y la propia dehiscencia de la anastomosis. Esta complicación respecta un carácter de mal pronóstico, sin tener en cuenta otros factores que inciden en la morbimortalidad del paciente resecado, como son el estado nutricional, la edad, el cuidado pre y pos-operatorio, la técnica y destrezas del cirujano5,7.
Hemorragia posoperatoria: la hemorragia postoperatoria postpancreatectomía aparece con una frecuencia entre 5 y 16% y es una de las complicaciones mas graves después de la cirugía pancreática, con una mortalidad que varía entre 14 y 54%7. Un grupo internacional de cirujanos (ISGPS), formado por especialistas de centros con un gran volumen de pacientes y con una dilatada experiencia en cirugía pancreática, publicó en 2007 un documento que define esta complicación en base a unos criterios tales como el intervalo entre la cirugía y el inicio de la hemorragia, la localización, el grado de gravedad y el impacto clínico de la complicación. En relación con intervalo de aparición de la hemorragia se distingue: la hemorragia precoz durante las primeras 24 horas del postoperatorio, y más allá de las 24 horas y generalmente varios días e incluso semanas después de la intervención. La hemorragia precoz estaría más relacionada con un fallo de la hemostasia quirúrgica o con una coagulopatía perioperatoria. La hemorragia postpancreatectomıa tardía está asociada a complicaciones postoperatorias (fístula pancreática, abscesos intrabdominales, decúbitos de los drenajes, etc.), y muchas veces es secundaria a la erosión de una arteria peripancreática asociada o no a la formación de un pseudoaneurisma. La hemorragia precoz tiene mejor pronóstico que la tardía. Esta última tiene una frecuencia entre 3 y 10% y una elevada morbimortalidad, con frecuencia es secundaria a una erosión arterial o a la rotura de un pseudoaneurisma. Esta relacionada casi en 100% de los casos con la presencia de una fístula pancreática o un proceso séptico local. Probablemente hay también otras circunstancias que predisponen a la hemorragia tardía: las linfadenectomías extensas, las resecciones por cáncer con una gran exposición de las arterias viscerales del área, las ligaduras de muñones arteriales excesivamente ajustadas, un remanente pancreático normal con secreción de un jugo pancreático muy corrosivo y el tratamiento quimiorradioterápico neoadyuvante5,7.
Absceso intraabdominal: se presenta a partir de la semana de la intervención quirúrgica, se localiza en el espacio supramesocólico por lo general, y puede o no estar relacionado con pequeñas dehiscencias o fugas anastomóticas o hematomas. Su tratamiento en la actualidad consiste en la colocación de drenaje percutáneo guiado por pantalla ecográfica o tomografía abdominal, asociada al tratamiento antibiótico.
Óbito: la muerte del paciente posoperado de duodenopancreatectomía como punto final de una larga serie de complicaciones, no debe de ser desestimada, bien tanto, como mencionáramos en experiencias de otros centros con índices de sobrevidas superiores, a como detallemos en nuestra experiencia.
Los objetivos de esta serie de casos son establecer las complicaciones clínico - quirúrgicas más frecuentes en pacientes resecados que se realizaron duodenopancreatectomía en el Servicio de Cirugía General dentro del periodo marzo de 2010 a abril del 2014. Para ello se realizó estudio retrospectivo, que incluyó 14 pacientes que ingresaron con el diagnóstico de ictericia obstructiva neoplásica.
RESULTADOS
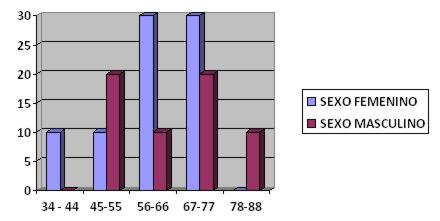
Ingresaron al estudio 14 pacientes, con predominio del sexo masculino (57%). El rango etario más frecuente fue entre 56 y 77 años (gráfico 1).
Gráfico 1. Distribución por edad y género de los pacientes operados (n 14)
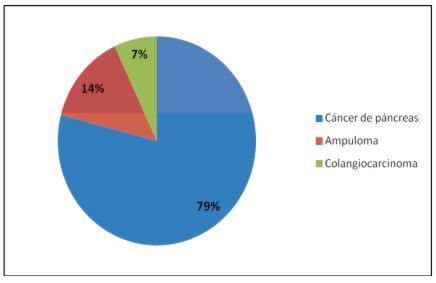
La causa más frecuente de la duodenopancreatectomía fue el cáncer de cabeza de páncreas (79%) (Gráfico 2)
Gráfico 2. Distribución etiológica de los pacientes operados (n 14)
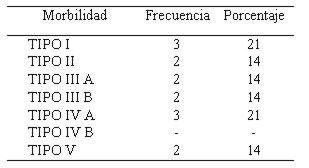
La morbilidad más frecuente fue la de tipo IV A según la clasificación de Dindo-Clavien (tabla 3).
Tabla 3. Morbilidad posoperatoria de duodenopancreatectomía (n 14)
La complicación posoperatoria más frecuente fue la fístula pancreática (tabla 4)
Tabla 4. Complicaciones posoperatorias de duodenopancreatectomía (n 14)
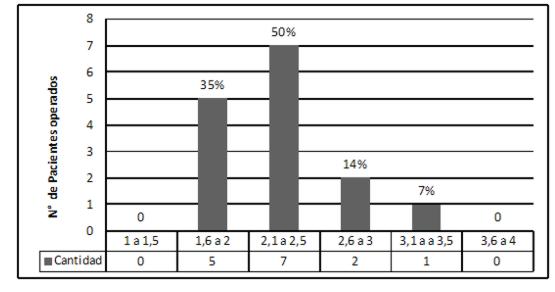
La comorbilidad más frecuente fue la hipoproteinemia: 13 casos (92%). El nivel de albúmina preoperatoria más frecuente se hallaba entre 2,1 y 2,5 mg/dL (gráfico 3).
Gráfico 3. Dosaje de albúmina pre operatoria (n 14)
DISCUSIÓN
A todos estos pacientes se les realizó la duodenopancreatectomía sin preservación del píloro. En esta serie no se realizó ninguna técnica de resección ni reconstrucción vascular. Del total de pacientes, 80% presentó morbilidad posoperatoria, desde las más leves hasta las complicaciones graves. Según la clasificación de Dindo-Clavien, las complicaciones más frecuentes fueron las tipo I y IV A con un 21% cada una. La mortalidad posoperatoria del estudio fue de 3 pacientes (21,4%) y las causas del óbito fueron disfunción orgánica múltiple asociada a hemorragia entre el segundo y tercer días del posoperatorio y sepsis abdominal con evidencias de filtración de alguna de las anastomosis.
La resección quirúrgica continúa siendo la única posibilidad actual para la curación del cáncer de páncreas. Los candidatos para la resección deben ser cuidadosamente seleccionados mediante estudios preoperatorios. La terapéutica resectora, que se realiza con carácter de radicalidad, contempla las siguientes posibilidades: duodenopancreatectomía cefálica, pancreatectomía total o duodenopancreatectomía total.
La cirugía de Whipple sigue siendo en la actualidad indicación para los tumores del área periampular ya que en ella concuerdan los criterios de cirugía oncológica y las últimas modificaciones técnicas aparecidas tienden a encontrar una mejor fisiología en el segmento biliar y gastroyeyunal. La gastroparesia fue debida a que en nuestro centro dejamos en el intraoperatorio sonda nasogástrica por 72 horas aproximadamente. Entre los operados el sexo masculino presento un porcentaje de complicaciones mayor (57,1%), con una edad promedio que oscila los 50 a 60 años, pero con un porcentaje superior del género femenino. La utilización del octeótrido no ha demostrado resultados favorecedores que recomienden su utilización sistemática en todos los pacientes, pero si se ha comprobado que favorece el control y el cierre de las fístulas. El ISGPS además ha estandarizado la definición y clasificación de las complicaciones más frecuentes: fístula pancreática, retardo del vaciamiento gástrico y hemorragia. Estas definiciones y clasificaciones, si bien presentan algunas limitaciones, permiten unificar criterios y hacer comparables los resultados entre diferentes grupos. Los pacientes con hemoperitoneo en el período posoperatorio temprano o sepsis abdominal de origen no precisado se reintervienen precozmente.
REFERENCIAS
1. García Borobia F, Frabegat Prous J. Adenocarcinoma de páncreas y del área periampular. En: Parrilla Patricio P. Landa García J.L., dir. Cirugía AEC Madrid: Medica Panamericana; 2010. p.. 765-7 [ Links ]
2. García Borobia F, Frabegat Prous J. Adenocarcinoma de páncreas y del área periampular. En: Parrilla Patricio P. Landa García J.L., dir. Cirugía AEC Madrid: Medica Panamericana; 2010. p. 766 [ Links ]
3. Winter JM, Cameron JL, Campbell KA, Arnold MA, Chang DC, Coleman J et al. 1423 pancreaticoduodenectomies for pancreatic cancer: A single-institution experience. J Gastrointest Surg. 2006 Nov; 10(9): 1199-210 [ Links ]
4. Dindo D, Muller MK, Weber M, Clavien PA. Obesity in general elective surgery. Lancet. 2003 Jun 14; 361(9374): 2032-5. [ Links ]
5. Clavien PA, Barkun J, de Oliveira ML, Vauthey JN, Dindo D, Schulick RD et al. The Clavien-Dindo classification of surgical complications: five-year experience. Ann Surg. 2009 Aug; 250(2): 187-96. [ Links ]
6. Warshaw AL, Torchiana DL. Delayed gastric emptying after pylorus-preserving pancreaticoduodenectomy. Surg Gynecol Obstet. 1985 Jan; 160(1): 1-4. [ Links ]
7. Vij V, Chaudhary A. Delayed gastric emptying after pancreaticoduodenectomy. In: Shrikhande SV, Friess H, Buchler MW, editors. Surgery of pancreatic tumors. New Delhi: BI Publications; 2008. p. 190-6. [ Links ]
8. Wente MN, Bassi C, Dervenis C, Fingerhut A, Gouma DJ, Izbicki JR et al. Delayed gastric emptying (DGE) after pancreatic surgery: a suggested definition by the International Study Group of Pancreatic Surgery (ISGPS). Surgery. 2007 Nov; 142(5): 761-8. [ Links ]
9. Yeo CJ, Barry MK, Sauter PK, Sostre S, Lillemoe KD, Pitt HA, Cameron JL. Erythromycin accelerates gastric emptying after pancreaticoduodenectomy. A prospective, randomized, placebo-controlled trial. Ann Surg. 1993 Sep; 218(3): 229-37 [ Links ]
10. Bassi C, Dervenis C, Butturini G, Fingerhut A, Yeo C, Izbicki J et al. Postoperative pancreatic fistula: an international study group (ISGPF) definition. Surgery. 2005 Jul; 138(1): 8-13. [ Links ]
11. Pratt WB, Callery MP, Vollmer CM Jr. The latent presentation of pancreatic fistulas. Br J Surg. 2009 Jun;96(6):641-9. [ Links ]
12. Lai EC, Lau SH, Lau WY. Measures to prevent pancreatic fistula after pancreatoduodenectomy: a comprehensive review. Arch Surg. 2009 Nov; 144(11): 1074-80. [ Links ]
13. Fernández-Cruz L, Cosa R, Blanco L, López-Boado MA, Astudillo E. Pancreatogastrostomy with gastric partition after pylorus-preserving pancreatoduodenectomy versus conventional pancreatojejunostomy: a prospective randomized study. Ann Surg. 2008 Dec; 248(6): 930-8. [ Links ]
14. Tran KT, Smeenk HG, van Eijck CH, Kazemier G, Hop WC, Greve JW et al. Pylorus preserving pancreaticoduodenectomy versus standard Whipple procedure: a prospective, randomized, multicenter analysis of 170 patients with pancreatic and periampullary tumors. Ann Surg. 2004 Nov; 240(5): 738-45. [ Links ]
15. Bassi C, Falconi M, Molinari E, Mantovani W, Butturini G, Gumbs AA, Salvia R, Pederzoli P. Duct-to-mucosa versus end-to-side pancreaticojejunostomy reconstruction after pancreaticoduodenectomy: results of a prospective randomized trial. Surgery. 2003 Nov; 134(5): 766-71. [ Links ]
1. Médico Residente de Cirugía General. Departamento de Cirugía. Hospital Nacional, Ministerio de Salud Pública y Bienestar Social. (Itauguá, Paraguay)
2. Servicio de Cirugía General. Departamento de Cirugía. Hospital Nacional, Ministerio de Salud Pública y Bienestar Social. (Itauguá, Paraguay)
Correo electrónico: ramonbg1988@gmail.com
Artículo recibido: 28 de octubre de 2014. Artículo Aprobado: 29 de octubre de 2014.