Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Nacional (Itauguá)
Print version ISSN 2072-8174
Rev. Nac. (Itauguá) vol.6 no.2 Itauguá 2014
ARTICULO ORIGINAL
Neoplasia intraepitelial anal
Anal intraepithelial neoplasia
Ana María Soilán Ayala1, Limpia Ortiz2, Claudia Paredes2, Maria Antonia Pérez2, Lourdes Vázquez2, Alejandra Villalba2, Vicente Baruja2
RESUMEN
Introducción: el virus del papiloma humano se asocia a las neoplasias cervicales y epiteliales anales. Objetivos: determinar la prevalencia de neoplasia intraepitelial anal (NIA) y las características clínicas en mujeres que acuden al consultorio de patología cervical en el Hospital Regional de San Lorenzo. Materiales y Métodos: estudio observacional, descriptivo, prospectivo realizado en 900 mujeres que acudieron al consultorio de patología cervical en el Hospital Regional de San Lorenzo, en los años 2012-2013 mediante colposcopía y citología anal. Resultados: Se encontraron 60 casos (8,5%) de NIA. Las características de las pacientes con NIA fueron: grupo etario predominante 19 a 25 años, 50% de práctica de relaciones sexuales anales, 25% con tabaquismo, inicio de las relaciones sexuales antes de los 16 años (70%), 2 a 4 parejas sexuales (81,6%). El riesgo de NIA en pacientes con hábitos sexuales anales fue significativo: OR 1,91 (IC95% 1,09-3,36) (p 0,01). Conclusiones: la prevalencia de NIA en mujeres fue 8,5%. Se halló asociación significativa con hábito de relaciones sexuales anales.
Palabras claves: neoplasia intraepitelial anal, virus papiloma humano, sexo anal
ABSTRACT
Introduction: Human papillomavirus associated with cervical and anal epithelial neoplasia. Objectives: To determine the prevalence clinic of anal intraepithelial neoplasia (AIN) and the clinical characteristics in women attending the out patient of cervical pathology in the Regional Hospital of San Lorenzo. Material and Methods: An observational, descriptive, prospective study of 900 women attended the out patient clinic of cervical pathology in the Regional Hospital of San Lorenzo, in the years 2012-2013 through anal cytology and colposcopy. Results: 60 cases (8.5%) of NIA where found. The characteristics of the patients with NIA were: predominant age group 19-25 years, 50% of them sexual practicing anal intercourse, 25% smoking, initiation of sexual intercourse before 16 year of age (70%), 2-4 sexual pairs (81.6%). NIA risk in patients with anal sexual habits were significant: OR 1.91 (95% CI 1.09 to 3.36) (p 0.01). Conclusions: The prevalence of AIN in women was 8.5%. Significant association was found with anal sexual intercourse.
Keywords: anal intraepithelial neoplasia, human papillomavirus, anal sex
INTRODUCCIÓN
El virus del papiloma humano (VPH) es el responsable de los condilomas anales, perianales y las lesiones intraepiteliales precursoras: 1) las lesiones intraepiteliales escamosas de bajo grado (LSIL), llamadas también neoplasia intraepitelial anal I (NIA I) y 2) las lesiones intraepiteliales escamosas de alto grado (HSIL), que incluyen a NIA ll y lll. Mientras las NIA l tienen una resolución espontánea en la mayoría de los casos, las NIA ll y lll pueden avanzar a carcinoma escamoso anal1-4.
El VPH es un virus de la familia Papovaviridae. Existen más de 200 tipos. Los serotipos 1, 2, 4, 5 (verrugas cutáneas) y los serotipos 6, 11, 42, 43, 44, (condilomas acuminados) afectan el ano y área genital. Los serotipos 16, 18, 31 y 33 tienen potencial oncogénico bien conocido. En el canal anal, el virus infecta la zona de transición entre el epitelio columnar rectal y el epitelio estratificado de la piel. El canal anal y el cuello uterino tienen la misma característica embriológica, histológica y patológica, ya que se desarrollan a partir de la membrana embrionaria y la fusión del tejido ectodérmico y endodérmico para formar la unión escamo cilíndrica. Esta área puede mostrar cambios con metaplasia normal y anormal relacionado con la infección de VPH5-10. Fenger y Nielsen describieron por primera vez, en 1981 la lesión precursora del carcinoma anal y utilizaron el término NIA11.
Desde el punto de vista citológico, la displasia anal puede definirse de forma similar a las lesiones del cérvix uterino y, por lo tanto, puede utilizarse la clasificación de Bethesda que diferencia varias categorías: epitelio normal, lesión escamosa intraepitelial de bajo grado (LSIL), lesión escamosa intraepitelial de alto grado (HSIL), células escamosas atípicas de significado indeterminado (ASCUS) y células escamosas atípicas no se excluye HSIL (ASCH). Esta diferenciación citológica entre lesiones escamosas intraepiteliales de bajo grado y de alto grado tiene una correspondencia histológica cuando se analiza la biopsia efectuada en el canal anal, que es la herramienta fundamental para el diagnóstico de la neoplasia intraepitelial anal. La biopsia se basa en la detección de la displasia y en la determinación de su profundidad en el epitelio estudiado. Así pues, teniendo en cuenta la división del epitelio en 3 partes, la NIA se divide en grado 1, grado 2 y grado 3 en función de la aparición de cambios morfológicos y displasias citológicas, maduración/diferenciación escamosa y actividad mitótica que afecten al epitelio de menor a mayor profundidad, respectivamente1,2,12.
La correlación ante los hallazgos citológicos y la biopsia del canal anal asocia las citologías de bajo grado (LSIL) a NIA 1, y las de alto grado (HSIL) a NIA 2 y 3. En cuanto a la interpretación de su significado biológico, generalmente se considera que NIA1/LSIL se refieren a las lesiones con comportamiento evolutivo benigno, es decir con tendencia a la regresión espontánea y escaso potencial maligno. Las alteraciones epiteliales de bajo grado obtenidas mediante citología no son fiables para determinar el verdadero grado de la lesión, ya que un resultado citológico de ASCUS o de displasia de bajo grado puede aparecer en el contexto de una displasia de alto grado histológico3,12,13.
La infección, regresión o progresión del VPH se relaciona con factores como el uso de anticonceptivos, hábito tabáquico, estado inmunológico, carga viral y potencial oncogénico del VPH, inicio temprano de la relación sexual, coito anal, inmunosupresión, infección por: Chlamydia trachomatis, gonorrea, sífilis, trichomonas vaginales, herpes genital, hepatitis B, VIH, citomegalovirus, virus Epstein-Barr, múltiples parejas sexuales, sexo femenino1-3.
El cáncer anal es más común en mujeres, especialmente en las de más edad. Los estudios no han identificado factores de riesgo específicos de género en las mujeres. Se cree que una proporción más alta de mujeres practican sexo anal en comparación con los hombres, derivándose de este hecho el riesgo de cáncer anal14.
La incidencia internacional de cáncer anal en Suecia de 1970 a 1980 fue 1,40 por 100.000 mujeres; en Connecticut de 1940 a 1988 fue 0,54 por 100.000 mujeres; en la actualidad la incidencia mundial es 0,70 por 100.000 mujeres. La NIA representa el 4% de todos los canceres del tracto genital inferior con incidencia del 0,9 por 100.000 mujeres. Las infecciones ano-genitales por el VPH aumentaron y afecta al 20 % de la población sexualmente activa del mundo15-18.
La prevalencia de NIA en mujeres argentinas con infección por VPH fue 15%. En Venezuela hallaron 43% de pacientes con infección ano-genital por HPV19. En un estudio realizado por mujeres brasileñas hallaron que hubo una asociación significativa entre las lesiones intraepiteliales cervicales y las lesiones intraepiteliales anales: una prevalencia de 17,4% de lesiones anales en pacientes con lesiones genitales y sólo el 3,2% en los pacientes sin lesiones genitales20. Otro estudio realizado en una clínica general de Ginecología en Puerto Rico pudo determinar que 53,9% de las mujeres estaban infectadas con VPH en el ano al momento del estudio21. La prevalencia de detección del VPH de alto riesgo en pacientes con NIA III en estudios de casos y controles oscila entre el 84 y el 100%. En una de las investigaciones se encontró una citología anal anómala en el 26% de las mujeres VIH-positivas y en el 8% de las mujeres VIH-negativas. En un estudio reciente y extenso se encontró NIA en 21% de las mujeres VIH positivas y en 6% de las mujeres VIH negativas22-26.
La infección con VPH afecta a personas de cualquier edad, aunque es más común en adultas jóvenes, probablemente debido a una mayor actividad de relaciones sexuales durante este período. Su asociación con el virus Inmunodeficiencia adquirida puede alcanzar el 62%22. Palefsky analizó precisamente el efecto de la terapia antirretroviral de gran actividad (TARGA) en la prevalencia de NIA en pacientes infectados por el VIH. Sorprendentemente, la prevalencia de NIA en este grupo de pacientes fue muy elevada (81%)27. Los datos actuales indican que el tratamiento antirretroviral reduce el desarrollo o la progresión de las lesiones NIA de bajo grado, pero no tendría efectos sobre las lesiones de alto grado. Scholefield observó que de 32 pacientes con NIA III, el 15,6% desarrollaron carcinoma anal invasor con un seguimiento de 18 meses28.
Diagnóstico de la neoplasia intraepitelial anal
Hay dos componentes en el diagnóstico de la NIA. El primero es identificar a todas las personas que padecen la enfermedad al margen de su localización y extensión. El segundo es precisar exactamente la extensión de la enfermedad, lo cual permitirá un tratamiento preciso. La histología es el patrón oro para el diagnóstico y gradación de la gravedad de la NIA. La misma no muestra signos clínicos específicos, aunque las áreas sospechosas pueden ser elevadas, escamosas, blancas, eritematosas, pigmentadas o fisuradas. La aparición de una lesión ulcerada puede anunciar invasión y debe investigarse lo antes posible. Sin embargo, la NIA es a menudo subclínica y su diagnóstico es una sorpresa histológica cuando se realizan biopsias en lesiones perianales. Se recomienda realizar una exploración genital en el mismo momento que la exploración anal, por la alta asociación entre lesiones anales y genitales1, 29.
Anoscopía: la anoscopía anal de alta resolución o colposcopía anal puede usarse para identificar la NIA subclínica y para realizar un mapa de la distribución geográfica y la extensión de la enfermedad. También puede ayudar a realizar biopsias dirigidas y en el tratamiento. Las lesiones suelen mostrar una coloración blanquecina al contacto con el ácido acético al 0,2%. También se aplica Lugol para teñir las lesiones que un color pardusco2,30.
Biopsia anal: se realiza en la lesión sugestiva de alteración colposcópica. Se retira con la pinza de Baby-Tischler 2 a 3 mm de piel. La biopsia interna no requiere anestesia, mientras que la externa necesita anestesia local y para detener la hemorragia se usa solución de Monsel. También se puede realizar biopsias en el canal anal de las lesiones que presenten alteración de la coloración y realizar el denominado «mapeo anal», consistente en la toma de micro biopsias de 2 a 3 mm en todos los cuadrantes (mínimo de 3 biopsias desde la piel perianal hasta 2 cm por encima de la línea dentada para cada uno de los cuadrantes) a fin de evaluar la extensión y programar la mejor terapéutica. El «reloj anal» es distinto del «reloj ginecológico». El coxis marca las 12:00, independientemente de la posición utilizada para explorar a la paciente31-33.
El spray de indigocarmín: se utiliza para delinear los márgenes de una lesión anal de neoplasia intraepitelial anal.
El foto diagnóstico: se usa para diagnosticar lesiones subclínicas, para dirigir biopsias y realizar tratamiento. Se basa en la conversión selectiva del ácido 5-aminolevulínico en un fotosensibilizante activo que emite fluorescencia roja bajo luz ultravioleta por parte de las células neoplásicas.
Captura hibrida y PCR: el diagnóstico de infección por el VPH puede hacerse mediante técnicas de detección y caracterización del genoma viral por técnicas de hibridación en medio líquido, reacción en cadena de la polimerasa, en muestras de tejidos como en células exfoliadas, incluso tras haber realizado fijación y tinción.
Otros métodos complementarios: tomografía computada, radiografía de tórax, resonancia magnética, TEP (exploración de tomografía con emisión de positrones.
El objetivo principal de la detección y el tratamiento de la NIA es evitar la aparición de carcinoma escamoso anal invasor o, en su defecto, detectarlo cuanto antes para poder disminuir la mortalidad y morbilidad34-38.
OBJETIVOS
Determinar la prevalencia de NIA en mujeres que acuden al consultorio de patología cervical en el Hospital Regional de San Lorenzo.
Describir las características demográficas y costumbres sexuales en las pacientes con NIA
Determinar el riesgo de NIA en pacientes con hábitos sexuales anales
MATERIAL Y MÉTODOS
Diseño: observacional, descriptivo de corte transverso, con componente analítico.
Población estudiada: mujeres de 20 a 50 años de edad que acudieron al consultorio de patología cervical del Hospital Regional de San Lorenzo (Paraguay), para realizarse estudio de cuello uterino durante los año 2012-2013.
Criterios de inclusión
- Diagnóstico de NIA por citología anal
- Visualización directa del ano: presencia de condilomas.
Muestreo: no probabilístico, de casos consecutivos.
Variables: edad, presencia de NIA, costumbres sexuales anales, edad de inicio de la primera relación sexual, número de parejas sexuales, práctica de relaciones sexuales anales, tabaquismo
Reclutamiento: la muestra fue reclutada en el consultorio de patología cervical. A las pacientes que acudieron para un estudio de control de cuello uterino se les solicitó por consentimiento informado escrito la autorización para realizar la toma citológica de la región anal.
Instrumento de medición
Citología anal: es un procedimiento no invasivo relativamente sencillo. La paciente no debe introducir objetos en el ano, realizar enema o practicar coito anal 24 horas previas a la toma de muestra, ya que estas prácticas pueden disminuir la recuperación celular. Debe estar en posición lateral o en litotomía dorsal. Primero se realiza una inspección del área con colposcopía. La recolección de la secreción se realiza sin visualización directa del canal anal. Se colecta la muestra con hisopo de Dacron o cepillo de Cytobrush, preferentemente humedecido con agua, que se introduce hasta llegar a 3 o 4 cm. Una vez introducido, se rota lentamente presionando contra las paredes con un movimiento en espiral para obtener células de todo el canal anal desde la parte distal de la ampolla rectal hasta el borde del ano. Luego se realiza un extendido del material sobre un portaobjeto. El cepillo se sumerge en un medio líquido para su conservación. La lámina se fija con alcohol o solución spray y teñida por el método de Papanicolaou. La interpretación del resultado lo realiza un anatomopatólogo especializado en el diagnóstico de estas lesiones utilizando los criterios de Bethesda. Las células del cepillo se usan para diagnóstico molecular mediante la técnica de captura de híbridos de segunda generación, que permite detectar la presencia de 13 tipos virales 16,18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 68.
En la citología anal pueden también observarse distintos microorganismos, virus de herpes simple, especies de cándida, oxiuros.
Tamaño de muestra: se utilizó el programa estadístico Epi Info 7. Para un universo de 1500 consultas en el lapso de estudio, una prevalencia esperada de NIA de 8,5%, intervalo de confianza 95%, el tamaño mínimo calculado fue 107 sujetos.
Gestión de datos: los datos fueron registrados en una ficha técnica y luego transcriptas en una ficha electrónica Excel. Para la descripción de las variables se utilizo la estadística descriptiva y para el análisis se utilizo la estadística analítica: se halló riesgo relativo mediante el uso de la tabla de contingencia 2x2. La significancia estadística se calculó mediante el uso de la prueba del Chi cuadrado y se consideró significativo todo valor p menor a 0,05.
Asuntos éticos: se respetaron los principios de autonomía, justicia y equidad. Todas las pacientes firmaron un consentimiento informado.
RESULTADOS
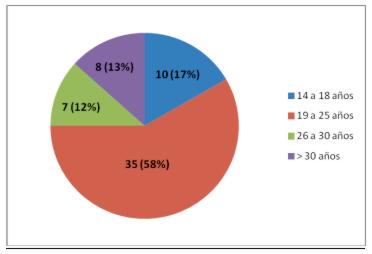
Ingresaron al estudio 900 mujeres. Se encontró 60 casos (8,5%) de células positivas para NIA. El grupo etario más frecuentemente afectado fue el de 19 a 25 años (gráfico 1).
Gráfico 1. Grupos etarios con neoplasia intraepitelial anal (n 60)
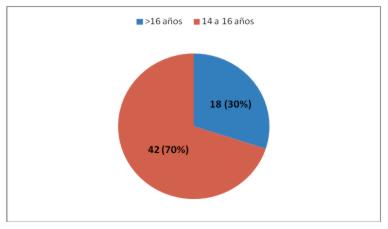
La mitad de los casos de NIA refirieron mantener relaciones sexuales anales. En 15 casos (25%) se detectó tabaquismo. La edad de inicio de las relaciones sexuales fue predominantemente antes de los 16 años (gráfico 2).
Gráfico 2. Edad de inicio de las relacione sexuales en mujeres con neoplasia intraepitelial anal (n 60)
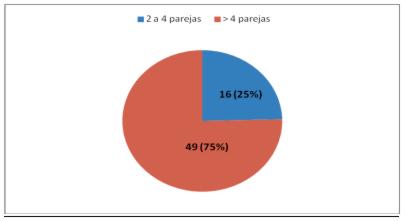
La mayoría de las mujeres con NIA tuvieron 2 a 4 parejas sexuales (gráfico 3).
Gráfico 3. Número de parejas sexuales en mujeres con neoplasia intraepitelial anal (n 60)
En relación a la presencia concomitante de condilomas, se detectaron 5 casos (8,3%) de condilomas anales y 1 caso (1,7%) con condiloma vaginal. Los hallazgos en la citología cervical fueron compatibles con SIL de bajo grado con VPH en 33 casos (55%).
Al cruzar las variables sexo anal y presencia de NIA en una tabla de contingencias, se halló OR 1,91 (IC95% 1,09-3,36) con valor p 0,01 (prueba Chi2).
DISCUSIÓN
El carcinoma anal y sus lesiones precursoras constituyen una patología cuyo conocimiento ha experimentado grandes avances en los últimos años en cuanto a su etiología, historia natural, diagnóstico y tratamiento. La incidencia del carcinoma escamoso anal ha aumentado en los últimos 30 años, sobre todo en pacientes con infección por VIH22,24.
En nuestro estudio se ha detectado una prevalencia de 8,5% para NIA, cifra un poco superior a la encontrada en otros estudios donde la prevalencia fue de 4,7%1,2. Esta cifra aumenta en pacientes que presentan además lesiones intraepiteliales cervicales concomitantemente con lesiones anales, encontrándose una prevalencia de 15 a 72 % en otros trabajos16,17. Esto se debería a que la NIA demuestra ser similar a la neoplasia cervical. La evidencia ha expuesto la asociación del VPH tanto para la patología neoplásica cervical como para la ano rectal3.
En otros trabajos se ha encontrado que en pacientes ano receptivos la prevalencia de NIA e infección por VPH es todavía más alta (68%) para ambas entidades y la infección por VIH predispone al desarrollo de NIA de alto grado con prevalencias de más del 70%14.
La totalidad de las muestras de citología anales anormales son lesiones de bajo grado (8,5%) dato que coincide con la literatura donde tampoco se encontró lesiones de alto grado. En otro estudio se describe una paciente con NIA de alto grado y la misma presentaba inmunodepresión1,2.
En cuanto a la edad encontramos un promedio de 30 años, similar a la literatura. La mayoría de nuestras pacientes no eran fumadoras (75%). El tabaquismo y la NIA ha sido comunicada por grupos de estudio en la literatura. Etienney et al detectaron un aumento de las lesiones de NIA en pacientes fumadores activos39.
Las relaciones sexuales anales están relacionadas con alteraciones epiteliales anales, aunque algunos estudios no encontraron asociación entre el sexo anal y la infección por VPH, sugiriendo otras formas de transmisión como el contacto genital y también por medio de manos y boca5,6.
Nosotros encontramos que 64% de todas las pacientes mantenían relación anal, y de las que poseían citología positiva, 50% tenían ese hábito, lo que generó un riesgo significativo. Esto contrasta con otros estudios donde el análisis estadístico no mostró diferencia significativa14.
Cabe resaltar que la citología anal puede estar limitada por menor cantidad de células o contaminación, por lo que gran parte de las muestras resultaron insatisfactorias para la evaluación citológica. Esto puede explicarse por la dificultad en la toma de la muestra, la presencia de detritus celulares y la presencia bacteriana excesiva, que pudieran constituir una limitación para la identificación de las células anormales1,29,40.
CONCLUSIONES
Determinar la prevalencia de NIA en mujeres que acuden al consultorio de patología cervical en el Hospital Regional de San Lorenzo fue 8,5%.
Las características de las pacientes con NIA fueron: grupo etario predominante 19 a 25 años, 50% de práctica de relaciones sexuales anales, 25% con tabaquismo, inicio de las relaciones sexuales antes de los 16 años (70%), 2 a 4 parejas sexuales (81,6%)
El riesgo de NIA en pacientes con hábitos sexuales anales fue significativo: OR 1,91 (IC95% 1,09-3,36) (p 0,01).
REFERENCIAS
1. Fleider LA, Tatti SA. Neoplasia intraepitelial anal y cáncer anal. En: Tatti SA, autor. Colposcopia y patologías del tracto genital inferior. Buenos Aires: Panamericana; 2008. p. 269-273 [ Links ]
2. Parés D, Mullerat J, Pera M. Anal intraepithelial neoplasia. Med Clin (Barc). 2006 Nov 18; 127(19): 749-55. [ Links ]
3. Fléjou JF. An update on anal neoplasia. Histopathology. 2014 Oct 5 [ Links ]
4. Bejarano PA, Boutros M, Berho M. Anal squamous intraepithelial neoplasia. Gastroenterol Clin North Am. 2013 Dec; 42(4): 893-912. [ Links ]
5. Pimenta AV, Cândido EB, Lima RA, Porto Filho RM, Capobiango A, Nunes TA, Silva Filho AL. Importance of Anal HPV Infection in Women. FEMINA 2011; 39(2): 111-116 [ Links ]
6. Chaux A, Netto GJ, Rodríguez IM, Barreto JE, Oertell J, Ocampos S et al. Epidemiologic profile, sexual history, pathologic features, and human papillomavirus status of 103 patients with penile carcinoma. World J Urol 2013; 31(4): 861-7. [ Links ]
7. Varnai AD, Bollmann M, Griefingholt H, Speich N, Schmitt C, Bollmann R, Decker D. HPV in anal squamous cell carcinoma and anal intraepithelial neoplasia (AIN). Impact of HPV analysis of anal lesions on diagnosis and prognosis. Int J Colorectal Dis. 2006 Mar; 21(2): 135-42. [ Links ]
8. Lammé J, Pattaratornkosohn T, Mercado-Abadie J, Alkhas A, Robinson A, Lanneau G. Concurrent anal human papillomavirus and abnormal anal cytology in women with known cervical dysplasia. Obstet Gynecol. 2014 Aug; 124 (2 Pt 1): 242-8. [ Links ]
9. Gross G. Genitoanal human papillomavirus infection and associated neoplasias. Curr Probl Dermatol. 2014; 45: 98-122. [ Links ]
10. Jacyntho CM, Giraldo PC, Horta AA, Grandelle R, Gonçalves AK, Fonseca T, Eleutério J Jr. Association between genital intraepithelial lesions and anal squamous intraepithelial lesions in HIV-negative women. Am J Obstet Gynecol. 2011 Aug; 205(2): 115.e1-5. [ Links ]
11. Fenger C, Nielsen VT. Dysplastic changes in the anal canal epithelium in minor surgical specimens. Acta Pathol Microbiol Scand A. 1981 Nov; 89(6): 463-5. [ Links ]
12. León Arias J. Verruga anal y neoplasia intraepitelial anal. A propósito de un caso clínico. Revista Científica Colposcopía 2010; 2(1). Disponible en: http://www.colposcopiaguayas.com/revistas/REVISTA_SPTGICG_2010.pdf [ Links ]
13. Silvera R, Gaisa MM, Goldstone SE. Random biopsy during high-resolution anoscopy increases diagnosis of anal high-grade squamous intraepithelial lesions. J Acquir Immune Defic Syndr. 2014 Jan 1; 65(1): 65-71. [ Links ]
14. Charúa-Guindic L, Esquivel-Ocampo EA, Villanueva-Herrero JA, Jiménez-Bobadilla B, Muñoz-Cortés SB, Leal-Tamez M, Avendaño-Espinosa O. La neoplasia intraepitelial anal y la infección por virus del papiloma humano en pacientes anorreceptivos. Rev Gastroenterol Mex. 2009; 74(03): 195-201 [ Links ]
15. Herranz Pinto PF. Prevalencia y factores de riesgo de la neoplasia intraepitelial anal en una cohorte de pacientes infectados por VIH(tesis doctoral). Madrid: Facultad de Medicina Univesidad Autónoma; 2012. Disponible en: https://repositorio.uam.es/bitstream/handle/10486/9853/50659_Herranz%20Pinto%20Pedro%20Francisco.pdf?sequence=1 [ Links ]
16. Alemany L, Saunier M, Alvarado-Cabrero I, Quirós B, Salmeron J, Shin HR et al. Human papillomavirus DNA prevalence and type distribution in anal carcinomas worldwide. Int J Cancer. En prensa 2015. [ Links ]
17. Tatti S A, Suzuki A V, Moreira Grecco A, Fleider L A, Vighi S, Provenzano S. Prevalencia de patología intraepitelial anal en mujeres con infección por virus del papiloma humano. Rev Enfer Tract Gen Inf. 2008; 2(1): 8-9 [ Links ]
18. Cataño J, Jaramillo A, López M, Duque M, Betancur Gl, Correa L et al. Prevalencia de cambios en la citología anal de pacientes VIH positivos y posibles factores de riesgo asociados. Infect. 2006; 10(4): 214-219. [ Links ]
19. Caraballo L, Salazar N, Lorenzo C, González Blanco M, Carrillo C, Hernández D. Infección por virus de papiloma humano: asociación entre infección genital y anal-perianal - Rev Obstet Ginecol Venezuela 2010; 70(4): 254-264. [ Links ]
20. Serafim Giaccio CMR, Bragaglia PL, Calore EE, Manzione CR, Nadal SR. Frequência de alterações citológicas anais em pacientes com citologia cervical normal. Diagn Tratamento. 2013; 18(1): 5-9. [ Links ]
21. Ortiz-Ortiz KJ, Ortiz AP. Cáncer de Ano. Registro Central de Cáncer de Puerto Rico. Boletín del Registro de Cáncer 2011; 4(4). Disponible en: http://www.estadisticas.gobierno.pr/iepr/LinkClick.aspx?fileticket=LU3lW7Fxmvc%3d&tabid=186 [ Links ]
22. Martin F, Bower M. Anal intraepithelial neoplasia in HIV positive people. Sex Transm Infect. 2001 Oct; 77(5): 327-31. [ Links ]
23. Palefsky JM. Anal squamous intraepithelial lesions: relation to HIV and human papillomavirus infection. J Acquir Immune Defic Syndr. 1999 Aug 1; 21 Suppl 1: S42-8. [ Links ]
24. García-Espinosa B, Moro-Rodríguez E, Álvarez-Fernández E. Human papillomavirus genotypes in human immunodeficiency virus-positive patients with anal pathology in Madrid, Spain. Diagn Pathol. 2013 Dec 10; 8: 204. [ Links ]
25. Luu HN, Amirian ES, Beasley RP, Piller L, Chan W, Scheurer ME. Clinical implications of the cervical Papanicolaou test results in the management of anal warts in HIV-infected women. PLoS One. 2013 Nov 28; 8(11): e81751. [ Links ]
26. Tamalet C, Obry-Roguet V, Ressiot E, Bregigeon S, Del Grande J, Poizot-Martin I. Distribution of human papillomavirus genotypes, assessment of HPV 16 and 18 viral load and anal related lesions in HIV positive patients: a cross-sectional analysis. J Med Virol. 2014 Mar; 86(3): 419-25. [ Links ]
27. Palefsky JM, Rubin M. The epidemiology of anal human papillomavirus and related neoplasia. Obstet Gynecol Clin North Am. 2009 Mar; 36(1): 187-200 [ Links ]
28. Scholefield JH, Castle MT, Watson NF. Malignant transformation of high-grade anal intraepithelial neoplasia. Br J Surg. 2005 Sep; 92(9): 1133-6. [ Links ]
29. Carvalho NS, Ferreira AM, Bueno CCT. HPV infection and intraepithelial lesions from the anal region: how to diagnose? Braz J Infect Dis 2011; 15(5): 473-477 [ Links ]
30. Berry-Lawhorn JM, Chrobak D, Jay N, Palefsky JM. Who is ready to screen for anal squamous intraepithelial lesions and why should they perform high-resolution anoscopy? Sex Transm Dis. 2014 Apr; 41(4): 254-6. [ Links ]
31. Cardinal LH, Carballo P, Lorenzo MC, García A, Suzuki V, Tatti S, Vighi S, Díaz LB. A six-year experience with anal cytology in women with HPV in the lower genital tract: utility, limitations, and clinical correlation. Diagn Cytopathol. 2014 May; 42(5): 396-400. [ Links ]
32. Darragh TM, Berry JM, Jay N, Palefsky JM. Enfermedad anal. En: Apgar BS, Brotzman GL, Spitzer M, autores. Colposcopia: principios y práctica: manual y atlas integrados. Barcelona: 2a ed. Elsevier Saunders; 2009. p.451-481. [ Links ]
33. Nadal SR, Horta SHC, Calore EE, Nadal LRM, Manzione CR. How deep must the brush be introduced in the anal canal for a more effective cytological evaluation? Rev Assoc Med Bras. 2009; 55(6):749-751. [ Links ]
34. González Romero Z, González de Díaz Peña M, González de Riquelme MC. Atlas de citopatología ginecológica: vulva, vagina, cuello uterino, endometrio, ovarios. 2da ed . EFACIM. Asunción; 2013. p. 138-160 [ Links ]
35. Capobiango A, Agnaldo Lopes da SF, Nunes TA. Anal HPV diagnosis in women with NIC: anal cancer prevention? Rev Bras Colo-proctol. 2009; 29(4): 444-446 [ Links ]
36. Silva HL, Batista LV, Moura L, Tavares Júnior LCV, Aroucha J, Belo SG, Lins Neto MA. Indicação da anuscopia de alta resolução e citologia anal na prevenção de HPV e câncer colorretal em pacientes portadores de HIV. Rev Bras Colo-proctol. 2010; 30(4): 393-398. [ Links ]
37. Chaves EBM, Capp E, Corleta HVE, Folgierini H. A citologia na prevenção do câncer anal. FEMINA 2011; 39(11): 532-537 [ Links ]
38. Membrilla-Fernández E, Parés D, Alameda F, Pascual M, Courtier R, Gil MJ, Vallecillo G, Fusté P, Pera M, Grande L. Anal intraepithelial neoplasia: application of a diagnostic protocol in risk patients using anal cytology. Cir Esp. 2009 Jun; 85(6): 365-70. [ Links ]
39. Etienney I, Vuong S, Daniel F, Mory B, Taouk M, Sultan S et al. Prevalence of anal cytologic abnormalities in a French referral population: a prospective study with special emphasis on HIV, HPV, and smoking. Dis Colon Rectum. 2008 Jan; 51(1): 67-72. [ Links ]
40. Etienney I, Vuong S, Si-Mohamed A, Fléjou JF, Atienza P, Bauer P. Value of cytologic Papanicolaou smears and polymerase chain reaction screening for human papillomavirus DNA in detecting anal intraepithelial neoplasia: comparison with histology of a surgical sample. Cancer. 2012 Dec 15;118(24):6031-8. [ Links ]
1. Especialista en Tracto Genital Inferior. Hospital Regional de San Lorenzo. San Lorenzo, Paraguay
2. Alumnos del Curso de Especialización en Tracto Genital Inferior y Colposcopía, Universidad Nacional de Asunción. San Lorenzo, Paraguay
Artículo recibido: 09 de octubre de 2014. Artículo aprobado: 2 de noviembre de 2014
Correo Electrónico: anisoilan@yahoo.com.ar