Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Nacional (Itauguá)
Print version ISSN 2072-8174
Rev. Nac. (Itauguá) vol.5 no.2 Itauguá Dec. 2013
ARTÍCULO ORIGINAL
Ecocardiografía fetal en el diagnóstico de malformaciones congénitas cardiacas
Fetal echocardiography as a diagnostic test of congenital heart malformations
Lindolfo Mendoza1
RESUMEN
Introducción: las cardiopatías congénitas (CC) son los defectos congénitos graves más frecuentes y una de las tres principales causas de mortalidad prenatal y perinatal. Objetivos: determinar la sensibilidad y especificidad de la ecocardiografía fetal prenatal como prueba diagnóstica de CC. Metodología: se realizó un estudio observacional, analítico de prueba diagnóstica, temporalmente retrospectivo, en mujeres de 15 y 47 años, gestantes del tercer trimestre y sus recién nacidos, internadas en la Cátedra y Servicio de Ginecología y Obstetricia, FCM-UNA, desde enero del 2006 a diciembre del 2012. Todos fueron sometidos a estudios ecococardiográficos con el ecógrafo General Electric® modelo P5 con sonda convexa C3 multifrecuencia. Resultados: se encontraron 36 casos (43,3%) de cardiopatía congénita diagnosticada por ecocardiografía fetal y 47 casos (56,6%) de cardiopatía diagnosticada por ecocardiografía en recién nacidos. Las CC más frecuentes fueron la comunicación interventricular y la comunicación interauricular. Al comparar el diagnóstico prenatal (presencia o ausencia de anomalías) con el diagnóstico postnatal (gold standard), se encontró una sensibilidad de 83,7% (IC 95% 71,5-95,9) y especificidad de 100% (IC 95% 98,7-100), respectivamente. Conclusiones: la ecocardiografía prenatal tiene una sensibilidad de 83,7% y especificidad de 100%.
Palabras claves: Ecocardiografía fetal, sensibilidad, especificidad
ABSTRACT
Introduction: congenital heart disease (CHD ) are the most common serious birth defects and one of the three leading causes of prenatal and perinatal mortality. Objectives: To determine the sensitivity and specificity of prenatal fetal echocardiography as a diagnostic test. Method: we conducted an observational analitic study of diagnostic test, temporarily retrospective, in women aged 15 to 47 years, pregnant women in the third trimester and infants hospitalized in the Gynecology and Obstetrics Department, FCM- UNA, since January 2006 to December 2012. All patients underwent ultrasound studies with a General Electric® model C3 P5 multifrequency convex probe ecocardiograph. Results: we found 36 cases (43.3%) of congenital heart disease diagnosed by fetal echocardiography and 47 cases (56.6%) of cardiac disease diagnosed by echocardiography in neonates. The most frequent CHD were interventricular and interauricular communication. Comparing prenatal diagnosis (presence or absence of anomalies) with postnatal diagnosis (gold standard) we found a sensitivity of 83.7% (95% CI 71.5 to 95.9) and specificity of 100% (95% CI 98.7 to 100), respectively. Conclusions: prenatal echocardiography has a sensitivity of 83.7% and specificity of 100%.
Keywords: fetal echocardiography, sensitivity, specificity
INTRODUCCIÓN
El corazón fetal es el órgano vital que más problemas diagnósticos plantea en la medicina prenatal. Las cardiopatías congénitas (CC) son los defectos congénitos graves más frecuentes y una de las tres principales causas de mortalidad prenatal y perinatal1-4. Son defectos estructurales del corazón y de los grandes vasos producidos durante el desarrollo embrionario y fetal, presentes en el momento del nacimiento o diagnosticados más tarde, y que, según el grado de complejidad, pueden ocasionar profundas alteraciones fisiológicas en la dinámica de la circulación sanguínea1.
La incidencia de las cardiopatías congénitas es 8 por 1000 recién nacidos vivos, constante a nivel mundial, independientemente de factores como raza, condición socioeconómica o situación geográfica, con igual proporción para las CC mayores y menores.2 Esta incidencia subestima el valor real de cardiopatías en fetos, dado que muchos de estos terminan en abortos espontáneos o mortinatos, reflejando CC complejas o alteraciones cromosómicas asociadas con defectos cardíacos4, estimándose la incidencia antenatal a más del doble de la reportada clásicamente en recién nacidos5,6.
Las CC son cinco a siete veces más frecuentes que las anomalías cromosómicas y tres a cuatro veces más que los defectos del tubo neural, dos ejemplos de patologías en las que por la gravedad médica y la transcendencia social se han instaurado programas de tamizaje en la población general. A su vez, la prevalencia de anomalías cromosómicas y síndromes genéticos asociados a las CC es alta, especialmente en la vida fetal, sobre todo si se asocia a otras malformaciones. Cuando la CC se presenta en forma aislada hay que considerar hasta un 15-25% de riesgo total de anomalía cromosómica, dependiendo del tipo de CC. Hasta un 25-40% de los casos de CC diagnosticas prenatalmente se presentan asociadas a otras malformaciones, por lo cual se debe tener en cuenta que la sola presencia de CC supone un riesgo 10 veces superior al de la población general de presentar cualquier otra malformación4.
Alrededor de un tercio de estas CC son graves, mortales o requieren una intervención en el primer año de vida; la clave para la reducción de la mortalidad por cardiopatía congénita radica en que el diagnóstico se realice lo más temprano posible7-9.
Las cardiopatías son parte de los defectos congénitos que pueden observarse mediante ultrasono-grafía obstétrica de rutina y ecocardiografía fetal precoz6. La ecocardiografía ha reemplazado ampliamente al cateterismo cardiaco como el método diagnóstico principal para niños con CC. La ecocardiografía bidimensional y la ecocardiografía Doppler proveen información estructural y hemodinámica detallada, que en la mayoría de los casos es suficiente para el planeamiento quirúrgico completo de reparaciones primarias de CC complejas10.
El diagnóstico intraútero de estos defectos a través de la ultrasonografía resulta de valor, porque permite brindar información relacionada con las características de la enfermedad, su evolución, las posibilidades terapéuticas, el pronóstico, el riesgo de recurrencia para futuros embarazos y asesoramiento prenatal. Una vez realizado el diagnóstico con certeza, se podrá optar por la terminación del embarazo en países donde el aborto es legal o programar el nacimiento en un centro de alta complejidad con facilidades cardiovasculares para recibir al recién nacido y brindarle la atención médica requerida de forma inmediata8.
No se pretende que los gineco-obstetras se conviertan en cardiólogos perinatales, considerando que la Ecografia se utiliza como método para evaluar al feto, éstos deben tener los conocimientos básicos para reconocer las estructuras cardiacas normales y patológicas y tener la oportunidad de derivar al especialista de ecografía de segundo o tercer nivel, para certificar el diagnóstico y establecer las estrategias que mejoren la morbimortalidad perinatal.
Reseña histórica
En 1958, Ian Donald y colaboradores introdujeron la ecografía en el campo obstétrico, desde entonces se obtuvo información directa del feto y su entorno de forma no invasiva11. Las primeras imágenes del corazón fetal se obtuvieron en 1970 con ultrasonido en modo M.12 En 1985, en Paris, un grupo de especialistas propusieron la idea de enseñar a los médicos especialistas en obstetricia a evaluar de forma sencilla el corazón fetal durante el ultrasonido obstétrico de rutina, considerando que el 60 a 80 % de las mujeres embarazadas se someten durante su gestación a uno o más estudios ecográficos13. En 1987, Copel y colaboradores han examinado con ultrasonografía 1022 fetos de embarazadas y encontraron que 74 corazones presentaban anomalías estructurales. Setenta y uno de ellos (96%) tenían una anomalía en el corte de las cuatro cámaras. La observación de las cuatro cámaras del corazón tenía 92% de sensibilidad y el 99,7% de especificidad en la detección de la enfermedad cardíaca congénita. El valor predictivo positivo fue de 95,8% y el valor predictivo negativo del 99,4%. Concluyéndose que la ecografía de cuatro cámaras podía ser una pantalla útil para detectar la presencia de cardiopatía congénita y debían ser incluidos como parte de todos los exámenes rutinarios de ultrasonido obstétrico.10 Con este resultado, a finales de la década de 1980, la vista ultrasonografía de cuatro cámaras comenzó a formar parte integral del examen anatómico fetal en varios países. En los inicios de los años noventa algunos autores sugirieron adicionar al tamizaje, la evaluación de los tractos de salida de las grandes arterias, con el objetivo de incrementar el diagnóstico de estas malformaciones14,15.
En 1993, en los inicios del diagnóstico prenatal, el Colegio Estadounidense de Ginecología y Obstetricia y el Instituto de Ultrasonografía han determinado que para establecer el diagnóstico oportuno de malformaciones cardiovasculares, es imprescindible la evaluación en la proyección de las cuatro cámaras y el eje corto del corazón fetal en la valoración con ultrasonido obstétrico de rutina y, ante cualquier anormalidad o duda, debe solicitarse un ecocardiograma. Desde entonces el estudio de las cuatro cámaras del corazón se había propuesto como un método de cribado para ecografistas obstétricos de nivel I o nivel básico16.
¿Cuándo realizar una ecocardiografía fetal?
Se debería realizar el estudio de ecocardiografía fetal durante el segundo trimestre del embarazo, en este tiempo es posible discernir estructuras intracardiacas independizadas y se puede llegar a identificar alteraciones estructurales del corazón. Las vías de abordaje del corazón fetal en la ecocardiografía 2D se puede realizar tanto por vía transabdominal (TA) como transvaginal (TV), en la primera vía se visualiza el corazón fetal a partir de las 16 semanas y en la TV a partir de las 12 semanas de gestación.
Aunque la VT permite hacer diagnóstico en etapa más temprana de la gestación, presenta algunos inconvenientes porque la movilidad de la sonda transvaginal es menor, la posición fetal es cambiante, la orientación espacial es más dificultosa, el Doppler color tiene menor calidad y es más difícil conseguir buenos planos de corte, por lo que a esta edad gestacional los pequeños defectos cardiacos podrían no visualizarse. Un estudio más completo de la anatomía y fisiología cardiovascular sería posible a partir de las 18 semanas de gestación, aunque se considera el momento más adecuado entre las 24-27 semanas del embarazo, debido a que existe en este momento una relación entre líquido amniótico y estructura corporal equilibrada. A partir de entonces las dificultades de visión vienen marcadas por el aumento corporal fetal y la reducción de líquido amniótico, con una disminución en los cambios posturales del feto que habitualmente facilitan la visión ecocardiográfica de todos los planos del corazón8,16,17.
La detección ultrasonográfica de las CC en diferentes etapas de la gestación a menudo se torna difícil porque el corazón fetal es un órgano pequeño, está en continuo movimiento y no siempre el feto se encuentra en su mejor posición para evaluarlo18. Para poder lograr un nivel de precisión en este estudio se requiere de:
a. Médicos ecografistas de III nivel de formación en ultrasonidos, con amplia formación en ecografía obstétrica, así como en diagnóstico de malformaciones congénitas y conocimientos de fisiopatología y anomalías malformativas del corazón.
b. Tecnología en los equipos: para llegar a valorar la anatomía y función cardiovascular fetal se necesita un ecógrafo bidimensional 2 D de alta resolución, modo M, integrado con sistemas Doppler pulsado, continuo y color con análisis de tiempo real que habitualmente se utilizan en Cardiología19.
Indicaciones de ecocardiografía fetal
Uno de los objetivos del estudio ecográfico del corazón fetal es determinar la presencia o ausencia de CC. Si el examen es anormal, el examinador debe caracterizar estas anomalías, desarrollar un diagnóstico diferencial e identificar aquellos fetos con alteraciones como CC ductus dependiente, que requerirán atención médica o quirúrgica postnatal inmediata20.
Las CC están relacionadas con factores de riesgo maternos y fetales pero un alto porcentaje de CC aparecen en fetos que no son de riesgo para padecer malformaciones cardiacas, por ello el rol de la ecografía prenatal de tamizaje es fundamental, consecuentemente se debe realizar un estudio ecográfico básico del corazón fetal.
Las indicaciones pueden dividirse en dos grupos:
1- Ecocardiografía prenatal de carácter urgente, donde debe realizarse la ecocardiografía de forma inmediata, impediente de la edad de gestación: silueta cardiaca anormal (sospecha de cardiopatía), taquicardia persistente >200/min, bradicardia < 80/min, restricción de crecimiento intrauterino, polihidramnios severo, hidrops fetal, polimalformado sindrómico, cromosomopatía asociada a cardiopatía (21, 18,13, q22, etc.)
2- Las indicaciones de carácter electivo-preventivo deben realizarse a lo largo de la gestación, como parte del manejo preventivo de la gestación y del recién nacido:
a. Factores fetales: sospecha de cardiopatía, hidrotórax, arritmias (extrasístoles), polihidramnios, restricción de crecimiento intrauterino, malformaciones extra cardíacas (hernia diafragmática, onfalocele, atresia duodenal, higroma quístico, fístula traqueo-esofágica), anomalías cromosómicas,fístulas arteriovenosas, transfusión feto-fetal.
b. Factores familiares: cardiopatía congénita, muerte fetal en embarazos previos, enfermedad genética con incidencia de cardiopatía.
c. Factores maternos: cardiopatía congénita o adquirida, edad avanzada > 40 años, tratamiento con anfetaminas, anticonvulsivantes o litio, enfermedades virales (rubeola, varicela, coxsackie), drogas (alcohol, heroína, cocaína), diabetes mellitus tipo 1 y 2, hipertensión arterial, toxemia, isoinmunización, fenilcetonuria, exposición a teratógenos (rayos X, anfetaminas, nicotina, cafeína, alcohol, vitamina A, ácido lisérgico, ácido valproico, trimetadiona), enfermedades del colágeno (lupus eritematoso sistémico, esclerodermia, dermatomiositis), miocardiopatía familiar
Estrategias y cronología para el diagnóstico de las CC
La ecocardiografía bidimensional ha hecho posible, desde hace años, la visualización correcta y fiable del corazón fetal desde edades muy tempranas del desarrollo intrauterino21. Aunque a las 14 semanas de gestación la morfogénesis cardíaca ha concluido, las características de los sistemas de ultrasonido actuales no permiten un adecuado estudio cardíaco fetal. Sólo a partir de las 16 semanas los datos ecocardiográficos obtenidos son de suficiente fiabilidad. La incorporación del sistema Doppler (pulsado, continuo y codificado color) ha mejorado los resultados, permitiendo que tanto la anatomía como la fisiología cardíaca fetal puedan ser estudiadas en sus menores detalles22.
La Sociedad Internacional de Ultrasonido en Obstetricia y Ginecología (ISUOG) propuso el año 2006 una guía para el examen cardiaco fetal.16 Las pacientes de bajo riesgo y sin factores de riesgo para desarrollar CC y que concentra aproximadamente el 90% de la población gestante, deben ser sometidas a un examen eco cardiográfico, como parte fundamental del ultrasonido de rutina del segundo trimestre del embarazo21-23.
A continuación se presenta una guía que muestra el tiempo en el cual es recomendable la realización de la ecocardiografía fetal:
1-Ecografía fetal de tamizaje de rutina a todas las gestantes:
- 11- 14 semanas para estudio anatómico precoz: evaluar 4 cavidades y si es posible grandes vasos, valoración de translucencia nucal (TN) y ductus venoso (DV).
- 20-22 semanas para estudio anatómico especial: valorar 4 cavidades, explorar grandes arterias y 3 vasos más tráquea.
2-Ecocardiografía fetal dirigida a pacientes de alto riesgo.
- 13-16 semanas. La indicación más frecuente es la TN aumentada.
- 20-22 semanas si existe riesgo y la ecocardiografía precoz fue normal.
- 32-34 semanas si existe riesgo en especial DM 1.
3-Ecocardiografía neonatal si existe alto riesgo y en todos los casos de CC con diagnóstico prenatal.
Técnicas para la obtención de imágenes cardiacas en el feto
¿Cómo evaluar el corazón fetal?
El diagnóstico ecocardiográfico correcto depende en primer lugar de la obtención de una serie de imágenes trasversales definidas y en segundo lugar de la interpretación correcta de dichas imágenes24.
Para el diagnóstico prenatal de una cardiopatía congénita se sugiere organizar en dos niveles de estudio.
1-Estudio básico o vista de cuatro cámaras, que se debe realizar mediante el análisis de las cuatro cavidades del corazón, siendo esta la imagen cardiaca más útil e informativa. La mejor posición fetal para la ecocardiografía es la occipitoposterior, observando el corazón fetal desde el abdomen porque no existe interposición del esternón ni de las costillas. Se debe realizar una evaluación en corte transversal, que se inicia en el abdomen fetal, con la visualización de la cámara gástrica a la izquierda, inmediatamente con un leve movimiento del transductor se detecta al corazón fetal, en un corte denominado de 4 cámaras, que aporta una buena, aunque insuficiente, información.
En este plano se determina: la posición, eje, tamaño cardiaco, frecuencia cardiaca, cavidades, septos, válvulas y drenaje venoso.
a- La posición normal del corazón, se define como situs solitus: que es la relación de las cámaras cardiacas y las venas con los órganos intra abdominales. Normalmente la aurícula derecha, el lóbulo hepático mayor, la vena cava inferior y el pulmón trilobulado se ubican a la derecha; y a la izquierda fetal: la aurícula izquierda, el estómago, la aorta descendente y el pulmón bilobulado. El corazón se orienta en el tórax hacia la izquierda (levocardia).
b- El eje cardiaco es el ángulo entre el septo interventricular y una línea imaginaria antero posterior. Es de 45º±10º hacia la izquierda y es constante durante la gestación. Las desviaciones del eje pueden reflejar anomalías cardiacas, lesiones ocupantes de espacio e hipoplasia pulmonar.
c- En cuanto al tamaño cardiaco, la relación normal es de aproximadamente un tercio de área cardiaca respecto al área torácica total.
d- La frecuencia cardiaca normal es 120 a 160 latidos por minuto; la bradicardia leve auto limitada se considera normal durante el segundo trimestre. Las extrasístoles ocasionales también son consideradas normales, así mismo la taquicardia moderada asociada a movimientos fetales.
e- La morfología o estructuras de las 4 cámaras evalúa:
- La presencia de 2 aurículas, simétricas, con el agujero oval entre ambas y el flap que abre de derecha a izquierda.
- El retorno venoso de las venas pulmonares en la aurícula izquierda.
- El septum interauricular.
- La morfología de los 2 ventrículos, simétricos; con el ventrículo derecho que presenta un engrosamiento en la punta del corazón, denominado banda moderadora.
- El septum interventricular que debe estar integro, con especial énfasis en la porción membranosa.
- La conexión atrioventricular. La posición de las válvulas auriculo ventriculares, con la válvula tricúspide discretamente más apical que la válvula mitral.
- Por detrás del corazón en relación con la aurícula izquierda se debe visualizar un solo vaso, la aorta descendente.
- Evaluar y descartar la presencia de hidropericardio.
Si el examinador detecta una anormalidad cardiaca fetal, estas alteraciones podrían deberse a:
- Anomalías del tamaño.
- Anomalías de posición
- Anomalías de la estructura:
- Ausencia de drenaje venoso pulmonar a la aurícula izquierda
- Válvula mitral anormal: estenosis, atresia, displasia, malformación de Ebstein.
- Unión auriculo ventricular común: con componente auricular, ventricular o ambos.
- Unión auriculoventricular discordante
- Con dos válvulas auriculoventriculares permeables.
- Con atresia tricúspidea.
- Tracto de entrada doble de la unión auriculoventricular
- Comunicación interventricular (CIV)
- Otras lesiones: vena cava superior izquierda persistente, vena ácigos dilatada, comunicación interauricular de tipo seno venoso, mecanismo de Chiari, tumor, foco ecogénico, ectopia, aneurisma ventricular, conexiones cruzadas o hacia arriba y hacia abajo, válvula auriculoventricular en silla de montar, derrame pericárdico.
- Anomalías de función :
- Inversión del flujo en la aurícula
- Contractilidad miocárdica anormal
- Insuficiencia tricúspide y /o mitral
2-Estudio básico extendido o estudio de los tractos de salidas de los grandes vasos: que examina el tamaño y las relaciones de los conductos de salida de los grandes vasos, para detectar anomalías conotroncales.
Estos procedimientos pueden realizar los ginecoobstetras, los ultrasonografistas, perinatólogos, radiólogos durante el examen ecográfico obstétrico convencional, utilizando cinco cortes seriados prácticamente paralelos.
Examen eco cardiográfico básico extendido:
Su estudio aumenta la posibilidad de detección de CC en un 60 a 70%.
La evaluación básica extendida se efectúa después de realizado el corte de las 4 cámaras; siguiendo con los cortes sucesivos transversales y ascendentes pero modificando la angulación del transductor, buscando obtener:
- Tracto de salida del ventrículo izquierdo: su observación confirma la salida de un gran vaso que habitualmente corresponde a la arteria aorta, con una de sus paredes que se continua con el septum interventricular, la otra con uno de los velos de la válvula mitral, con la válvula aórtica visualizada en el origen de la arteria que debe moverse libremente y no debe estar engrosada; que presenta un arco a poco de su salida y la presencia de 3 vasos emergentes en ese trayecto que se dirigen hacia el cuello.
- Tracto de salida del ventrículo derecho: confirma la salida de una gran arteria, que habitualmente es la arteria pulmonar, cruza hacia la izquierda, es de mayor tamaño que la aorta, que se bifurca hacia su extremo distal inmediatamente a su salida; se obtiene este corte desplazando unos milímetros más arriba y angulando el transductor.
- Plano de los tres vasos: siguiendo con el examen transversal, ascendente y progresivo se visualizan a los tres vasos de la base, de izquierda a derecha y de mayor a menor: la arteria pulmonar a la altura del ductus arterioso, la aorta ascendente en el istmo y la vena cava superior. En ese corte el istmo aórtico y el ductus arterioso confluyen en forma de V, quedando la tráquea, eco negativa a la derecha de la rama aortica de la V y por detrás de la vena cava superior.
Los cortes accesorios no se utilizan en la exploración rutinaria, pero podrían ser útiles para evaluaciones más avanzadas. El plano del arco aórtico es cerrado y tiene forma de cayado, con los tres troncos supra aórticos que se originan del mismo (arteria innominada, carótida común izquierda y subclavia izquierda). Se observan en ese corte igualmente la sección transversal de la arteria pulmonar derecha, las aurículas y el tabique interauricular, así como el retorno de la vena cava inferior.
El plano del arco ductal es más abierto y tiene forma de palo de golf o de hockey. En este plano se observan también: el ventrículo derecho que es anterior y por detrás se observa una sección transversal de la arteria aorta; incluso algunas veces se puede identificar la válvula semilunar con sus tres comisuras y posterior a esta la aurícula izquierda. El ductus arterioso es la continuación natural de la arteria pulmonar cuando ha dado las dos ramas pulmonares, que son de calibre más pequeño, hasta su conexión con la aorta descendente.
También se debe identificar correctamente el drenaje venoso pulmonar y sistémico, recordando que el retorno venoso de las cuatro venas pulmonares es ciertamente dificultoso y generalmente se observa a dos de estas venas en sus desembocaduras en la aurícula izquierda. En cuanto a las venas cavas superior e inferior, se evalúan en un corte para sagital derecho, visualizando el retorno de ambas venas en la auricular derecha.
3-La ecocardiografía avanzada debe ser realizada por el médico cardiólogo, cuando existen factores de riesgo para CC, utilizando planos accesorios en forma secuencial y segmentaria. La utilización del Doppler color y pulsado es imprescindible para facilitar el estudio estructural y funcional del corazón fetal.
Patologías que permite diagnosticar la ecocardiografía cardiaca fetal
- Comunicación interventricular: es la CC más frecuente al nacimiento y por tanto en vida fetal (30% del total de CC). Son difíciles de diagnosticar. Su importancia reside en que es un marcador de anomalía cromosómica, especialmente la peri membranosa y de gran tamaño.
- Síndrome de corazón izquierdo hipoplásico: corresponde hasta un 15-20% en 2º trimestre.
- Coartación de aorta: 5% de las CC. Es difícil de diagnosticar y, de hecho, se considera siempre un diagnóstico de sospecha al encontrarse básicamente una marcada dominancia de cavidades derechas. Es la principal fuente de falsos negativos y positivos. Se asocia hasta un 15% a anomalías cromosómicas (en especial síndrome de Turner) y su diagnóstico prenatal mejora significativamente su manejo y pronóstico postnatal.
- Tetralogía de Fallot y transposición de grandes arterias: correspondiendo cada una de ellas aproximadamente a un 10% de las CC. La importancia de la tretalogía reside en que hasta un 30% de los casos se asocia a una anomalía cromosómica (incluida la microdelección 22q11) y que su pronóstico dependerá demás del grado de obstrucción de la pulmonar. La trasposición suele ser aislada, pero su pronóstico vital mejora de forma significativa si es diagnosticada prenatalmente.
- Canal atrio ventricular: corresponde hasta un 5-10% en 2º trimestre. Con gran frecuencia se asocia a otras anomalías: en hasta un 50% de casos se asocia a la trisomía 21 y también trisomía 18. Únicamente un 30% de los canales AV diagnosticados en 2ª trimestre son aislados.
- CC "no diagnosticables" o de "difícil diagnóstico" prenatal: los defectos septales tipo ostium secundum y la persistencia del ductus arterioso no podrán ser diagnosticados en vida fetal, ya que son dos situaciones fisiológicas en vida fetal. Asimismo, las CIV pequeñas (< 1-2 mm), las estenosis valvulares así como la coartación de aorta leves o moderadas muy difícilmente podrán diagnosticarse prenatalmente y al ser anomalías evolutivas puede darse la situación de que sean severas en el tercer trimestre con una exploración completamente normal a las 20-22 semanas o antes.
Eficacia de la ecocardiografía fetal en el diagnóstico de malformaciones cardiacas
La mayoría de las CC aparecen en fetos que no son de riesgo o sin factores de riesgo conocidos, solo el 10 % de los recién nacidos que padecen CC tiene algún factor de riesgo por lo que el concepto de tamizaje en todas las mujeres embarazadas adquiere especial relevancia9.
La sensibilidad del estudio ecocardiográfico prenatal posee gran variabilidad, con rangos que van de 0 a 80%12,13, identificándose algunos factores que afectan esta sensibilidad como la población estudiada, experiencia del operador, técnica de ecocardiografía, examen secuencial y sistemático, edad gestacional al momento del examen, peso materno, posición fetal y tipo del defecto cardíaco.14 Por otro lado, la especificidad posee valores bastante aceptables y homogéneos, que en la mayoría de los reporte es de 99%.
Para evaluar la presencia de cardiopatía congénita en el feto. Copel et al han examinado 1022 fetos de embarazadas y encontraron que 74 corazones presentaban anomalías estructurales del corazón. Setenta y uno de ellos (96%) tenían una anomalía como se ve en las cuatro cámaras. El estudio de las cuatro cámaras del corazón, tenía 92% de sensibilidad y el 99,7% de especificidad en la detección de la enfermedad cardíaca congénita. El valor predictivo positivo fue de 95,8%, y el valor predictivo negativo del 99,4%. Se concluía que la ecografía de cuatro cámaras podía ser una pantalla útil para detectar la presencia de cardiopatía congénita y ser incluidos como parte de todos los exámenes rutinarios de ultrasonido obstétrico16.
Está actualmente aceptado que el diagnóstico prenatal de las CC tiene un efecto claramente beneficioso sobre el pronóstico de las mismas: por un lado, permite realizar una correcta evaluación pronóstica y, por otro, adecuar el control de la gestación y planificar el parto, lo que tiene un impacto positivo en el pronóstico postnatal de gran parte de las CC, especialmente en aquellas ductus dependientes.
Por todo ello, el papel de la ecografía prenatal de tamizaje es fundamental. Si se practica una ecocardiografía fetal a los fetos con factores de riesgo (maternos, familiares, ambientales, fetales), se diagnosticarán menos del 10% de las CC, como se venía haciendo tradicionalmente, lo que permite suponer que destinar el test sólo al grupo de alto riesgo resultaría en pérdida del mayor número de casos. La ecocardiografía 2D por vía transvaginal puede llegar a visualizar el corazón a partir de la 12 semana de gestación, siendo posible por vía transabdominal a partir de la 16 semanas de gestación17.
Sin embargo, un estudio completo de la anatomía y fisiología cardiovascular estandarizado, sería posible a partir de la 18 semana de gestación, considerándose el momento más adecuado para mejor resolución, entre la 24 a 27 semanas de gestación, porque en este momento existe una relación entre líquido amniótico y estructura corporal equilibrada. A partir de entonces las dificultades de visión vienen marcadas por el aumento corporal fetal y la reducción de líquido amniótico, con una disminución en los cambios posturales del feto que habitualmente facilitan la visión ecocardiográfica de todos los planos del corazón16-18.
El estudio ultrasonográfico de las cardiopatías congénitas en diferentes etapas de la gestación, en ocasiones se torna difícil; múltiples factores pueden impedir su correcta visualización a pesar de disponer de equipos adecuados porque el corazón del feto es un órgano pequeño, está en continuo movimiento y no siempre el feto se encuentra en su mejor posición para evaluarlo19,20. Además, influyen factores como la obesidad de la madre, polihidramnios, la presencia de embarazos múltiples, anomalías extra cardiacas.
Uno de los objetivos del estudio ecográfico del corazón fetal es determinar la presencia o ausencia de CC. Si el examen es anormal el examinador debe caracterizar estas anomalías, desarrollar un diagnóstico diferencial e identificar específicamente aquellos fetos; como por ejemplo los fetos con CC ductus dependiente; que requerirán atención médica o quirúrgica postnatal inmediata21.
Diversos estudios demuestran que la precisión diagnóstica de malformaciones cardiacas fetales mediante ecografía, en pacientes con alto riesgo, tiene sensibilidad de 86 a 99% y especificidad de 91 a 100%.22-24 Estas cifras se relacionan directamente con la experiencia del médico ecografista y la resolución del equipo de ultraso-nido. La Medicina es una ciencia de probabilidades que a menudo implica duda o dificultad para establecer el diagnóstico; por tanto, la aplicación sistematizada por etapas es importante en el proceso de diagnóstico, que al inicio supone una historia clínica adecuada y una exploración física completa y luego la indicación de pruebas complementarias, como la eco-grafía obstétrica y la ecocardiografía fetal.
En nuestro medio aún no se ha realizado ningún trabajo de estudio de malformaciones cardiacas fetales diagnosticadas intraútero, no se conoce la frecuencia, ni está difundida la eficacia de la ecocardiografía fetal en el diagnóstico precoz de las malformaciones cardiacas, por ello, consideramos relevante la realización de este trabajo.
OBJETIVOS
- Evaluar el valor de la ecocardiografía fetal prenatal como prueba diagnóstica de malformaciones congénitas cardiacas en la Cátedra y Servicio de Ginecología y Obstetricia de la FCM - UNA.
- Determinar la frecuencia de malformaciones congénitas cardiacas diagnosticadas por ecocardiografía en el periodo prenatal.
- Establecer la frecuencia de malformaciones congénitas cardiacas diagnosticadas por ecocardiografía en el periodo postnatal.
- Describir los tipos de cardiopatías congénitas cardiacas diagnosticadas en el periodo posnatal.
MATERIAL Y MÉTODOS
Diseño: estudio observacional, analítico de prueba diagnóstica, temporalmente retrospectivo.
Población de estudio: mujeres de 15 y 47 años, gestantes del tercer trimestre y sus recién nacidos, internadas en la Cátedra y Servicio de Ginecología y Obstetricia, FCM-UNA, desde enero del 2006 a diciembre del 2012.
Criterios de inclusión: estudios ecococardiográficos realizados con el ecógrafo General Electric® modelo P5 con sonda convexa C3 multifrecuencia.
Criterios de exclusión: pacientes con historia clínica incompleta.
Muestreo: no probabilístico de casos consecutivos.
Mediciones: variables de interés:
- Cardiopatía congénita diagnosticada por ecocardiografía prenatal.
- Cardiopatía congénita diagnosticada por ecocardiografía posnatal, que fue considerada el gold standard del estudio.
- Tipos de cardiopatía congénita.
- Asociación de la cardiopatía congénita con otras malformaciones congénitas extracardiacas.
Otras variables: edad, procedencia, paridad, vía del parto
Tamaño de la muestra y análisis estadístico
Se utilizó el programa estadístico Epi Info©. Para un universo de 291 consultas en el lapso de estudio, una sensibilidad esperada de 90%, precisión de 6% e intervalo de confianza del 95%, el tamaño de muestra mínimo fue 72 casos.
Se utilizó en el análisis estadístico el cálculo de sensibilidad, especificidad, valor predictivo positivo y negativo para la prueba diagnóstica. Se aplicó el cuadro de 2 x 2 con los siguientes conceptos:37
Sensibilidad: proporción de verdaderos positivos iden-tificados con la prueba del total de pacientes enfermos.
Especificidad: proporción de verdaderos negativos identificados con la prueba del total de pacientes sanos.
Valor predictivo positivo: proporción de verdaderos positivos entre el total de positivos.
Valor predictivo negativo: proporción de verdaderos negativos entre el total de negativos.
Se obtuvo concordancia con el método estadístico Índice Kappa entre los diagnósticos de las ecocardiografías prenatales y posnatales. Se clasificaron en muy buena, buena, moderada, baja, insignificante y sin concordancia, de acuerdo a si los valores obtenidos están entre 1 - 0,81; 0,8 - 0,61; 0,6 - 0,41; 0,4 - 0,21; 0,2 - 0, y menor a 0, respectivamente.
Para analizar la correlación de los hallazgos ecocardiográficos en el pre y postparto, se procedió a la elaboración de una tabla de contingencia en donde se analizó el valor del R2 de Cramer, índice de Kappa y se construyó un intervalo de confianza del 95 % del OR considerando en todos los casos una p < 0,05 como significativa.
Instrumentos de medición
Se utilizó para el estudio prenatal un ecógrafo General Electric Logic E®, modelo P5. El equipo ecográfico consta de sonda convexa C3 multifrecuencia. Esta sonda incorpora ultrasonidos en tiempo real, sistema Doppler pulsado con ángulo de insonación y profundidad variables y la codificación de Doppler color.
El programa de características empleadas en el ecógrafo denominado Preset Fetal Heart® se ha predeterminado con las características propias en la ganancia, cuadros de repetición por segundo, cineloop, mediciones en modo B, M y Doppler.
El estudio, que forma parte de la ecografía morfológica, en donde se incluye la evaluación del corazón fetal, se inició con la ubicación del área cardiaca, corte básico de 4 cámaras, básico extendido, cortes adicionales, arco aórtico, plano ductal.
El tiempo estimado del estudio fue de 10 a 30 minutos para la obtención de los parámetros a ser evaluados y todos los estudios ecocardiográficos durante el periodo prenatal fueron realizados por el autor.
El estudio ecocardiográfico posnatal, se realizó en las primeras 48 hs. utilizándose un ecógrafo General Electric Logic E®, con transductor cardiológico específico, efectuado por los cardiólogos del Departamento de Cardiología de la Cátedra y Servicio de Pediatría, FCM-UNA.
Aspectos èticos
La posibilidad de diagnosticar y tratar afecciones fetales antes del nacimiento ha determinado la aparición de dilemas bioéticos propios del diagnóstico prenatal, la terapia y la medicina fetal. La decisión del manejo del feto en el momento en que se reconoce una anomalía cardiaca congénita debe tomarla un equipo multidisciplinario que permita una actuación coordinada después del parto y en un futuro próximo la realización de cirugía por vía intrauterina. Además permite facilitar a los padres la información suficiente en cuanto a la existencia de una malformación o alteración genética, estableciendo tanto la severidad de la misma como su pronóstico futuro en el desarrollo del recién nacido.
Esta investigación es retrospectiva y se plantean los dilemas éticos desde esa perspectiva, es decir que se estudiaron a las mujeres embarazadas y sus recién nacidos a partir de datos preexistentes y usaron para el seguimiento fichas clínicas y/o registros pre-existentes, sin contacto directo con los sujetos.
Principio de respeto: no se produjo daño alguno a las pacientes porque solo se revisaron fichas clínicas. Se respetó el anonimato, se usaran los códigos numéricos de las historias clínicas y no el nombre del paciente.
Principio de beneficencia y justicia: los resultados serán de utilidad para la comunidad científica, por ser un estudio que podría dar información que permitiría normatizar conductas en cuanto a la búsqueda y diagnóstico temprano de las cardiopatías congénitas, hecho fundamental para la instauración de una terapéutica oportuna y precoz con el propósito de mejorar el pronóstico.
Esta investigación fue aprobada por el Comité de Ética de la FCM-UNA.
RESULTADOS
Durante el periodo de 2006 a 2012 se realizaron 291 ecocardiografías prenatales en pacientes de consultorio externo, de éstas, 103 pacientes fueron internadas en el Servicio y Cátedra de Ginecología y Obstetricia de la FCM-UNA, pero se incluyeron 83 pacientes embarazadas del tercer trimestre y sus recién nacidos, a las que se le practicó ecocardiografía fetal y que contaban con el resultado de la valoración cardiovascular de su neonato para la confirmación diagnóstica (ecocardiografía postnatal). El promedio de edad de las pacientes fue 26± 6,3 años, con un mínimo de 15 y máximo de 47. El 79,5% de la población estudiada procede del área urbana y el 20,5% del área rural.
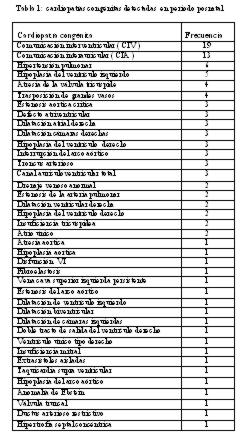
Según la paridad de las gestantes, 58% fueron nulíparas, 14% primíparas, 3% secundíparas, 3% tercíparas, 5% multíparas; los partos fueron por cesárea en el 79,5% y por vía vaginal 20,5%. Se encontraron 36 casos (43,3%) de cardiopatía congénita diagnosticada por ecocardiografía fetal y 47 casos (56,6%) de cardiopatía diagnosticada por ecocardiografía en recién nacidos. Las malformaciones cardiacas más frecuentemente observadas en periodo posnatal se presentan en la Tabla 1:
De los casos estudiados por la ecocardiografía postnatal, 25 (53,1%) presentaron más de una malformación cardiaca, siete (14,8 %) con 2, nueve (19,1%) con 3, tres (6,33%) con 4 y tres (6,33%) pacientes con 5 cardiopatías congénitas concomitantes.
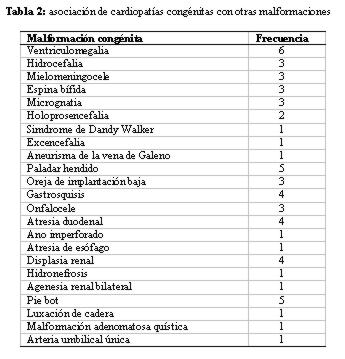
El 50,61% se asoció a malformaciones extracardíacas, las cuales se muestran en la Tabla 2:
Al comparar el diagnóstico prenatal (presencia o ausencia de anomalías) con el diagnóstico postnatal (gold standard), se encontró una sensibilidad de 83,7% (IC 95% 71,5-95,9) y especificidad de 100% (IC 95% 98,7-100), respectivamente. Tabla 3:
El valor predictivo positivo y el valor predictivo negativo fueron 100% (IC 95% 98,6-100) y 85,1% (IC 95% 73,8-96,3), respectivamente. El índice de Youden fue 0,84 (IC 95% 0,73-0,95).
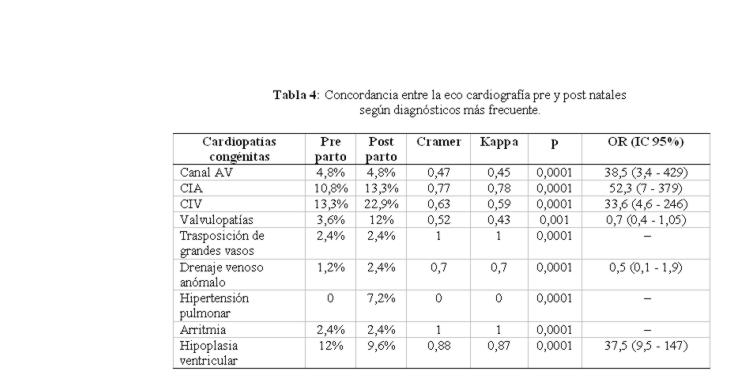
Al analizar la concordancia entre los diagnósticos ecocardiografícos pre y postnatales se encontró una buena concordancia, con un índice kappa de 0,83 (p 0,001).
Analizadas la concordancia entre las patologías más frecuentes se obtuvieron los siguientes resultados. Tabla 4:
DISCUSIÓN
Múltiples estudios señalan que las CC fetales son la anomalía congénita más frecuente y presentan alta mortalidad perinatal. Estas alteraciones deben diagnosticarse mediante la ultrasonografía obstétrica de rutina y ecocardiografía fetal. La ecocardiografía, como estudio de apoyo y ante la sospecha de cardiopatía fetal, ha tomado un lugar importante y significativo en el diagnóstico prenatal por su elevada certeza.
Diversos autores reportan una tasa elevada de detección de CC durante la gestación, las tasas de especificidad son bastante uniformes y frecuentemente superior al 95%, pero las tasas de sensibilidad son muy variadas, esto se podría explicar por los diferentes diseños de trabajo, grupo de pacientes de alto o bajo riesgo, estudios realizados en diferentes edades gestacionales, modelo de ecógrafo y nivel de capacitación del ecografista y hasta la experiencia personal.
Algunos refieren sensibilidad menor de 92%, especificidad de 99,7%, valor pronóstico positivo de 95,8% y negativo de 99,4%.25,26,27 Sin embargo, otros autores, como los de Helsinki, reportan 36% y 99%, el estudio RADIUS de 16% y 99%, el Eurofetus es de 70% y 99 % de sensibilidad y especificidad, respectivamente28-31.
Estas cifras son similares a los resultados de este estudio en relación a la especificidad y la sensibilidad. Se podría intentar explicar estos resultados teniendo en cuenta varios factores. La ecocardiografía fetal requiere el haber estado expuesto a un número y nivel de estudio calificado dentro del nivel III de Ultrasonidos, se necesita una amplia formación en ecografía obstétrica, así como formación en ecocardiografía de malformaciones congénitas, además de extensos conocimientos de fisiopatología y anatomía malformativa del corazón. En nuestra unidad hospitalaria hemos observado que a través de los años los diagnósticos son más certeros como formando parte de la curva de aprendizaje del examinador. Pero no se debe olvidar que la naturaleza de las anomalías encontradas en el cribado rutinario, como por ejemplo un defecto septal ventricular pequeño o un defecto septal auricular, pueden no ser visibles con equipo de ultrasonido actual, pudiendo explicarse en parte la baja sensibilidad de detección prenatal observada en el presente estudio. La mayoría los falsos negativos correspondieron CIV muscular o trabecular de menos de 3 mm y a CIA tipo ostiun secundum menos de 2 mm, estos son considerados defectos no diagnosticables por ecocardiografia fetal temprana.
Es recomendable la evaluación cardiaca fetal en todas las pacientes sometidas a ecografía de rutina, se ha descrito la necesidad de hacer tamizaje ecocardiográfico a todas las mujeres embarazadas debido a que la mayoría de los niños con CC no tienen factores de riesgo maternos o fetales asociados y en caso de hallar alguna anomalía referir a centro especializado para la realización de una ecocardiografía de mayor complejidad32,33.
El ecografista debe realizar la evaluación de la anatomía cardiaca, incluyendo al menos visualización de las cuatro cámaras cardiacas y tractos de salida en todas las pacientes sometidas a ecografía de rutina a fines del segundo trimestre.34 El adiestramiento del médico ecografista hasta llegar al nivel III ha demostrado ser determinante en la sensibilidad del examen34.
Considerando la importancia de las CC como causa de muerte en el período perinatal y las implicancias posibles de su diagnóstico antenatal, al adecuar el manejo materno fetal mediante la derivación oportuna a un centro terciario para el control del embarazo, resolución del parto y atención oportuna del recién nacido, se supone que el diagnóstico prenatal de las CC permitiría reducir la mortalidad perinatal de los recién nacidos con cardiopatías congénitas; por lo que deben iniciarse programas de salud pública de difusión y educación continua para informar sobre la necesidad del tamizaje cardiovascular fetal de la ecografía obstétrica de rutina para toda mujer embarazada36.
CONCLUSIONES
La frecuencia de malformaciones congénitas cardiacas diagnosticadas por ecocardiografía en el periodo prenatal fue 43,3%.
La frecuencia de malformaciones congénitas cardiacas diagnosticadas por ecocardiografía en el periodo postnatal fue 56,6%.
Las cardiopatías congénitas cardiacas diagnosticadas fueron muy disímiles, predominando la CIV, CIA, hipertensión pulmonar, hipoplasia del ventrículo izquierdo, atresia de la válvula tricúspide, trasposición de los grandes vasos.
La sensibilidad y especificidad del ecocardiografía fetal en mujeres embarazadas fue 83,7% y 100%, respectivamente.
El valor predictivo positivo y negativo de la ecocardiografía fetal en mujeres embarazadas con riesgo de padecer malformaciones cardiacas congénitas fue 100% y 85,1%, respectivamente.
La concordancia de diagnósticos de malformaciones cardiacas entre la ecocardiografía prenatal y postnatal es buena, ofreciendo elevada precisión diagnóstica.
REFERENCIAS
1. Allan LD: The normal fetal heart. In: Allan L, Hornberger L, Sharland G. Textbook of Fetal Cardiology. London: Greenwich Medical Media Limited 2000. p. 55-102. [ Links ]
2. Hoffman JI. Incidence of congenital heart disease: I. Postnatal incidence. Pediatric Cardiol. 1995 May-Jun;16(3):103-13 [ Links ]
3. Manetti A, Pollini I, Cecchi F, De Simone L, Cianciulli D, Carbone C et al. The epidemiology of cardiovascular malformations. III. The prevalence and follow-up of 46,895 live births at the Careggi Maternity Hospital, Florence, in 1975-1984. G Ital Cardiol. 1993 Feb;23(2):145-52. [ Links ]
4. Ferencz C, Rubin JD, McCarter RJ, Boughman JA, Wilson PD, Brenner JI et al. Cardiac and noncardiac malformations: observations in a population-based study. Teratology. 1987 Jun;35(3):367-78. [ Links ]
5. Hoffman JI, Kaplan S. The incidence of congenital heart disease. J Am Coll Cardiol. 2002 Jun 19;39(12):1890-900. [ Links ]
6. González GR. Ecocardiografía fetal: ¿cómo mejorar nuestra capacidad diagnóstica? Rev Chil Obstet Ginecol 2005;70(3):140-6 [ Links ]
7. Dolk H, Loane M, Garne E. European Surveillance of Congenital Anomalies (EUROCAT) Working Group. Congenital heart defects in Europe: prevalence and perinatal mortality, 2000 to 2005. Circulation. 2011 Mar 1;123(8):841-9. Available from: http://circ.ahajournals.org/content/123/8/841.full.pdf+html [ Links ]
8. Nelle M, Raio L, Pavlovic M, Carrel T, Surbek D, Meyer-Wittkopf M. Prenatal diagnosis and treatment planning of congenital heart defects-possibilities and limits. World J Pediatr. 2009 Feb;5(1):18-22. [ Links ]
9. Copel JA, Pilu G, Green J, Hobbins JC, Kleinman CS. Fetal echocardiographic screening for congenital heart disease: the importance of the four-chamber view. Am J Obstet Gynecol. 1987 Sep;157(3):648-55. [ Links ]
10. Carísimo M, Szwako R, Garay N, Pino W, Gaona N, Egusquiza P, Jarolín J, González Ávila F, Sciacca R, Panizza C, Montaner M. Cardiopatías Congénitas, Resultados del Manejo Perioperatorio en 18 Meses. Experiencia en el Departamento de Cardiocirugía, Centro Materno Infantil, Universidad Nacional de Asunción. Pediatr. (Asunción) 2009 dic; 36 (3): 181-9 [ Links ]
11. Woo J. A short history of the development of ultrasound in Obstetrics and Gynecology: Part 1-3. 2008. Accessed Marzo 20, 2012. Available at: http:// www.ob-ultrasound.net/history1.html. [ Links ]
12. Allan LD, Sharland GK, Milburn A, Lockhart SM, Groves AM, Anderson RH et al. Prospective diagnosis of 1,006 consecutive cases of congenital heart disease in the fetus. J Am Coll Cardiol. 1994 May;23(6):1452-8. [ Links ]
13. Allan L. Antenatal diagnosis of heart disease. Heart 2000 Mar; 83(3): 367. [ Links ]
14. Gelb BD. Recent advances in understanding the genetics of congenital heart defects. Curr Opin Pediatr. 2013 Aug 29. [ Links ]
15. Mohan UR, Kleinman CS, Kern JH. Fetal echocardiography and its evolving impact 1992 to 2002. Am J Cardiol. 2005 Jul 1;96(1):134-6. [ Links ]
16. International Society of Ultrasound in Obstetrics & Gynecology. Cardiac screening examination of the fetus: guidelines for performing the 'basic' and 'extended basic' cardiac scan. Ultrasound Obstet Gynecol. 2006 Jan; 27(1):107-13. [ Links ]
17. Volpe P, De Robertis V, Campobasso G, Tempesta A, Volpe G, Rembouskos G. Diagnosis of congenital heart disease by early and second-trimester fetal echocardiography. J Ultrasound Med. 2012 Apr;31(4):563-8. [ Links ]
18. Mirza FG, Bauer ST, Williams IA, Simpson LL. Early fetal echocardiography: ready for prime time? Am J Perinatol. 2012 Apr;29(4):313-8 [ Links ]
19. Persico N, Moratalla J, Lombardi CM, Zidere V, Allan L, Nicolaides KH. Fetal echocardiography at 11-13 weeks by transabdominal high-frequency ultrasound. Ultrasound Obstet Gynecol. 2011 Mar;37(3):296-301 [ Links ]
20. Rice MJ, McDonald RW, Sahn DJ. Contributions of color Doppler to the evaluation of cardiovascular abnormalities in the fetus. Semin Ultrasound CT MR. 1993 Aug;14(4):277-85 [ Links ]
21. Weil SR, Huhta JC. Sonographic differential diagnosis of fetal cardiac abnormalities. Semin Ultrasound CT MR. 1993 Aug;14(4):298-318 [ Links ]
22. Wood D, Respondek-Liberska M, Puerto B, Weiner S. Perinatal echocardiography: protocols for evaluating the fetal and neonatal heart. J Perinat Med. 2009;37(1):5-11 [ Links ]
23. Valderrama EP, Hernández NI. Concordancia entre ecocardiografía prenatal y posnatal en pacientes con cardiopatías congénitas: Hospital de niños Dr. Roberto del Río. Rev Chil Obstet Ginecol 2010;75 (4 ):234-39 [ Links ]
24. Sahn DJ, Lange LW, Allen HD, Goldberg SJ, Anderson C, Giles H, Haber K. Quantitative real-time cross-sectional echocardiography in the developing normal humam fetus and newborn. Circulation. 1980 Sep;62(3):588-97 [ Links ]
25. Fouron JC. Physiologie cardio-vasculaire foetale. En: Dynamique cardio-vasculaire foetale et neonatale. Echocardiographie-Doppler. Paris, Masson Eds., 1991:67-72 [ Links ]
26. Forbus GA, Atz AM, Shirali GS. Implications and limitations of an abnormal fetal echocardiogram. Am J Cardiol. 2004 Sep 1;94(5):688-9 [ Links ]
27. Bhat AH, Sahn DJ. Latest advances and topics in fetal echocardiography. Curr Opin Cardiol. 2004 Mar;19(2):97-103 [ Links ] 28. Kleinman CS, Hobbins JC, Jaffe CC, Lynch DC, Talner NS. Echocardiographic studies of the human fetus: prenatal diagnosis of congenital heart disease and cardiac dysrhythmias. Pediatrics. 1980 Jun;65(6):1059-67 [ Links ] 29. Saari-Kemppainen A, Karjalainen O, Ylöstalo P, Heinonen OP. Ultrasound screening and perinatal mortality: controlled trial of systematic one-stage screening in pregnancy. The Helsinki Ultrasound Trial. Lancet. 1990 Aug 18;336(8712):387-91 [ Links ] 30. Ewigman BG, Crane JP, Frigoletto FD, LeFevre ML, Bain RP, McNellis D. Effect of prenatal ultrasound screening on perinatal outcome. RADIUS Study Group. N Engl J Med. 1993 Sep 16;329(12):821-7 [ Links ] 31. Grandjean H, Larroque D, Levi S. The performance of routine ultrasonographic screening of pregnancies in the Eurofetus Study. Am J Obstet Gynecol. 1999 Aug;181(2):446-54 [ Links ] 32. Rodríguez JG, Enríquez G, Hering E, Hering E,Vascope X,Salvo H,Pizarro O,Koller O. Centro de referencia perinatal oriente (CERPO): Evaluación de la experiencia del primer año. Rev Chil Obstet Ginecol 2004;69(2):107-111 [ Links ] 33. Pathak S, Lees C. Ultrasound structural fetal anomaly screening: an update. Arch Dis Child Fetal Neonatal Ed. 2009 Sep;94(5):F384-90 [ Links ] 34. Fernandez CO, Ramaciotti C, Martin LB, Twickler DM. The four-chamber view and its sensitivity in detecting congenital heart defects. Cardiology. 1998 Dec;90(3):202-6 [ Links ] 35. Chung ML, Lee BS, Kim EA, Kim KS, Pi SY, Oh YM, Park IS, Seo DM, Won HS. Impact of fetal echocardiography on trends in disease patterns and outcomes of congenital heart disease in a neonatal intensive care unit. Neonatology. 2010 Jun;98(1):41-6 [ Links ] 36. Mirza FG, Bauer ST, Williams IA, Simpson LL. Early fetal echocardiography: ready for prime time? Am J Perinatol. 2012 Apr;29(4):313-8 [ Links ] 37. Pita Fernández S, Pértegas Díaz S. Investigación: Pruebas diagnósticas. Cad Aten Primaria 2003; 10: 120-124 [ Links ] 1. Cátedra y Servicio de Ginecología y Obstetricia, Facultad de Ciencias Médicas, Universidad Nacional de Asunción (Paraguay) Artículo recibido: 09 de Octubre de 2013. Artículo aprobado: 29 de noviembre de 2013 Correo Electrónico: lindolfom@yahoo.com