Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista del Nacional (Itauguá)
versión impresa ISSN 2072-8174
Rev. Nac. (Itauguá) v.5 n.1 Itauguá jun. 2013
ARTÍCULO ORIGINAL
Meningitis criptocóccica
Cryptococcal meningitis
Amanda Sierra Saldivar1
RESUMEN
Introducción: la meningitis criptocóccica es una afección de curso evolutivo prolongado, de tres a más semanas, siendo el patógeno en cuestión una levadura encapsulada el Criptococcus neoformans. La frecuencia de esta meningitis se halla en aumento por el crecimiento de las condiciones de inmunosupresión de los pacientes. En la actualidad es considerada como una de las micosis más comunes en los pacientes con SIDA. Objetivos: describir formas de presentación clínica, paraclínica, tratamiento, complicaciones y mortalidad de los pacientes internados con meningitis criptocóccica del Hospital Nacional (Itauguá). Material y métodos: diseño observacional descriptivo, retrospectivo, de corte transverso, realizado en pacientes con meningoencefalitis por C. neoformans internados en el Servicio de Clínica Médica y Terapia Intensiva del Departamento de Medicina Interna del Hospital Nacional de Itauguá entre abril del 2009 y julio del 2012. Resultados: se incluyeron 13 pacientes. Predominó en el sexo masculino (76%) y dentro de la tercera década de la vida (38%). Los pacientes tenían cuadro clínico inespecífico, con astenia, anorexia, pérdida de peso (92%), seguido de cefalea. En la semiología neurológica predominó irritación meníngea (77%). El citoquímico del líquido cefalorraquídeo (LCR) fue combatible con meningitis crónica en 92%, tinta china (+) en 92%, cultivo de LCR (+) a C. neoformans en 46% y hemocultivos (+) en 38%. El 62% de los pacientes eran VIH (+), todos en estado clínico C3. La imagen más frecuente por tomografía de cráneo fue el edema cerebral (54%). La mayoría de los pacientes en la fase de inducción recibieron tratamiento con anfotericina B (85%). En la etapa de consolidación la droga utilizada fue fluconazol (58%). La morbilidad fue 77%, las complicaciones fueron ceguera, hipoacusia, hidrocefalia, convulsiones. Fallecieron 6 pacientes (46%) de los cuales 5 pacientes eran VIH (+). Conclusiones: el mayor número de casos de observó en pacientes adultos jóvenes, hombres y en asociación al diagnóstico de VIH. El diagnostico se basó en la tinta china y la confirmación de crecimiento de C. neoformans en cultivos de LCR. La mortalidad fue 46%.
Palabras claves: meningitis, Criptococcus neoformans, VIH.
ABSTRACT
Introduction: cryptococcal meningitis is a condition of sustained clinical course, three or more weeks, with the pathogen involved being an encapsulated yeast, Cryptococcus Neoformans. Frequency of this meningitis is rising due to the increase of immunosuppressive conditions among patients. At present it is considered one of the most common fungal infections in patients with AIDS. Objectives: To describe clinical and paraclinical presentations, treatment, complications and mortality in hospitalized patients with cryptococcal meningitis at the National Hospital (Itaugua). Methods: Descriptive, observational, retrospective, cross-sectional study, conducted in patients with meningoencephalitis by C. neoformans admitted to the Department of Internal Medicine and Critical Care Unit, Department of Internal Medicine Itaugua National Hospital between April 2009 and July 2012. Results: 13 patients were taken in. There was a male gender predominance (76%) within the third decade of life (38%). Patients had unspecific clinical presentations, with fatigue, anorexia, weight loss (92%) followed by headache. The predominant neurological involvement was meningeal irritation (77%). Cerebrospinal fluid (CSF) cytochemical was compatible with chronic meningitis in 92%, Chinese ink (+) in 92%, CSF culture (+) to C. neoformans in 46% and blood cultures (+) in 38%. 62% of the patients were HIV (+), all in clinical state C3. The most common tomographic skull image was brain edema (54%). The majority of patients in the induction phase were treated with amphotericin B (85%). In the consolidation phase the drug that was used was fluconazole (58%). Morbidity was 77%, complications were blindness, hearing loss, hydrocephalus, seizures. 6 patients died (46%) of which 5 patients were HIV (+). Conclusions: The largest number of cases was seen in young adult men associated with HIV diagnosis. The diagnosis was based on Chinese ink and confirmation of growth of C. neoformans CSF cultures. Mortality was 46%.
Keywords: meningitis, Cryptococcus neoformans, HIV.
INTRODUCCIÓN
La criptococosis es una micosis sistémica oportunista de distribución universal, causada por una levadura encapsulada, el Criptococcus neoformans, que infecta al hombre por vía inhalatoria, provocando en los individuos inmunocompetentes una infección asintomática. Su incidencia ha aumentado en los últimos años como consecuencia de la infección por el virus de la inmunodeficiencia humana (VIH), con una prevalencia entre 5% y 25% de acuerdo a las distintas regiones geográficas1. La mayoría de los pacientes con SIDA y criptococosis del sistema nervioso central (SNC) presentan cuadro clínico de meningitis o meningoencefalitis, dependiendo de su estado inmunológico, requiriendo de tratamiento en forma inmediata1,2. La amplia distribución de C. neoformans en la naturaleza y la relativa baja frecuencia de casos clínicos, implica que muchas personas pueden estar expuestas al hongo pero sin desarrollar síntomas3.
El principal hábitat conocido del C. neoformans en la naturaleza son las excretas de palomas y el suelo próximo a gallineros y palomares. Otro nicho ecológico recién identificado son los eucaliptales, relacionados al C. neoformans variedad gattii4.
Todas las edades son susceptibles, aunque se ha presentado con mayor prevalencia entre los 20 y 60 años. Es más frecuente en los hombres que en las mujeres, probablemente se deba al efecto inhibidor de los estrógenos sobre algunas especies fúngicas. En el pre púber la enfermedad es rara.
Las principales condiciones predisponentes asociadas a la criptococosis son: trasplantes de órganos, tratamientos prolongados con esteroides, enfermedades hematológicas, sarcoidosis y el SIDA4.
Sobre su microbiología, puede ser clasificado en 5 serotipos y 2 variedades. Los serotipos se establecen de acuerdo a la reacción de aglutinación capsular y su nomenclatura está dada con las letras A, B, C, D5-9.
Según las diferencias genotípicas: el serotipo A corresponde la variedad grubii, el B y C a la variedad gattii y el D a la variedad neoformans10,11. Los serotipos A y D son los causantes de las infecciones en el hombre y corresponde al 90% de las infecciones en los pacientes inmunodeprimidos12,13. En América del Sur se encuentra en el norte y nordeste del Brasil, se presenta con lesiones en pulmón y cerebro simulando procesos tumorales. El diagnóstico se realiza por el examen de esputo que es frecuentemente positivo. El C. neoformans variedad gattii está limitado a las regiones tropicales y subtropicales, habitualmente infecta a pacientes inmunocompetentes.
La variedad neoformans tiene una distribución prevaleciente en Europa y es causa de la mayoría de las infecciones humanas pulmonares y meníngeas en esta región. La variedad grubii es de distribución mundial y es la causante de las infecciones en los inmunodeprimidos, su reservorio natural son las excretas de las palomas, presenta neurotropismo con localización meníngea, se lo aísla del torrente sanguíneo y puede permanecer largo tiempo en la próstata humana.
En el estudio prospectivo, descriptivo realizado por Chau et al.7 sobre pacientes no VIH con meningitis criptocócica, no hubo demostración clara de factores predisponentes a la infección y la variedad aislada fue la var. grubii.
Las manifestaciones clínicas de la infección fueron similares a las descriptas en pacientes con infección C. neoformans var. gattii, sugiriendo que la gravedad del pronóstico esté relacionada con el grado de inmunosupresión.
La aproximación diagnóstica de meningitis criptocócica se logra con el análisis del líquido cefalorraquídeo (LCR), en los pacientes inmunocompetentes se encuentra: glucosa baja, proteínas aumentadas y en el recuento celular predominio linfocitario, este último puede ser normal en los pacientes con SIDA14,15 sin olvidar la presión de apertura durante la toma de LCR frecuentemente está elevada14.
La demostración rápida de levaduras encapsuladas en el LCR se puede conseguir con la técnica de la tinta China, presentando una sensibilidad de 70% a 90% en los inmunocompetentes y solo de 50% en los pacientes con SIDA debido a la carga variable de microorganismos en el LCR16.
El método tradicional de diagnóstico es el cultivo del LCR en medios como el Agar Sabouraud dextrosa o agar tabaco, a 30º-35ºC e incubado por 21 días aproximadamente. Tiene una sensibilidad del 50%-80% y la desventaja de dar resultados diferidos. Generalmente cultivos de LCR positivos se asocian a hemocultivos y urocultivos positivos17.
El diagnóstico indirecto es una opción válida debido a ser técnicas rápidas, no costosas, que detectan antígenos capsulares en sangre o LCR.
El tratamiento abarca el control y erradicación de la infección a través de los antifúngicos y la corrección de la presión intracraneal. Se cuenta con tres drogas que han resultado también beneficiosas en los pacientes con SIDA: anfotericina B, flucitosina y el fluconazol.
Con el uso de la anfotericina B, la meningitis criptocóccica ha dejado de tener un curso inexorable a la muerte. No obstante, en los inmunodeprimidos, específicamente los pacientes con SIDA, la introducción del tratamiento antirretroviral de gran actividad (TARGA) determinó la diferencia en la mortalidad. Aun así, con el tratamiento adecuado, la tasa de recaídas es alta a los 2 años y se producen en más del 80% de los casos4,5.
Varios ensayos clínicos demuestran que la asociación de flucitosina y anfotericina B aumentan la tasa de esterilización del LCR, disminuyendo la mortalidad, en comparación con el uso solo de anfotericina B o fluconazol23,25.
Los factores que se han asociado a un pobre pronóstico son: condición de base, presencia de neoplasias, uso de corticoides, cuadro neurológico, test de tinta china positivo, títulos elevados de antígeno capsulares en sangre y LCR, cultivos positivos en LCR y en otros fluidos, así como la presión de apertura elevada del LCR26.
OBJETIVOS
Describir datos de presentación clínica y paraclínica de la meningitis criptocóccica.
Describir tratamiento, complicaciones y mortalidad de los pacientes internados con Meningitis Criptocóccica.
MATERIAL Y METODOS
Diseño: estudio observacional descriptivo, retrospectivo, de corte transverso.
Población de estudio: serie de casos de pacientes con meningoencefalitis por Criptococcus neoformans internados en el Servicio de Clínica Médica y Terapia Intensiva del Departamento de Medicina Interna del Hospital Nacional de Itauguá entre abril del 2009 y julio del 2012.
Criterios de inclusión: confirmación microbiológica de la presencia del Criptococcus neoformans.
Criterios de Exclusión: fichas clínicas incompletas
Muestreo: no probabilístico de casos consecutivos
Variables: datos filiatorios, síntomas que motivaron la consulta, tiempo de evolución del cuadro, antecedentes relacionados a la patología, datos del examen físico pulmonar y neurológico.
Estudios laboratoriales: estudio del LCR, tinta china, antígeno para Criptococcus, cultivos, serologías para hepatitis C, B, VIH, nivel de CD4, datos de imágenes: tomografía simple de cráneo y radiografía de tórax. Tipo de tratamiento de inducción, mantenimiento, profilaxis. Tiempo de negativización de cultivos de LCR. Complicaciones y mortalidad.
Reclutamiento: se acudió al archivo general de la Institución, de todas las historias clínicas revisadas se tomaron las variables de interés.
Asuntos éticos: se respetaron los Principios de la Bioética. Se mantuvo la confidencialidad.
RESULTADOS
De un total de 13 pacientes ingresados en este periodo de tiempo, la distribución fue de un caso en 2009, seis en 2010, dos en 2011 y cuatro en 2012. El 76% provenía de áreas urbanas. Predominó el sexo masculino (77%).
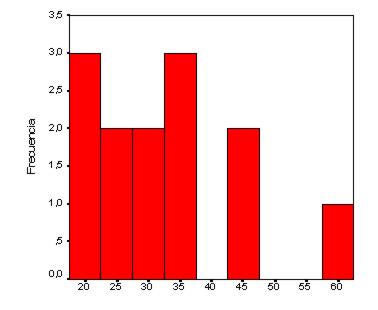
La franja etaria más frecuente estuvo entre los 20-35 años (gráfico 1).
Gráfico 1: Frecuencia de meningitis criptocóccica por franja etaria (n:13)
En la mayoría de los casos, no se determinó relación entre la infección, el tipo de oficio o condición ambiental previa que constituyera factor de riesgo, salvo un caso de profesión albañil.
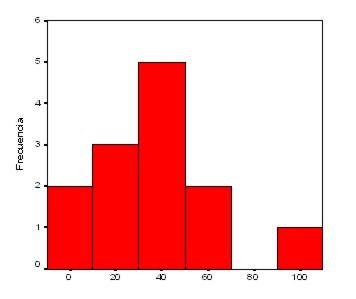
En relación al tiempo de evolución: la mayoría de los casos tenían un mes de evolución (gráfico 2).
Gráfico 2:Tiempo de evolución en días de la meningitis criptocóccica (n: 13)
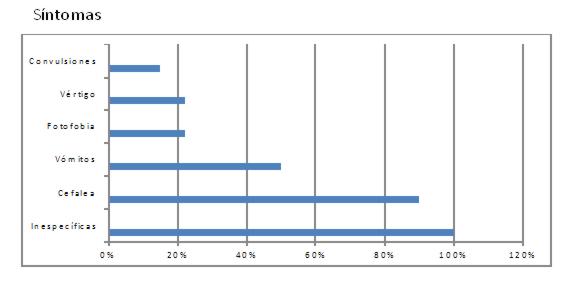
En la clínica predominaron los síntomas inespecíficos, seguidos de los neurológicos, como se observa en el gráfico 3.
Gráfico 3: Síntomas de presentación de la meningitis criptocóccica (n: 13)
Antecedentes patológicos personales: 85% sin conocimiento de patología previa, 23% etilismo y tabaquismo, 15% conocidos VIH(+) en tratamiento irregular, uno de ellos con diagnóstico previo de toxoplasmosis cerebral tratada (8%).
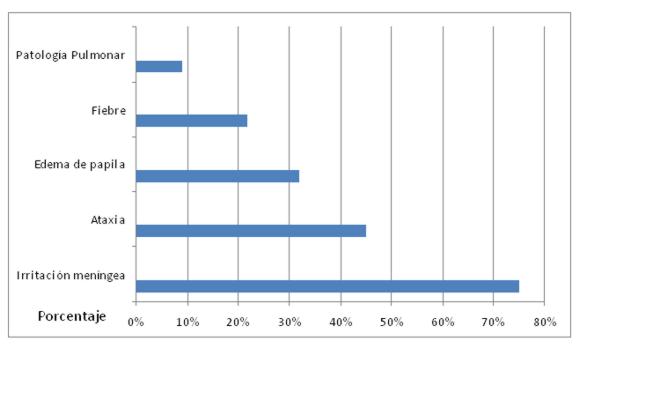
Sobre los datos del examen físico, predominó la semiología neurológica alterada con signos de irritación meníngea y sin mucho hallazgo pulmonar o de fiebre prolongada (gráfico 4)
Gráfico 4:Hallazgos semiológicos en los pacientes con meningitis criptocóccica (n: 13)
Sobre el estado de conciencia al ingreso, medido por la escala de Glasgow, los pacientes presentaban Glasgow con predominio de 13 puntos (tabla 1)
Tabla 1: Glasgow de ingreso de los pacientes con Meningitis Criptocócica (n: 13)
Cumplieron con los criterios característicos de meningitis crónica en el LCR con hipoglucorraquia, hiperproteinorraquia, y celularidad predominio mononuclear en 92%, siendo dudoso en el resto.
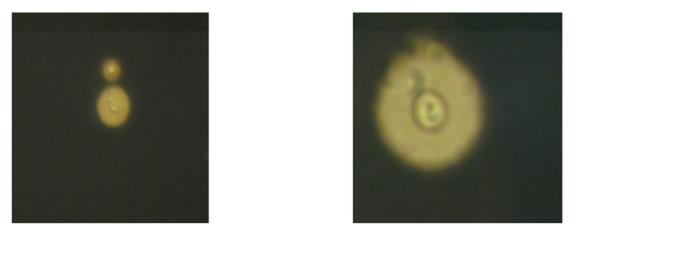
El diagnóstico de meningitis criptocóccica se realizó por la técnica de la tinta china en 98 % (Fig. 1 y 2), el antígeno para Criptococo neoformans en el LCR en los casos dudosos y confirmación microbiológica por cultivo de LCR.
Fig. 1 y 2 : Se observa levadura gemante del Criptococo neoformans en micrografía de una muestra de LCR, con la técnica de la tinta China. Donde los polisacáridos capsilares rechazan la tinta China y la cápsula, aparece como un halo claro alrededor del microorganismo.
En 38% de los casos, los hemocultivos dieron positivo al hongo. El urocultivo y cultivo de esputo no dieron confirmación de crecimiento.
A todos los pacientes, exceptuando los dos conocidos VIH (+), se les realizó el test de ELISA dando positivo en cifras totales 8 de ellos. Entre los ocho pacientes VIH (+), siete eran varones. En este grupo, luego de la confirmación de la infección, se analizó el nivel de CD4 para la estadificación clínica de la infección. El 100% se encontraba en la categoría clínica C3 con: 12% nivel de CD4 inferior a 100 cel/mm3, 25% CD4 inferior a 50 cel/mm3, y 50% CD4 igual o menor a 20 cel/mm3. Todos los sujetos dieron resultados negativos para hepatitis B y C, citomegalovirus y sífilis.
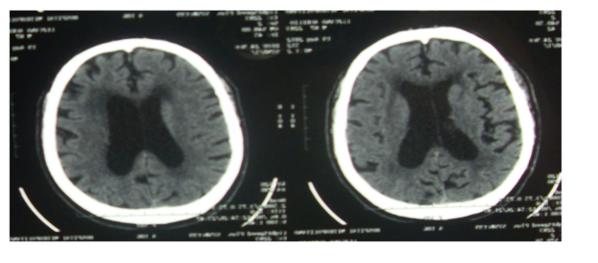
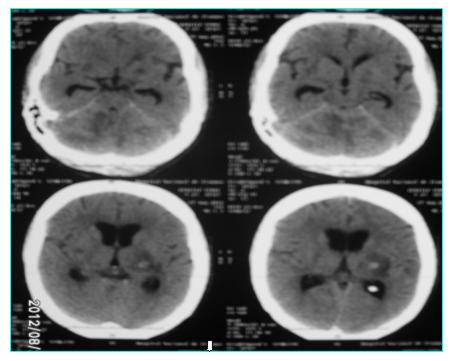
En las tomografías de cráneo simple en los 13 pacientes el edema cerebral fue el hallazgo más importante (50%), seguido de la hidrocefalia (30%), atrofia cortical (15%) y criptococoma cerebral (10%). (ver Fig. 3 y 4).
Fig. 3: Tomografía de cráneo simple de paciente con SIDA en la que se observa atrofia cortical y dilatación ventricular compatible con hidrocefalia.
Fig. 4:Tomografía simple de cráneo de paciente con SIDA en la que se observa edema cerebral, dilatación ventricular e imagen nodular hipodensa en región periventricular izquierda con sospecha de criptococoma.
En las radiografías de tórax predominó un infiltrado intersticial difuso (69%).
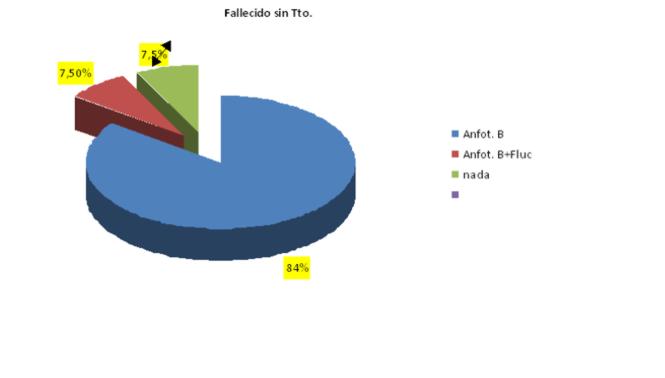
En la mayoría de los casos, la fase de inducción se realizó con anfotericina B. Se registró un deceso antes del inicio del tratamiento (gráfico 5).
Gráfico 5: Terapia de pacientes con meningitis criptocóccica (n: 13)
Muertes durante la fase de inducción: 4/13 y 1 abandonó de tratamiento. En la fase de consolidación: se utilizó fluconazol en 7/13 pacientes, 4/13 completó el tratamiento y 3/13 no lo completaron por muerte y abandono del tratamiento. El tiempo de tratamiento en promedio fue 10-12 semanas.
La confirmación de la negativización de los cultivos de LCR para C. neoformans en los pacientes en tratamiento fue solo en 2/13 pacientes, en tiempo promedio de 6 semanas desde el inicio del tratamiento.
Efectos colaterales más frecuentes con el uso de la anfotericina B fueron la hipopotasemia (80%) seguido de la flebitis (50%), cefalea (20%) e insuficiencia renal (10%).
Las complicaciones fueron hidrocefalia (23%), ceguera (23%), hipoacusia (23%), convulsiones (8%). Se observó alto porcentaje de mortalidad (46%), sobre todo en asociación al SIDA (83%).
DISCUSION
Encontramos en este estudio una mayor cantidad de casos diagnosticados en el 2010, probablemente relacionado a un aumento del índice de sospecha clínica de meningitis crónica en pacientes inmunodeprimidos, debido al aumento de casos VIH(+)37. Otros dato que se suman a esta hipótesis, es su prevalencia en la población joven de zonas urbanas y predominando en varones sexualmente activos, en la que no se determinó otra condición ambiental o laboral como predisponente a la infección2,4.
Como se trata de una infección crónica, los síntomas son inespecíficos y aparecen en forma progresiva en el curso de semanas a meses, al igual a lo descrito en la literatura. Los tres síntomas más frecuentes fueron compromiso del estado general, cefalea y fiebre5,37. La presencia de convulsiones, alteración del estado de conciencia y de la personalidad, le confiere al cuadro infeccioso un peor pronóstico, cuyo porcentaje en nuestro estudio fue del 20%-30%8,23. Entre otros hallazgos al examen físico predominó la irritación meníngea, ataxia, fiebre, sin otros datos que sugiriesen enfermedad diseminada así como el toque pulmonar.
En la mayoría de los casos la aproximación diagnóstica de meningitis crónica se logró atendiendo las características químicas y citológicas del LCR. La etiología se determinó por la técnica de la tinta China en LCR que dió positiva en un 92%, lo que nos sugiere una alta carga fúngica en LCR de pacientes sin ningún tratamiento previo.
Solo contamos con un caso de paciente sin VIH con tinta china repetidamente negativa, a quién se le diagnosticó esta meningitis por el dosaje del antígeno capsular del C. neoformans en LCR, método diagnóstico indirecto caracterizado por su alta sensibilidad y especificidad21.
En relación al cultivo del LCR, solo en el 46% de los casos fueron positivos, el resto no tuvo confirmación, probablemente se debió a la baja carga fúngica y desecho de muestras de lento crecimiento entre otras causas18-21.
A todos los pacientes, tratándose de una enfermedad oportunista, se les practicó el test de ELISA para VIH, encontrándose positiva en más de la mitad de los casos, con nivel de CD4 menor a 100 cel/mm3, que influyó en el pronóstico ominoso22-28.
La alta frecuencia de edema cerebral en las tomografías de cráneo coincidió con los casos de más tiempo de evolución.
En relación al tratamiento, la fase de inducción en la mayoría de los casos se realizó con anfotericina B sola, debido a no disponer de la 5-fluorocitosina y solo en un caso se utilizó anfotericina B con fluconazol. La dosis estándar de anfotericina B que se utilizó fue 50 mg/día por 4 semanas y fluconazol 800 mg/día, con este último 6 a 8 semanas de tratamiento29-38.
Estos esquemas de tratamiento fueron prolongados debido a la esterilización lenta del LCR: en este estudio hubo dos casos de LCR sin crecimiento de C. neoformans a 6 semanas. Debido a la gravedad del cuadro, la mayoría de los decesos se registraron durante la etapa de inducción39-44. Un paciente falleció antes del inicio del tratamiento y otro abandonó el tratamiento por los efectos colaterales de la medicación, hallazgo reportado por otros autores5,45.
Muy pocos pacientes han completado la primera fase y con certificación por cultivos de LCR sin crecimiento de C. neoformans, estando solo uno en profilaxis según ficha médica.
Los efectos colaterales fueron observados en el 83% de los casos, hubo correcciones frecuentes del potasio relacionado al goteo de anfotericina B, más flebitis, en unos pocos casos cefalea y cambio del tratamiento por toxicidad renal, datos similares a otros estudios45. Actualmente se sabe que la hipertensión endocraneana descontrolada confiere un pronóstico muy grave y está más asociada al VIH46-52.
Las complicaciones a largo plazo fueron hidrocefalia e hipertensión endocraneana, que requirió punciones evacuadoras frecuentes en dos casos y colocación de válvula de derivación venrtrículo-peritoneal, otras fueron ceguera, hipoacusia, convulsiones.
Según estudios realizados en pacientes sanos previos, la mortalidad puede ser de 10-15%, inclusive en otros trabajos alcanza el 40%53. En esta serie, el alto porcentaje de mortalidad (44%) estuvo relacionado con el diagnóstico tardío, abandono del tratamiento, el desarrollo de hipertensión endocraneana, más la enfermedad de base (SIDA). Nos queda pendiente el seguimiento estricto de los pacientes en tratamiento de mantenimiento, profilaxis y evaluación de desarrollo de resistencia a los antifúngicos54-59.
CONCLUSIONES
El mayor número de casos de observó en pacientes adultos jóvenes, hombres y en asociación al diagnóstico de VIH. Ante la sospecha de esta infección, se debe insistir en la realización de la tinta china en LCR o dosaje de antígeno capsular del Criptococo neoformans, sobre todo en pacientes con VIH (+) con cuadro febril y cefalea. El diagnóstico se basó en la tinta China y la confirmación de crecimiento de C. neoformans en cultivos de LCR en el 46%. Solo en 38% de los casos, los hemocultivos fueron positivos, probablemente la falta de informes se deba al desecho de las muestras con crecimiento fúngico lento. Los estudios de imágenes por tomografía cráneo o resonancia magnética no aportan datos en las etapas iniciales, si en fases avanzadas de la enfermedad pueden demostrar edema, hidrocefalia, criptococomas. El tratamiento en pacientes con VIH (+) con anfotericina B se vió prolongado por la falta de flucitosina. La mayor cantidad de efectos colaterales se tuvieron con esta medicación, no así con el uso del fluconazol. Un aspecto importante es el manejo de la hipertensión endocraneana son las punciones evacuadoras, como ocurrió en 2 de nuestros pacientes, las otras complicaciones crónicas pueden aparecer aún a pesar de la intervención oportuna como la ceguera, hipoacusia, demencia o el mismo fallecimiento. El alto porcentaje de mortalidad (6/13 pacientes) se relacionó a la presencia de SIDA, desarrollo de hipertensión endocraneana y diagnóstico tardío.
REFERENCIAS
1. Mitchell TG, Perfert JR. Cryptococcosis in the era of AIDS--100 years after the discovery of Cryptococcus neoformans. Clin Microbiol Rev. 1995 Oct; 8(4): 515-48. [ Links ]
2. Rozenbaum R, Gonçalves AJ. Clinical epidemiological study of 171 cases of cryptococcosis. Clin Infect Dis. 1994 Mar; 18(3): 369-80. [ Links ]
3. Diamond D. Cryptococcus neoformans. En: Mandell GL, Gouglas RG, Bennett JE. Enfermedades infecciosas: principios y práctica. 3rd ed. Buenos Aires: Médica Panamericana; 1992. p. 2096- 2105. [ Links ]
4. Negroni R, Arechavala A, Maiolo E, Bianchi M, Santiso G, Lehmann E. Clinical problems in medical mycology: problem number 41. Rev Iberoam Micol. 2011 Jan-Mar;28(1):53-5. [ Links ]
5. Rodriguez Pedezert M, Vacarezza M, Savio E. Meningococcal meningitis: therapeutic and clinical management. Rev Panam Infectol 2004; 6(3): 34-40. [ Links ]
6. Van der Horst CM, Saag MS, Cluod GA, Hamiel RJ, Graybill JR, Sobel JD et al. Treatment of cryptococcal meningitis associated with the acquired immunodeficiency syndrome. National Institute of Allergy and Infectious Diseases Mycoses Study Group and AIDS Clinical Trials Group. N Engl J Med. 1997 Jul 3; 337(1): 15-21. [ Links ]
7. Chau TT, Mai NH, Phu NH, Nghia HD, Chuong LV, Sinh DX et al. A prospective descriptive study of cryptococcal meningitis in HIV uninfected patients in Vietnam - high prevalence of Cryptococcus neoformans var grubii in the absence of underlying disease. BMC Infect Dis. 2010 Jul 9; 10: 199. [ Links ]
8. Perfect JR. Cryptococcus neoformans: the yeast that likes it hot. FEMS Yeast Res. 2006 Jun; 6(4): 463-8. [ Links ]
9. Kwon-Chong KJ, Bennett JE. Epidemiologic diifferences between the two varieties of Cryptococcus neoformans. Am J Epidemiol. 1984 Jul; 120(1): 123-30. [ Links ]
10. Chuang YM, Ku SC, Liaw SJ, Wu SC Ho YC,Yu CJ, Hsueh PR. Disseminated Cryptococcus neoformans var. grubii infections in intensive care units. Epidemiol Infect. 2010 Jul; 138(7): 1036-43 [ Links ]
11. Franzot SP, Salkin LF Casadeval A. Cryptococcus neoformans var. grubii: separate varietal status for Cryptococcus neoformans serotype A isolates. J Clin Microbiol. 1999 Mar; 37(3): 838-40. [ Links ]
12. Chen S, Sorrell T, Nimmo G, Speed B, Currie B, Ellis D et al. Epidemiology and host- and variety-dependent characteristics of infection due to Cryptococcus neoformans in Australia and New Zealand. Australasian Cryptococcal Study Group. Clin Infect Dis. 2000 Aug; 31(2): 499-508. [ Links ]
13. Filiú WF, Wanke B, Agüena SM, Vilela VO, Macedo RC, Lazéra M. Avian habitats as sources of Cryptococcus neoformans in the city of Campo Grande, Mato Grosso do Sul, Brazil. Rev Soc Bras Med Trop. 2002 Nov-Dec; 35(6): 591-5. [ Links ]
14. Bava AV, Zuliani MV. Desarrollo de Cryptococcus neoformans en medios de cultivo empleados para diagnóstico bacteriológico. Acta Bioquím Clín Latinoam La Plata Abr/Jun. 2009; 43(2): 195-199. [ Links ]
15. Thomson RB Jr, Bertram H. Laboratory diagnosis of central nervous system infections. Infect Dis Clin North Am. 2001 Dec; 15(4): 1047-71. [ Links ]
16. Moreira TA, Ferreira MS, Ribas RM, Borges AS. Cryptococosis: clinical epidemiologycal laboratorial study and fungi varieties en 96 patients. Rev Soc Bras Med Trop. 2006 mai-jun; 39(3): 255-258. [ Links ]
17. Zerpa R, Béjar V, Rojas R. Agents by dimorphic fungi and Cryptococcus neoformans infections. Rev Peru Med Exp Salud Publica. 2011 Dec; 28(4): 685-7. [ Links ]
18. Albright RE Jr, Christenson RH, Habig RL, Mears TP, Schneider KA. Cerebrospinal fluid (CSF) TRAP. A method to improve CSF laboratory efficiency. Am J Clin Pathol. 1988 Dec; 90(6): 707-10. [ Links ]
19. Antinori S, Radice A, Galimberti L, Magni C, Fasan M, Parravicini C. The role of cryptococcal antigen assay in diagnosis and monitoring of cryptococcal meningitis. J Clin Microbiol. 2005 Nov; 43(11): 5828-9. [ Links ]
20. Gade W, Hinnefeld SW, Babcock LS, Gilligan P, Kelly W, Wait K et al. Comparison of the PREMIER cryptococcal antigen enzyme immunoassay and the latex agglutination assay for detection of cryptococcal antigens. J Clin Microbiol. 1991 Aug; 29(8): 1616-9. [ Links ]
21. Brouwer AE, Teparrukkul P, Pinpraphaporn S, Larsen RA, Chierakul W, Peacock S et al. Baseline correlation and comparative kinetics of cerebrospinal fluid colony-forming unit counts and antigen titers in cryptococcal meningitis. J Infect Dis. 2005 Aug 15; 192(4): 681-4. [ Links ]
22. Paschoal RC, Hirata MH, Hirata RC, Melhem MSC, Dias ALT, Paula CR. Neurocryptococcosis: diagnosis by PCR method. Rev Inst Med Trop S Paulo. 2004 July-Aug; 46(4): 203-207. [ Links ]
23. Bicanic T, Harrison TS. Cryptococcal meningitis. Br Med Bull. 2005 Apr 18; 72: 99-118. [ Links ]
24. Tien RD, Chu PK, Hesselink JR, Duberg A, Wiley C. Intracranial cryptococcosis in immunocompromised patients: CT and MR findings in 29 cases. AJNR Am J Neuroradiol. 1991 Mar-Apr; 12(2): 283-9. [ Links ]
25. Arnold TM, Dotson E, Sarosi GA, Hage CA. Traditional and emerging antifungal therapies. Proc Am Thorac Soc. 2010 May; 7(3): 222-8. [ Links ]
26. Perfect JR, Dismukes WE, Dromer F, Goldman DL, Graybill JR, Hamill RJ et al. Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the Infectious Diseases Society of America. Clin Infect Dis. 2010 Feb 1; 50(3): 291-322 [ Links ]
27. Calderón F, Ibañez C, González-Hernández J. Cryptococcal meningitis in HIV-infected patients: a case report and literature review. Revista Memoriza.com 2009; 5: 34-44 [ Links ]
28. Shoham S, Cover C, Donegan N, Fulnecky E, Kumar P. Cryptococcus neoformans meningitis at 2 hospitals in Washington, D.C.: adherence of health care providers to published practice guidelines for the management of cryptococcal disease. Clin Infect Dis. 2005 Feb 1; 40(3): 477-9 [ Links ]
29. Barenfanger J, Lawhorn J, Drake C. Nonvalue of culturing cerebrospinal fluid for fungi. J Clin Microbiol. 2004 Jan; 42(1): 236-8. [ Links ]
30. Jongwutiwes U, Sungkanuparph S, Kiertiburanakul S. Comparison of clinical features and survival between cryptococcosis in human immunodeficiency virus (HIV)-positive and HIV-negative patients. Jpn J Infect Dis. 2008 Mar; 61(2): 111-5. [ Links ]
31. Lu H, Zhou Y, Yin Y, Pan X, Weng X. Cryptococcal antigen test revisited: significance for cryptococcal meningitis therapy monitoring in a tertiary chinese hospital. J Clin Microbiol. 2005 Jun; 43(6): 2989-90. [ Links ]
32. Hoang LM, Maguire JA, Doyle P, Fyfe M, Roscoe DL. Cryptococcus neoformans infections at Vancouver Hospital and Health Sciences Centre (1997-2002): epidemiology, microbiology and histopathology. J Med Microbiol. 2004 Sep; 53(Pt 9): 935-40. [ Links ]
33. Bava J, Solari R, Isla G, Troncoso A. Atypical forms of Cryptococcus neoformans in CSF of an AIDS patient. J Infect Dev Ctries. 2008 Oct 1; 2(5): 403-5. [ Links ]
34. Aberg JA, Watson J, Segal M, Chang LW. Clinical utility of monitoring serum cryptococcal antigen (sCRAG) titers in patients with AIDS-related cryptococcal disease. HIV Clin Trials. 2000 Jul-Aug; 1(1): 1-6. [ Links ]
35. Ueda H, Toribe Y, Kuwae Y, Takeuchi M, Nakayama M, Ida S, Okamoto N, Suzuki Y. An autopsy case of cryptococcal meningoencephalitis: correlation of MRI and pathologic findings. No To Hattatsu. 2003 Nov; 35(6): 499-504. [ Links ]
36. Corti M, Villafañe MF, Negroni R, Arechavala A, Maiolo E. Magnetic resonance imaging findings in AIDS patients with central nervous system cryptococcosis. Rev Iberoam Micol. 2008 Dec 31; 25(4): 211-4. [ Links ]
37. Leimann BCQ; Koifman RJ. Crytococcal meningitis in Rio de Janeiro State, Brazil, 1994-2004. Cad Saúde Publica, Rio de Janeiro, 2008 nov; 24(11): 2582-2592. [ Links ]
38. Cangelosi D, De Carolis L, Trombetta L, Wainteins C. Criptococosis meníngea asociada al SIDA. Rev de la Asoc Med Arg. 2007; 120(3): 25-30 [ Links ]
39. Da Silva RM. Cryptococcal neoformans meningitis as a cause of prolonged fever in a patient with AIDS. Rev Assoc Med Bras 2004 Apr-Jun; 50(2): 123 [ Links ]
40. Pappas PG, Perfect JR, Cloud GA, Larsen RA, Pankey GA, Lancaster DJ et al. Cryptococcosis in human immunodeficiency virus-negative patients in the era of effective azole therapy. Clin Infect Dis. 2001 Sep 1; 33(5): 690-9. [ Links ]
41. Dismukes WE, Cloud G, Gallis HA, Kerkering TM, Medoff G, Craven PC et al. Treatment of cryptococcal meningitis with combination amphotericin B and flucytosine for four as compared with six weeks. N Engl J Med. 1987 Aug 6; 317(6): 334-41. [ Links ]
42. Dromer F, Mathoulin S, Dupont B, Brugiere O, Letenneur L. Comparison of the efficacy of amphotericin B and fluconazole in the treatment of cryptococcosis in human immunodeficiency virus-negative patients: retrospective analysis of 83 cases. French Cryptococcosis Study Group. Clin Infect Dis. 1996 May; 22 Suppl 2: S154-60. [ Links ]
43. Saag MS, Powderly WG, Cloud GA, Robinson P, Grieco MH, Sharkey PK et al. Comparison of amphotericin B with fluconazole in the treatment of acute AIDS-associated cryptococcal meningitis. The NIAID Mycoses Study Group and the AIDS Clinical Trials Group. N Engl J Med. 1992 Jan 9; 326(2): 83-9. [ Links ]
44. Bicanic T, Wood R, Meintjes G, Rebe K, Brouwer A, Loyse A et al. High-dose amphotericin B with flucytosine for the treatment of cryptococcal meningitis in HIV-infected patients: a randomized trial. Clin Infect Dis. 2008 Jul 1; 47(1): 123-30. [ Links ]
45. Egito ES, Araújo IB, Damasceno BP, Price JC. Amphotericin B/emulsion admixture interactions: an approach concerning the reduction of amphotericin B toxicity. J Pharm Sci. 2002 Nov; 91(11): 2354-66. [ Links ]
46. Schaars CF, Meintjes GA, Morroni C, Post FA, Maartens G. Outcome of AIDS-associated cryptococcal meningitis initially treated with 200 mg/day or 400 mg/day of fluconazole. BMC Infect Dis. 2006 Jul 18; 6: 118. [ Links ]
47. Liliang PC, Liang CL, Chang WN, Chen HJ, Su TM, Lu K, Lu CH. Shunt surgery for hydrocephalus complicating cryptococcal meningitis in human immunodeficiency virus-negative patients. Clin Infect Dis. 2003 Sep 1; 37(5): 673-8. [ Links ]
48. Antinori S, Ridolfo AL, Gianelli E, Piazza M, Gervasoni C, Monforte AA. The role of lumbar puncture in the management of elevated intracranial pressure in patients with AIDS-associated cryptococcal meningitis. Clin Infect Dis. 2000 Nov; 31(5): 1309-11. [ Links ]
49. Metta HA, Corti ME, Negroni R, Helou S, Arechavala A, Soto I et al. Disseminated cryptococcosis in patients with AIDS. Clinical, microbiological, and immunological analysis of 51 patients. Rev Argent Microbiol. 2002 Jul-Sep; 34(3): 117-23. [ Links ]
50. Seaton RA, Verma N, Naraqi S, Wembri JP, Warrell DA. The effect of corticosteroids on visual loss in Cryptococcus neoformans var. gattii meningitis. Trans R Soc Trop Med Hyg. 1997 Jan-Feb; 91(1): 50-2. [ Links ]
51. Phillips P, Chapman K, Sharp M, Harrison P, Vortel J, Steiner T, Bowie W. Dexamethasone in Cryptoccus gatii central nervous system infection. Clin Infect Dis. 2009 Aug 15; 49(4): 591-5. [ Links ]
52. Liliang PC, Liang CL, Chang WN, Lu K, Lu CH. Use of ventriculoperitoneal shunts to treat uncontrollable intracranial hypertension in patients who have cryptococcal meningitis without hydrocephalus. Clin Infect Dis. 2002 Jun 15; 34(12): E64-8. [ Links ]
53. Lee YC, Wang JT, Sun HY, Chen YC. Comparisons of clinical features and mortality of cryptococcal meningitis between patients with and without human immunodeficiency virus infection. J Microbiol Immunol Infect. 2011 Oct; 44(5): 338-45. [ Links ]
54. French N, Gray K, Watera C, Nakiyingi J, Lugada E, Moore M et al. Cryptococcal infection in a cohort of HIV-1-infected Ugandan adults. AIDS. 2002 May 3; 16(7): 1031-8. [ Links ]
55. Sloan D, Dlamini S, Paul N, Dedicoat M. Treatment of acute cryptococcal meningitis in HIV infected adults, with an emphasis on resource-limited settings. Cochrane Database Syst Rev. 2008 Oct 8; (4): CD005647. [ Links ]
56. Berenguer J, Laguna F, López-Aldeguer J, Moreno S. Prevention of opportunistic infections in adult and adolescent patients infected with the human immunodeficiency virus in the era of highly active antiretroviral therapy. Recommendations of the Grupo de Estudio del SIDA (GESIDA/Plan National sobre el SIDA. Enferm Infecc Microbiol Clin. 2000 Nov; 18(9): 457-68. [ Links ]
57. Nelson MR, Fisher M, Cartledge J, Rogers T, Gazzard BG. The role of azoles in the treatment and prophylaxis of cryptococcal disease in HIV infection. AIDS. 1994 May; 8(5): 651-4. [ Links ]
58. Stephen C, Lester S, Black W, Fyfe M, Raverty S. Multispecies outbreak of cryptococcosis on southern Vancouver Island, British Columbia. Can Vet J. 2002 Oct; 43(10): 792-4. [ Links ]
59. Paraguay, Ministerio de Salud Pública y Bienestar Social, Programa Nacional de Lucha contra del Sida. Guía de profilaxis y tratamiento de las infecciones oportunistas en los PVVS. 4ª ed. Asunción: OPS; 2010. Disponible en: http://new.paho.org/hq/dmdocuments/2010/Paraguay%20INF%20OPRTUNISTAS.2009.pdf [ Links ]
1. Departamento de Medicina Interna, Hospital Nacional, Ministerio de Salud Pública y Bienestar Social (Itauguá, araguay)
Correo electrónico: sierrasaldivar.mariaa@gmail.com
Artículo recibido: 20 de marzo de 2013. Artículo aprobado: 28 abril de 2013